Тестостерон
Содержание:
- Введение
- Ход исследования
- Когда наблюдается повышение уровня гормона?
- Когда необходимо сдать анализ на тестостерон
- Причины повышенного тестостерона у женщин
- Эстрогены, или гормоны женственности, не только с точки зрения красоты и фигуры
- Что такое диабет
- Как проявляется гиперандрогения
- Лечение гормональных нарушений у мужчин
- Диагностика уровня тестостерона
- Дигидротестостерон
Введение
Хорошие новости, Всемирная организация здравоохранения возраст 45-59 считает «средним», однако сразу за ним уже идет «пожилой» 60-74. Именно поэтому многие врачи считают, что до 45 (молодой возраст) в большинстве случаев для поддержания здоровья можно обойтись без какой-либо серьезной терапии, в том числе и гормональной. Однако после 45 лет функции органов и систем могут снижаться, что требует контроля и при необходимости проведения лечения.
Гормоны – это вещества, вырабатываемые внутренними железами, которые регулируют все обменные процессы в организме человека. Изменение их активности с возрастом многими учеными рассматривается как центральное звено в процессе старения (теория В.Н.Дилмана, 1983). Слово «гормон» , с греческого «hormao», означает «быстро приводить в действе», «поднимать» или «возбуждать». Придумал его британский физиолог Эрнст Старлинг в 1905 году.
В своей книге «Мозг полов» Анна Муар пишет: «То, что действительно отличает мужчин и женщин, тестостерон, буквально формирует наш мозг и нашу способность к творчеству, интеллект, образ мыслей, энергию, желание разбираться в различных вещах. Он оказывает влияние и контролирует не только тот потенциал, которым мы обладаем, но также и пользу, которую мы из него извлекаем. Он управляет нашим сексуальным и коммуникативным поведением».
Стероидный гормон тестостерон у мужчин вырабатывается в яичках. Именно он делает из мужчин – мужчин. Оказывает биологическое действие практически на все органы и ткани.
В 10-12 лет (пубертатный возраст) начинается усиленная выработка тестостерона, которая приводит к:
-
быстрому росту мышц и костей (анаболический эффект)
-
оволосению на лобке, в подмышечной ямке
-
огрублению голоса
-
усилению активности сальных желез (юношеские прыщи)
-
изменению характера (переходный возраст)
-
появлению интереса к противоположному полу (появление либидо)
Исторически отсутствие всех этих изменений можно было видеть у подростков-певцов в Италии, которые подвергались кастрации с целью сохранения высокого тембра голоса.
Пик уровня тестостерона приходится на возраст 20 лет, когда мы активны, энергичны, жизнерадостны, пребываем в хорошей физической форме (отсутствие ожирения).
Начиная с 30 лет уровень тестостерона снижается примерно на 1-2% в год. Распространенность гипогонадизма (снижения тестостерона) у мужчин составляет 6%, а при ожирении и сахарном диабете – более 50%.
В отличие от женского климакса («ступень» в переводе с французского) возрастное снижение тестостерона происходит постепенно, поэтому не так остро ощущается мужчинами. Как правило, первые симптомы появляются в 50 лет, их количество нарастает как “снежный ком”. Ничего не подозревающие мужчины начинают буквально “разваливаться на глазах”, ходить по разным врачам (кардиолог, эндокринолог, невролог, уролог), горстнями принимать различные препараты от большого количества болезней. Беда в том, что все они не лечат причину, а действуют лишь на симптомы болезней. И только грамотные врачи могут предположить наличие возрастного андрогенного дефицита и рекомендовать сдать кровь из вены для определения уровня общего тестостерона.
Ход исследования
В лабораторию пациенту рекомендовано прийти за 30 минут до забора крови, чтобы адаптироваться к внешним условиям, для нормализации дыхания. В условиях лаборатории происходит взятие крови из вены пациента.
Используется стандартный набор материалов: одноразовый шприц или специальная система. Как правило, пациент не испытывает дискомфорта, потому что для диагностики необходим незначительный объем крови. Через 1-2 дня лаборатория предоставляет результаты диагностики на специальном бланке. Интерпретацию итогов анализа проводит исключительно доктор, который знает особенности организма пациента.
На уровень гормона может влиять множество различных факторов, начиная от стрессовых ситуаций и нервного напряжения, заканчивая специфическим рационом и наличием вредных привычек. Хронические заболевания, эпизоды снижения иммунной защиты, прием стероидных веществ – эти условия могут стать причиной изменения количества тестостерона в организме человека.
Кроме того, уровень тестостерона нередко зависит от времени года.
Например, осенью отмечается повышение гормона в организме человека. Поэтому самостоятельная расшифровка результатов исследования в большинстве случаев оказывается неверной. Так, анализ должен расшифровывать только ваш лечащий врач.
Когда наблюдается повышение уровня гормона?
У женщин незначительное повышение уровня гормона может наблюдаться при приеме КОК (комбинированных оральных контрацептивов), а также в период беременности. Как у мужчин, так и у женщин повышенный тестостерон ¾ следствие приема противосудорожных препаратов (например, терапии от эпилепсии), а также на фоне лечения от гипертиреодизма.
Повышение тестостерона ¾ яркий сигнал, который позволяет заподозрить развитие следующих состояний у пациента:
- развитие у женщин адреногенитального синдрома;
- риск формирования опухолевого процесса в яичниках у женщин и яичках у мужчин;
- болезнь Иценко-Кушинга ¾ эндокринная патология, при которой наблюдается избыточный синтез АКТГ (адренокортикотропного гормона) на уровне головного мозга, что приводит к повышению активности коры надпочечников, где, в частности, вырабатывается тестостерон;
- синдром Рейфенштейна (мужской псевдогермафродитизм);
- опухолевый процесс в гипофизе;
- избыточная физическая активность пациентов;
- у некоторых профессиональных спортсменов, принимающих стероидные препараты.
Повышенный тестостерон ¾ это важный симптом, который нельзя игнорировать. При повышении тестостерона врач, как правило, проводит дополнительную диагностику, чтобы выяснить причины изменения уровня гормона в организме пациента.
Когда необходимо сдать анализ на тестостерон
Пациенту могут порекомендовать пройти анализ на содержание мужского гормона следующие специалисты: врач уролог — андролог, гинеколог и эндокринолог.
Основные показания для сдачи анализа крови на тестостерон:
- Замедленное половое созревание мальчиков-подростков. Нарушение выражается в задержке у юноши роста половых органов, отсутствии покрова волос на лобке, подмышках и лице, а также в отсутствии изменения тембра голоса (сохраняется детский высокий голос).
- Чрезмерно раннее половое созревание, не типичное для представителей младшего возраста. В данном случае у мальчиков, не достигших возраста 13-14 лет, снижается тембр голоса, начинает расти борода и усы.
- Сексуальные нарушения. Наиболее часто мужчины с нарушением уровня тестостерона сталкиваются со снижением либидо, импотенцией; женщины – со снижением сексуального влечения, бесплодием.
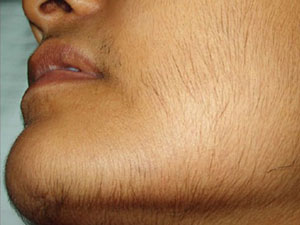
- Внешний мужеподобный вид девушки. При повышении концентрации тестостерона у женщины могут возникать чрезмерное оволосение на теле, низкий голос, мужеподобная походка и др.
 Кроме этого, врачи могут давать направление на лабораторный анализ при установлении следующих заболеваний:
Кроме этого, врачи могут давать направление на лабораторный анализ при установлении следующих заболеваний:
- гирсутизм;
- гипогонадизм;
- аменорея;
- ановуляция;
- олигоменорея;
- поликистоз яичников;
- адреногенитальный синдром;
- синдром Клайнфельтера;
- хронический простатит;
- угревая болезнь;
- облысение;
- себорея.
Причины повышенного тестостерона у женщин
На синтез гормонов влияет множество процессов, как физиологических, так и патологических, поэтому уровень тестостерона может изменяться по самым разнообразным причинам. Наиболее частыми причинами повышения концентрации тестостерона в крови являются:
- патология почек;
- злокачественные опухоли;
- заболевания яичников;
- опухоли матки;
- нарушение работы щитовидной железы;
- опухоли гипофиза;
- прием некоторых лекарственных препаратов.
На уровень тестостерона могут оказывать влияние различные неспецифические факторы, например, стресс, избыточная масса тела, голодание, тяжелая физическая работа и др.
Эстрогены, или гормоны женственности, не только с точки зрения красоты и фигуры
Вероятно, никакие половые гормоны, кроме прогестерона, не связаны с женственностью так сильно как эстрогены. Именно эстрогены оказывают огромное влияние не только на развитие женских половых признаков, но и на многие ключевые процессы в женском организме.
Эстрогены на самом деле представляют собой группу гормонов, в которую входят следующие соединения:
- эстрон,
- эстрадиол,
- эстриол,
- эстетрол (производится только при беременности).
У женщин эти гормоны вырабатываются в основном в яичниках, а точнее в фолликулах Граафа, а также в желтом теле или плаценте. В меньших количествах они вырабатываются в других частях тела, таких как надпочечники, печень, грудные железы и клетки жировой ткани.
Наиболее важные функции, выполняемые эстрогенами в женском организме, включают влияние на развитие половых признаков уже на уровне развития плода, сразу после рождения и в подростковом возрасте. Это означает, что эти гормоны отвечают за типично женское строение тела и всю фигуру, развитие половых органов, грудных желез или перераспределение жировой ткани, а также за развитие психики и полового влечения.
Кроме того, эстрогены, в том числе:
- регулируют менструальный цикл и фертильность,
- положительно влияют на липидный обмен, повышая уровень «хорошего» холестерина (ЛПВП) и снижая концентрацию «плохого» (ЛПНП),
- увеличивают отложение кальция в костях, стимулируя их рост; таким образом предотвращая остеопороз,
- ускоряют обменные процессы,
- увеличивают увлажнение влагалища,
- повышают свертываемость крови,
- положительно влияют на усвоение белков,
- влияют на рост жировой ткани и ее метаболизм,
- отвечают за соответствующий уровень либидо,
- влияют на эмоциональное состояние,
- повышают возбудимость гладкой мускулатуры матки и маточных труб,
- отвечают за преобразование углеводов,
- стимулируют работу молочной железы,
- регулируют температуру тела,
- влияют на правильную проницаемость клеточных мембран,
- повышают упругость кожи и уменьшают секрецию кожного сала.
Особенно важна физиологическая роль эстрогенов в определенных фазах менструального цикла. Они отвечают за рост слизистой оболочки матки (эндометрия), ее правильное кровоснабжение и питание, тем самым подготавливая ее к имплантации оплодотворенной яйцеклетки.
Это напрямую связано с колебаниями уровня эстрогена в определенные периоды менструального цикла. Наименьшее значение наблюдается во время менструального кровотечения с последующим постепенным увеличением, пока не достигнет пика во время овуляции. Без этого процесса невозможно было бы забеременеть или сохранить беременность.
Эстрогены также играют важную роль в производстве лютеинизирующего гормона (ЛГ), который участвует в овуляции и отвечает за формирование желтого тела .
Эти гормоны облегчают получение оплодотворенной яйцеклетки, а затем помогают плоду расти и развиваться. Но во время самой беременности эстрогены влияют еще и на:
- развитие молочных протоков в молочных железах,
- увеличение груди и округление фигуры,
- улучшение состояния кожи и волос,
- пробуждение материнского инстинкта.
Увеличение груди
Во время беременности уровень эстрогенов постепенно повышается. После родов он резко падает, что может быть связано со значительным снижением настроения молодой мамы (так называемая хандра, которая может быть связана с послеродовой депрессией).
Снижение эстрогена также напрямую связано с менопаузой. В этот период гормональная активность яичников прекращается, что приводит к значительному снижению выработки эстрогенов. Как следствие, появляются типичные симптомы менопаузы и увеличивается риск остеопороза и сердечных заболеваний.
Что такое диабет
Диабет — это группа схожих хронических заболеваний, при которых организм не может нормально усваивать углеводы. От диабета невозможно излечиться полностью, но можно свести к минимуму его симптоматику. При правильном лечении и контроле за питанием и образом жизни болезнь может не снижать качество жизни человека.
Основу нашего рациона составляют углеводы. В кишечнике они расщепляются до глюкозы, которая служит главным «топливом» для всех клеток тела. Кровь разносит ее по организму.
Гормон инсулин служит «ключом», который помогает глюкозе попасть внутрь клетки. У здоровых людей поджелудочная железа начинает производить инсулин в ответ на повышение сахара в крови и снижает его выработку до минимума, когда клетки накормлены, а сахар низкий.
Организм людей с диабетом либо вырабатывает слишком мало инсулина, либо не вырабатывает его вообще, либо не может использовать имеющийся инсулин должным образом. Поэтому чаще всего диабет диагностируется по симптомам, которые вызывают слишком высокий уровень сахара в крови — такое состояние называется гипергликемией.
Существует два основных типа диабета.
Диабет 1 типа
Это нарушение адекватной реакции организма на инсулин. Иммунная система человека по ошибке принимает гормон за угрозу и атакует его, будто вирус. С точки зрения контроля за образом жизни, диабет 1 типа самый сложный — пациентам необходимы регулярные инъекции инсулина. Однако при внимательном контроле за уровнем гормона, люди с этой болезнью могут ни в чем себе не отказывать, в том числе и в сладкой, высокоуглеводной пище.
Диабет 1 типа — результат генетической предрасположенности, однако она реализуется далеко не всегда. Чаще всего болезнь начинается в детстве, однако может проявиться и во взрослом возрасте. Нередко триггером для развития заболевания у людей с предрасположенностью становится вирусное заболевание или сильный стресс. По данным Минздрава, на конец 2018 года в России было 256 тыс. пациентов с диагностированным диабетом 1 типа .
Диабет 2 типа
У людей с диабетом 2 типа инсулин вырабатывается. Однако либо поджелудочная производит его слишком мало, либо организм не может его адекватно использовать — такое явление называется инсулинорезистентностью.
Большинство пациентов с диабетом 2 типа могут прожить без добавочного инсулина, однако им нужно бдительно следить за своим образом жизни — контролировать уровень углеводов в рационе и заниматься спортом, а некоторым еще и принимать лекарства.
По подсчетам Минздрава, в России диабетом 2 типа болеют 4,2 млн человек, то есть примерно 3% от всего населения . Чаще всего он развивается у людей старше 40 лет, которые ведут не очень здоровый образ жизни.
Вот основные факторы риска, способствующие развитию диабета 2 типа:
- возраст старше 40 лет;
- сидячий, малоподвижный образ жизни;
- наличие близких родственников с диабетом 2 типа (предрасположенность);
- повышенное артериальное давление;
- высокий уровень холестерина;
- абдоминальное ожирение (шарообразный живот);
- курение.
Также доказано, что риск развития диабета 2 типа коррелирует с этносом. Выше всего опасность заработать диабет с возрастом у африканцев, латиноамериканцев (особенно у потомков коренных жителей Центральной Америки) и представителей народов Южной Азии и Полинезии. У представителей белой расы риск заметно ниже. В России диабет встречается у народов Сибири и Дальнего Востока реже, чем у русских и других европеоидных народов ,.
Как проявляется гиперандрогения
Гиперандрогения относится к патологиям эндокринной системы. Гиперандрогения у женщин встречается в 5-10% случаев и требует тщательной диагностики, поскольку не всегда сопровождается значительным повышением уровня мужских половых гормонов в крови. Гиперандрогения у женщин характеризуется не только избытком производства андрогенов яичниками и корой надпочечников, а и превращением мужских половых гормонов в более активные формы, к которым чувствительны органы-мишени: кожа, волосы, сальные и потовые железы, яичники. Гиперандрогения у женщин чаще всего проявляется следующими состояниями:
- Синдром поликистозных яичников. Очень часто гиперандрогения связана с появлением синдрома поликистозных яичников. Данное состояние сопровождается нарушениями функций яичников, поджелудочной железы и коры надпочечников. Для синдрома поликистозных яичников характерны аменорея, ановуляция, акне, появление стрий на животе и бедрах (растяжки), ночное апноэ (остановка дыхания), патологии эндометрия, увеличение размеров яичников за счет появления в них множества кист, утолщение наружной поверхности яичников, хронические боли внизу живота.
- Инсулинзависимый сахарный диабет. Гиперандрогения приводит к нарушению чувствительности рецепторов к инсулину, что повышает риск появления инсулинзависимого диабета ІІ типа. В связи с этим при повышенном содержании андрогенов рекомендуется проводить скрининг уровня глюкозы в крови, а также толерантности к углеводам.
- Нарушение менструального цикла. Гиперандрогения вызывает нарушения работы яичников, что приводит к сбоям в менструальном цикле. Врожденная гиперандрогения может задержать начало менструации на несколько лет, которая в норме начинается в 12-13 лет. Гиперандрогения у женщин проявляется нерегулярными месячными, при которых задержки чередуются с длительными обильными менструациями. Также может возникать аменорея – отсутствие менструации несколько циклов.
- Ановуляция. Нередко гиперандрогения у женщин характеризуется отсутствием овуляции – ановуляцией, что ведет к недостаточной выработке прогестерона. В результате происходит повышенная секреция эстрогенов и чрезмерная стимуляция эндометрия. В результате может развиваться гиперплазия эндометрия (патологическое разрастание эндометрия). Последствием регулярной ановуляции является бесплодия, поскольку при этом состоянии яйцеклетка не выходит из яичника в течение менструального цикла. Соответственно, беременность наступить не может.
- Угроза прерывания беременности. Женщины с избытком мужских половых гормонов входят в группу риска невынашивания беременности. Поскольку гиперандрогения способствует недостаточной продукции прогестерона (гормона беременности), то существует большая вероятность выкидыша в первом триместре.
- Акне. Гиперандрогения у женщин проявляется воспалительным заболеванием кожи, которое возникает вследствие изменений в пилосебационных структурах (волосяных фолликулах и сальных железах). Наблюдается угревая сыпь на коже лица, груди и спине.
- Гирсутизм. Данное проявление повышения андрогенов у женщин характеризуется избыточным ростом волос по мужскому типу. Темные и жесткие волосы появляются на скулах и подбородке, верхней части груди и спины. На ногах и руках волосы растут более интенсивно.
- Андрогензависимая алопеция. Это состояние представляет собой истончение или выпадение волос в определенной части головы. Первоначально алопеция у женщин проявляется в области висков, далее распространяясь на теменную область.
Лечение гормональных нарушений у мужчин
В каждом конкретном случае лечение подбирается персонально. Основные методы терапии:
- Стимулирующие методы, способствующие усиленной выработке гормонов. Терапия проводится до тех пор, пока уровень андрогенов не поднимется до определенной концентрации. Для этого пациенту назначают лекарства, улучшающие работу яичек и других половых
желез, а также органов, участвующих в обмене мужских гормонов (это предстательная железа и печень). Нарушение выработки гормонов помогает исправить гонадотропин хорионический. Этот гонадотропный гормон активизирует синтез половых стероидов. Для
стимуляции используются витамины, экстракты из растений и синтетические препараты. - Заместительное гормональное лечение. В течение определенного срока пациенты принимают препараты, содержащие тестостерон. Существует множество наследственных заболеваний эндокринных желез, при которых нормализация мужских гормонов возможна только
за счет систематического приема препаратов. Существуют гормональные сбои, при которых мужчины начинают пожизненно принимать препараты тестостерона. - Оперативное вмешательство. В ряде случаев устранить гормональный дефицит помогает удаление провоцирующих факторов – кист, опухолей и пр.
На выбор метода лечения влияет целый ряд факторов:
- причины, вызвавшие гормональный сбой;
- уровень тестостерона и персональные особенности мужчины;
- возраст пациента и общее состояние здоровья;
- наличие хронических недугов и сопутствующих заболеваний.
Для молодых мужчин оптимально подходит лечение стимулирующими препаратами. После восстановительного курса исчезают гормональные сбои, а половые железы начинают работать в полную силу. При генетических патологиях мочеполовой системы и у мужчин постарше
устранить дефицит андрогенов способна только заместительная терапия. Возрастным мужчинам, у которых нарушен гормональный фон, препараты тестостерона назначают пожизненно. Не стоит бояться, что регулярный прием андрогенов принесет вред здоровью. Доказано,
что это небольшие риски по сравнению с теми недугами, которые развиваются при низком уровне тестостерона.
Для устранения андрогенной недостаточности используют не только лекарства, но и фитопрепараты, и рецепты народной медицины. Такие средства могут быть назначены только как дополнение к основному лечению. Дозировки препаратов и продолжительность терапии
должны соответствовать возрасту мужчины.
Важно! Прежде чем использовать народные методы, необходимо получить консультацию у врача-андролога или эндокринолога об имеющихся противопоказаниях и нежелательных реакциях. Нормализация уровня тестостерона благотворна для всего организма:
Нормализация уровня тестостерона благотворна для всего организма:
- появляется жизненная энергия, улучшается самочувствие;
- пропадает нервозность и раздражительность, мужчина становится более уверенным;
- восстанавливается концентрация внимания и работоспособность;
- снижается вес;
- повышается мышечная масса, костная ткань становится более плотной;
- улучшается сон;
- гормональное лечение снижает риск развития сердечно-сосудистых осложнений, сахарного диабета и артериальной гипертензии.
Сочетание гормональной коррекции и правильного образа жизни творит чудеса. У мужчин не только восстанавливается уровень андрогенов, но и замедляются процессы старения. Оценить эффективность лечения позволяет сравнение динамики клинических симптомов
через 1, 2 и 3 месяца после лечения. В большинстве случаев исчезают гормональные нарушения, пропадают клинические проявления.
Рекомендации на период лечения
- Исключить чрезмерные физические и психоэмоциональные нагрузки.
- Сбалансировано питаться, убрать из меню мучные изделия, крепкий алкоголь, жареные и жирные блюда.
- Необходимо соблюдать все рекомендации врача.
- Ускорить лечение помогает курсы физиотерапии и массажа.
- Своевременно обращаться к врачу при появлении тревожных симптомов.
Если гормональные сбои не лечить, то существует высокий риск развития мужского бесплодия, атеросклероза, инфаркта миокарда, сахарного диабета и других серьезных осложнений.
Есть тревожные симптомы гормональных нарушений? Для начала обратитесь к эндокринологу, тщательно обследуйтесь и сдайте анализы. Приходите в клинику ЦЭЛТ, здесь работают грамотные врачи и есть необходимое оборудование для точной диагностики. Нет очередей
и доступные цены.
- Гипопаратиреоз
- Нарушение выработки половых гормонов у женщин
Диагностика уровня тестостерона
Учитывая, что многие жалобы при дефиците тестостерона неспецифичны и могут встречаться при различных болезнях, целесообразно проводить лабораторное подтверждение андрогенодефицита.
Уровень общего тестостерона в крови 3,5 нг/мл (или 12 нмоль/л) и ниже большинством урологов в мире подтверждает диагноз лабораторного андрогенного дефицита (гипогонадизм).
Лайфхак от Авеню
Всем мужчинам старше 50 лет или при наличии симптомов дефицита тестостерона сдать анализ крови на:
- общий тестостерон
- лютеинизирющий гормон (ЛГ)
- глобулин связывающий половые гормоны (ГСПГ)
- пролактин
- тиреотропный гормон (ТТГ)
- витамин Д
- ПСА общий (мужчинам после 50 лет)
и показать результат исследований урологу
При первичном выявлении низкого уровня тестостерона анализ обязательно сдают второй раз для подтверждения диагноза.
Дигидротестостерон
Дигидротестостерон (ДГТ) – наиболее сильный естественный андроген, который образуется из тестостерона под воздействием фермента 5α-редуктазы.
Какие функции выполняет ДГТ в организме?
Дигидротестостерон определяет физическое развитие во время полового созревания у мужчин, регулирует сексуальное поведение и эректильную функцию, развитие вторичных половых признаков и предстательной железы. Содержится преимущественно в коже гениталий и волосяных луковицах.
Какая требуется подготовка к анализу крови на ДГТ у мужчин?
Исследование желательно проводить утром натощак, между последним приемом пищи и взятием крови должно пройти не менее 8 часов. Накануне вечером рекомендуется легкий ужин с ограничением приема жирной пищи. В течение суток перед исследованием исключить физические нагрузки (спортивные тренировки), прием лекарственных препаратов (по согласованию с лечащим врачом) и алкоголя. За 1-2 часа до исследования необходимо воздержаться от курения, не употреблять сок, чай, кофе (тем более с сахаром), можно пить чистую воду. Физическое напряжение (бег, быстрый подъем по лестнице), эмоциональное возбуждение исключить. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.