Шунтирование барабанной перепонки
Содержание:
- Сегодня я хочу вам представить клинический случай
- Диагностика заболевания
- Лечение
- Диагностика сенсоневральной тугоухости
- Online-консультации врачей
- Развитие патологии
- Техника
- Противопоказания к проведению отопластики
- Реабилитация после отопластики
- Как же можно заподозрить что у ребенка экссудативный отит
- Типы тугоухости
- Диагностика перфорации барабанной перепонки
- Патология
- Лечение
Сегодня я хочу вам представить клинический случай
Ребенок отличник, хорошо учится в школе. Но в последнее время начал жаловаться матери, что не понимает, что говорит преподаватель. Если в начале не понимал определенные слова, то в последнее время становится все хуже и хуже. Начали появляться проблемы со сверстниками.
При осмотре доктор поставил диагноз экссудативный отит и назначил соответствующее лечение. На фоне лечения отрицательная динамика, поэтому была рекомендована проведение хирургического лечения. Было выявлено, что у пациента частые гнойно-воспалительные заболевания носа, аденоиды, ночной храп и затруднение носового дыхания.
При эндоскопическом осмотре носа визуализируется гнойные вегетации 3 степени, полностью закрывающие хоаны носа и блокирующие соустье внутренних слуховых труб, что являлось причиной экссудативного отита.
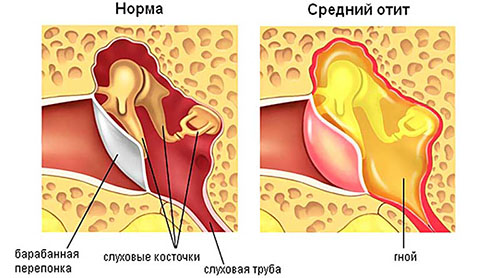
При отоскопии четко выслеживается экссудат за барабанной перепонкой. При темпанометрии установлен тип B.
Решено:
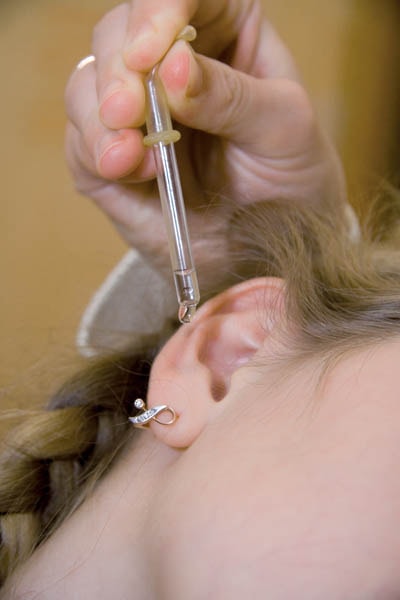
Проведение хирургического лечения. Шунтирование барабанной перепонки и аденотомия.
Операция проводится под эндотрахеальным наркозом, что защищает ребенка от психоэмоциаонального стресса.
Первым этапом при помощи шейвера, под контролем эндоскопа производится удаление аденоидных вегетаций. Преимуществом данного метода является то, что в отличии от классической аденотомии, хирург имеет широкий обзор на операционном поле.
Шейвер позволяет деликатно удалить аденоидные вегетации на всем протяжении и полностью разблокировать хоаны и соустья слуховых труб. Что безусловно положительно скажется в послеоперационном периоде на носовое дыхание и улучшит вентиляцию среднего уха через слуховые трубы.
Также при шейверной аденотомии травматизация минимальна, что позволяет избежать болезненность в послеоперационном периоде
Это очень важно для детей. А также применение шейвера позволяет сократить сроки пребывания в стационаре
После удаления аденоидов мы используем специальные электрохирургические приборы для предотвращения кровотечений из послеоперационной области.
Вторым этапом после аденотомии проводится установка шунтов в барабанную перепонку. Суть данной операции в том, что шунт или вентиляционная трубка в барабанной перепонке обеспечивает вентиляцию среднего уха. Позволяет пациенту самостоятельно в послеоперационном периоде закапывать лекарственные средства в ухо. А также обеспечивает отток слизи из среднего уха. Операцию можно проводить под контролем микроскопа, а также эндоскопа.
Операция прошла успешно. После операции пациент сразу отметил улучшение слуха.
Применение современных хирургических технологий позволило сократить срок пребывания в стационаре до одного дня. После операции через неделю ребенок пошел в школу. Носовое дыхание было восстановлено, слух также был восстановлен. В течение года ребенка будем наблюдать в стационаре. Каждые три месяца ребенок будет приходить на контрольные осмотры и при благоприятном условии через месяц мы удалим шунт.
Диагностика заболевания
Как правило, при появлении шума в ушах пациенты начинают искать врачебную помощь. Основными жалобами пациентов бывают — нарушение сна, снижение концентрации, раздражительность, невыносимость шума, снижение работоспособности.
При снижении качества жизни пациента и полном снижении работоспособности пациента можно говорить о декомпенсированном тиннитусе. Известны случаи в истории, когда невыносимость шума в ушах приводила к самоувечию со стороны пациента. Самый известный и показательный случай произошел с Винсентом Ван Гогом – голландский художник постимпрессионист отрезал себе ухо из-за невыносимого ушного шума.
Основная задача при диагностике заболевания это выявление основной причины, вызвавшей шум. Так как заболевание может быть связано не только с патологией лор-органов, то необходима консультация терапевта, невролога, психиатра и стоматолога.
При осмотре пациента, врач в обязательном порядке выполняет аускультацию магистральных сосудов шеи. Пациенту необходимо провести аудиометрию, тимпанометрию, вестибулярные пробы, доплеровское сканирование сосудов шеи и головы, ЭХОКГ, МРТ головного мозга.
Лечение
Некоторые инфекции уха разрешаются без лечения антибиотиками. Что лучше для вашего ребенка, зависит от многих факторов, включая возраст ребенка и тяжесть симптомов.
Выжидательная тактика
Состояние здоровья после появления ушных инфекций обычно улучшается в течение первых двух дней, и большинство инфекций устраняются самостоятельно в течение одной-двух недель без какого-либо лечения. Американская академия педиатрии и Американская академия семейных врачей рекомендуют подождать и посмотреть итог в следующих случаях:
- Дети от 6 до 23 месяцев с легкой внутренней болью в одном ухе менее 48 часов и температурой менее 39°C.
- Дети в возрасте от 24 месяцев и старше с легкой внутренней болью в ушах с одной или двух сторон менее 48 часов и температуре менее 39°C.
Некоторые данные свидетельствуют о том, что лечение антибиотиками может быть эффективным для детей с ушными инфекциями. Поговорите со своим врачом о преимуществах антибиотиков, их побочных эффектах и о появлении бактерий, невосприимчивых к антибиотикам при их чрезмерном употреблении.
Управление болью
Чтобы уменьшить боль от инфекции уха, врач может посоветовать использовать парацетамол (калпол, панадол и другие) или ибупрофен (нурофен, ибуклин и другие), чтобы облегчить боль. Используйте препараты, как указано на этикетке
Соблюдайте осторожность, если даете аспирин детям или подросткам. Дети и подростки, выздоравливающие от ветрянки или гриппоподобных симптомов, никогда не должны принимать аспирин, потому что аспирин связан с синдромом Рейе
Антибиотикотерапия
Врач может рекомендовать лечение среднего отита антибиотиками в следующих ситуациях:
- Дети от 6 месяцев и старше с умеренной/тяжелой болью в ушах в течение более 48 часов или при температуре 39°C и выше.
- Дети от 6 до 23 месяцев с легкой внутренней болью в ушах, длящейся менее 48 часов и температурой менее 39°C.
- Дети в возрасте от 24 месяцев и старше с легкой внутренней болью в ушах, длящейся менее 48 часов и температуре менее 39°C.
У детей в возрасте до 6 месяцев с подтвержденным острым средним отитом лечение нужно начинать антибиотиками без первоначального времени ожидания и наблюдения. Даже после того, как симптомы улучшились, обязательно пройдите до конца курс антибиотика, как рекомендовано. Несоблюдение этой рекомендации может привести к рецидивирующей инфекции и устойчивости бактерий к антибиотикотерапии. Поговорите со своим врачом о том, что делать, если вы случайно пропустите прием антибиотика.
Шунтирование
Если у вашего ребенка рецидивирующий средний отит или средний отит с выпотом, врач может порекомендовать процедуру по удалению жидкости из среднего уха. О рецидивирующем среднем отите можно говорить, если было три эпизода заражения за шесть месяцев или четыре эпизода в год или, по крайней мере, один эпизод за последние шесть месяцев. Рецидивирующий отит с выпотом — это постоянное нарастание жидкости в ухе после выздоровления или в отсутствие какой-либо инфекции.
Во время амбулаторной хирургической процедуры, называемой шунтированием, хирург создает крошечное отверстие в барабанной перепонке, через которое происходит отток жидкости из среднего уха. Крошечная трубка (шунт) помещается в отверстие, чтобы помочь вентилировать среднее ухо и продолжить отток жидкости необходимое количество времени. Шунт устанавливается на 3-6 месяцев и удаляется хирургическим путем. Барабанная перепонка обычно закрывается снова после того, как шунт удаляется.
Лечение хронического гнойного среднего отита
Хронический гнойный средний отит приводит к перфорации барабанной перепонки и трудно поддается лечению. Его часто лечат антибиотиками, вводимыми в виде капель.
Диагностика сенсоневральной тугоухости
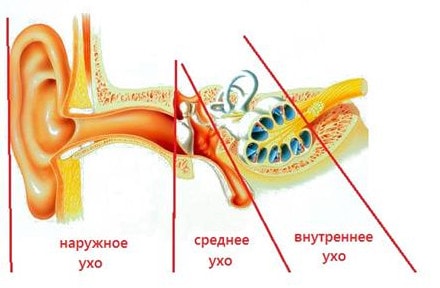
Диагностика тугоухости требует комплексного подхода и обязательных инструментальных методов обследования всех отделов слухового анализатора. Прежде всего, пациент должен быть осмотрен ЛОР-врачом для исключения патологии наружного уха (серная пробка, воспаление, аномалии развития, инородные тела и др.).
Затем обязательно проведение камертональных проб, тональной пороговой аудиометрии, по показаниям возможно проведение аудиометрия в расширенном диапазоне частот (свыше 8000 Гц).
Для уточнения вида нарушения слуха показано проведение объективной диагностики состояния среднего уха и акустических рефлексов с помощью импедансометрии. Данная методика позволяет уточнить, какой механизм нарушения слуха страдает (звукопроведение или звуковосприятие), оценит состояние слухового нерва и работу проводящих путей слухового анализатора на уровне ствола мозга.
Современный метод диагностики состояния слуховой системы — отоакустическая эмиссия (задержанная и на частоте продукта искажения) оценивает работоспособность чувствительных слуховых клеток внутреннего уха, что особенно информативно для объективной диагностики слуха у детей, а у взрослых — для исключения ретрокохлеарной патологии (невринома слухового нерва и др.).
По показаниям для уточнения топики поражения слухового анализатора возможно проведение регистрации слуховых вызванных потенциалов, позволяющих оценить состояние слухового нерва и слуховых стволовых ядер разного уровня. Зачастую снижению слуха могут сопутствовать головокружение, шум и заложенность в ушах.
В ГУТА КЛИНИК имеется уникальнаявозможность проведения электрокохлеографии — метода регистрации вызванной активности улитки и слухового нерва, а основную ценность метод представляет для диагностики эндолимфатического гидропса – ушной водянки.
Online-консультации врачей
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация специалиста по лазерной косметологии |
| Консультация невролога |
| Консультация проктолога |
| Консультация сексолога |
| Консультация неонатолога |
| Консультация психоневролога |
| Консультация гинеколога |
| Консультация семейного доктора |
| Консультация аллерголога |
| Консультация детского психолога |
| Консультация эндокринолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация психолога |
| Консультация доктора-УЗИ |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Развитие патологии
Внутри уха есть небольшие кристаллы карбоната кальция (отоконии), в нормальном состоянии медленно движущиеся, в зависимости от силы тяжести и движения тела.
Кристаллы происходят из части внутреннего уха, называемой утрикулюсом, также содержатся в другой части, саккулюсе, но не могут мигрировать из каналов. Повреждение утрикулюса происходит при травме, инфекциях, других нарушениях внутреннего уха. Иногда причина нарушения – естественная возрастная дегенерация, приводящая к чрезмерному высвобождению кристаллов.
При нормальных условиях кристаллы со временем меняются, старые растворяются и исчезают. Однако при доброкачественном позиционном головокружении они не исчезают полностью, оставляя небольшие остатки, которые в определенном положении головы неожиданно раздражают равновесные клетки в ампулярных кристаллах, вызывая сильное головокружение.

Техника
Для проведения Парацентеза разработан ряд местноанестезирующих смесей, напр. Acidi carbolici 0,3— 0,5 мл, Cocaini hydrochloridi 1—2 мл, Glycerini puri 10 мл. Однако они не всегда обеспечивают достаточную анестезию. Поэтому в нек-рых случаях, особенно беспокойным детям, приходится давать кратковременный наркоз.
Схематическое изображение вариантов разрезов барабанной перепонки при парацентезе: 1— разрез по Швартце; 2— по Груберу и Беннингхаусу; 3 — по Пассову.
Для проведения П. используют парацентезную иглу (нож), к-рая состоит из рукоятки, стержня (изогнутого под углом, штыковидного или прямого) и остроконечного копьевидного наконечника. П. проводят под контролем зрения (см. Отоскопия). Хотя в беседе с больным или его родителями говорят о «проколе» барабанной перепонки и инструмент, используемый при П., называется парацентезной иглой, в действительности производят не прокол, а разрез барабанной перепонки, так наз. тимпанотомию. В тех случаях, когда наблюдается ограниченное выпячивание какой-либо части барабанной перепонки, разрез делают в месте ее наибольшего выбухания. При равномерном выпячивании или при его отсутствии П. производят в типичном месте. Размеры и форма разреза бывают различны. Так, по Швартце, делают прямой разрез в задненижнем квадранте барабанной перепонки (рис.). Некоторые врачи делают разрез в этом же участке, но в виде дуги, открытой к центру барабанной перепонки. По Груберу (Y. Gruber) и Беннингхаусу (С. Bonninghaus), производят полукруглый разрез, захватывающий оба нижних квадранта барабанной перепонки. Пассов (A. Passow) предложил длинный разрез, захватывающий оба задних квадранта барабанной перепонки.
Первоначальный вкол иглы делают через всю толщу перепонки в нижней части предполагаемого разреза, а затем рассекают барабанную перепонку снизу вверх. Необходима надежная фиксация головы пациента, т. к. разрез должен быть сделан очень точно как в отношении других образований барабанной перепонки, так и по глубине введения инструмента в барабанную полость.
В тех случаях, когда Парацентез производят по поводу хронического экссудативного среднего отита, в разрез вводят специальный шунт с целью вентиляции среднего уха или введения в него лекарственных средств.
После П. в наружный слуховой проход вводят стерильные тампоны, к-рые меняют по мере пропитывания отделяемым. В последующем производят продувания уха (см.), а также систематический туалет наружного слухового прохода, назначают антибиотики и физиотерапевтические процедуры.
Разновидностью П. является пункция барабанной полости с помощью специальной изогнутой полой иглы, соединенной со шприцем (см. Тимпанопункция).
Противопоказания к проведению отопластики
Для того чтобы сделать пластику ушей, необходимо точно знать о противопоказаниях — основных моментах, при наличии которых вмешательство не может быть выполнено. Пластические хирурги перед проведением операции назначают пациентам полный медицинский осмотр, в ходе которого можно заметить какие-либо заболевания. При наличии патологических процессов во внутренних органах проведение процедуры невозможно. Также операция не выполняется у пациентов, страдающих сахарным диабетом, имеющим нарушения функций сердечнососудистой системы, дисфункции дыхания. Невозможно выполнение вмешательства у онкобольных пациентов, людей с различными инфекционными заболеваниями и болезнями желудочно-кишечного тракта. Также стоит воздержаться от вмешательства при наличии воспалительного процесса в ухе и хронических заболеваниях этого органа.
Реабилитация после отопластики
Восстановление после отопластики пройдет гладко, если выполнят определенные рекомендации. Условно время восстановления делят на два период – ранний и поздний.
Ранний послеоперационный период
В этот период следует придерживаться определенных правил:
-
Не допускать инфицирования раны, применяя специальные антисептические повязки. Повязки дополнительно не дают тканям ушной раковины смещаться. Менять их нужно раз в день, дополнительно используя растворы антисептиков, такие, к примеру, как фурацилин;
-
Снимать боль, поскольку отопластика является все-таки объемным хирургическим вмешательством с серьезным повреждением тканей. Для обезболивания применяют нестероидные анальгезирующие и противовоспалительные препараты, к примеру, кетанов;
-
Снимать отек тканей уха. Отек возникает на этапе экссудации, и лучше всего снимается специальными эластичными тугими повязками. Накладывать такую повязку может только хирург, чтобы не сместить ткани;
-
Предотвращать развитие кровотечений, поскольку во время операции повреждаются сосуды. Для этого применяется тугое бинтование, либо накладывание марлевых салфеток в качестве тампонов;
-
Ускорять регенерацию тканей. Для этого во время перевязок следует обрабатывать швы специальными средствами, такими, как Левомеколь;
Если для швов во время операции использовался шелк, то их потребуется снять через 5-7 дней. Сейчас чаще используются швы из кетгута, которые рассасываются самостоятельно, и снимать их не требуется.
Ранний послеоперационный период длится всего 7-10 дней, однако он очень важен – если неправильно выполнять вышеперечисленные рекомендации, то легко может развиться гнойное воспаление, либо рана и швы разойдутся, и результат операции пропадет.
Поздний реабилитационный период
В поздний период реабилитации важно минимизировать негативные факторы внешней среды, чтобы ускорить процесс заживления ушной раковины:
Выполнять все диетические рекомендации, включать в рацион больше легко усваиваемых продуктов с белком, таких как рыба, курицы, фрукты и овощи;
Необходимо выполнять пищевые рекомендации
Ограничить в своем меню жирное, копченое и острое;
Отказаться от алкоголя и курения, поскольку алкоголь и никотин провоцируют рассасывание рубцов и ухудшают регенерацию;
Уменьшить физические нагрузки, как тяжелый физический труд, так и спорт. Это нужно, чтобы не сместить ткани и не допустить расхождения рубцов и швов;
Поддерживать комфортный температурный режим – лучше всего ткани регенерируются при температуре +18-20 градусов по Цельсию
Очень важно не посещать бани и сауны, поскольку под воздействием высокой температуры края раны могут разойтись;
Не допускать воздействия на ушную раковину солнечных лучей, поскольку ультрафиолет вызывает денатурацию белков и значительно ухудшает заживление;
Во время мытья головы стараться, чтобы на уши не попадало моющее средство, поскольку оно способно вызвать химическое раздражение эпителиальных клеток в зоне рубца.
Поздний реабилитационный период длится месяц, и на это время нужно набраться терпения и тщательно выполнять все врачебные рекомендации. Это позволит избежать осложнений и сделать результат отопластики максимально эффективным.
ВАЖНО: Реконструктивная отопластика проводится по медицинским показаниям и позволяет восстановить часть ушной раковины, либо наружное ухо полностью
Как же можно заподозрить что у ребенка экссудативный отит
Самим проявлением данного заболевания является снижение слуха. Но не редко происходит так, что родители расценивают появление данного заболевания как особенность характера ребенка, как капризы ребенка. То, что ребенок не хочет их слышать, он капризничает, он переспрашивает или игнорирует то, что ему говорят.
Может проявится то, что у ребенка беспокойный сон, просмотр телевизионных передач и мультфильмов происходит с повышенной громкостью. Это может проявится даже тем, что ребенок может отставать в речевом и ментальном развитии.
Среднее ухо имеет связь с внешней средой через внутреннюю слуховую трубку, ее также называют евстахиева труба. Евстахиева труба открывается в задних отделах носа и носоглотки. Функцией данной трубы является то, что она участвует в вентиляции и выравнивании давления в среднем ухе, а также оттоку слизи из среднего уха.
Не редко у детей заболевание среднего уха вызывается на фоне дисфункции данной слуховой трубы. А причина данной дисфункции часто у детей бывает аденоидной вегетацией носоглотки.
Типы тугоухости
Снижение слуха называется тугоухостью. Происходит это по множеству причин. В сурдологии выделяют несколько типов потери слуха.
Кондуктивная тугоухость
Этот тип возникает в результате того, что звук не проходит по звукопроводящей системе уха к воспринимающим нервным окончаниям. В норме звуковая волна заставляет колебаться барабанную перепонку с определенной амплитудой (наподобие струны). Вслед за ней колебание передается на слуховые косточки и жидкость, заполняющую полость внутреннего уха, после чего звук через тонкую мембрану передается к чувствительным окончаниям слухового нерва. Если на одном из этапов передача звука нарушается, то возникает кондуктивная тугоухость. Такая болезнь, как отосклероз, проявляется в постепенном снижении слуха вплоть до полной его потери, проведение звука нарушается из-за снижения подвижности соединения слуховых косточек, которые похожи на микроскопические суставы. Они замещаются патологической костной тканью и перестают правильно работать.
Кондуктивная тугоухость также может возникнуть при врожденных нарушениях строения уха (заращение слухового прохода, отсутствие или аномалии слуховых косточек), при появлении отверстия в барабанной перепонке, при хроническом отите и травмах уха с попаданием крови в барабанную полость, при разрыве соединения слуховых косточек друг с другом. В острый период гнойного или экссудативного отита в барабанной полости скапливается гной или слизь. Однако при правильном лечении слух полностью восстанавливается. Накопление серы и образование серных пробок также ведет к снижению слуха по кондуктивному типу.
Сенсоневральная тугоухость
Сенсоневральная тугоухость – это нарушение слуха, вызванное разрушением волокон слухового нерва. Когда звуковая волна в виде механического колебания достигает чувствительных волокон слухового нерва, она с помощью нейромедиаторов преобразуется в электрический импульс, который передается в конечный слуховой пункт – височные области коры головного мозга, где происходит анализ и понимание услышанного. При повреждении слухового нерва на любом его участке человек теряет способность нормально воспринимать звуки, услышанное искажается, становится кашей и смешением звуков, появляется плохая разборчивость речи. Первоначально такое может проявляться в шумной, затем и в тихой обстановке.
Сенсоневральная тугоухость может быть следствием осложнения инфекций (паротит, опоясывающий лишай, грипп, герпес ушной раковины) или нарушения мозгового кровообращения, когда слуховой нерв лишается достаточного кровоснабжения и погибает, также он может быть симптомом опухолей слухового нерва.
По сенсоневральному типу развивается и возрастное снижение слуха, которое называется пресбиакузис.
Нередко имеет место врожденная сенсоневральная тугоухость, связанная с нарушением формирования слухового нерва при внутриутробном развитии. В этом случае, если у новорожденного вовремя не будет диагностировано снижение слуха и не проведено слухопротезирование, ребенок не научится говорить. Если слух частично сохранен, то речь сформируется, однако будет сильно искажена.
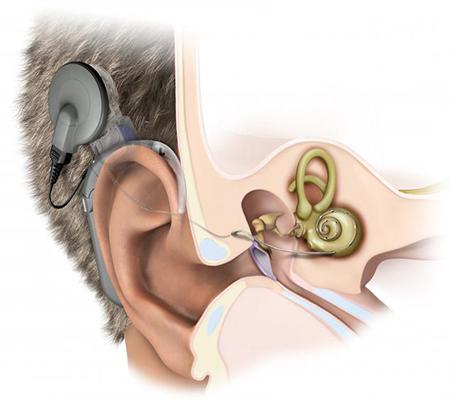
Сенсоневральная тугоухость, за исключением острой формы, не поддается амбулаторному лечению. При врожденной сенсоневральной тугоухости показана кохлеарная имплантация – вид хирургического протезирования, при котором во внутреннее ухо устанавливается электронная система. Имплантация, проведенная в раннем возрасте, дает ребенку возможность полноценно расти и развиваться. Взрослым пациентам и детям с приобретенной потерей слуха помогает слухопротезирование.
Смешанная тугоухость
Смешанная тугоухость – это сочетание двух форм нарушения слуха. Она встречается при развитии нескольких патологий, которые затрагивают разные участки слуховой системы. Существует особая форма отосклероза, при которой изменения происходят в цепи слуховых косточек и переходят на слуховой нерв. В этом случае только хирургическое лечение, эффективное при обычной форме отосклероза с кондуктивной тугоухостью, не принесет желаемого результата. Практически полностью восстановить слух возможно только при помощи СА (слухового аппарата).
Диагностика перфорации барабанной перепонки
Сбор анамнеза
Выделяют следующие виды анамнеза:
- паспортные данные, где врач узнает у пациента его фамилию, имя и отчество, а также наличие страхового полиса;
- анамнез заболевания, при котором врача интересует дата возникновения заболевания, развитие симптомов, а также результаты проведенных исследований, если таковы имеются;
- анамнез жизни, когда врач расспрашивает о перенесенных ранее заболеваниях, а также интересуется о жилищных условиях пациента и о наличии вредных привычек;
- семейный анамнез, где врач выясняет, имеются ли у родственников пациента заболевания, которые могут предаваться по наследству;
- аллергологический анамнез, при котором врач интересуется, имеет ли пациент аллергические реакции на какие-нибудь аллергены, например, пищевые продукты, лекарственные препараты, растения.
например, хронический аденоидит
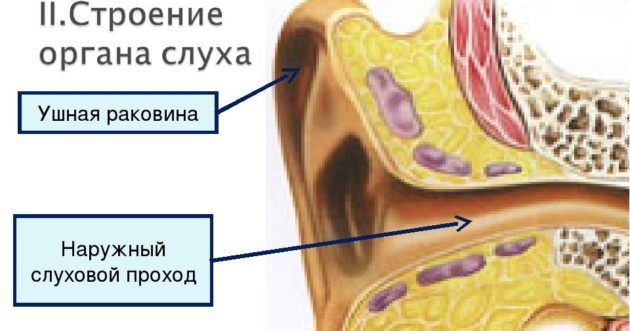
Наружный осмотр и пальпация
Проведение наружного осмотра и пальпация уха позволяют:
- оценить состояние кожи ушной раковины;
- выявить деформацию ушной раковины;
- выявить наличие рубцов за ушной областью;
- оценить состояние сосцевидного отростка;
- обнаружить припухлость и гиперемию в области сосцевидного отростка;
- обнаружить выделения из уха различного характера;
- выявить нарушение мимических мышц при повреждении лицевого нерва;
- определить увеличение близлежащих лимфатических узлов;
- обнаружить послеоперационные рубцы;
- определить состояние входа в наружный слуховой проход.
В норме определяются следующие показатели:
- кожа ушной раковины бледно-розовая;
- рельеф ушной раковины выражен;
- отсутствуют рубцы за ушной областью;
- при пальпации отмечается безболезненность козелка и сосцевидного отростка;
- свободный и широкий слуховой проход.
Отоскопия
| Инструменты для проведения отоскопии | Описание | Фото |
| Ушная воронка | Конусообразное приспособление, которое используется для осмотра глубокой части наружного слухового прохода и барабанной перепонки. Существуют:
Бывают различных размеров. |
|
| Лобный рефлектор | Специальный ЛОР-инструмент в виде жесткого обруча и круглого зеркала с отверстием для глаза. Перед осмотром ЛОР-органов врач надевает данное приспособление себе на голову и опускает зеркало таким образом, чтобы иметь возможность наблюдать за происходящим через отверстие. Лобный рефлектор отражает освещение лампы и направляет свет в полость исследуемого органа. | |
| Отоскоп | Эндоскопический прибор, который применяется в современной медицине. Предназначен для диагностики и лечения заболеваний наружного слухового прохода и барабанной перепонки. Состоит из следующих частей:
|
Существуют следующие опознавательные пункты барабанной перепонки:
- рукоятка молоточка;
- короткий отросток молоточка в виде желтовато-белого выпячивания размером с булавочную головку;
- световой рефлекс, который возникает при отражении световых лучей, падающих от рефлектора;
- передняя и задняя молоточковые складки в виде полосок серовато-белого цвета.
Перфорации барабанной перепонки бывают двух типов:
- ободковая, при которой наблюдается сохранность тканей в области барабанного кольца;
- краевая, при которой поражены все ткани барабанной перепонки до кости.
При наличии перфорации барабанной перепонки ЛОР-врач обращает внимание на следующие показатели:
- размер поврежденного участка;
- форму перфорации;
- характер краев;
- локализацию по квадратам.
например, слуховые косточки, суставные поверхности, внутренние мышцы барабанной полостипри помощи специальной петли
Лабораторная диагностика
При перфорации барабанной перепонки могут быть назначены следующие лабораторные исследования:
- общий анализ крови;
- бактериологическое исследование экссудата.
В общем анализе крови воспалительный процесс будет отмечаться следующими изменениями:
- увеличение лейкоцитов (лейкоцитоз);
- ускоренная СОЭ (скорость оседания эритроцитов).
Компьютерная томография
компьютерную томографиюПоказаниями к проведению компьютерной томографии являются:
- боли в области среднего уха;
- выделения из ушей;
- снижение или потеря слуха;
- травматические поражения височной части головы.
Патология
Патология евстахиевой трубы рассматривается неразрывно с патологией барабанной полости. Так, евстахиит (см. Тубоотит) расценивается как катаральное воспаление Е. т. и барабанной полости. Нарушение дренажной и защитной функции Е. т. является частой причиной гнойного воспаления среднего уха, когда возбудители инфекции из носоглотки проникают через Е. т. в барабанную полость (см. Отит). Нарушение проходимости Е. т. является противопоказанием к работе по специальности, требующей хорошего слуха и связанной с перепадами атмосферного давления (летная служба, кессонные работы, подводное плавание, работа в барооперационной и др.).
Повреждения могут наблюдаться при катетеризации Е. т. (см. Продувание уха) и бужировании (см.). В этих случаях манипуляцию следует прекратить во избежание дальнейшей травматизации слизистой оболочки и возможного развития тканевой эмфиземы (см.). Огнестрельные ранения Е. т. хотя и редки, но крайне опасны, т. к. часто могут сопровождаться повреждением сонной артерии. Лечение оперативное.
Инородные тела встречаются крайне редко. Это может быть кусочек обломившегося бужа, к-рый обычно самостоятельно выпадает в полость носоглотки и лишь иногда может выйти в барабанную полость. В этих случаях проводят ревизию барабанной полости и удаляют инородное тело.
Зияние евстахиевой трубы. Причиной этой патологии может быть атрофия слизистой оболочки и окружающих Е. т. тканей, иногда повышенный тонус мышцы, напрягающей небную занавеску, и др. При этом отмечаются шум в ухе, аутофония (см.), особенно при произнесении согласных «м» и «н», однако слух не снижается. При отоскопии иногда видны движения барабанной перепонки, синхронные дыханию. В ряде случаев зияние Е. т. не вызывает субъективных ощущений и случайно обнаруживается при обследовании. Лечение должно быть направлено на устранение причины, вызвавшей зияние Е. т. Рекомендуется также массаж (пальцем) глоточного устья Е. т. Прогноз при своевременном лечении благоприятный.
Мышечные шумы иногда возникают при миоклонии мышц мягкого неба (см. Сладера синдром, Судороги). Эти шумы, напоминающие пощелкивание кончиками ногтей, ощущаются не только самим больным, но иногда слышны со стороны. Лечение — массаж (пальцем) мягкого неба и глоточного устья Е. т. Прогноз определяется основным заболеванием.
Библиография: Болезни уха, носа и горла, под ред. С. М. Компанейца, т. 1, ч. 2, с. 693, Киев, 1937; Вульштейн X. Слухоулучшающие операции, пер. с нем., с. 31, М., 1972; Зберовская Н. В. О дифференциальной диагностике изменений слуховой трубы у больных хроническим гнойным средним отитом и о прогнозе тимпанопластики в зависимости от этих изменений, Вестн. оторинолар., № 2, с. 73, 1973; Иванов Г. Ф. Основы нормальной анатомии человека, т. 2, М., 1949; Преображенский Ю. Б. Тимпанопластика, с. 30, М., 1973, библиогр.; Хечинашвили С. Н. Актуальные аспекты кофохирургии, Труды 6-го съезда отоларингол. СССР, т. 2, с. 123, М., 1970; Crifo S. а. Сittаdini S. Studies on the tubal function by anterior rhinomanometric technique, Acta otorhino-laryng. belg., v. 35, p. 92, 1981; Gray’s anatomy, ed. by D. V. Davies, L., 1967; Rich A. R. Study of Eustachian tube, its related muscles, Johns Hopk. Hosp. Bull., v. 31, p. 206, 1920; Scheibe A. Die Krankheiten der Ohrtrompete, Handb. Hals-, Nasenu. Ohrenheilk., hrsg. v. A. Denker u. O. Kahler, Bd 7, T. 2, B.— Miinchen, 1926.
Лечение
Процесс лечения включает в себя следующие значимые этапы:
- устранение причин, которые вызвали заболевание и нарушили функционирование слуховых труб;
- восстановление слуха;
- проведение мероприятий, направленных на недопущение развития стойкой тугоухости;
- в случае если консервативное лечение не даст должного эффекта, необходимо своевременно провести хирургическую операцию – шунтирование барабанной перепонки.
Для консервативного лечения применяют антибиотики, сосудосуживающие, а также гипонсибилизирующие средства, протеолитические ферменты, пневмомассаж барабанных перепонок, продувание слуховых труб, аэрозольетерапию с помощью эластического катетера, катетеризацию слуховых труб, лазеротерапию, ультрафиолетовое облучение, сеансы виброакустической терапии.