Блокада ножки пучка гиса
Содержание:
- Диагностика
- Преимущества обращения в ОН КЛИНИК
- Блокады внутрижелудочковой локализации
- Электрокардиостимуляторы
- Классификация блокад
- Симптомы
- Диагностика блокад сердца
- Наши врачи
- Лечение
- Блокада передне-верхней ветви левой ножки пучка Гиса (БПВВ ЛНПГ)
- Клиническая картина
- Лечение Блокад сердца у детей:
- Преимущества
- Причины брадикардии
- Другие статьи по кардиологии:
- Степени проявления и их особенности
- Как выполняются блокады в позвоночник
- Симптомы
- Online-консультации врачей
- Виды и симптомы сердечной аритмии
- ЛЕЧЕНИЕ
Диагностика
Диагностика блокад сердца начинается с опроса и физического осмотра пациента. Изучается история болезни, семейный анамнез. Исследуются симптомы и образ жизни пациента. Проверяются лекарственные препараты, которые мог употреблять пациент.
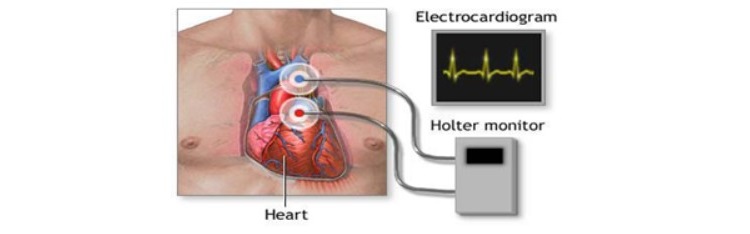
Проводится тестирование с помощью холтера или монитора событий — устройств для отслеживания сердечного ритма в течение определенного периода времени.
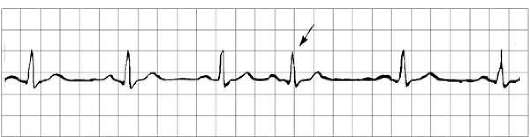
Рисунок 2. Признаки блокады сердца.
Монитор Холтера применяется для исследования сердца в течение 24 или 48 часов. Монитор событий — в течение месяца или более. Они позволяют фиксировать изменения сердечного ритма, даже если они не происходят часто или предсказуемо.
Может применяться имплантируемый петлевой регистратор, небольшой регистратор сердечных сокращений, который помещается под кожу над сердце. Способен анализировать работу сердца до 2 лет.
Применяются базовые методы изучения работы сердца, такие как электрокардиография (ЭКГ) и электрофизиологическое исследование. Для диагностики сердечных заболеваний ребенка в утробе матери, применяется метод УЗИ.
Преимущества обращения в ОН КЛИНИК
Заболевания сердца являются одними из часто встречающихся заболеваний в практике врача. Тем не менее, внутрипредсердная блокада наблюдается довольно редко и часто в сочетании с другими нарушения проводимости сердца. Вероятность заболевания возрастает с возрастом. Любая патология сердца, связанная с нарушением ритма, опасно для жизни пациента. Поэтому, если у вас наблюдаются проблемы с сердечным ритмом, необходимо срочно обратиться к квалифицированному кардиологу, который назначит необходимое обследование и начнет лечение.
Пройти обследование у нас вы можете в любой день недели, и это не займет много времени. Техническое оснащение нашего центра и квалификация нашим специалистов – гарантия качественного лечения заболеваний сердца. Опытные кардиологи и кардиохирурги ОН КЛИНИК ежегодно ставят на ноги сотни пациентов с заболеваниями сердца.
Доверяйте Ваше здоровье профессионалам! ОН КЛИНИК
Блокады внутрижелудочковой локализации
Наиболее распространенной является блокада сердца внутрижелудочковая. Она имеет несколько разновидностей, которые классифицируются исходя из того, в каком из ответвлений пучка Гиса возникла патология. Механизм, по которому возбуждающий импульс передается в желудочки от предсердий, включает три сегмента ветвления. Они называются ножками Гиса. Сначала происходит ответвление к ПЖ (правому желудочку). Оно называется ножкой пучка Гиса (правой). Далее идет левый сегмент (ножка), который направлен вниз. Являясь продолжением основного ствола, она имеет большую толщину, чем остальные. Чуть ниже сегмента, ответвленного к ПЖ, происходит разделение левого сегмента на заднюю и переднюю ветви. По заднему ответвлению возбуждение передается к перегородке, а по переднему — непосредственно к желудочку, расположенному с левой стороны.
Повреждение любого ответвления гисовского пучка способствует формированию однопучковой блокады. Если проводимость нарушена в двух ветвях, то речь идет о двухпучковой блокаде. Если патология развивается во всех трех ножках (полное поражение пучка), это означает возникновение полной трехпучковой поперечной блокады атриовентрикулярного (дистального) типа.
По месту локализации патологии проводимости происходит деление на блокады правожелудочковую и левожелудочковую. При возникновении патологии проводимости по передней или задней части левого сегмента гисовского пучка формируется блокада левого желудочка сердца.
- Патология проводимости передневерхней левой ножки в основном прогрессирует при развитии заболеваний, приводящих к утолщению стенки левого желудочка (его гипертрофии). Это может быть миокардит, аномалии межпредсерной перегородки, аортальный порок сердца, инфаркт и пр. Происходит нарушение проходимости возбуждения по переднему участку его боковой стенки. Оно распределяется аномально, начиная с нижних участков и постепенно поднимаясь вверх. То есть сначала возбуждается перегородка между желудочками, затем импульс передается на нижний участок задней стенки. В конце периода по анастомозам возбуждение доходит до переднего участка боковой стенки. На кардиограмме видно, что интервал QRS шире, чем при нормальном прохождении импульса на 0,02с. Зубец R— большей высоты, а зубец S — большей глубины. Одновременно формируются аномальные зубцы Q.
- Когда возбуждение полностью перестает передаваться посредством гисовского пучка (по его левой ножке), возникает блокада левожелудочковая полная. Но по сегменту с правой стороны импульс проходит в обычном ритме. И только после того, как возникнет возбуждение на правом участке перегородки и ПЖ, импульс направляется к левому желудочку. Вызывают нарушения проводимости этого вида тяжелые заболевания сердца, дающие осложнения в виде различных дефектов миокарда и импульсопроводящей системы.
- При блокаде левожелудочковой неполной прохождение электроимпульса до разветвления замедляется. К ЛЖ он подводится транссептально, в ретроградном направлении (слева направо) по правой ветке гисовского пучка, начиная от ПЖ.
Развитие блокады правого желудочка в большинстве случаев вызывается заболеваниями, приводящими к его перенапряжению и формированию утолщения стенки. К аномалиям этого вида нередко приводит интоксикация организма медикаментозными препаратами, назначаемыми для устранения нарушений в работе сердца (бета-блокаторами, хинидином и пр.). Блокада ПЖ очень часто развивается у людей, сердце которых вполне здорово. Аномальность проходимости импульса при этом заключается в том, что сначала возбуждается перегородка и ЛЖ, и только потом импульс передается к ПЖ.
Выявить блокады внутрижелудочковые удается в основном методами электрокардиографического исследования. На кардиограмме видно, отклонение электрической оси в левую сторону на угол до 90° с отрицательным значением при левожелудочковой блокаде, вызванной нарушением проводимости переднего сегмента. Отклонение электрической оси вправо на угол до 90° с положительным значением свидетельствует о блокаде левого заднего участка. Комплекс QRS остается без изменений. Для уточнения диагноза проводится Холтеровский мониторинг (снятие показаний в течение суток и более).
Электрокардиостимуляторы
В настоящее время существует множество вариантов постоянной электрокардиостимуляции. Общее у них одно: под кожу передней грудной стенки (обычно возле ключицы) имплантируют электрокардиостимулятор — металлическую коробочку небольших размеров, провода от которой (электроды) — идут через вены к правым отделам сердца. Эти провода улавливают собственную электрическую активность сердца (чтобы синхронизировать свою работу с ней) и передают в сердце импульсы. Современные электрокардиостимуляторы почти всегда стимулируют и предсердия, и желудочки. Кроме того, они настроены таким образом, чтобы частота сердечных сокращений увеличивалась при нагрузке и уменьшалась в покое. Противопоказаний для электрокардиостимуляции в сущности нет: имплантация кардиостимулятора — это несложная и неопасная процедура, которую можно выполнять в любом возрасте.
Отдельный вид электрокардиостимуляции — так называемая бивентрикулярная стимуляция. Ее выполняют не по поводу собственно нарушений проводимости, а чтобы добиться синхронного сокращения всех стенок левого желудочка. Поэтому установку бивентрикулярного стимулятора называют также ресинхронизационной терапией. Электроды от стимулятора идут к правому желудочку и к коронарному синусу (который непосредственно прилежит к левому желудочку). Этот вид лечения сильно помогает некоторым больным с сердечной недостаточностью.
Некоторые электрокардиостимуляторы также обладают функцией дефибриллятора: они распознают угрожающие жизни аритмии и автоматически дают разряд, чтобы их устранить.
Пациенты с электрокардиостимуляторами ведут обычный образ жизни. Им надо лишь избегать действия сильного магнитного поля. Так, больным с имплантированными кардиостимуляторами противопоказана магнитно-резонансная томография (МРТ).
Классификация блокад
Блокады сердца классифицируют либо по тому, на каком участке не проходит сигнал, например, между предсердиями и желудочками, либо по степени замедления проводимости внутри желудочков.
- Блокада 1 степени – импульсы, например, от предсердия к желудочку проводятся медленней, чем в норме (задержка импульса);
- Блокада 2 степени — не проводится только часть импульсов;
- Блокада 3 степени — когда все от предсердий к желудочкам импульсы не проводятся, камеры сердца сокращаются несогласовано (полная поперечная блокада). Частота сокращений сердца может падать до 30 в минуту и развиваться интервалы между сокращениями достигает нескольких секунд и возможна потеря сознания (приступы Морганьи-Адамса-Стокса), результатом которого может быть состояние опасное для жизни.
При замедлении распространения импульсов внутри желудочков говорят о блокаде разветвлений или ножек пучка Гиса (по имени анатома, описавшего нервные пучки сердца).
Все блокады могут быть преходящими (появляться кратковременно) и стойкими (существуют постоянно).
Симптомы
Блокады ножек пучка Гиса или предсердно-желудочковые блокады 1-ой и 2-ой степени не отражаются на самочувствии и выявляются случайно при проведении электрокардиографии ().
В большинстве случаев блокады 3-ей степени связаны со слабостью, головокружением, ощущениями перебоев в работе сердца, чувством замирания сердца, шумом в ушах, потерей сознания, клетке.
Диагностика блокад сердца
Основной метод диагностики блокад- ЭКГ. Для выявления преходящих блокад необходимо назначение мониторирования ЭКГ по Холтеру и нагрузочные пробы (). Для уточнения диагноза может назначить и другие обследования в том числе .
Наши врачи
Дундуа Давид Петрович
Врач — кардиолог, доктор медицинских наук, профессор
Стаж 35 лет
Записаться на прием
Пахомя Надежда Сергеевна
Врач — кардиолог, кандидат медицинских наук
Стаж 11 лет
Записаться на прием
Базарнова Анна Аркадьевна
Врач — кардиолог, врач высшей категории
Стаж 21 год
Записаться на прием
Ветлужских Мария Эдмондовна
Врач — кардиолог
Стаж 13 лет
Записаться на прием
Стрельникова Юлия Николаевна
Врач — кардиолог, кандидат медицинских наук
Стаж 16 лет
Записаться на прием
Емельяненко Михаил Владимирович
Врач сердечно-сосудистый хирург, аритмолог, врач высшей категории
Записаться на прием
Беспалько Инна Аркадьевна
Главный кардиолог ЦЭЛТ, доктор медицинских наук
Стаж 43 года
Записаться на прием
Лечение
Блокады отдельных ветвей проводящей системы сердца иногда не требуют специального лечения, но могут указывать на наличие какого-либо заболевания сердца, которое нуждается в терапии. Некоторые блокады устраняются назначением лекарств. С другой стороны, существуют лекарства, которые сами по себе способствуют возникновению блокад. Поэтому прежде чем «лечить» блокаду, следует уточнить принимает ли пациент какое-либо лекарство, или комбинацию препаратов, влияющие на внутрисердечную проводимость, их дозировку и время приема.
Блокады 3-ей степени, или полные блокады, как правило, значительно ухудшают самочувствие пациента, влияют и на прогноз заболевания. В этих случаях имплантация искусственного водителя ритма (электрокардиостимулятора -ЭКС) бывает абсолютно необходима.
- Атеросклероз
- Коарктация аорты
Блокада передне-верхней ветви левой ножки пучка Гиса (БПВВ ЛНПГ)
Этиология
Патологические процессы происходят в левой части межжелудочковой перегородки, в области аортальных клапанов, или дистально — в переферических разветвлениях передней ветви (передне-боковая стенка левого желудочка):
- ишемическая болезнь сердца (ИБС)
- острый инфаркт миокарда
- гипертрофия левого желудочка (ГЛЖ)
- гипертрофическая кардиомиопатия (ГКМП)
- дефект межжелудочковой перегородки (ДМЖП).
Механизм развития
Блокада передневерхней ветви левой ножки пучка Гиса приводит к более позднему возбуждению передне-верхних отделов левого желудочка.
Лечение
Специфического лечения блокады передневерхней ветви левой ножки пучка Гиса нет. Необходимо лечить основное заболевание.
Рис. 6. Блокада передне-верхней ветви левой ножки пучка Гиса
Клиническая картина
Проявления определяются локализацией процесса и степенью блокады.
Примерные симптомы выглядят так:
- Боли в грудной клетке. Вне зависимости от физической активности. Как итог изменения кровообращения в кардиальных структурах.
- Нарушение нормального ритма по типу ускорения, замедления. Возможны иные варианты. Ощущается как толчок, резкий удар или трепетание.
- Сонливость, слабость, невозможность нормально работать в течение дня.
- Раздражительность, психические отклонения.
- Одышка. Сначала на фоне физической активности, затем в состоянии покоя.
- Цефалгия или головная боль.
- Вертиго.
- Нарушение ориентации в пространстве.
- Зрительная дисфункция. В поле видимости появляются круги, пятна, мушки, линии, фотопсии.
- Неустойчивость артериального давления. Резкие скачки.
Первые две стадии патологического процесса протекают без выраженной клинической картины. Диагноз — инцидентальная находка на ЭКГ.
Симптомы проявляются только на 3-4 этапе. Интенсивность тем выше, чем ниже локализуется блокада.
Существуют физиологические варианты явления, присущие работникам физического труда или спортсменам. Это, примерно, 5% от общей массы случаев.
Тогда клиники нет вообще, хотя объективные признаки присутствуют. Ситуации нужно оценивать отдельно в каждом конкретном случае.
Лечение Блокад сердца у детей:
Для лечения синотриальной блокады обязательно нужно вылечить основную болезнь. При частых обмороках, чтобы уменьшить степень блокады, применяют атропиноподобные препараты. Эффективны беллатамииал и амизил. Тяжелые случаи лечат только в кардиохирургических отделениях по лечению нарушений ритма сердца, применяют электрокардиостимуляцию.
При АВ-блокаде I степени специальное лечение не требуется. Лечат основное заболевание. Нельзя принимать средства, которые замедляют проводимость, к примеру, сердечные гликозиды и калий.
АВ-блокаду II степени у детей лечат в зависимости от того, какая у ребенка основная болезнь. Если это миокардит, то приписывают глюкокортикостероиды. Если это миокардиодистрофия, то необходимы кардиотропные препараты.
При врожденной форме полной АВ-блокады не применяют медикаменты, т.к. они не дают эффекта. Дети должны иметь минимум физических нагрузок. При приступах асистолии и выраженной брадикардии помогает лишь искусственный водитель ритма.
Приступ Морганьи—Адамса—Стокса можно снять закрытым массажем сердца. Подкожно вводят адреналин, атропин. Применяют временную кардиостимуляцию.
Приобретенная форма полной АВ-блокады на фоне миокардитов лечится при помощи глюкокортикостероидов и кардиотропных средств. Нельзя принимать сердечные гликозиды, калий. Если от медикаментов нет желаемого эффекта, случаются частые обмороки, есть выраженная брадикардия, то врач может назначить искусственный водитель ритма.
Внутрижелудочковые блокады сердца у детей не лечат. Лечат основную болезнь. Миокардит лечат при помощи глюкокортикостероидов, МКД лечат кардиотропными препаратами. При внутрижелудочковых блокадах нужно не нагружать ребенка физически, противопоказаны активные игры, нельзя записывать ребенка в спортсекции и задействовать в сельскохозяйственных работах.
Преимущества
Отличная техническая база
Мощное оснащение — УЗ аппараты экспертного класса c возможностью 3D сканирования, мониторы /дефибрилляторы, холтеровские мониторы, а также собственная лаборатория дают возможность с высокой точностью определить причины возникновения патологии и контролировать ход лечения.
Высокая квалификация персонала
Полное обследование пациентов и лечение проводят опытные кардиологи, аритмологи, терапевты, врачи функциональной диагностики. Кандидаты медицинских наук, врачи высшей категории являются постоянными участниками европейских и отечественных конгрессов кардиологов, а также участниками международных клинических исследований, имеют многочисленные публикации в научных журналах.
Современные диагностические методы
Для диагностики заболевания проводится расширенное лабораторное исследование, ЭКГ в состоянии покоя, с нагрузкой и Суточный мониторинг ЭКГ по Холтеру, УЗИ, доплеровское и Duplex-обследование сонных артерии. В случае необходимости возможно проведение ЭКГ на дому переносным аппаратом.
Причины брадикардии
Причиной брадикардии являются изменения в проводящей системе сердца, нарушающие распространение электрического импульса из синусового узла, заставляющего сердце сокращаться. Вызвать подобные нарушение могут любые процессы, приводящие к изменениям в сердечной мышце – миокардиты, атеросклероз коронарных сосудов, приводящий к ишемической болезни сердца, кардиосклероз, постинфарктные рубцы и др.
К факторам риска возникновения заболевания относят:
- болезни сердечно-сосудистой системы, в том числе воспалительные процессы
- врожденные аномалии
- нарушения работы центральной нервной системы
- повышенное внутричерепное давление
Незначительная и непостоянная брадикардия возникает, например, и при ношении туго повязанного галстука или другом давлении на сонную артерию, поскольку в этом случае нарушается кровоснабжение мозга и, как следствие, — обратная связь с сердцем.
Кроме того, при этом, из-за давления на щитовидную железу, может возникать ее временная дисфункция, а именно замедление выброса гормонов, из которых в частности тириоедин отвечает непосредственно за частоту сердечных сокращений.
Все случаи брадикардии могут быть подразделены на 3 группы:
- токсическая брадикардия,
- брадикардия центрального происхождения и
- брадикардия механического и дегенеративного происхождения
Токсическая брадикардия возникает от воздействия на синусовый и атриовентрикулярный узлы так называемых сердечных ядов, как напр. дигиталис, пилокарпин, морфий, мускарин, никотин, хлороформ, хлоралгидрат и др.
Брадикардия центрального происхождения наблюдается при менингите, опухолях и кровоизлияниях в области продолговатого мозга, повышение внутричерепного давления и т.д.
Рефлекторно появляется замедление сердцебиения при многих заболеваниях брюшной полости и при раздражении чувствительных рецепторов на коже.
Самую обширную группу замедленных сердцебиений составляют брадикардии механического и дегенеративного происхождения.
Сюда относятся случаи брадикардии при заболеваниях сердечной мышцы, жировом перерождении сердца, склерозе венечных артерий, экссудативном перикардите, наследственные дефекты сердца, процесс старения, образование рубцовых изменений тканей после перенесенного инфаркта миокарда, инфекционные заболевания; а также неизвестными причинами.
Брадикардия обычно вызывается поражением синусового узла (синдром слабости узла), либо заболеваниями проводящей системы сердца (блокады сердца).
B>Синдром слабости синусового узла (заболевание синусового узла). В этих случаях импульсов в синусовом узле значительно снижается и не соответствует потребностям.
- синусовая брадикардия ( нормальные, но очень редкие сокращения сердца)
- отказ синусового узла ( перестал работать источник электрических импульсов, в результате которых
происходит сокращение сердца) - СА (сино-атриальная) блокада ( импульсы образуются, но не могут выйти из синусового узла) при наличии
симптомов недостаточности кровообращения
Блокада сердца (нарушения атриовентрикулярного проведения) — при этом либо не все импульсы возбуждения синусового узла достигают
желудочков сердца
(неполная АВ блокада), либо они вообще не проходят и предсердия и желудочки сокращаются независимо
друг от друга.
Блокада cердца может произойти в атриовентрикулярном (предсердно-желудочковом) узле или
проводящих тканях.
- АВ-блокада 1-й степени, если у пациента имеются клинически значимые симптомы (см. ниже) и при электрофизиологическом исследовании будет выяснено, что поражение локализуется в самой нижней части АВ — соединения
- АВ-блокада 2-й степени 1-го типа – при наличии симптомов, таких как слабость, утомляемость, головокружение, предобморочные состояния, обмороки
- АВ-блокада 2-й степени и 3-й степени являются показанием к электрокардиостимуляции вне зависимости от симптоматики (плохой прогноз)
Ослабление сердечной функции является недостаточной для прокачивания
необходимого количества крови через кровеносную систему. Первым органом, реагирующим
на недостаток крови, становится очень чувствительный головной мозг. Вследствие
недостаточного снабжения кислородом Вы можете чувствовать головокружение, слабость,
усталость, медлительность, внезапное нарушение дыхания и даже потерю сознания.
В этих случаях применяют искусственный водитель ритма — кардиостимулятор, способный
стимулировать сердце электрическими импульсами. Этот прибор задает сердцу постоянный
и адекватный ритм, заставляя сердечную мышцу ритмично сокращаться. Таким образом,
нормализуется циркуляция крови и снабжение организма кислородом и питательными
веществами.
Другие статьи по кардиологии:
Недостаточность митрального клапана — классификация и причины
Пролапс митрального клапана
Митральный стеноз
Пороки сердца — классификация, диагностика, лечение и прогноз
Холтеровское мониторирование ЭКГ: общие сведения
Синдромы предвозбуждения желудочков
Экстрасистолия: причины, классификация, диагностика, лечение, прогноз
Тахикардия: виды, причины, симптомы, диагностика, лечение
Брадикардия: описание, симптомы, диагнотика, лечение
Трепетание предсердий
Мерцательная аритмия
Диагностика и лечение сердечной недостаточности
Сердечная недостаточность классификация и клинические проявления
Сердечная недостаточность: причины, патогенез, общее описание
Профилактика стенокардии
Вариантная стенокардия
Стенокардия покоя
Лечение стенокардии
Диагностика стенокардии
Стенокардия напряжения или стабильная стенокардия
Симптомы
Осторожно! Высокое давление
Ишемическая болезнь сердца (ИБС)
Миокардиты (острые и хронические)
Острый инфаркт миокарда
Холтеровское мониторирование АД и ЭКГ: показания к применению и технология использования
Стенокардия. Общие сведения
Нарушение ритма сердца — общее описание и причины
Как проходит холтеровское мониторирование АД
Электрокардиография
Нужна ли вам консультация кардиолога?
Степени проявления и их особенности
Синоатриальная блокада может выражаться в различной степени. Эта классификация основана на выраженности заболевания, его симптоматике и осложнениях, которые могут возникать в организме.
СА-блокада 1 степени
Для такого состояния характерно функционирование синусного узла, и даже импульсы приводят к сократительной функции. Только происходит это не с такой частотой, которая характерна для нормального состояния. Негативные изменения минимальны, скорость прохождения импульса немного замедлена, соответственно, сокращение сердца происходит реже. Синоатриальная блокада 1 степени не фиксируется на результатах ЭКГ. Выявить такое состояние возможно лишь по брадикардии.
СА-блокада 2 степени
При таком состоянии не всегда возникает импульс, что влечёт за собой периодическое отсутствие сокращений. Синоатриальная блокада 2 степени может быть двух типов: первого и второго.
Для первого типа характерно замедление проведения сигнала по узлу. При этом сердце пропускает сокращение. Периоды, которые соответствуют нарастанию времени проведения импульса, носят имя Самойлова – Венкебаха.
При втором типе синоатриальной блокады второй степени спустя несколько нормальных сокращений одно сокращение не происходит. Замедление в этом случае не наблюдается.
Проявления зависят от того, насколько часто происходит выпадение импульса. При редких пропусках у человека могут отмечаться дискомфорт в загрудинной области, одышка и слабость. При частом выпадении импульса симптоматика схожа с той, которая отмечается при блокаде 3 степени.
СА-блокада 3 степени
Эта степень заболевания также называется полной блокадой, является наиболее тяжёлой. В такой ситуации сократительная функция желудочков и предсердий является нарушенной. Отсутствие сокращений не наступает в результате отсутствия импульса.
Выявить подобную проблему можно по замиранию сердца, резкой брадикардии и шуму в ушах. Если причиной развития блокады стали органические поражения миокарда, то у больного с высокой долей вероятности может развиться застойная сердечная недостаточность. Нередко возникает синдром Морганьи – Адамса – Стокса. Для него характерны головокружение, бледность кожных покровов, звенящий звук в ушах, судороги и потеря сознания.
L o a d i n g . . .
Как выполняются блокады в позвоночник
Прежде чем приступить к процедуре, пациента осматривает и консультирует врач. Специалист выявляет показания и подбирает вид блокады, а также препарат, который будет использоваться для инъекции, после этого переходят непосредственно к самой процедуре. Место укола предварительно обрабатывается раствором антисептика и обезболивается при наличии такой необходимости. Введение препарата может осуществляться в ткани, расположенные рядом с поясничным, шейным и грудным отделом позвоночника. После процедуры место прокола повторно обрабатывается антисептиком, на него накладывают стерильную повязку. На завершающем этапе врач дает рекомендации, которые касаются образа жизни пациента в ближайшие несколько дней.
Симптомы
Патология обычно имеет симптомы основного заболевания, которое вызвало блокаду проводящих путей. В некоторых ситуациях, если основная болезнь протекает скрыто, блокада так же не имеет никаких симптомов на начальных стадиях. Это чревато развитием осложнений и может привести к летальному исходу.
Специалисты Международного медицинского центра ОН КЛИНИК рекомендуют всем гражданам с профилактической целью после 45 лет проходить ЭКГ-исследование. Оно позволит избежать многих проблем со здоровьем и своевременно диагностировать болезнь. Это исследование можно пройти в нашем центре быстро и в комфортных условиях. Манипуляцию выполнят квалифицированные специалисты.
Online-консультации врачей
| Консультация кардиолога |
| Консультация психиатра |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация пульмонолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация онколога |
| Консультация анестезиолога |
| Консультация сосудистого хирурга |
| Консультация доктора-УЗИ |
| Консультация общих вопросов |
| Консультация офтальмолога (окулиста) |
| Консультация детского невролога |
| Консультация вертебролога |
| Консультация стоматолога |
| Консультация гомеопата |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Виды и симптомы сердечной аритмии
Главные проявления аритмии — это изменения в сердцебиении (учащение, урежение), ощущение перебоев, замираний, которым могут сопутствовать одышка, удушье, головокружение, слабость, обморок и т.д.
Существуют десятки видов аритмий сердца. Вот наиболее распространенные из них:
Синусовая аритмия — неправильное чередование сердечных ударов. Чаще всего наблюдается в юном возрасте, функционально может быть связана с дыханием (дыхательная аритмия): при вдохе сокращения сердца урежаются, при выдохе становятся чаще. Синусовая аритмия не является опасным для жизни состоянием и, как правило, не требует лечения.
Тахикардия. В основе патологической тахикардии всегда лежат системные нарушения здоровья. Этот вид аритмии проявляется учащенным сердцебиением.
Пароксизмальная тахикардия характеризуется внезапным патологическим учащением сердцебиения с частотой сердечных сокращений более 140 в мин. Патология может являться опасной для жизни, так как затянувшийся приступ способен привести к сердечной недостаточности, обмороку и другим осложнениям.
Выделяются следующие виды пароксизмальной тахикардии:
- пароксизмальная наджелудочковая тахикардия (пароксизмальная предсердная и предсердно-желудочковая тахикардия);
- пароксизмальная желудочковая тахикардия.
Сама пароксизмальная тахикардия также может быть симптомом некоторых заболеваний, например, синдрома Вольфа-Паркинсона-Уайта (WPW-синдром, врожденное заболевание, характеризующееся наличием дополнительных путей проведения электрического импульса в сердце), синдрома Клерка-Леви-Кристеско (CLC-синдром, одна из разновидностей синдрома преждевременного возбуждения желудочков).
Брадикардия проявляется сердцебиением реже 60 ударов в минуту. У людей, привыкших к регулярным физическим нагрузкам, спортсменов, брадикардия может быть вариантом нормы, однако чаще она является признаком какой-либо сердечной патологии, чреватой осложнениями вплоть до внезапной сердечной смерти.
Симптомы: слабость, полуобморочные состояния, кратковременная потеря сознания, головокружение.
Экстрасистолия — сердечная аритмия, характеризующаяся внеочередными сокращениями (экстрасистолами), которые могут возникать из предсердий или желудочков.
По жалобам людей, страдающих данной аритмией, их сердцебиение напоминает то усиленные толчки, то провалы или замирания.
Блокады сердца. При этом виде аритмии замедляется и прекращается проводимость импульсов по различным структурам проводящей системы сердца. Типичным проявлением блокад сердца является периодическое пропадание пульса (паузы). Это крайне опасное, грозящее смертью, состояние. Другие симптомы: спутанность сознания, головокружение и обмороки.
В зависимости от локализации различают синоатриальную блокаду, внутрижелудочковую (блокады ножек пучка Гиса, в т.ч. полная блокада левой ножки пучка Гиса), внутрипредсердную, межпредсердную, предсердно-желудочковую (атриовентрикулярная блокада 1 степени, атриовентрикулярная блокада 2 степени, атриовентрикулярная блокада 3 степени, полная атриовентрикулярная блокада, поперечная атриовентрикулярная блокада) и другие виды блокад сердца.
Мерцательная аритмия, трепетание предсердий. Для них обычны жалобы на учащенные и неритмичные сердцебиения, одышку, могут отмечаться отеки ног. Этот тип аритмии возникает из-за хаотичной электрической активности предсердий (фибрилляция предсердий), приводящей к беспорядочному сокращению разных отделов сердца. Частота мерцания или трепетаний предсердий может равняться 350-600 ударам в минуту, при этом частота сокращений желудочков — 100-180 ударам в минуту. При длительном протекании мерцательной аритмии нарушаются сократительные способности мышечных волокон.
На долю мерцательной аритмии приходится не менее 10% всех пароксизмальных наджелудочковых тахикардий. Недуг опасен крайне серьезными осложнениями (острое нарушение мозгового кровообращения, внезапная сердечная смерть).
Пароксизмальная мерцательная аритмия. Во время такого приступа аритмии отмечается учащенное сердцебиение с неправильным ритмом. В период приступа ЧСС может достигать 140-240 ударов в минуту.
1
Анализы крови при аритмии
2
Анализы крови при аритмии
3
Анализы крови при аритмии
ЛЕЧЕНИЕ
Лечение нарушений ритма сердца можно проводить с помощью антиаритмических ЛС, а также нелекарственными методами.
Фазы потенциала действия. Кардиомиоцитам свойственны три основных состояния: покой (поляризация), активация (деполяризация) и возвращение в состояние покоя (реполяризация). В покое (фаза 4 потенциала действия) отрицательный заряд кардиомиоцита создаётся за счёт разницы ионов калия внутри и вне клеток (внутри его примерно в 30 раз больше, чем снаружи). В этом периоде мембрана кардиомиоцита малопроницаема для ионов натрия, однако проницаема для ионов кальция (открыты медленные кальциевые каналы), что обусловливает медленную спонтанную диастолическую деполяризацию (её скорость максимальна в клетках проводящей системы сердца, в первую очередь в клетках синоатриального узла). В фазу активации (фаза 0) резко возрастает проницаемость мембраны для ионов натрия и возникает потенциал действия. Затем кардиомиоцит начинает возвращаться в состояние покоя (т.е. наступает реполяризация). В фазу частичной быстрой реполяризации (фаза 1) ионы калия быстро начинают выходить из клетки (в то время как в неё поступают отрицательно заряженные ионы хлора, усиливая реполяризующий ток). В фазу 2 ионы калия продолжают выходить из клетки, но внутрь начинают поступать положительно заряженные ионы кальция, замедляя реполяризацию и обусловливая «эффект плато». В фазу 3 преобладает реполяризующий ток выходящего из клетки оставшегося там калия (конечная быстрая реполяризация); начиная с фазы 1 проницаемость кардиомиоцитов для ионов натрия постепенно снижается до фазы 4, после чего цикл начинается снова. На ЭКГ фазам 0-3 соответствует комплекс QRST (систола), а фазе 4 — отрезок T-Q (диастола).