Симптомы болезни — боли в подвздошной области
Содержание:
Как ушивают диастаз?
Существует несколько принципиально разных подходов к хирургической коррекции диастаза прямых мышц живота.
Чаще всего диастаз ушивается во время абдоминопластики нашими коллегами – пластическими хирургами. К сожалению, в подавляющем большинстве случаев они ограничиваются простым ушиванием белой линии (так называемая «пликация»), иногда двумя рядами швов.
Простая пликация «обычным» рассасывающимся шовным материалом грозит риском повторного появления диастаза (не говоря о грыже) в 40% случаев, по данным исследования, проведенного Van Uchelen и соавт . Конечно, такие результаты не могут нас устраивать.
Пластика местными тканями без использования сетчатого импланта вполне допустима при небольшом диастазе, шириной до 40 мм и грыже с дефектом до 10 мм. Это доказано и рекомендовано в клинических рекомендациях Европейского герниологического общества (EHS). При пластике передней брюшной стенки мы используем в своей практике нерассасывающийся шовный материал последнего поколения, «якорного» типа (V-loc PBT), который, по нашему мнению, значительно надежнее традиционно используемых вариантов, и это с лихвой компенсирует его высокую стоимость.
Хорошие результаты демонстрирует ушивание диастаза с помощью тангенциальных швов, что мы используем в некоторых случаях.
Рис 1. Тангенциальные швы при открытом ушивании диастаза прямых мышц позволяют сделать рельеф передней брюшной стенки более плоским
Диастаз более 40 мм или наличие грыжи с дефектом более 10 мм – показание к применению сетчатого импланта («сетки»).
Сетчатый имплант служит для укрепления ушитой белой линии и/или грыжевого дефекта. Бессмысленно просто закрывать ей диастаз, что я несколько раз с удивлением наблюдал у коллег – при таком варианте выпячивание белой линии после операции происходит вместе с сеткой, косметический результат этой операции – никакой.
Принципиально имплант можно разместить в различных слоях передней брюшной стенки:
Мы используем все варианты, выбирая оптимальный для каждой пациентки (пациента) в конкретной клинической ситуации. Исключая разве что вариант B – давно доказавший свою неэффективность.
Крайне редко используем расположение импланта в брюшной полости (интраабдоминально). Дело в том, что полипропилен (или полиэстер), из которого состоит сам имплант, не должен контактировать с органами брюшной полости – он вызывает массивный спаечный процесс, приводящий к спаечной кишечной непроходимости и другим угрожающим жизни осложнениям. Импланты для интраабдоминальной пластики имеют специальное противоспаечное покрытие с одной стороны, которое значительно увеличивает стоимость импланта, однако не всегда способно «защитить» органы. И если недавно это были единичные случаи, то сегодня все чаще и чаще в среде хирургов-герниологов раздаются голоса об отказе от этой методики. Я отказался от нее несколько лет назад, после того как дважды оперировал пациентов (из других клиник, и даже стран) с осложнениями. Да, это немного, но зачем подвергать пациента даже минимальному риску осложнений, которого можно избежать?
Рис. 2 Варианты размещения сетчатого импланта при пластике грыж и диастаза: A – над апоневрозом (onlay), B – вшивание в край дефекта (inlay), C – в подмышечном пространстве, D – в предбрюшинном пространстве (underlay preperitoneal), E – в брюшной полости (underlay intraperitoneal) .
Выбор оптимального слоя для расположения импланта зависит от многих факторов: от наличия и ширины дефектов апоневроза и степени диастаза – до индекса массы тела и состояния кожи пациентки. Каждый из вариантов имеет свои преимущества и недостатки, мы выбираем его совместно с пациенткой на консультации.
1Характер проявлений
Обычно к таким видам болезней относят следующие:
- воспаления придатков матки, которые могли образоваться после спаек;
- после различных операций в области гинекологии;
- при маточных опухолях;
- варикозное расширение вен брюшины (обычно это чаще отмечается у женского пола, долго работающего стоя, например, преподаватели, продавцы и т.д.);
- могут такие проявления быть результатом того, что часто бывает женщина не удовлетворена в сексуальном плане;
- урологические проблемы: патология мочеточника, камень в мочеточнике, воспаления со стороны почек;
- заболевание остеохондрозом с болевым синдромом по ходу нервов и другие виды заболеваний.
- слабая;
- очень сильная;
- ноющая.
Иногда болезненность проходит очень быстро, а иногда наблюдается у пациента постоянно. У определенных групп пациентов она может возникнуть вне зависимости от времени суток и без видимых на то причин. А у других групп больных может быть связана с некими определенными факторами. Например, можно отметить следующие:
- подъем тяжелых предметов;
- работа, сидя на корточках;
- запоры.
Главная задача доктора в любом случае состоит в том, чтобы определить причину появления болезненности, и это он может сделать на приеме. Поэтому не следует думать, что такие боли пройдут самостоятельно, а надо обратиться к врачу на консультацию.
Заболевания и патологические состояния желудка, кишечника, пищеварительного тракта — все это в целом наиболее часто становится причинами данного проявления.
Так ли нужно именно удалять матку?
Удаление матки с миомой проводится только после многочисленных консультаций со специалистом и только в запущенных случаях. Если ваш гинеколог настаивает на этом методе как единственно возможном – приходите в центр репродукции «Генезис» и проконсультируйтесь с врачами. Гинекологи нашей клиники имеют богатый опыт, высоко ценятся на российском и международном рынке, неустанно повышают квалификацию. Они точно определят, нужна ли гистерэктомия или возможно обойтись терапией и частичным удалением разросшейся соединительной ткани.
К сожалению, в ряде случаев вердикт однозначен: резать и удалять. Такое происходит, если:
- Одновременно с миомой диагностируется саркома – злокачественная опухоль.
- Миоматозный узел продолжает активно расти в постменопаузальный период.
- Есть и относительные показания к оперативному вмешательству:
- Быстрый рост миомы или появление множественных узлов.
- Кровотечения, носящие обильный, частый, продолжительный характер.
- Некроз узла, губительно сказывающийся на состоянии здоровой ткани матки.
- Деформация соседних органов при больших размерах опухоли.
Чего опасаться после операции?
Удаление матки – это серьезная хирургическая операция, требующая от проводящего ее специалиста ювелирной точности. Малейшее отклонение от изначального плана, и пациентка рискует оказаться в ситуации, когда осложнения проявляются уже в период послеоперационного восстановления. Давайте рассмотрим, как они проявляются и насколько опасны для женщины.
- Кровотечение – самый частый побочный эффект, свидетельствующий о недостаточном гемостазе. Если вовремя не устранить проблему, женщина может погибнуть от большой кровопотери, не приходя в сознание. Для остановки кровотечения необходима повторная операция и, возможно, переливание крови.
- Нарушение функции мочеиспускания. Здесь проблема может пойти разными путями. Если миома была большой и давила на мочевой пузырь, то, как в ситуации с беременностью, женщина просто не будет ощущать, что мочевой пузырь полон. Если же были задеты ткани мочевыводящих путей, то желание помочиться будет, но сам процесс окажется болезненным. К счастью, это состояние быстро корректируется антисептиками.
- Воспаление шва в результате недостаточно качественной его обработки после операции. Чтобы избавиться от этой проблемы, необходимы антибиотики, а также местные антисептические растворы для очистки раны от гнойного содержимого и уменьшения отека тканей.
Самыми же опасными последствиями считаются перитонит – инфицирование брюшной полости, нередко приводящее к заражению крови, и тромбоэмболия легочной артерии, которая может вызвать летальный исход. К счастью, при грамотном проведении хирургом операции и надлежащем уходе в послеоперационный период вероятность возникновения этих неприятных, а иногда даже смертельных последствий сведена к минимуму.
К чему нужно быть готовой впоследствии после удаления матки?
Отсутствие осложнений сразу после операции по удалению матки, увы, не гарантирует, что их не будет вообще. Даже наоборот – практически любая женщина, столкнувшаяся с необходимостью гистерэктомии, отмечает массу неприятных последствий, отрицательно влияющих на качество жизни. Например, очень часто вся гормональная нагрузка ложится на щитовидную железу, что влечет за собой повышенную ее восприимчивость к негативным факторам, развитие воспалительных процессов, возникновение злокачественных новообразований.
Менопауза у женщин без матки, если она еще не наступила, дает о себе знать уже в первые годы. Отмечается повышенная потливость, приливы, перепады настроения. Дефицит гормона эстрогена приводит к увеличению хрупкости костей из-за дефицита в них кальция. Гормональный дисбаланс и необходимость приема синтетических препаратов нередко становятся толчком к резкому набору веса.
Еще одной проблемой, актуальной как для самих женщин, так и для их мужей или партнеров, становится ухудшение качества сексуальной жизни. Особенно страдают от этого достаточно молодые пациентки – в возрасте до 35–40 лет. Они отмечают повышенную сухость влагалища и связанный с ней дискомфорт при проникновении, необходимость дополнительно использовать смазку в достаточно большом количестве. Пропадает либидо, нередко становится менее интенсивным или вообще недостижимым вагинальный оргазм. И, разумеется, утрачивается функция деторождения, что для многих семейных пар становится самой серьезной потерей. Однако современная медицина помогает максимально восстановиться и далее жить практически полноценной жизнью и, конечно, предлагает разные способы стать счастливыми родителями.
Что означает боль в подвздошной области
Подвздошная область находится по бокам нижней части живота. Возникновение дискомфорта, чувства острой или ноющей боли с левой, либо же правой стороны, может свидетельствовать о развитии воспалительного или иного патологического состояния внутренних органов.
Слева
Возникновение боли с левой стороны подвздошной области может быть связано с воспалением слизистой оболочки сигмовидной кишки, её заворотом, кишечной непроходимостью, запором или дисбактериозом. Болевой синдром характеризуется частыми схваткообразными приступами, которые усиливаются по мере усугубления воспалительного процесса.
Справа
Боль с правой стороны подвздошной области чаще всего свидетельствует о воспалении червеобразного отростка, которое также известно, как заболевание аппендицит.
У мужчин подобная симптоматика может быть связана с воспалением семенных пузырьков и гиперплазией тканей предстательной железы. У женщин острая или ноющая боль в правой части подвздошной области возникает из-за патологий придатков матки.
Как выполняется операция
В клинике «Медицина 24/7» тазовая лимфаденэктомия выполняется как открытым, так и эндоскопическим способом.
В первом случае доступ создается через разрез мягких тканей. Во втором случае — через небольшие проколы.
Эндоскопическое удаление опухоли и пораженных лимфоузлов требует особенно высокой квалификации хирурга, поэтому такие операции выполняются не во всех клиниках. «Медицина 24/7» располагает хирургами необходимой квалификации.
При выполнении тазовой лимфаденэктомии строго соблюдается правило абластики, чтобы минимизировать вероятность оставления раковых клеток после хирургического лечения.
Правило абластики включает принцип футлярности. Это значит, что тазовые лимфоузлы удаляются в пределах естественных «футляров».
Второй принцип — моноблочность. Это значит, что пораженный лимфоузел иссекается в пределах окружающих здоровых тканей, с обязательным отступом.
Третий принцип — зональность. Это значит, что тазовые лимфоузлы иссекаются в пределах анатомической зоны, в которой они находятся.
Как правило, операции тазовой лимфаденэктомии выполняются под общим наркозом. Длительность операции зависит от объемов хирургического вмешательства.
После удаления тазовых лимфоузлов устанавливается дренаж для отвода жидкости.
Опасность и прогнозы
Болезнь крайне редко выступает в качестве самостоятельной патологии, являясь в большинстве известных случаев симптомом. Отсутствие своевременной диагностики может привести к резкому ухудшению подвижности позвоночного столба. Существуют реальные риски достижения ситуации полной неподвижности и инвалидизации пациента.
Своевременное устранение патологически опасных для суставных тканей причин и применение правильной терапии предначертает благоприятные прогнозы.
Методика и сроки лечения определяются с учетом имеющейся клинической картины и особенностей конкретного пациента.
Ход операции грыжесечения
Оперативное вмешательство, производимое по поводу грыжи называется грыжесечение или герниопластика. Оно заключается в удалении грыжевого мешка, вправлении внутренностей в брюшную полость и укреплении слабого участка брюшной стенки в области грыжевых ворот.
К настоящему времени существует огромное количество модификаций и усовершенствований традиционной герниопластики, поскольку во все времена при этой патологии была велика частота рецидивов — 10% при простых, 30% и более — при сложных видах грыж.
С середины 80-х годов прошлого века предпочтение отдается «ненатяжной» пластике или пластике грыжевого мешка с минимальным использованием собственных тканей. При ненатяжной пластике для закрытия грыжевого дефекта не производится сшивание с натяжением разнородных тканей, а используются синтетические имплантаты. Рецидивов при ненатяжной пластике несравнимо меньше, меньше выражен болевой синдром в послеоперационном периоде, пациент получает возможность выписаться из стационара спустя 2-3 дня после проведенной операции.
При операции герниопластики, проводимой из обычного (открытого) грыжевого доступа, дно грыжевого канала формируется c помощью синтетической сетки. Эта операция технически гораздо проще, чем эндоскопическая, позволяет быстро вернуться к нормальной жизни, обеспечивает значительно менее болезненный и менее продолжительный, чем традиционные операции послеоперационный период. Всего срок послеоперационной реабилитации – 4-5 суток.
Лапароскопическая трансабдоминальная преперитонеальная герниопластика на сегодняшний день признана наиболее обоснованным и малотравматичным вмешательством при паховых и бедренных грыжах.
- Выполняется из лапароскопического доступа без рассечения покровных тканей.
- Через 3 небольших прокола (диаметром 10 мм и меньше) при помощи специальной аппаратуры в месте формирования грыжи фиксируется синтетическая (чаще полипропиленовая или тефлоновая) сетка.
- Этот способ сложнее технически и дороже, но он предпочтителен при лечении рецидивных, двухсторонних грыж, а также в тех случаях, когда необходимо достичь хорошего косметического эффекта.
- Активизация больного начинается непосредственно после операции.
- При использовании лапароскопического метода обеспечивается кратчайший и практически безболезненный послеоперационный период, раннее восстановление трудоспособности.
Хирурги «Евроонко» проводят герниопластику с использованием сетчатых имплантатов по поводу паховых, бедренных, пупочных, послеоперационных вентральных грыж. Согласно европейской статистике методики хирургического лечения грыж передней брюшной стенки, применяемые в нашей клинике, позволяют сократить число рецидивов грыжи до 1-2%.
Простая и вместе с тем эффективная методика герниопластики с использованием синтетических материалов обеспечивает пациенту отсутствие болей в послеоперационном периоде, быстрое возвращение к активной жизни, хороший косметический эффект и высокое ее качество в отдаленном послеоперационном периоде.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Что может болеть в животе справа
Причинами болей под правым ребром могут быть и заболевания в различных органах:
- Болезни печени: гепатиты (воспаление), гепатозы (нарушение обмена веществ), цирроз (замещение паренхиматозных клеток соединительной тканью), печёночные паразиты, метастазы как следствие злокачественной опухоли других органов.
- Болезни сердца (они вызывают нарушение кровообращения): миокардит, эндокардит, ишемическая болезнь сердца, абдоминальный инфаркт миокарда.
- Болезни желчного пузыря: холецистит (воспаление), раковые опухоли.
- Кишечные болезни: колит (воспаление слизистой поверхности толстого кишечника), болезнь Крона (тяжёлое поражение всего желудочно-кишечного тракта от горла до анального отверстия), диарея, дивертикулёз (выпячивание слизистой оболочки кишечника через мышечную стенку), синдром раздражённого кишечника, кишечные инфекции.
- Заболевания правой почки: абсцесс (гнойное воспаление), пиелонефрит (бактериальное воспаление), кисты, камни в почке, эхинококкоз (присутствие гельминтов в почке), туберкулёз (высыхание) почки, злокачественная опухоль.
- Диафрагматит (воспаление плевры, покрывающей диафрагму).
- Опухоли надпочечников.
- Межрёберная невралгия (раздражение межрёберных нервов).
- Образование тромбов в нижней полой вене.
Трепанобиопсия кости подвздошной
Трепанобиопсия подвздошной кости – это разновидность диагностического обследования, проведение которого заключается в отборе частиц костного мозга, а также тканей.
Основная цель процедуры – это их гистологическое исследование, направленное на определение состояния здоровья структуры костной ткани. Медики получают исчерпывающую информацию о качестве клеточного состава костного мозга, процентного соотношения жировой и кроветворной ткани, состояния кровеносных сосудов и стромы.
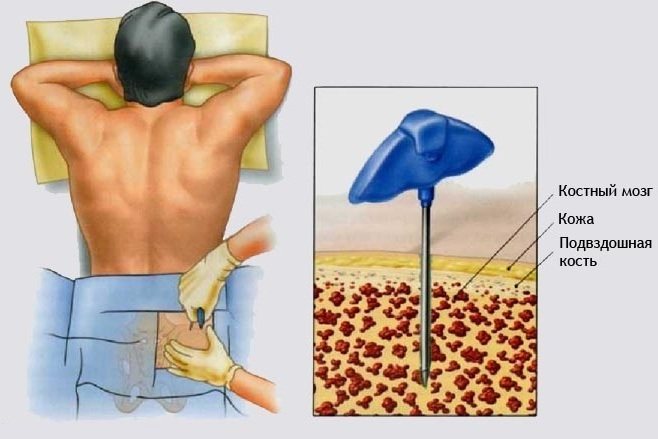
Гистологический анализ даёт возможность определить наличие доброкачественного или ракового новообразования, если в структуре подвздошной кости обнаружены признаки опухолевого процесса. Биологический материал отбирается с помощью игловой пункции. Пациент находится под общей анестезией, а сама диагностическая процедура является несложной хирургической операцией.
История
В анамнезе часто встречаются указания на глубокие боли в паху или боли, распространяющиеся по передней поверхности бедра. Первоначально боль может провоцироваться началом активности, вскоре после этого уменьшаясь. Симптомы могут прогрессировать до постоянной боли во время активности, которая уменьшается только с отдыхом, и, наконец, до наличия боли как при активности, так и во время отдыха. Диагноз обычно ставится с задержкой, и среднее расчетное время между начальными симптомами и постановкой диагноза составляет от 32 до 41 месяца.
- Перемежающаяся боль в паху, которую обычно описывают как глубокую боль.
- Симптомы ухудшаются с активностью (особенно ударами ногой) и облегчаются с отдыхом. К другим отягчающим факторам можно отнести завязывание шнурков, вставание после длительного сидения и ходьбу в гору.
- Слышимые щелчки или ощущение защемления в области бедра или паха.
- Могут быть зарегистрированы корешковые симптомы, распространяющиеся вдоль передней части бедра к колену.
- Дисфункция поясничной мышцы обычно связана с различными жалобами на пояснично-крестцовую область, которые могут включать боль в пояснице, дискомфорт в области ягодиц или бедра и неспособность стоять полностью прямо.
Причины боли в тазобедренном суставе
Причины боли в тазобедренном суставе очень разнообразны и могут быть вызваны болезнями суставов:
- Перелом кости бедра (в частности — шейки бедра) — часто наблюдается у людей пожилого возраста. Восстановление в данном случае протекает медленно и иногда осложняется тромбозом и инфекционными процессами. Двигательная активность в период восстановления затруднена.
- Асептический некроз головки бедра — деструкция сустава костей бедра вследствие приостановки кровоснабжения. Для этого заболевания характерны очень сильные прогрессирующие боли в тазобедренном суставе при ходьбе или попытке встать на больную конечность.
- Болевые симптомы в тазобедренном суставе могут возникать по причине патологий позвоночника, а точнее — его поясничного отдела;
- Остеоартрит — разрушение нормальных структур сустава, его капсулы и хрящей; вызывает боли, локализующиеся в паху и ирадиирующие в бедро, и которые особенно сильно проявляются при ходьбе и попытках встать на поражённую конечность;
- Бурсит вертлужной сумки — воспаление, для которого характерны боли в ягодице, которые усиливаются при принятии горизонтального положения на больном боку;
- Поражение тазобедренного сустава при ревматических заболеваниях (в частности, СКВ)
- Воспалительные процессы в сухожилиях сустава;
- Развитие инфекционных процессов вследствие заражения стафилококками, стрептококками или другими микроорганизмами — артрит, характеризуется болезненностью при прикосновении и припухлостью суставов;
- Туберкулёзный артрит — проявляется болевым синдромом во второй фазе развития, когда симптоматика становится более выраженной, боли сопровождаются хромотой и нарушением функционирования сустава.
Боль в тазобедренном суставе может возникать вследствие полученной травмы:
- вывиха (встречается редко);
- повреждения менисков;
- растяжения связок и сухожилий.
Наши врачи
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Диагностика боли в тазобедренном суставе
Не можете жить полноценной жизнью из-за боли в тазобедренном суставе, отдающей в ногу? Обращайтесь во многопрофильную клинику ЦЭЛТ! У нас работают опытные специалисты, которые проведут диагностику и установят точную причину боли в тазобедренном суставе, назначат соответствующее лечение.
Боль в тазобедренном суставе характерна для целого ряда заболеваний, и именно поэтому особое внимание наши специалисты уделяют дифференциальной диагностике, ведь успешное лечение возможно лишь при правильной постановке диагноза! Помимо сбора анамнеза и визуального осмотра применяются и другие типы обследования:
- рентгенография позвоночника, тазобедренного сустава и бедренной кости;
- электромиография, направленная на исследование рефлексов сухожилий;
- и позвоночника, таза и бедра;
- Исследования, позволяющие оценить состояние и проходимость сосудов (допплерография, ангиография);
- разные виды анализов.
Лечение боли в тазобедренном суставе
Лечение боли в тазобедренном суставе назначается только после постановки диагноза. Однако, меры для снятия болевых ощущений применяются практически сразу же. Для этого используются обезболивающие препараты.
Главная цель лечения боли в тазобедренном суставе — устранение причины, которая её вызвала. Для этого предпринимаются разные меры, выбор которых зависит от диагноза. Это может быть:
- мануальная терапия;
- противовоспалительная терапия;
- физиотерапия;
- иглоукалывание;
- лечебная гимнастика.
- лечебно-диагностические блокады
- ;
- тотальное .
- Боль в предплечье
- Боль в крестце