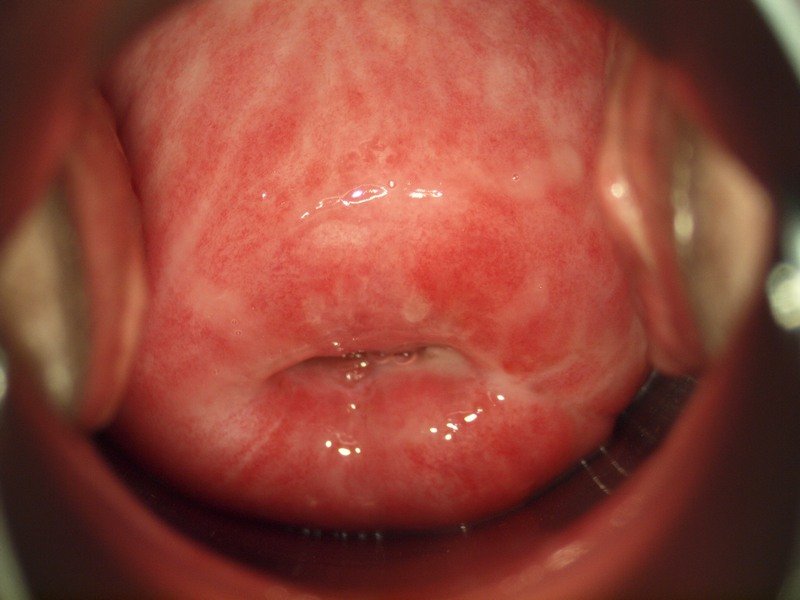
Гингивит десен у взрослых: как выглядит, симптомы, лечение и профилактика в домашних условиях
Содержание:
- Лечение воспаления дёсен
- Народные средства лечения
- Антибиотики
- Как развивается воспаление?
- Боль из-за гематомы
- Опасности флюса и задачи стоматолога
- Почему болят зубы: основные причины
- Химические ожоги
- Причины развития альвеолита после удаления зуба
- Флюс на десне: как понять, что пора волноваться, основные симптомы
- Лечение кровоточивости десен
Лечение воспаления дёсен
Многие люди предпочитают сначала проводить лечение собственными силами, применяя методы народной медицины — отвары лекарственных трав, растворы соли, йода и соды. Однако данные методы лечения зачастую могут лишь усугубить ситуацию, ведь причины воспаления дёсен могут быть более глубокими и требующими комплексного и системного подхода.
Стоматологические клиники в настоящее время предлагают следующие способы лечения воспаления дёсен:
- Хирургическое вмешательство. Происходит надрез десны, в неё вставляется специальная трубка для отвода гноя наружу. После операции назначаются антибиотики и нестероидные противовоспалительные препараты, антисептики для полоскания полости рта и мази для обработки швов.
- Лечение воспаления дёсен лазером. Данный метод становится всё более популярным, так как помогает избежать рассечения мягких тканей, не требует длительного периода реабилитации и является безболезненным.
- Уколы. Наименее действенный и наиболее опасный метод лечения, так как снимаются лишь внешние симптомы, а некроз тканей не убирается. Кроме того имеет достаточно много противопоказаний.
Хотя такие заболевания, как гингивит, пародонтит и пародонтоз имеют много причин возникновения, наиболее распространённой всё равно остаётся недостаточная гигиена полости рта
Поэтому особенно важно тщательно чистить зубы и регулярно посещать стоматологическую клинику
Народные средства лечения
Рассмотрим полезные рецепты полосканий, которые применяются для лечения гингивита и альвеолита после удаления зуба.
Одну столовую ложку сухой измельченной аптечной ромашки (шалфея, календулы) следует запарить 250 мл крутого кипятка. Смесь следует настоять в течение часа, укутав полотенцем, затем – отфильтровать и использовать для полосканий. Полоскать рот рекомендуется каждые 2-3 часа.
Купировать воспаление и снять неприятные ощущения помогут следующие целебные рецепты:
- Смешать по 20 капель масла чайного дерева, гвоздики и жидких витаминов А и Е, добавить щепотку кайенского перца. Полученным лекарством нужно смочить ватный тампон и приложить его к болезненному очагу.
- Смочить пищевую соду водой до консистенции пасты и наложить ее на воспаленный участок.
Быстро справиться с воспалением десен поможет гель «АСЕПТА с прополисом». Это уникальное средство с продуктом жизнедеятельности пчел на 31% снимает воспаление десен, обладает противовоспалительным, противомикробным действиями в отношении грамположительных бактерий, а также противозудным и анальгезирующим эффектами (снижает болезненность пораженных тканей), ускоряет процесс регенерации и эпителизации раневых поверхностей, стимулирует метаболические процессы.
Надеемся, наши рекомендации по лечению воспаления десен после удаления зубов будут носить исключительно информационный характер. Относитесь к себе внимательно и помните: при первых симптомах – острой боли в десне, резких скачках температуры, сильных отеках десны, выделения гнойного экссудата – как можно скорее обращайтесь к врачу. Поражение может обернуться катастрофическим исходом, поэтому берегите себя после операции.
-
Клинико-лабораторная оценка влияния отечественной лечебно-профилактической зубной пасты на основе растительных экстрактов на состояние полости рта у больных простым маргинальным гингивитом.
д.м.н., профессор Еловикова Т.М.1, к.х.н., доцент Ермишина Е.Ю. 2, д.т.н. доцент Белоконова Н.А. 2
Кафедра терапевтической стоматологии УГМУ1, Кафедра общей химии УГМУ2 -
Клинические исследования антисенситивной зубной пасты «Асепта Сенситив» ( А.А. Леонтьев, О.В. Калинина, С.Б. Улитовский )
А.А. ЛЕОНТЬЕВ, врач-стоматолог О.В. КАЛИНИНА, врач-стоматолог С.Б. УЛИТОВСКИЙ, д.м.н., проф.
Кафедра терапевтической стоматологии СПбГМУ им. акад. И.П. Павлова -
Сравнительная клиническая оценка эффективности лечения травматических поражений слизистой оболочки полости рта
ИОРДАНИШВИЛИ А.К. *,** д.м.н., профессор, профессор кафедры *Кафедра ортопедической стоматологии Федерального государственного бюджетного образовательного учреждения высшего образования «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Министерства здравоохранения Российской Федерации (ректор – доктор медицинских наук Сайганов С.А.); **Кафедра челюстно-лицевой хирургии и хирургической стоматологии Федерального государственного бюджетноговоенного образовательного учреждения высшего образования «Военно-медицинская академия имени С.М. Кирова» Министерства обороны Российской Федерации (начальник – член-корреспондент РАН, профессор Фисун А.Я.). -
Роль противовоспалительного ополаскивателя в лечении заболеваний пародонта (Л.Ю. Орехова, А.А. Леонтьев, С.Б. Улитовский)
Л.Ю. ОРЕХОВА, д.м.н., проф., завкафедрой; А.А. ЛЕОНТЬЕВ, врач-стоматолог; С.Б. УЛИТОВСКИЙ, д.м.н., проф.
Кафедра терапевтической стоматологии СПб ГМУ им. акад. И. П. Павлова -
Отчет по определению/подтверждению профилактических свойств средств индивидуальной гигиены полости рта выпускаемых серийно: зубной пасты «Асепта» использованной в сочетании с ополаскивателем «Асепта» и бальзамом для десен «Асепта»
Зав. Кафедрой ПФС д.м.н. профессор С.Б. Улитовский
Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова. Стоматологический факультет. Кафедра профилактической стоматологии.
Антибиотики
В основе лечения пародонтоза всегда лежит противомикробный метод, так что прием антибиотиков при этом заболевании неизбежен. Чаще всего при пародонтозе прописываются антибиотики широкого спектра действия – они уничтожают максимальное количество болезнетворных бактерий.
Перед началом лечения антибиотиками пациент обязательно должен сделать специальный бактериальный анализ – так станет понятно, насколько бактерии в организме человека чувствительны к антибиотику.
Если пациент плохо переносит лечение антибиотиками, то придется подобрать другие лекарства. По этой же причине самому себе прописывать антибиотики категорически запрещено, так как вы можете не переносить какой-нибудь антибиотик, и тогда лечение принесет только вред.
Пародонтоз
Антибиотики сегодня выпускают в разных лекарственных формах:
- Таблетках для приема внутрь;
- Капсулах для системного лечения;
- Гелях для местного применения;
- Специальных растворах для полоскания ротовой полости.
Из всего этого разнообразия лучше всего остановиться на капсулах и таблетках для приема внутрь, так как именно в этом случае антибиотики влияют на весь организм, оказывая максимальное воздействие.
ВАЖНО: Стоит сказать, что универсального лекарства от пародонтоза нет – требуется применять в комплексе различные препараты, чтобы достичь нужного эффекта
Линкомицин
В последнее время из антибиотиков для лечения пародонтоза наибольшей популярностью пользуется линкомицин. Это противомикробное средство нового поколения имеет весьма широкий спектр действия и эффективно уничтожает множество вредоносных бактерий.
Лечебная доза линкомицина устанавливается врачом, в зависимости от того, в каком состоянии находится пациент и насколько тяжело протекает пародонтоз. Чаще всего лекарство принимают курсом в две недели, хотя иногда длительность приема продлевается.
Назначать себе самому линкомицин категорически запрещено! Так можно легко заработать себе дисбактериоз, а в худшем случает серьезно повредить печень и почки.
Трихопол
Еще один антибиотик, который достаточно часто прописывают при пародонтозе – это трихопол. Он является препаратом широкого спектра действия и активно используется не только в стоматологии, но и в других областях медицины. Этот антибиотик обладает весьма широким спектром действия, и активно уничтожает все бактерии, принимающие участие в возникновении пародонтоза. Его также категорически запрещено прописывать себе самостоятельно, так как это может стать причиной серьезных сбоев в работе организма.
Как развивается воспаление?
Если десны воспаляются, начать лечение нужно как можно быстрее. Воспаление быстро прогрессирует, и чем дальше — тем сложнее его снимать. Симптомы развиваются в несколько этапов:
- дискомфорт, зуд, небольшая болезненность одного из участков десен;
- появление отека — размер десны увеличивается, она опухает, десневой край «поднимается», закрывает часть коронки. Появляются болезненные ощущения при пережевывании еды, чистке зубов, надавливании;
- изменение цвета слизистых — становятся красными, яркими, десневой край может стать темным;
- отек продолжает увеличиваться, внутри формируется гнойник, болезненность становится постоянной, пораженный участок увеличивается;
- появляются сопутствующие симптомы: воспаляется, увеличивается в размерах и начинает болеть ближайший к пораженному участку лимфатический узел, может появиться зубная боль;
- на десне (или внутри нее) формируется гнойник. Без лечения возможно появление кисты, свища, флюса. Возможно повышение температуры тела, общее недомогание, головные боли.
От появления первых признаков дискомфорта до появления гнойника могут пройти всего сутки, поэтому стоматологи клиники «ДентоСпас» рекомендуют как можно быстрее записаться на прием к стоматологу или пародонтологу.
Боль из-за гематомы
В отдельных случаях пациент жалуется на боль и неприятные ощущения, при этом в лунке имеется плотный сгусток и отсутствуют признаки воспаления. Это может значить, что формируется гематома, которая вскоре нагноится, что потребует сложного лечения. Подтвердить диагноз могут следующие симптомы:
- напряженное состояние мягких тканей лица выше гнойного очага;
- болезненные ощущения при пальпации (прощупывание) десны;
- увеличение боли, повышение температуры;
- активно развивающийся отек десны или щеки;
- появление синюшного оттенка кожи лица в области формирования гематомы.
- Появление гематомы могут провоцировать несколько факторов.
Отёк после удаление зуба
Травмирование сосуда во время инъекционного введения анестезии
Предугадать данную проблему и избежать ее сложно, так как врачу неизвестно, где именно пролегают сосудистые структуры в мягких тканях пациента. Для предотвращения риска развития гематомы стоматолог может попросить пациента на несколько минут плотно прижать место укола.
Наличие сахарного диабета или гипертонической болезни
У пациентов с сахарным диабетом капилляры отличаются большей ломкостью, чем в норме. Повышенное давление при гипертонии сопровождается усиленным кровотечением даже при поверхностных травмах сосудов. По этой причине обе болезни могут провоцировать гематомы.
Недавний прием аспирина
Прием пациентом аспирина в недавнее время (менее чем за 7 суток до операции) сильно повышает риск развития кровотечения в ходе стоматологических манипуляций и формирования гематом близлежащих тканей. Причина кроется в свойстве аспирина снижать кровяную свертываемость.
За 7 суток до операции нельзя принимать аспирин
Опасности флюса и задачи стоматолога
Именно выявление таких очагов и их ликвидация, особенно у лиц, страдающих воспалительными процессами внутренних органов, и у беременных является одной из существенных задач врача-стоматолога. Несвоевременная санация полости рта или ее отсутствие при наличии зубов, пораженных хроническим периодонтитом, может привести к развитию целого ряда более тяжелых воспалительных процессов, первым среди которых является острый гнойный периостит.
Гнойный периостит
Это заболевание представляет собой острое гнойное воспаление надкостницы альвеолярного отростка челюсти и составляет до 40% осложнений одонтогенной инфекции, главным образом, хронического периодонтита. Причиной развития этого заболевания чаще всего являются большие коренные зубы, которые поражаются кариозным процессом в первую очередь.
Клиническая картина острого гнойного периостита многообразна и зависит от характера микрофлоры, локализации и протяженности воспалительного процесса. При поражении верхней челюсти внешние проявления острого воспаления, в частности гиперемия, инфильтрация и отек мягких тканей обычно более выражены, чем при локализации флюса на нижней челюсти. Однако явления общей интоксикации более выражены при поражении альвеолярного отростка нижней челюсти, что обусловлено разницей в анатомо-топографических взаимоотношениях мягких тканей и челюстных костей.
При осмотре полости рта заметны сглаженность или припухлость переходной складки слизистой оболочки преддверия полости рта, ее гиперемия, резкая болезненность при прикосновении руками стоматолога или инструментами.
Следует иметь в виду, что боль в «причинном» зубе из-за выхода экссудата (жидкости, выделяющейся в ткани или полости организма из мелких кровеносных сосудов при воспалении) за пределы периодонтальной щели в определенной степени стихает, однако появляется незначительная подвижность зуба. Это обстоятельство порой служит оправданием отсрочки обращения к врачу и причиной отягощенного течения воспалительного процесса в дальнейшем.
Диагноз «острый гнойный периостит» является абсолютным показанием к хирургическому вмешательству в виде вскрытия и дренирования периостального гнойного очага и удаления «причинного» зуба.
Варианты немедикаментозного фломы лечения (физиотерапии) зависят от общего состояния пациента, возраста, сопутствующих хронических заболеваний. В последнем случае объем и характер медикаментозного лечения определяется стоматологом соответствующего профиля
Особенно важно проведение адекватного лечения у больных, страдающих ревмомиокардитом, сахарным диабетом, нефритом и некоторыми другими хроническими заболеваниями
Другим вариантом осложнения хронического гранулирующего периодонтита является развитие острого одонтогенного остеомиелита, сопровождающегося формированием флегмон и абсцессов клетчаточных пространств лица и шеи.
Эти осложнения флюса являются наиболее тяжелыми и опасным результатом прогрессирования одонтогенной инфекции, а в зависимости от локализации и характера микрофлоры могут приводить к тяжелым осложнениям вплоть до развития синусотромбоза и медиастинита.
Почему болят зубы: основные причины
Существует множество факторов, способных спровоцировать зубную боль различной интенсивности. Их разделяют на две основных категории: внешние и внутренние.
- Внешние – все причины, не связанные с физиологическими особенностями организма: механические травмы, температурные перепады, воздействие щелочей и кислот, другие факторы внешней среды.
- Внутренние – все причины, связанные с нарушением анатомических и физиологических функций организма. В том числе вызванные различными патологиями: кариесом, пульпитом, периодонтитом и т.д.
В том или ином случае, зубная боль возникает из-за деформации около зубного участка или зубной коронки, а также при невралгиях тройничного нерва, обеспечивающего иннервацию зубочелюстной системы организма.
Например, прогрессирующий кариес на начальных стадиях своего развития не вызывает какого-либо дискомфорта и болезненных ощущений, но постепенно, появляются самопроизвольные боли, существенно усиливающиеся в вечернее время – пациент чувствует характерную болезненную пульсацию в затылочную область головы, ухо и рядом расположенные зубы. Болезненность увеличивается соизмеримо отеку пульпы – это происходит из-за повышения физического давления на причинный зуб и расположенные внутри нервные волокна.
Химические ожоги
Подобная разновидность ожогов возникает в результате травм на производстве в случае несоблюдения правил техники безопасности, бытовых несчастных случаев.
Химические поражения кожи встречаются несколько реже в сравнении с термическими и составляют, по разным сведениям, от 2,5 до 5,1% эпизодов в общей структуре ожогового травматизма. Наиболее часто они имеют локальный характер и в 90% случаев не превышают 10% поверхности тела. В 43–51% к возникновению химожогов приводит действие кислот, в 21,5–25% – щелочей, в остальных случаях поражения спровоцированы воздействием иных агрессивных химвеществ.
Патогенез
После соприкосновения агрессивных веществ с кожей (крепких растворов кислот, щелочей) в течение короткого времени развивается омертвение тканей, поражающее действие не прекращается до тех пор, пока не завершится химическая реакция.
При действии на кожу концентрированных кислот и щелочей происходит незамедлительное разрушение клеток и их гибель, вследствие чего начальным морфологическим проявлением может быть некроз, образующийся фактически незамедлительно после контактирования реагента с кожей. При соприкосновении кожи с низкоконцентрированными растворами морфологические изменения могут выявляться по истечению некоторого времени, иногда только спустя несколько дней.
Под действием кислот образуется коагуляционный, а концентрированных оснований (щелочей) – колликвационный некроз. Ожоги щелочью, как правило, глубже и серьезнее, чем кислотные. Необходимо учитывать то, что при химических ожогах пузыри, свойственные для термических ожогов второй степени, образуются нечасто.
Отдельные субстанции, вызывающие химические ожоги, например фосфор, всасываясь, оказывают общетоксическое действие, что вызывает жизнеопасные нарушения.
Клиническая картина
Поражение кислотами сопровождается коагуляцией тканевых белковых структур и обезвоживанием тканей. В месте соприкосновения с кислотой формируется плотный сухой струп, который четко ограничен и располагается на уровне интактной кожи, а в отдаленном периоде западает, по краю образуется полоса гиперемии, указывающая на развитие первоначального асептического воспаления.
Глубина поражения может быть различной, но чаще всего встречаются глубокие поражения. Выраженное прижигающее и дегидратационное действие кислот практически полностью исключает формирование пузырей.
Поражение щелочами, особенно их концентрированными растворами, сопровождается нарушением целостности кожных барьеров (растворение и эмульгирование жиров кожи), что сопровождается более глубоким и «широким» проникновением в ткани пострадавшего.
Щелочи вызывают по площади большие, чем область их соприкосновения с поверхностью кожи, участки влажного некроза с образованием рыхлого грязно-серого струпа, на пораженном участке отсутствует демаркационный вал и значительно медленней, чем при ожогах кислотами, идут репаративные процессы с образованием грануляций.
Особенно опасны горячие концентрированные щелочи, они «растворяют» не только кожу, но и подкожно-жировую клетчатку (происходит эмульгация жиров), ногти и волосы.
Причины развития альвеолита после удаления зуба
Стоматологи выделяют целый ряд факторов, способных инициировать развитие этого патологического состояния. Его выявляют в 40% случаев после удаления разрушенной/воспалённой единицы или же зуба мудрости. В таблице ниже представлены основные факторы развития альвеолита лунки зуба.
| Инициирующий фактор | Чем обусловлен? |
|---|---|
| Отсутствие кровяного сгустка в лунке |
В норме заживление лунки начинается уже через 24 часа после операции и длится несколько дней. В этот период времени болевая симптоматика самостоятельно сходит на нет, запускается процесс восстановления. Всё благодаря кровяному сгустку, который формируется в лунке, защищая её от инфицирования. Если же сгусток не сформировался (или же был повреждён интенсивным полосканием ротовой полости), развивается «сухая» лунка — альвеолит удалённого зуба. |
| Травматические повреждения стенок альвеолы | Осколки костной ткани, вымытые из переломов и трещин на стенках альвеолярной лунки и попавшие в рану, провоцируют её инфицирование и развитие воспалительных процессов. |
| Кариозные процессы | Если перед удалением зуба не была проведена санация ротовой полости с устранением кариозных поражений, бактерии из них попадают в рану, вследствие чего развивается гнойная инфекция, купировать которую очень сложно. |
| Снижение иммунитета при инфекционных заболеваниях | Ослабленный организм не способен в полной мере противостоять воздействию патогенных микроорганизмов, поэтому если у пациента выявлены инфекции органов дыхания, удаление зубов не проводят в целях профилактики альвеолита. |
| Системные заболевания | Патологические состояния, которые приводят к нарушению гормонального баланса: заболевания ЩЖ, сахарный диабет. |
| Нарушения свёртываемости крови | Формирование кровяного сгустка в лунке является важным фактором, обуславливающим быстрое заживление, но оно невозможно если кровь сворачивается слишком медленно. |
Флюс на десне: как понять, что пора волноваться, основные симптомы
- Сильная боль, часто пульсирующая, с иррадиацией в ухо, глаз, висок, шею.
- Десна отекают и воспаляются, на развитой стадии опухает щека со стороны больного зуба.
- Увеличиваются лимфоузлы.
- Боль при разговоре, надкусывании, жевании.
- Периостит в области моляров нередко вызывает онемение губы и части подбородка.
- Повышение температуры тела, общая слабость организма.
Флюс у ребенка
Флюс на десне у взрослого встречается чаще, чем у детей. Чаще всего причиной возникновения периостита у ребенка служит плохо пролеченный зуб, травма зуба, повреждения мягких тканей ротовой полости. Флюс на щеке образуется как на постоянных, так и на молочных зубах и опасен тем, что в случае прорыва инфекция попадает в кровь и атакует мышечные и костные ткани.
Что делать, если у ребенка флюс на щеке, а визит к врачу прямо сейчас невозможен? Можно полоскать десны «морским» раствором: в стакане кипяченой воды растворить чайную ложку соли, соды и 3 капли йода. Но вылечить периостит регулярными полосканиями десны нельзя — полностью избавиться от инфекции только антисептическим раствором не удастся.
Лечение кровоточивости десен
Чтобы результат был максимально эффективным, каждому из пациентов назначается комплексная терапия, состоящая из нескольких визитов к стоматологу, медикаментозного курса и особой гигиены полости рта. Даже незначительные поражения лечатся долго – от 2 недель до нескольких месяцев, в зависимости от первопричины и степени запущенности болезни.
Комплексная терапия в стоматологии
Как правило, это первый этап лечения, состоящий из нескольких шагов:
- Общий визуальный осмотр полости рта, выявление проблемы.
- Рентген или панорамная томография челюсти, сдача анализов – кровь и моча обязательно.
- Профессиональная чистка ультразвуком или аппаратом AirFlow, чтобы убрать весь налет или зубной камень.
- Обработка десен специальными растворами.
- Назначение антигистаминных препаратов, если воспаление обширное, если его нет – общий антибиотик в течение 1 недели (чаще всего – амоксициллин).
- Курс аскорутина или его аналогов для сужения сосудов и уменьшения кровоточивости.
- Курс витаминов и иммуномодуляторов для поддержания организма.
Аскорутин
Отдельно назначается физиотерапия, как правило – не более 5 сеансов. Они необходимы, чтобы уменьшить воспалительные процессы, улучшить кровообращение и общее состояние полости рта. В стандартные процедуры входят:
Массаж – пальцевой или аппаратный с помощью специальных устройств во врачебном кабинете. Он поможет оттоку крови от пораженных участков, приводит в тонус не только десны, но и корневую систему зубов.
Массаж десен
- Электрофорез – необходим при лечении периодонтита и пульпита. Воздействие микротоков увеличивает шансы на быстрое выздоровление и способствует регенерации мягких тканей после гнойной инфекции.
- Промывания и ванночки солевыми и минеральными составами – раньше подобные методики активно практиковались только в санаторно-курортном лечении, теперь аналогичные возможности есть и у некоторых стоматологий.
- Ультрафиолетовое воздействие – прибором, который также называют «тубус-кварц», десны просвечивают после того, как воспалительный процесс купирован.
Большинство физиотерапевтических процедур проходят быстро и безболезненно. Анестетик понадобится только для электрофореза, чтобы снизить дискомфорт воздействия электрического тока на кожу и слизистую оболочку.
Антисептические средства и зубные пасты
Вылечить кровоточивость десен в домашних условиях можно, если это разрешает лечащий врач. Существует несколько десятков стоматологических мазей, бальзамов и гелей с антисептическим и ранозаживляющим эффектом, например:
- солкосерил;
- метрогил;
Метрогил
- камистад;
- холисал;
- ротокан;
- асепта.
Асепта
Мазать десны любым из перечисленных средств «как попало» нельзя. Каждый препарат имеет массу противопоказаний, особенно – для беременных женщин. Поэтому использовать препараты следует строго под еженедельным контролем врача.
Преимущество мазей для десен
Особые требования назначаются для гигиены полости рта. Чистить зубы следует определенной пастой, в которой должны быть определенные активные вещества:
- Хлорид калия – снижает чувствительность нервных окончаний, болезненные ощущения, а также стабилизирует работу сосудов и капилляров.
- Сульфаты натрия и кальция – укрепляют эмали и уменьшают дискомфорт при проведении большинства кабинетных процедур.
- Фтор – снижает риск развития кариозных полостей.
- Экстракты трав и эфирные масла – смягчают действие химического состава, дают щадящее восстановление тканей.
Масла дают щадящее восстановление тканей
Из известных брендов зубных паст, которые подходят при кровотечениях, можно выбрать:
«Lacalut Aktiv»;
Lacalut Aktiv
«Splat Актив», «Зеленый чай» или «Лечебные травы».
Splat Зеленый чай
«Parodontax F».
Parodontax F
Для полосканий назначаются проверенные временем средства:
мирамистин;
Мирамистин
хлоргексидин;
Хлоргексидин
стоматофит;
Стоматофит
хлорофиллипт;
Хлорофиллипт
тантум верде.
Тантум верде
Перед использованием любого средств для полоскания, нужно внимательно прочитать инструкцию, и следовать советам лечащего врача. Некоторые составы необходимо предварительно разводить водой и ни в коем случае не использовать в чистом виде.