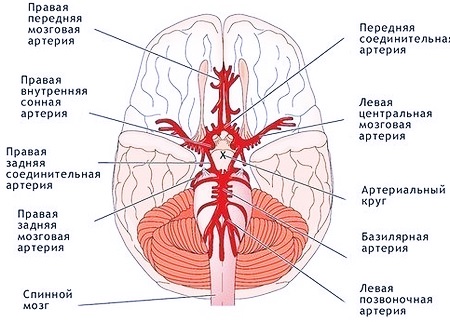
Олигодендроглиома головного мозга (олигоастроцитома)
Содержание:
Лечение «рака» головного мозга
Выбор метода лечения опухоли головного мозга зависит от типа, размера и местоположения новообразования, а также от общего состояния здоровья пациента.
После диагностического обследования, консультации нейрохирурга и радиохирурга, лучевого терапевта и химиотерапевта ваш лечащий врач разработает схему терапии с максимальной эффективностью и минимальным риском.
Терапия новообразований в мозге осложнена следующими обстоятельствами:
- В одном и том же очаге обычно присутствует много клонов аномальных клеток, которые растут с различной скоростью, по-разному реагируют на терапию и т.д..
- Многие препараты не могут попасть к злокачественным клеткам из-за физиологических особенностей мозга.
- Если в других частях тела рак в целях профилактики удаляют вместе с частью здоровых тканей, то во время операции по удалению опухоли головного мозга это сделать невозможно, так как здесь нужно беречь каждый миллиметр. Более того, вырезать саму опухоль полностью тоже практически невозможно, потому что она обычно не имеет четких границ.
Операция по удалению опухоли головного мозга
Во время операции нейрохирург старается удалить как можно больше аномальной ткани. Такие операции оправданы, потому что даже после частичного удаления опухоли головного мозга могут уменьшиться признаки и симптомы болезни. Хирургическим путем удаляют астроцитомы и другие новообразования, расположенные в доступных местах, в отдалении от жизненно важных центров, нервных сплетений и сосудов. В последнее время активно развиваются альтернативные классической хирургии, безоперационные методы.
Стереотаксическая радиохирургия – радикальный безоперационный метод
Терапия этим методом происходит с использованием компьютеризированных установок Гамма-нож, Кибер-нож и TrueBeam. В некоторых случаях стереотаксическая радиохирургия оказывается единственным возможным способом лечения опухолей головного мозга. Этот щадящий метод часто применяют вместо операции по удалению опухоли головного мозга и тогда, когда для классической хирургии нет прямых противопоказаний.
Лечение опухоли головного мозга на кибер-ноже
Особенность и главное преимущество стереотаксической радиохирургии – высокая точность облучения. Это позволяет в несколько раз увеличить его интенсивность, одновременно снизив лучевую нагрузку на здоровые ткани. Такие направленные лучи без проблем попадают туда, куда не могут попасть руки хирурга. И разрушают раковые клетки, практически не причиняя больному вреда. Стереотаксическая хирургия эффективна при воздействии на метастазы рака из других органов, различные типы глиом и др. Этот способом успешно удаляют невриномы слухового нерва, аденомы гипофиза, хордомы, гемангиомы.
Лечение на установке Гамма-нож
Гамма-нож имеет самую высокую точность фокусировки, но при этом есть ограничение по новообразованиям не более 3-4 см, и они должны быть правильной формы. Кибер-нож, благодаря уникальной технике облучения, позволяет разрушать злокачественные новообразования неправильной формы и достаточно большого размера (до 6 см). При этом само воздействие Киберножом не вызывает какого-либо дискомфорта у пациента.
Томотерапия
Этот щадящий и высокоэффективный способ лечения неоперабельных опухолей направленным потоком протонов. Данный метод может применяться например при разрушении опухолей зрительного нерва, или новообразований у маленьких детей и по другим показаниям. Сделать томотерапию в России можно всего в нескольких центрах. В том числе томотерапию проводят в Воронежском межрегиональном онкоцентре.
Лучевая терапия
В определенных случаях больному назначают дистанционную лучевую терапию (ЛТ), крайне редко – брахитерапию (контактное облучение). Дистанционная ЛТ, например, показана при больших размерах новообразования, а также тогда, когда требуется облучить весь мозг (например, при вторичном раке). Лучевая терапия часто применяется после хирургической операции на головном мозге для закрепления ее результата.
Химиотерапия
Химиопрепараты могут назначаться в таблетках или вводиться в вену. Иногда во время операции в ложе новообразования помещаются капсулы-импланты с кармустином.
Химиотерапия может оказаться эффективной в комплексном лечении таких опухолей головного мозга как:
- анапластическая астроцитома,
- астроцитома 4 степени,
- олигогастроцитомы и олигодендриоглиомы с высокой степенью злокачественности.
Таргетная лекарственная терапия
Для этого метода характерно целевое воздействие непосредственно на раковые клетки, и он находит все более широкое применение в комплексе с другими методами лечения опухоли головного мозга.
Разновидности и симптомы глиобластомы
Согласно данным Всемирной организации здравоохранения данный вид опухоли относится к самой крайней степени тяжести, классифицируется заболевание по своему гистологическому строению. В результате многочисленных исследований было выявлено несколько подвидов опухоли головного мозга – глиобластома:
- гигантоклеточная – отмечается как перенасыщение аномально большими единицами строения, ядра которых видны под увеличительным прибором и являются полиморфными;
- мультиформная – в опухоли видны не только раковые клетки, но еще участки разрастания кровеносных сосудов и некротические поражения. Кстати, эта разновидность относится к опухолям 4 степени;
- глиосаркома – происходит смешивание вспомогательных клеток нервной ткани и мезенхимов.
Симптомы глиобластомы могут проявляться на начальных этапах, особенно если они находятся рядом с мозговым центром. К признакам заболевания относятся обморочные состояния, речевые нарушения, сбои в координации, не поддающиеся контролю.
Важно! Их присутствие позволяет диагностировать рак мозга на ранних стадиях его развития, что облегчает лечение.
Не менее важными изменениями в состоянии здоровья больного являются:
- постоянные головные боли, не поддающиеся действию анальгетиков;
- утренние позывы к рвоте;
- неправильное восприятие запахов;
- ухудшение зрительных способностей и памяти.
Внимание! Если аномальное образование небольших размеров и не давит на мозг и его структуры, то его наличие может никак не проявляться. В таких условиях рак может быть обнаружен в ходе случайного обследования.
Методы диагностики глиобластомы
Компьютерная томография (КТ) выявляет опухоль и связанные с ней изменения. Однако при выполнении КТ может пропустить опухоли небольшого размера. Небольшая глиома низкой степени злокачественности, пропущенная на скрининговом обследовании, может в конечном счете развиться в мультиформную глиобластому. К тому же, на компьютерных томограммах могут быть не видны многоочаговые варианты опухоли. Распространение глиобластомы с током спинномозговой жидкости, особенно раннее распространение, также может быть затруднительным для диагностики при помощи КТ.
Магнитно-резонансная томография (МРТ) — это значительно более чувствительный метод для обнаружения опухоли, а также для выявления связанных с ней изменений, включая перифокальный (перитуморозный) отек. Поэтому МРТ является методом выбора для пациентов с предполагаемой или подтвержденной мультиформной глиобластомой. Так как данная опухоль обладает агрессивным инфильтративным ростом, опухолевые клетки часто находятся за пределами зоны измененной интенсивности сигнала на МРТ. Часто возникают метастазы в центральную нервную систему, но экстрацеребральные метастазы (расположенные за пределами мозга) довольно редки.
Сделать МРТ головного мозга в Санкт-Петербурге
После хирургической операции выявление различий между рецидивирующей опухолью и рубцовой тканью только лишь на основании данных МРТ может быть затруднительным. В этом случае более подходящим методом исследования будет позитронно-эмиссионная томография (ПЭТ).
В связи с большим разнообразием проявлений опухоли в некоторых случаях она может имитировать другие состояния, такие как инфаркт, абсцесс или даже опухолеподобную бляшку при рассеянном склерозе, и таким образом, задержать постановку правильного диагноза. Кроме этого, другие патологические процессы головного мозга также иногда принимаются за глиобластому. В таких случаях необходимо получить консультацию опытного нейрорадиолога с целью уточнения истинной природы образования. Повторная расшифровка МРТ в специализированном медицинском центре повышает точность диагноза.
Если говорить о признаках, которыми на магнитно-резонаных томограммах характеризуются опухоли в спектре от астроцитомы низкой степени злокачественности до мультиформной глиобластомы, можно сделать следующее обобщение (хотя возможны и исключения):
- Частота возникновения участков кальцификации в опухоли снижается в спектре от астроцитомы низкой степени злокачественности до мультиформной глиобластомы
- Частота возникновения контрастного усиления опухоли повышается в спектре от астроцитомы низкой степени злокачественности (сдерживается гематоэнцефалическим барьером, имеет низкую частоту контрастного усиления) до мультиформной глиобластомы (проникает через гематоэнцефалический барьер)
- Частота случаев геморрагии, некроза, масс-эффекта и отека также повышается от астроцитомы низкой степени злокачественности до мультиформной глиобластомы
- В том случае, если геморрагические изменения отсутствуют, большинство опухолей гипоинтенсивны на Т1-взвешенных изображениях и гиперинтенсивны на Т2-взвешенных изображениях
- Усиление сигнала на КТ изображениях аналогично таковому на МРТ изображениях
Существуют различные варианты мультиформной глиобластомы. Гигантоклеточная (монстроцеллюлярная) глиобластома является одной из разновидностей мультиформной глиобластомы, но имеет те же особенности на МРТ.
Лучевая терапия
Лучевую терапию обычно проводят после операции — чаще всего она используется при глиомах высокой степени злокачественности. Но этот метод лечения может применяться и самостоятельно.
Разновидность лучевой терапии, режим дозирования и продолжительность курса выбирают в зависимости от типа опухоли и некоторых других факторов:
- Лучевая терапия с модуляцией интенсивности — методика, которая позволяет модулировать дозу излучения в трехмерном пространстве, максимально направляя ее на опухоль. При этом соседние здоровые ткани практически не затрагиваются.
- 3D-конформная лучевая терапия — метод с использованием объемного планирования. Линейный ускоритель генерирует излучение, которое по форме максимально приближено к очертаниям опухоли.
- Протонная терапия — методика, которая использует вместо рентгеновских и гамма-лучей поток положительно заряженных частиц — протонов. Они тормозятся в опухолевой ткани и испускают излучение на очень короткое расстояние. Установки для протонной терапии имеют огромные размеры, обходятся очень дорого, в том числе в обслуживании, поэтому их применяют лишь в немногих медицинских центрах.
- Стереотаксическая хирургия относится к методам лучевой терапии, но в то же время это хирургическая методика. Ее применяют при глиомах диаметром не более 3 см в наибольшем измерении, которые расположены достаточно далеко от критически важных нервных структур. Аппарат генерирует множество лучей, которые фокусируются в нужном месте и буквально выжигают опухоль, не повреждая окружающие ткани. Существуют разные типы аппаратов для стереотаксической радиохирургии, одни из них используют гамма-лучи (гамма-нож), другие — рентгеновское излучение (кибер-нож).
Диагностика Глиобластомы:
Для диагностики глибобластомы необходимы такие методы как МРТ и трепан биопсия. Анализы биоптатов показывают гибель, некроз клеток. МРТ считается самым простым медицинским методом, с помощью которого можно получить информативные снимки глиобластомы головного мозга.
Применяется также МРК для сканирования головного мозга. Внутривенно вводится человеку контрастное вещество, потому глиобластома визуально отличается от здоровых тканей, начинается ее изучение. Радиационные онкологи в части случаев могут применять метод магнитно-резонансной томографии с бескаркасным стереотаксическим отслеживанием (без применения рамки). Под кожей головы пациента размещают маркеры. Данные маркеров обрабатываются компьютером. Благодаря этому определяют местоположение глиобластомы головного мозга, также компьютер создает трехмерную реконструкцию.
Разработанная не так давно Система «Кибер Нож» дает возможность нейрохирургам и радиационным онкологам применять МРТ с целью диагностики и последующего лечения глиобластомы.
Рентгенологическая диагностика
Глиобластомы гипоинтенсивны при спиральной компьютерной томографии (СКТ) и гиперинтенсивны в режиме Т2 при магнитно-резонансной томографии (МРТ). Опухоль окружена инфильтративным отеком, распространяющимся на белое и серое вещество головного мозга, и характеризуется значительным объемным воздействием. На момент диагностики, как правило, выявляется смещение срединных структур и компрессия бокового желудочка. При контрастном усилении на МРТ можно увидеть кольцевидную тень, представляющую собой клетки опухоли, в центре кольца чаще находится зона некроза, реже — киста. В режиме МРТ Т2* можно увидеть выпадение сигнала от продуктов крови, хотя выявление гематомы в ткани опухоли является довольно редким явлением. Солидные части опухоли характеризуются низкой диффузией с уменьшенными значениями ADC (индекс коэффициента диффузии), в то время как некротические области демонстрируют высокий сигнал на диффузии. При МР-спектроскопии отмечается повышение пика холина, уменьшение NAA (N-ацетил-аспартат) и увеличение пика лактат/липиды. При исследовании перфузии отмечается значительное увеличение относительных значений объема крови в солидных частях опухоли по сравнению с паренхимой головного мозга. В 10 % случаев глиобластомы представлены множественными очагами при нейровизуализации . Известно, что клетки глиобластомы могут распространяться за пределы накапливающей контраст части опухоли примерно на 15 мм .
Дифференциальную диагностику глиобластом проводят с абсцессом характеризующимся снижением индекса коэффициента диффузии, а также метастатическими поражениями, обычно локализующимися на границе серого и белого вещества и сопровождающимися более выраженным перифокальным отеком .
Диффузионно-тензорная томография (трактография) позволяет оценить топографическое соотношение опухоли и основных проводящих путей, что является важным для хирургического планирования и позволяет дифференцировать послеоперационное васкулярное повреждение и резидуальную опухоль .
Для определения распространенности опухолевого процесса, планирования лучевой терапии и дифференциальной диагностики продолженного роста и постлучевого некроза используются следующие методы нейровизуализации: позитронно-эмиссионная томография с аминокислотами (1С-метионином, 18F-фторэтилтирозином, 18F-холином, 18F-допамином), однофотонная эмиссионная компьютерная томография, СКТ-перфузия, МРТ-ASL-перфузия и МР- спектроскопия .
Общие сведения
Глиобластома – наиболее агрессивная и самая распространенная из злокачественных патологий мозга. Это очень грозное заболевание. С того момента, когда у больного появились первые симптомы болезни, при условии отсутствия лечения человек живет примерно три месяца.
При обеспечении комплексного лечения (хирургическая операция, химиотерапия и лучевая терапия) жизнь такому больному можно продлить на 1-2 года. В настоящее время ученые активно работают над тем, чтобы определить более точно, глиома головного мозга — что это такое, и каковы причины возникновения этого грозного заболевания.
Пока что эксперты полагают, что опухоль развивается из-за сбоев в функционировании клеток головного мозга. Встречается эта патология достаточно редко. По статистике, на 100 тыс. больных онкологическими патологиями глиобластому диагностируют только в одном случае.
Как диагностируется болезнь?
Если история болезни ребёнка и результаты наружного осмотра дают педиатру подозрение на злокачественную опухоль в центральной нервной системе, то врач направляет его в клинику, которая специализируется на детской и подростковой онкологии (клиника детской онкологии и гематологии).
Потому что, если подозревают такую опухоль, то полное обследование проводят специалисты разного профиля. Во-первых, они должны подтвердить диагноз, действительно ли у ребёнка злокачественная опухоль центральной нервной системы . Во-вторых, если диагноз подтверждается, они должны сказать, какой конкретный тип опухоли у ребёнка и насколько болезнь успела распространиться по организму. Только ответив на эти вопросы, можно оптимально спланировать тактику лечения и давать .
Чтобы поставить точный диагноз, есть ли у ребёнка глиома высокой степни злокачественности, ещё раз тщательно изучают историю болезни, проводят наружный осмотр и неврологическое обследование. Затем проводится визуальная диагностика , сначала выполняется томография (МРТ). Именно этот вид диагностики позволяет точно сказать, есть ли у ребёнка опухоль в центральной нервной системе. Также на снимках можно точно увидеть, где именно она выросла и какого она размера, где проходят границы опухоли с соседними структурами. Если есть подозрение на опухоль в области зрительного тракта, то дополнительно для детального обследования приглашают опытного офтальмолога. В зависимости от вида рака и от конкретной ситуации пациента специалисты проводят дополнительные обследования.
Для окончательного подтверждения диагноза берут пробу опухолевой ткани (). Исключение составляют только глиомы ствола головного мозга, которые абсолютно точно можно диагностировать по снимкам МРТ.
Лечение
Результат лечения этого грозного заболевания напрямую зависит от того, на какой стадии была обнаружена опухоль и насколько оперативно была начата терапия. К сожалению, глиобластома головного мозга 4 степени не поддается лечению, и в таком случае можно только на некоторое время продлить жизнь человека, практикуя лечение.
В настоящее время существует три наиболее эффективных метода лечения этого заболевания: хирургический, лучевой, химиотерапия.
Доктора
специализация: Онколог / Нейрохирург
Волкодав Александр Евгеньевич
нет отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Темозоломид
Ломустин
Винкристин
Карбоплатин
Этопозид
Дексаметазон
Преднизолон
Темодал
В процессе лечения используются лекарства для облегчения симптомов, противоопухолевые средства, а также для проведения химиотерапии.
- Глюкокортикоиды – помогают уменьшить выраженность отека головного мозга, спровоцированного опухолью. Так как неврологические проявления часто вызывает не опухоль, а отек, глюкокортикоиды помогают облегчить состояние пациента. Больным назначают Дексаметазон, Преднизолон и другие препараты.
- Салуретики – мочегонные препараты, которые активизируют выведение из организма ионов хлора и натрия. Это препараты Фуросемид, Дихлотиазид и др.
- Осмотические диуретики – способствуют устранению отека мозга. Применяется Маннитол и др.
- Противоопухолевые препараты – при глиальных опухолях могут назначать средства Темозоломид, Ломустин, Нимустин, Прокарбазин, Винкристин, Карбоплатин, Этопозид и др.
- Противосудорожные средства — вальпроат натрия, Ламотриджил, Кепра.
При необходимости назначаются другие препараты (стеродиные, обезболивающие и др.).
Для проведения химиотерапии назначают препараты Темодал, Прокарбазин, Темозоломид, Авастин и др.
Даже при опухоли 4 стадии химиотерапия дает возможность улучшить самочувствие больного и продлить его жизнь.
Процедуры и операции
Оперативное вмешательство практикуется у больных на разных стадиях болезни (кроме четвертой).
В зависимости от индивидуальных особенностей течения заболевания практикуют такие методы хирургического лечения:
- Радикальное удаление – полностью иссечь опухоль, как правило, сложно, однако в некоторых случаях при подходящей локализации опухоли ее получается удалить полностью.
- Удаление части опухоли – уменьшив размер новообразования, можно избавить больного от ряда симптомов и увеличить шанс излечения с помощью других методов.
- Паллиативная операция – проводится операция и шунтирование с целью нормализации внутричерепное давления для устранения симптоматики.
От того, можно ли проводить операцию и насколько качественно она будет выполнена, зависит дальнейшая жизнь пациента. Если опухоль удается удалить, минимально повредив ткани, то прогноз достаточно благоприятный. Однако, по статистике, примерно в 80% случаев это невозможно сделать, так как опухоль активно проникает в окружающие ее ткани.
После проведения операции практикуют радиотерапию, чтобы удалить злокачественные клетки, которые остались после операции. Как правило, после прохождения послеоперационной реабилитации людям до 65 лет назначают химиолучевую терапию, а пожилым пациентам – лучевую терапию.
Если локализация опухоли труднодоступна, применяется «Кибер-нож» — стереотаксическая радиохирургия.
Таким образом, хирургическая операция в комбинации с лучевой терапией и химиотерапией дает возможность предупредить разрастание новообразования.
При 4 стадии глиобластомы операция обычно не проводится. Но в операбельных случаях удаление опухоли является оптимальной тактикой лечения. Удаление внутримозговой глиальной опухоли позволяет устранить выраженные симптомы и увеличивает выживаемость
Однако при этом очень важно, чтобы удаление проводилось квалифицированным специалистом, а после операции больному обеспечивался грамотный уход и современное медицинское обслуживание
Несмотря на то, что на ранних стадиях заболевания его можно излечить, и это подтверждает как медицинская статистика, так и каждый форум вылечившихся от глиобластомы, очень важно и регулярно проводить исследования. Врачебное наблюдение должно быть пожизненным
При этом руководством к действию для излечившихся должен быть не форум или чьи-то советы, а рекомендации врача.
Важно помнить о том, что рецидив может произойти даже через десятилетия и постоянно проходить профилактические исследования
Что провоцирует / Причины Глиобластомы:
Развитие опухоли происходит на основе глиальных клеток центральной нервной системы, выполняющих разграничительную и опорную функции для нейронов. Типичные причины на сегодняшний день остаются загадкой для исследователей. Некоторое время назад разрабатывалась теория о вредном воздействии электромагнитного поля, которое излучают мобильные телефоны. Но на научном уровне теория не была подтверждена.
В группу риска гиобластомы входят такие люди:
- возраст от 40 до 60 лет
- мужской пол
- подвергающиеся воздействию ионизированного излучения
- с пилоцитарной и фибриллярной астроцитомой I и II степени
- подвергающиеся влиянию вредных химических веществ, например, поливинил-хлорида
- с генетическими нарушениями как результатом некоторых заболеваний, например, нейрофиброматоза
Есть сведения, что в 10 случаях из 100 глиобластома мозга считается вторичной, то есть развивающейся из астроцитарных опухолей низкой степени злокачественности. Глиобслатому могут спровоцировать вирусные болезни, наследственные факторы, попадание зараженных антител по кровотоку в кору головного мозга.
Определение патологии
Глиобластома – это такое новообразование в головном мозге, которое не имеет четких границ, что значительно затрудняет процедуру хирургического удаления. Характеризуется агрессивным течением, быстро пролиферирует в окружающие ткани. Чаще локализуется в височной и лобной долях. Выделяют 4 степени злокачественности опухоли.
Для глиобластомы 4 степени, поразившей головной мозг, характерен процесс метастазирования в другие органы, что значительно ухудшает прогноз после операции. В канцерогенезе решающую роль играет процесс иммортализации (свойство делиться бесконечно долго) раковых клеток.
Согласно международной классификации, для глиобластомы who grade 4 (4 степень) характерны гистологические критерии – клеточный полиморфизм (разные клетки в составе), ядерная атипия (неправильная структура – увеличение ядер), тромбоз сосудов, митотическая активность (быстрое деление клеток), микроваскулярная пролиферация (проникновение в сосудистую систему), некроз тканей.
Классификация опухолей
Выделяют первичную и вторичную формы. В первом случае злокачественное новообразование характеризуется быстрым прогрессированием. Во втором – происходит перерождение первичного доброкачественного новообразования в злокачественную форму. По гистологической структуре различают гигантоклеточную, мультиформную, эпителиоидную глиобластому и глиосаркому.
Мультиформная разновидность считается наиболее опасной, потому что образуется из разных типов клеток. В структуру новообразования входят многочисленные кровеносные сосуды, что со временем приводит к появлению множественных очагов кровоизлияния. Гигантоклеточная глиобластома – форма заболевания, при которой образующие структуру клетки обладают большими размерами и легко различимы.
Глиосаркома чаще развивается из астроцитомы, реже из олигодендроглиомы и эпендимомы. Прогноз при глиосаркоме, образовавшейся в головном мозге, неблагоприятный. Однако успешная операция и последующее лечение могут существенно продлить жизнь пациента, в некоторых случаях больше, чем на 10 лет.
Прогноз
В международном исследовании RTOG 0525, проводимом c 2007 по 2011 гг., выполнен анализ 833 случаев (2 группы) пациентов с первичными полушарными глиобластомами. В одной группе пациенты получали химиолучевую терапию с темозоломидом в стандартной дозировке 150 — 200 мг/м2 с 1-го по 5-й день 28-го дневного цикла, в другой — в дозе 75 — 100 мг/м2 с 1-го по 21-й день. Общая выживаемость составила 16,6 и 14,9 мес. соответственно .
На сегодняшний день известно, что показатели ОВ пациенты с глиобластомами IDH-mut в 2 раза превышают таковые у пациентов с вариантом IDH-wt и составляют 31 мес . Наличие олигодендроглиального компонента в структуре глиобластомы является предиктором благоприятного прогноза .
У пациентов с метилированным геном MGMT медиана ОВ составляет 18,2 мес., а двухлетняя выживаемость — 34,1 %, напротив, при отсутствии метилирования медиана ОВ равна 12,2 мес., а 2-летняя выживаемость — 7,8 %. При наличии неметилированного статуса MGMT разницы в показателях выживаемости между пациентами, получающими химиолучевую терапию и только лучевую терапию не выявлено .
В литературе встречаются отдельные наблюдения длительной выживаемости больных с глиобластомами. F. Puzzilli et al. (1998) описали случай пациента, прожившего более 11 лет после комплексного лечения гли- областомы височно-затылочной области . В 2009 г. опубликовано наблюдение 30-летнего пациента, прожившего более 6 лет после удаления глиобластомы. После нескольких (более 6) циклов химиотерапии темозоломидом была достигнута стойкая ремиссия .
Лечение глиобластомы головного мозга КиберНожом
Современная технология КиберНож радикально изменила тактику лечения пациента с глиобластомой. До появления методики заболевание лечилось комбинированно, в три последовательных этапа, на первом из которых нужно было удалять новообразование хирургически.
С технологией КиберНож, в большинстве случаев, возможно полное и без осложнений удаление глиобластомы. Хотя это не отменяет традиционные последующие этапы лечения — лучевую и химиотерапии. Прием химиотерапевтических препаратов часто сопровождается радиотерапией. И в завершение необходима поддерживающая терапия. Радиохирургическое лечение глиобластомы головного мозга на системе КиберНож (CyberKnife) уменьшает недостаток обычного хирургического вмешательства — рецидив опухоли.
Поделиться
Поделиться
Post Views:
10 731
Виды глиобластомы головного мозга
Самой частой и, к сожалению, агрессивной опухолью головного мозга требующей лечения была и остается глиобластома, которая по классификации ВОЗ относится к опухоли IV степени. Развиваясь в черепной коробке, это новообразование формируется из звездчатых глиальных клеток, которые еще называются астроцитами. Они отличаются от нейронов тем, что могут размножаться, и если этот процесс нарушается, то их деление становится неконтролируемым, а ткани начинают активно расти. Классификация глиобластом по типам:
- Гигантоклеточная;
- Мультиформная;
- Глиосаркома.
По степени злокачественности глиобластомы головного мозга разделяют на:
- мультиформные глиобластомы — клетки при такой опухоли весьма разнообразны, есть множество сосудов, кровоизлияний,
- гигантоклеточные глиобластомы — в отличии от предыдущей формы, клетки имеют не одно ядро, а несколько;
- глиосаркомы — опухоль, в которой есть саркоматозный компонент.
Вид глиобластомы определяется во время исследования специалистами патоморфологами. Они устанавливают степень злокачественности на основании того, насколько клетки подобны нормальным астроцитам.
Диагностика глиомы головного мозга
Диагностика глиомы головного мозга начинается со сбора анамнеза. У пациента узнают о его жалобах, устанавливают причины их возникновения.
Далее проходит неврологический осмотр, что помогает определить наличие или отсутствие нарушения чувствительности, а также установить нарушение координации. Диагностика подразумевает оценку мышечной силы и его тонуса, а также проверку рефлексов
Специалисты также обращают внимание на анализ состояния мнестической (или психической) сферы жизнедеятельности человека. Диагностика неврологом включает проверку состояния нервно-мышечной системы
Для этого врач использует различные инструментальные методы, среди которых электромиография или электронейрография.
С целью выявить гидроцефалию или смещение участков серединных мозговых структур обычно назначают проведение эхоэнцефалографии.
В случае обнаружения зрительных нарушений, врач направляет пациента к офтальмологу, чтобы тот провел комплексное офтальмологическое обследование (визиометрия, офтальмоскопия, периметрия, исследование конвергенции).
Проведение ЭЭГ назначается, если у пациента обнаружен судорожный синдром.
Дифференцированный диагноз глиомы головного мозга следует проводить с внутримозговой гематомой, эпилепсией, абсцессом головного мозга, опухолями ЦНС (среди которых герминомы, ганглионевромы, гемангиобластомы и другие). Глиому головного мозга следует также дифференцировать с последствием ишемического инсульта.
Самой распространенной методикой диагностики глиомы головного мозга является МРТ, альтернативой которого могут быть КТ головного мозга, МСКТ или ангиография мозговых сосудов.
Не исключена и диагностика посредством сцинтиграфии.
Назначенное врачом ПЭТ головного мозга позволяет получить сведения о метаболических процессах, что поможет сделать вывод о том, насколько быстро вырастает опухоль и насколько агрессивен характер ее роста.
Также может быть назначено проведение люмбальной пункции.
Анализ взятой цереброспинальной жидкости поможет обнаружить атипичные клетки.
Все перечисленные методы — неинвазивны. Они помогают выявить опухоль, но поставить точный диагноз глиомы головного мозга с указанием на ее вид и злокачественность, можно только на основании полученных результатов микроскопического исследование толщи опухолевой ткани. Последнее возможно только в случае проведения оперативного вмешательства или биопсии (стереотаксического типа).
Классификация олигодендроглиом
Различают три вида олигодендроглиомы, зависимо от их агрессивности и характера поведения.
Олигодендроглиома 2 степени злокачественности
Это типичная олигодендроглиома головного мозга. Для нее характерен медленный рост, низкая агрессивность и митотическая активность клеток. То, сколько живут после операции по удалению опухоли – вопрос индивидуальный. В данном случае прогноз, как правило, благоприятный, нежели при диагностировании других видов опухолей.
Анапластическая олигодендроглиома 3 степени злокачественности
Анапластическая олигодендроглиома характеризуется высокой агрессивностью. Для неоплазии характерен быстрый рост клеток и их распространение на соседние ткани. Является достаточно редким видом новообразований. На их долю приходится около одного процента из числа всех злокачественных новообразований в головном мозге.
Чаще всего анапластическая олигодендроглиома образуется в лобной доле головного мозга, несколько реже опухоль формируется в височной области. Клинические признаки сходны с другими новообразованиями данного рода, но для анапластической олигодендроглиомы основным отличительным признаком является формирование судорожных или нервных припадков, что характерно как для первичной опухоли, так и для рецидивов, которые малигнизируются в анапластическую глиому – более опасный вид рака.
Гистологической особенностью анапластической олигодендроглиомы является то, что патогенным клеткам характерен высокий уровень митотической активности. При этом отмечается клеточная атипия. В редких случаях развивается некроз, в опухоли могут сильно разрастаться мелкие кровеносные сосуды.
Для анапластической олигодендроглиомы характерно наличие патологических реактивных астроцитов. Данная особенность может затруднить диагностику, потому что даже у опытных клиницистов иногда возникают определенные трудности при дифференциации олигодендроглиомы и глиобластомы с олигодендроглиальными элементами.
Лечение анапластической олигодендроглиомы – только радикальное, с последующим облучением и химиотерапией
Важно удалить всю олигодендроглиому, а если это невозможно, то большую ее часть
Олигоастроцитома головного мозга
Олигоастроцитома головного мозга является опухолью смешанного типа. Ее относят к третьей степени злокачественности. Характерной особенностью олигоастроцитомы головного мозга является то, что она способна перерождаться в глиобластому – опасный вид рака. Для олигоастроцитомы свойственен быстрый рост, поражение близкорасположенных мозговых тканей и метастазы. Это представляет реальную угрозу для жизни, поэтому выживаемость в данном случае низкая (3 и 4 стадии канцерогенеза/grade).