Киста и мукоцеле носового синуса
Содержание:
- Переломы верхней челюсти
- Почему вытекает ярко-желтая жидкость из носа?
- Симптомы одонтогенного гайморита
- Хронический синусит.
- Стоимость
- Методы лечения кист придаточных пазух
- Шарик в носу
- Болит голова — виновата киста
- Что делать?
- Удаление кист верхнечелюстных пазух: без крови и боли
- Предупрежден — значит вооружен
- Болит голова — виновата киста
- Полипозно-гнойный синуит
- Классификация
- Почему появляется киста?
- Когда показано удаление кисты верхнечелюстной пазухи?
- Какие проводят операции при кистах верхнечелюстной пазухи?
- Лечение в клинике доктора Коренченко: современный и профессиональный подход
- ПРОФИЛАКТИКА ПОЯВЛЕНИЯ КИСТЫ ГАЙМОРОВОЙ ПАЗУХИ
- Симптомы и признаки
- Определение недуга
- Признаки
- Что происходит при тонзиллите?
- Заключение
Переломы верхней челюсти
Рис 20. Перелом верхней челюсти справа, гемосинус справа
Переломы верней челюсти практически всегда сопровождаются кровоизлиянием в пазуху — гемосинус (син. гематосинус). При хорошем дренаже сгусток может самостоятельно выйти из верхнечелюстной пазухи в течение месяца. Смещение костей, отек слизистой оболочки могут вызвать блокаду естественного соустья. В этом случае сгусток начинает нагнаиваться на 5-8 сутки, что приводит к посттравматическому гаймориту. Для предупреждения воспалительных осложнений необходимо эвакуировать кровь в первые несколько дней. Удаление сгустка осуществляется под контролем эндоскопа через естественное соустье.
Почему вытекает ярко-желтая жидкость из носа?
Ярко-желтая жидкость, вытекающая из носа, может свидетельствовать о гайморите, хроническим отите или синусите. У детей – о гное из аденоидов. Но причину изменения цвета соплей может определить только доктор. Часто желтые выделения из носа оказываются и признаком аллергии. Особенно если жидкость вытекает из носа в определенное время года.
Но интенсивность желтого цвета может указывать и на развитие воспалительного процесса. Причем нередко при этом жидкость течет и из глаз. При острой респираторной болезни одновременно с желтыми выделениями из носа наблюдается жжение в пазухах. И после этого спустя несколько дней жидкость становится более вязкой. А это уже проявление гриппа.
Симптомы одонтогенного гайморита
Одонтогенный гайморит протекает в две стадии. Если симптомы острой стадии пациент игнорировал, то заболевание со временем перейдет в хроническую стадию, с менее выраженными симптомами.
Острая стадия:
- Тяжесть в носу, его заложенность с одной стороны;
- Несильные боли в подглазничной или щечной области лица. В некоторых случаях может болеть половина лица целиком;
- Гнойные выделения из заложенной половины носа;
- Болезненность второго премоляра или первого или второго моляра при надкусывании;
- Нарушение обоняния;
- Общее плохое самочувствие: температура, головные боли, озноб, проблемы со сном.
Изменений в конфигурации лица пациента не наблюдается, хотя иногда могут немного отекать мягкие ткани щечной или подглазничной области, что приводит к легкой асимметрии. При прощупывании передней стенки пазухи отмечается небольшая болезненность. В ротовой полости можно отметить очаг воспаления на слизистой оболочки перед первым моляром, а надавливание на причинный зуб также вызывает болевые ощущения.
В носовой полости отмечается присутствие гнойного отделяемого, слизистая оболочка на большой половине отечная и гиперемированная. Также при остром процессе наблюдается лимфаденит на соответствующей стороне.
Хроническая стадия:
- Периодически возникающие болевые ощущения;
- Чувство распирания и тяжести в щечной или подглазничной области;
- Обильные выделения из половины носа, а также образование в ней корок;
- Бывает, что симптомов не наблюдается вообще.
Общее состояние больного хроническим одонтогенным гайморитом обычно не страдает. Отек тканей щеки не наблюдается, однако надавливание на переднюю стенку гайморовой пазух может вызывать боль. Слизистая в преддверии полости рта воспаленная.
При обследовании полости носа обнаруживаются полипозные разрастания, корки или гнойное отделяемое.
Хронический синусит.
Основные симптомы:
В случае хронизации процесса пациентов беспокоит периолическое затруднение носового дыхания, периодические выделения из носа, дискомфорт, ощущение стекания слизи по задней стенки глотки.
Как правило характерны периоды обострения.
Диагностика:
В этом случае диагноз также ставится на основании жалоб, анамнеза заболевания (истории заболевания) и клинического осмотра врачом. Однако, ссылаясь на рекомендации Европейского Общества Оториноларингологов важным и необходимым этапом диагностики является выполнение компьютерной томографии околоносовых пазух носа (КТ ОНП), как минимум в 2-х проекциях (рис. 2).
Рис. 4. КТ ОНП при хронического риносинусите.
Лечение:
Как правило лечение также зависит от степени тяжести протекания заболевания, и может проходить в виде симптоматической, муколитической терапии, проводится промывание полости носа самостоятельно пациентом с использованием специальных растворов, а также необходимым является взятие мазка из полости носа на микрофлору. После чего может быть назначена антибактериальная терапия в соответствии с чувствительностью микроорганизмов.
Однако, в случае хронического риносинусита чаще всего прибегают к хирургическому лечению. На современном этапе наиболее щадящим и физиологичным методом является эндоскопический способ хирургии, т.е. без наружных разрезов, через нос. Все действия хирурга транслируются на мониторе. Целью операции является расширение естественного соустья (дренажного отверстия) верхне-челюстной, а иногда и клиновидной пазух, вскрытие «пораженного» решетчатого лабиринта, обнажение лобного соустья, а также удаление патологического содержимого, в случае его наличия.
Довольно часто хронический риносинусит возникает при анатомических нарушениях – искривленной перегородке носа, гипертрофия крючковидного отростка, заращение естественных соустий в/ч пазух, т.е. в тех случаях, когда нарушается нормальная аэрация синусов. В таком случае необходимо одномоментно выполнять септопластику (операцию по коррекции искривленной перегородки носа) и эндоскопическую гайморотомию.
Операцию рекомендовано проводить под общей анестезией.
Средний срок нахождения в стационаре — 1 сутки (во время которых в полости носа будут установлены тампоны, которые удалят при выписке из стационара). Далее в полости носа останутся силиконовые пластины, которые удаляют, как правило, на 7-е сутки.
Восстановительный период – 1-2 недели.
В послеоперационном периоде:
- В течение 10 дней необходимо избегать излишней физической нагрузки;
- В течение 10 дней не принимать горячую ванную, не посещать сауну и бассейн (во избежание развития кровотечения);
- Проводить промывание полости носа солевыми растворами, и использовать назначенные врачом интраназальные препараты;
- Контрольный осмотр проводится на 5-7 стуки
Более подробную информацию можно получить у наших врачей.
Для эндоскопической операции по поводу хронического риносинусита в Одинцовском ринологическом центре необходимо:
- Консультация ЛОР-врача;
- Общий анализ крови;
- Общий анализ мочи;
- Биохимия крови (общий белок, сахар крови, холестерин, билирубин, АСТ, АЛТ, креатинин, мочевина);
- Группа-крови и резус-фактор + коагулограмма;
- Серологические исследования на ВИЧ, гепатиты В и С, реакцию Вассермана;
- ЭКГ;
- Рентгенография грудной клетки;
- Консультация терапевта.
Стоимость
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 000 руб. |
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 500 руб. |
|
Разрушение гнойных очагов и уменьшение объема миндалин при помощи лазера, с сохранением и восстановлением функции миндалин |
27 900 руб. |
|
Интратонзиллярная лазерная деструкция (бесплатное наблюдение 1 год) Разрушение гнойных очагов и уменьшение объема миндалин при помощи лазера, с сохранением и восстановлением функции миндалин |
37 900 руб. |
Методы лечения кист придаточных пазух
Лечение кисты не всегда хирургическое. Консервативные методики эффективны при небольших размерах кисты. К хирургии можно приступать только после снятия острых воспалительных явлений. Поэтому ЛОР-врач назначает вначале консервативное лечение. Нужна операция или нет – решает исключительно лечащий ЛОР-врач. В некоторых случаях требуется достаточно длительное наблюдение за ростом кисты и ее «поведением», которое проявляет все нюансы образования у конкретного человека.
Требует внимания проходимость всех соустий, через которые пазухи сообщаются с носом. Одонтогенные кисты требуют участия стоматолога, без него лечение не проводят.
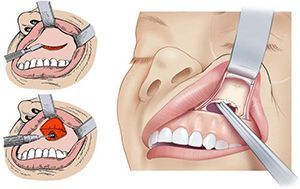
Эндоназальная гайморотомия
- Стоимость: 40 000 — 75 000 руб.
- Продолжительность: 20-40 минут
- Госпитализация: 1-2 дня в стационаре
Подробнее
Хирургическое удаление кисты околоносовой пазухи выполняется в ЦЭЛТ эндоскопическим методом – наиболее щадящим. Используется маленький зонд с видеокамерой и специальными инструментами. Инструмент вводится в нос – после обезболивания, естественно. Никаких разрезов на лице или в других местах не делают. Хирург благодаря видеокамере видит все происходящее на большом экране, где хорошо рассматриваются все детали. Киста вначале опорожняется, затем удаляется ее оболочка, если она есть.
При гнойном характере содержимого проводится дополнительное промывание антибиотиками. Завершающий этап операции – формирование полноценного соустья между пазухой и носом, что предупреждает рецидивы. Разумеется, в послеоперационном периоде требуется наблюдение ЛОР-врача.
Важно также обследовать и лечить детей и подростков. Часто кисты впервые проявляются в возрасте от 10 до 13 лет, когда они образуются на зубных зачатках, смещенный со своего физиологического места или ретинированных
Молочные зубы тоже могут воспаляться и давать начало формированию кисты. Лечение детей проводится в условиях дневного хирургического стационара для максимального комфорта.
Шарик в носу
По обе стороны носа у нас расположены две костные полости, называемые верхнечелюстными (или гайморовыми) пазухами. Выстилающая их изнутри оболочка имеет множество желез, которые постоянно выделяют слизь. Если по какой-то причине проток железы закупоривается, она начинает наполняться собственным продуктом. Надувшийся в итоге «шарик» и есть гайморова киста.
Почему появляются кисты, точно сказать никто не может. Но список «подозреваемых» очень широк. Первые места в нем занимают:
- хронические гаймориты,
- аллергические реакции,
- искривления носовой перегородки,
- полипы носа,
- травмы.
При этих состояниях нарушается обмен воздуха между пазухами и носовой полостью, что в свою очередь приводит к развитию воспалительных процессов и чрезмерной активности желез.
Болит голова — виновата киста
Маленькие кисты в верхнечелюстных пазухах никак себя не проявляют. Узнать о них пациент может только случайно, например, в ходе обследования по поводу гайморита.
Другое дело — подросшие образования. Достигая размеров носовой пазухи, киста упирается в ее стенки и сдавливает нервные окончания. Пациент начинает жаловаться на лицевые боли, отдающие в виски, глаза и зубы. Нередко, не понимая в чем дело, человек сначала обращается к стоматологу или офтальмологу.
Дальше — больше. Выходя за пределы гайморовой пазухи, киста пережимает тройничный нерв, что вызывает сильные головные боли. На лице появляется припухлость. Из-за смещения стенки носа затрудняется дыхание на пораженной стороне. В худшем случае дело может закончиться отитом, бронхитом и менингитом.
Что делать?
Решая вопрос о лечении кисты, ЛОР-специалист обычно занимает выжидательную тактику. Дело в том, что рост образования продолжается десятилетиями. Поэтому, пока оно маленькое и не доставляет никакого дискомфорта, трогать его необязательно. К тому же, хоть и нечасто, киста верхнечелюстной пазухи может опорожняться самостоятельно. Боли при этом не возникает, а содержимое «шарика» вытекает через нос.
А вот если патология доставляет беспокойство, то единственно эффективный способ ее лечения — операция. Многие пациенты, боясь хирургического вмешательства, пытаются избавиться от проблемы с помощью народной медицины: делают промывания, закапывают в нос растительные отвары или смазывают ими слизистые. Смысла в таких процедурах нет, поскольку они лишь на время облегчают дыхание, но не уменьшают размеров образования.
Удаление кист верхнечелюстных пазух: без крови и боли
Существуют различные способы удаления кист верхнечелюстных пазух. Классический вариант выглядит так: хирург делает разрез под верхней губой пациента, вскрывает долотом стенку костной полости и иссекает кисту. Недостатки подобного вмешательства в том, что оно довольно травматично и требует длительного периода реабилитации.
В нашей клинике операции на кисте верхнечелюстных пазух осуществляются с применением эндоскопических технологий. Под визуальным контролем врач делает маленький (размером в несколько миллиметров) прокол в десне и уже через него извлекает патологическое образование. Никаких «долбящих» манипуляций при этом не производится. Все вмешательство длится не более 20 минут.
Восстановление организма после эндоскопии происходит очень быстро, поэтому пациентов мы не госпитализируем. Покинуть клинику разрешается в тот же день.
Предупрежден — значит вооружен
См. такжеЛечение ЛОР-заболеванийУдаление кисты в носуЛечение кисты верхнечелюстной пазухиОперация по удалению кисты в верхнечелюстной пазухе
Избежать появления кист в правой или левой верхнечелюстной пазухе поможет соблюдение простых мер профилактики:
- Следите за состоянием иммунитета, старайтесь на простужаться. В морозную погоду воздерживайтесь от посещений бассейна и занятий спортом на свежем воздухе.
- Заболев ОРВИ, не пускайте болезнь на самотек. Именно вирусные заболевания становятся основной причиной хронических гайморитов, а вслед за ними — и кист.
- Регулярно посещайте стоматолога. Иногда воспаление с корней зубов перекидывается на пазухи.
- После лечения кисты могут появляться снова. Чтобы не допустить рецидива, регулярно наблюдайтесь у отоларинголога. Выясните, в чем причина проблемы. Возможно вам нужно исправить искривленную носовую перегородку или избавиться от полипов.
И помните, лечить любую патологию должен специалист. Домашнее лечение неэффективно и грозит серьезными последствиями.
Болит голова — виновата киста
Маленькие кисты в верхнечелюстных пазухах никак себя не проявляют. Узнать о них пациент может только случайно, например, в ходе обследования по поводу гайморита.
Другое дело — подросшие образования. Достигая размеров носовой пазухи, киста упирается в ее стенки и сдавливает нервные окончания. Пациент начинает жаловаться на лицевые боли, отдающие в виски, глаза и зубы. Нередко, не понимая в чем дело, человек сначала обращается к стоматологу или офтальмологу.
Дальше — больше. Выходя за пределы гайморовой пазухи, киста пережимает тройничный нерв, что вызывает сильные головные боли. На лице появляется припухлость. Из-за смещения стенки носа затрудняется дыхание на пораженной стороне. В худшем случае дело может закончиться отитом, бронхитом и менингитом.
Полипозно-гнойный синуит
Рис 5. Двусторонний полипозно-гнойный гайморит
Процесс хронический. Определяются полипы в носовых ходах и синусах, присутствуют гнойные выделения. Нарушается дренаж пазух. Этот диагноз является противопоказанием для плановых хирургических вмешательств на верхней челюсти с целью протезирования, увеличения альвеолярного отростка и изменения прикуса. Только после проведения комплексного лечения, полной санации верхнечелюстных пазух и восстановления проходимости естественных соустий возможно проведение стоматологических операций. Нужно помнить о том, что при лечении таких больных оториноларингологами используются глюкокортикостероиды, которые могут оказать отрицательное влияние на остеосинтез при имплантации в ранние сроки после лечения полипоза.
Классификация
В основу классификации кисты гайморовых носовых пазух положен фактор их происхождения и вторичные изменения в синусе, что обусловлено спецификой лечения каждой из форм и необходимостью проведения хирургической операции. На основании механизма возникновения и морфологических характеристик различают:
- Истинные (ретенционные) кисты. Формируются в результате полной/частичной непроходимости выводных протоков желез, продуцирующих слизь. Имеют эпителиальную выстилку цилиндрическим мерцательным эпителием. Причинами их непроходимости являются: отек, закупорка, рубцы или гиперплазия. Железа продолжает функционировать и вырабатывать секрет. Со временем стенки растягиваются, она переполняется и закрывает просвет пазухи.
- Ложные кисты (кистоподобные образования). Не имеют эпителиальной выстилки, образуются в толще слизистой.
- Одонтогенная киста (радикулярные/фолликулярные). Заполнены гноем. Радикулярные кисты формируются вокруг корня воспаленного верхнего зуба, проникая в пазуху путем прорастания через атрофированную костную ткань верхней челюсти. Фолликулярные кисты формируются непосредственно из фолликула молочного зуба.
- Врожденные кисты. Обусловлены пороками развития (аномалиями слизистых оболочек гайморовых пазух/деформациями верхней челюсти), способствующих формированию кист.
Почему появляется киста?
Киста чаще всего образуется вследствие нарушения или полного прекращения оттока секрета из одной или нескольких трубчато-альвеолярных желез слизистой оболочки. Железистые клетки при этом продолжают функционировать. Не имеющая выхода слизь растягивает стенки железы, в результате формируется шаровидное, тонкостенное, выступающее в просвет гайморовой полости образование. Кисту этого типа называют истинной, ретенционной или мукоцеле.
Основные причины такой патологии:
- хронические или часто повторяющиеся ЛОР-заболевания воспалительного характера (ринит, гайморит, геми- и пансинуситы) с гипертрофией слизистой оболочки;
- аллергический ринит, поллиноз;
- врожденные аномалии строения костей лицевого черепа, выраженное искривление носовой перегородки (в том числе посттравматического характера), что способствует нарушению вентиляции пазух и застою слизи.
Встречаются также одонтогенные верхнечелюстные кисты. Они образуются в результате распространения инфекционно-воспалительного процесса с околозубных тканей или вследствие травматичных стоматологических манипуляций. Стенки таких псевдокист многослойные, без внутренней железисто-эпителиальной выстилки. А их полость заполнена гноем.
Иногда в толще слизистой оболочки придаточных пазух образуются лимфангиэктатические псевдокисты. Их причиной является закупорка переполненных лимфатических сосудов на фоне внутритканевого отека.
Когда показано удаление кисты верхнечелюстной пазухи?
Решение об удалении верхнечелюстной кисты ретенционного характера принимается, если она поддерживает хроническое воспаление в гайморовой пазухе и быстро увеличивается. Также к операции прибегают, если даже небольшое образование приводит к появлению дискомфортных для пациента симптомов. Это могут быть чувство постоянной заложенности половины носа, боли в проекции верхнечелюстной пазухи, которые могут отдавать в висок, лоб и глазницу, неприятные ощущения при плавании.
Также подлежат обязательному удалению верхнечелюстные кисты одонтогенной природы. При этом лечение проводят одновременно ЛОР-врач и стоматолог. А при распространении гнойного воспаления на кости верхней челюсти может потребоваться также помощь челюстно-лицевого хирурга.
Какие проводят операции при кистах верхнечелюстной пазухи?
В настоящее время кисты придаточных носовых пазух удаляют вместе с их стенками. Практиковавшаяся ранее пункция с отсасыванием содержимого кистозной полости не дает должного эффекта. Ведь остающиеся в стенках кисты железистые клетки будут продолжать функционировать, что приведет к рецидиву.
Удаление кисты верхнечелюстной пазухи может проводиться несколькими способами:
- оперативное вмешательство по Калдвел-Люку, со вскрытием (трепанацией) стенки гайморовой пазухи через внутриротовой разрез под верхней губой, до недавнего времени такая операция считалась «золотым стандартом» лечения верхнечелюстных кист любого происхождения;
- операция с доступом по Денкеру – пазуха вскрывается через разрез мягких тканей, проходящий вдоль носа, применяется при кистах больших размерах задней локализации;
- эндоскопическое удаление кисты.
Существенными недостатками классических оперативных техник являются их высокая травматичность, продолжительный период заживления тканей, необходимость применения общей анестезии (наркоза) и госпитализации. Поэтому в настоящее время предпочтение отдается эндоскопическому удалению кисты верхнечелюстной пазухи. Ведь такая методика относится к щадящим микроинвазивным вмешательствам и проводится в амбулаторных условиях, под местной анестезией.
Лечение в клинике доктора Коренченко: современный и профессиональный подход
См. такжеЛечение ЛОР-заболеванийУдаление кисты в носуКиста в верхнечелюстной пазухеЛечение кисты верхнечелюстной пазухи
Лечение кист гайморовых пазух в клинике доктора Коренченко проводится в соответствии с международными стандартами и с использованием современных методик. При этом заболевании недопустимы тепловые и физиопроцедуры, да и применение каких-либо препаратов нецелесообразно. После обследования при наличии показаний осуществляется эндоскопическое удаление кисты. Все необходимые манипуляции врач проводит интраназально – через естественное соустье гайморовой пазухи и полости носа. При этом используется эндоскоп с камерой и микроинструменты.
Такая операция не приводит к нарушению естественной вентиляции верхнечелюстной пазухи и грубым рубцовым изменениям тканей. Она может проводиться даже пациентам, имеющим различные сопутствующие соматические заболевания и противопоказания для общей анестезии.
ПРОФИЛАКТИКА ПОЯВЛЕНИЯ КИСТЫ ГАЙМОРОВОЙ ПАЗУХИ
Для предотвращения появления кист верхнечелюстной пазухи необходимо соблюдать следующие профилактические меры:
- поддерживать иммунную систему в течение всего года;
- проводить квалифицированное лечение инфекций и вирусных заболеваний с первых дней;
- регулярно посещать стоматолога (не реже 2 раз в год) и проводить своевременное лечение зубного кариеса;
- исправить искривление носа и удалить полипозные разрастание носовых пазух;
В медицинском центре «Медикал Плаза» можно получить консультацию ведущих ЛОР-врачей, точную диагностику, а также эффективное хирургическое лечение кисты гайморовой пазухи. Цена операции стартует от 11 000 грн и зависит от клинической картины каждого больного. За более подробной консультацией и стоимостью обращайтесь в наш колл-центр по указанным на сайте телефонам или через форму обратной связи ниже.
Симптомы и признаки
Симптоматика кисты зависит от ее размеров и локализации. При небольшом размере опухоль никак себя не проявляет и обнаруживается случайно во время планового медицинского осмотра.
Размеры и проявления кисты яичников и молочной железы напрямую зависит от фазы менструального цикла и изменений гормонального фона. Наиболее чувствительный для пациентки период наступает за несколько дней до менструации: киста в это время достигает максимального размера и нередко вызывает болезненные ощущения в зоне локализации, дискомфорт при опорожнении мочевого пузыря и кишечника. После окончания «критических дней» процесс идет на спад. Самочувствие пациентки улучшается, а размер уплотнения становится меньше до наступления последней фазы менструального цикла.
Если киста поражает поджелудочную железу, у пациента наблюдается диспепсия, боли, может развиться кишечная непроходимость. При копчиковой кисте пациент испытывает боль при сидении, ходьбе. На пораженном участке может образоваться отверстие, похожее на свищ, из которого выделяется гнойное содержимое.
Если отсутствует лечение, киста любого органа продолжит расти, вызывая все больший дискомфорт. Патология может перейти на окружающие ткани и органы, вызывая болевые ощущения, чувство сдавливания.
Крупное кистозное поражение способно проявлять себя сильной болью, которая возникает из-за давления на окружающие ткани и сосуды. Пациент может сталкиваться с повышением температуры до 38-39 C°, увеличением лимфоузлов, распуханием участка, где локализована опухоль.
Крупные кисты опасны своими осложнениями. Опухоль большого размера вызывает деформацию мягких и костных тканей, нарушает кровообращение и работу внутренних органов, приводит к воспалению. При разрыве кисты происходит разлив ее содержимого, что вызывает опасные для жизни состояния: некроз, перитонит, сепсис.
Некоторые виды кист способны перерождаться в злокачественную опухоль. Примером таких новообразований являются гормонопродуцирующая и муциозная кисты яичников.
Диагностика заболевания
Для неинвазивной диагностики используются такие методы, как ультразвуковое исследование, маммография, лабораторные анализы, рентгенография, МРТ. Аппаратная диагностика эффективна, так как дает возможность обнаружить заболевание в самом начале, когда оно хорошо поддается лечению.
Пациенту также может быть назначена пункция, которая позволяет получить материал для гистологического исследования, определить характер новообразования, оценить риски ее перерождения.Методики лечения
В зависимости от того, какой орган поражен, лечением кисты занимается гинеколог, маммолог, гастроэнтеролог, ЛОР-врач, хирург-стоматолог. Методика лечения зависит от типа, локализации кисты, течения заболевания. Например, если в молочной железе обнаружена киста, которая имеет маленькие размеры, и не наблюдается активного роста узелка, пациенке назначается лечение для стабилизации гормонального фона. Из негормональных средств назначаются нестероидные противовоспалительные препараты. При разрыве кисты для устранения осложнений показана антибактериальная терапия.
Если же киста достаточно крупная и представляет серьезную угрозу для здоровья, применяются не только терапевтические процедуры, но и хирургическое вмешательство. Операция по хирургическому лечению кисты направлена на ее удаление или удаление кистозно измененной части органа. Также используется метод дренирования кисты. Во время операции специалист производит прокалывание полости, чтобы удалить жидкость, а затем внутрь оболочки вводят специальное вещество, которое способствует рассасыванию уплотнения. В некоторых случаях применяется прижигание капсулы лазером, жидким азотом, радиоволной.
Классическое иссечение кисты скальпелем проводится сравнительно редко. Процедура обычно выполняется лапароскопическим методом под контролем УЗИ, поэтому снижается травматичность и риск осложнений.
Профилактика заболевания
Для профилактики кистозных поражений необходимо минимизировать воздействие факторов, которые приводят к гормональным сбоям, воспалительным процессам, травмам. Следует отказаться от вредных привычек, бесконтрольного приема лекарств, своевременно обращаться к врачу для лечения воспалительных заболеваний.
Киста — заболевание, которое может давать рецидивы. Если у пациента диагностирована такая патология, после лечения необходимо следить за состоянием здоровья, регулярно обследоваться.
Определение недуга
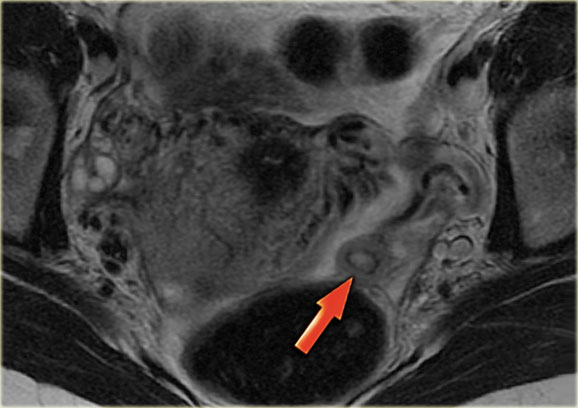
Киста в носу — полое доброкачественное образование с мягкими стенками, внутри которого находится жидкость. Размер её может быть разным, и от этого зависят симптомы. Недуг встречается часто, однако обнаруживается, как правило, случайно, например, при рентгене.
Кисты подразделяются на:
- Истинные — возникают после закупорки каналов слизистой оболочки.
- Мнимые — возникают под воздействием аллергена, после инфекционного заболевания или воспалительного процесса.
Классификация зависит от того, каким содержимым наполнено образование. Кисты могут быть:
- гнойными;
- слизистыми;
- серозными.
Признаки
Достаточно часто кисты околоносовых пазух никак себя не проявляют очень долго, пока не достигнут гигантских размеров, заняв все свободное пространство. Человека могут беспокоить:
- без видимых причин, не имеющая никакой закономерности и не поддающаяся лечению обезболивающими средствами;
- ощущение давления на глаза, непонятный дискомфорт в верхней челюсти;
- неприятное чувство стекания слизи в горле (слизь течет по задней стенке глотки);
- расстройства обоняния – бывают при кисте клиновидной пазухи,
- выделение прозрачной светлой жидкости без примеси гноя и крови при самопроизвольном разрыве и опорожнении кисты.
При возникновении кисты может нарушаться опорожнение пазух, снижение их естественной очищающей способности. Тогда присоединяется воспаление, что проявляется постоянными выделениями из носа, усилением головной боли, появлением неприятного запаха, повышением температуры тела, развитием хронического синусита.
При наличии кисты тяжелее протекают аллергические проявления, теряя сезонность и превращаясь в постоянную проблему.
Носовое дыхание затрудняется редко, только при выходе кисты в полость носа или воспалении.
Компьютерная томография пазух
Стоимость: 5 000 руб.
Подробнее
Неприятные проявления имеют одонтогенные кисты. Бывает слезотечение, отечность, острые боли по типу невралгии. Если киста нагнаивается, присоединяются признаки общей интоксикации: температура, сильная головная боль, тошнота или рвота, снижение аппетита, слабость.
Что происходит при тонзиллите?
Размножение возбудителей в подслизистом слое и в криптах (естественных каналах-углублениях на поверхности миндалин) приводит к воспалительному отеку тканей и гнойно-некротическому процессу. Выделяемые бактериями токсины действуют на головной мозг, сердце и стенки сосудов, способствуют интоксикации и поддерживают лихорадку.
При осложненном течении заболевания воспаление распространяется на клетчатку вокруг миндалины и в окологлоточное пространство. Если же возбудитель попадает в кровеносное русло, говорят о генерализации инфекции и развитии сепсиса. Но опасность повторяющихся или неадекватно леченых ангин – это не только риск развития гнойных осложнений.
При хроническом и рецидивирующем воспалении образуются циркулирующие в крови иммунные комплексы. Это способствует аллергизации и стимулирует протеолитическую активность макрофагов. Под действием их ферментов клеточные белки приобретают антигенные свойства. А вырабатываемые аутоантитела проявляют агрессию к миокарду, синовиальным оболочкам и к другим тканям. Поэтому хронический тонзиллит может осложняться ревматизмом, нефритом и прочими заболеваниями с аутоиммунным механизмом.
Заключение
Современная медицина предъявляет все более высокие требования к оказанию медицинской помощи. На вооружении у врачей появляются точные неинвазивные методы диагностики. Вместе с тем все большую популярность приобретают щадящие, минимально травматичные, функциональные хирургические техники.
Обследование зубов и челюстей на компьютерном томографе позволяет определить не только патологию стоматологического характера, но и получить информацию о сопутствующей ЛОР-патологии. Комплексный подход к лечению пациентов с проблемными околоносовыми пазухами дает хорошие результаты как при устранении предрасполагающих к осложнениям факторов, так и при лечении осложнений, то есть на всех этапах лечения больного стоматологического профиля.
Эндоскопическая хирургия носа и околоносовых пазух произвела переворот в лечении ринологических больных. FESS (functional endoscopic sinus surgery), функциональная эндоскопическая хирургия околоносовых пазух, в настоящее время является золотым стандартом во всем мире. «Классические» методы лечения заболеваний околоносовых пазух уходят в далекое прошлое.
Четкая постановка целей и задач перед оториноларингологом (ринохирургом) является важным моментом при направлении стоматологического больного на консультацию. С другой стороны, необходимо понимать, что просто консультация ЛОР-врача может оказаться «справкой терапевта в бассейн». По-настоящему полезным будет сотрудничество стоматолога и ринохирурга.
Представленная работа направлена на улучшение понимания общих проблем медицинской помощи населению и способов их решения.