Признаки беременности после эко
Содержание:
- Можно заморозить
- Этапы подготовки к бесплатному криопереносу
- Как улучшить эндометрий перед ЭКО
- Короткий протокол ЭКО по дням
- Что делать дома после пересадки?
- Подготовка к процедуре ЭКО
- Риски после переноса эмбриона
- Как вести себя после переноса эмбрионов?
- Питание после переноса эмбрионов
- Процедура ЭКО: общие положения
- Размораживание ооцитов
- Технология
- Образ жизни при подготовке к ЭКО
- Как происходит криоконсервация яйцеклеток?
- Развитие эмбриона после пересадки
- Что входит в криоперенос по ОМС
- Осложнения при ЭКО
Можно заморозить
Врачи медицинских центров подвергают операции ооциты, сперматозоиды, эмбрионы, которые могут находиться на любой стадии развития. Кроме того, заморозить можно ткани яичника.
Каждый центр лечения бесплодия использует свои наработки. Этот фактор, а также особенности, существующие в отдельных странах, влияют на то, какие эмбрионы могут подвергаться замораживанию:
— оплодотворенные яйцеклетки;
— 4-х, 8-клеточные эмбрионы;
— бластоцисты.
Раздел «Путь от зиготы к бластоцисте», сайты клиник, могут ознакомить с фотографиями эмбрионов на различных стадиях развития.
Подобной операции подвергают лишь свежие эмбрионы хорошего качества, оставшиеся после перенесения женщине необходимого количества зародышей.
Подобный метод для спермы используется в следующих случаях:
— наличие у мужчины онкологического заболевания, чтобы обеспечить до начала химиотерапии некоторый запас спермы. Впоследствии сперму можно использовать при процедуре ЭКО;
— если партнёру затруднительно вовремя сдать сперму. Подобная ситуация возникает обычно у иногородних пациентов;
— донорство спермы;
— решение мужчины отложить момент отцовства. Поскольку последнее время фертильность мужчин заметно снижается, возможно, подобное решение будет всё более популярным.
https://youtube.com/watch?v=ewl_2NdFp1U
Заморозка ооцитов целесообразна, например, при противопоказаниях к стимуляции яичников или если отсутствует возможность ЭКО в определенный период.
Ооциты очень плохо переносят заморозку, поскольку отличаются огромной хрупкостью. В процессе замораживания,а также размораживания ооцит можно легко повредить. Поэтому оплодотворение яйцеклетки, успешный исход оплодотворения, инсеминации, когда используются криоконсервированные ооциты, снижается до 3-4%.
Ткани замораживают, когда пациентка имеет онкологическое заболевание. После они используются трансплантологами. Процесс замораживания, размораживания уничтожает около 7% фолликулов. Отсутствуют точные данные касательно беременностей, которые наступили после трансплантации. Существует информация, что эндокринная функция восстанавливается примерно через 9-36 месяцев.
Этапы подготовки к бесплатному криопереносу
Чтобы получить квоту, потребуется:
-
Сделать анализы и пройти предварительное обследование, которое предусмотрено приказом №107 от 2012 года.
-
Обратиться в женскую консультацию для выявления показаний и противопоказаний к криопереносу.
-
С выпиской врач направляет женщину на врачебную комиссию. После рассмотрения результатов обследования выносится решение о передаче документов в Минздрав.
В случае положительного решения комиссией Минздрава о необходимости проведения экстракорпорального оплодотворения, выделяется квота. Женщина забирает документы и относит их в клинику, где планируется проведение манипуляции. В этот день кроме направления у пациентки с собой должен быть:
-
паспорт;
-
СНИЛС;
-
бумажный или электронный полис обязательного медицинского страхования.
Как улучшить эндометрий перед ЭКО
Если у пациентки не диагностированы патологии слизистой матки, ее подготовка к экстракорпоральному оплодотворению включает только прием гормональных препаратов и вспомогательных веществ. Терапия проводится в несколько этапов:
- Препараты эстрадиола. Этот стероидный гормон (эстроген) вырабатывается фолликулярным аппаратом яичников. Он улучшает маточное кровообращение, увеличивает толщину эндометрия, нормализует менструальный цикл женщины, стимулирует синтез других женских половых гормонов.
- Препараты прогестерона. Назначение этого стероидного гормона – перевод эндометрия в «секреторную» стадию, уменьшение иммунного ответа матери на эмбрион (являющийся наполовину чужеродным организмом), замедляет деление эндометриальных клеток. Прогестеронновая терапия проводится как перед ЭКО, так и после, для лучшего закрепления плодного яйца в матке.

Помимо гормональной терапии, в рамках подготовки к ЭКО пациентке назначается прием витаминно-минеральных комплексов, содержащих витамины группы В, витамины А, Е, С, цинк, железо, магнием и другими нужными элементами. Для коррекции состояния эндометрия врач также прописывает препараты, улучшающие кровоснабжение матки.
Короткий протокол ЭКО по дням
Схема стимуляции подбирается врачом индивидуально для каждой женщины. Всего существует два вида коротких протокола:
- с агонистами ГнГРГ;
- с антагонистами ГнГРГ.
ГнГРГ — это гонадотропин-рилизинг-гормон, воздействующий на гипофиз и вызывающий тем самым выработку лютеинизирующего и фолликулостимулирующего гормона.
В зависимости от выбранного варианта процесс по дням будет различаться.
График подбирается индивидуально
Схема короткого протокола с агонистами ГнГРГ по дням
- на 2–3 день менструального цикла начинается прием препаратов с агонистами ГнГРГ для блокады гипофиза;
- стимуляция овуляции происходит параллельно блокаде гипофиза и занимает около 15 дней;
- за 36 часов до начала пункции фолликулов пациентке вводят дозу гормона ХГЧ;
- На 12–15 день ССО проводится пункция.
Далее следует изъятие яйцеклетки под наркозом. В специальных условиях врач проводит искусственное оплодотворение и выращивание эмбрионов в инкубаторе. Для поддержания необходимого гормонального фона женщине назначаются препараты с прогестероном. Через 3–4 дня подросший эмбрион пересаживают в матку.
Схема короткого протокола с антагонистами ГнГРГ по дням
- на 2–3 день менструального цикла начинают стимуляцию овуляции препаратами с антагонистами ГнГРГ. Весь процесс длится около 14 дней;
- ХГЧ вводится за 36 часов до пункции фолликула;
- на 12–14 день ССО проводится пункция.
Последующие этапы не отличаются от предыдущего варианта.
В целом короткий протокол длится 4 недели, как стандартный менструальный цикл. Препараты принимаются строго с определенным промежутком и в указанных дозировках
Важно понимать, что гормональные лекарства могут оказывать сильное воздействие на настроение, вызывать боли или неприятные ощущения в яичниках.
Короткий протокол подразумевает регулярное обследование
Помимо описанных этапов пациентке необходимо проходить регулярное обследование. Через каждые два дня проводится УЗИ для отслеживания созревания фолликулов.
После пересадки эмбриона в матку пациентке также следует регулярно посещать репродуктолога и соблюдать рекомендации. Только через 20 дней после переноса делается контрольный анализ, способный подтвердить наличие беременности.
Что делать дома после пересадки?
Какого-либо особенного режима после пересадки соблюдать не требуется, но остаток суток после процедуры рекомендуется провести спокойно. От больницы до дома лучше добираться на такси или личном автомобиле (только не за рулем). Общественный транспорт использовать не стоит, так как в нем возможны стрессовые ситуации. Дома нужно выполнять следующие рекомендации:
- избегать стрессов и любых негативных эмоций, которые могут спровоцировать сокращение мышц матки и тем самым прервать имплантацию эмбриона;
- вести умеренно активную жизнь – в частности, полезно заниматься таким спортом, как плавание, несложные фитнес-упражнения, легкий физический труд, прогулки, позволяющие избежать застоев крови в половых органах;
- в течение 1-2 недель не посещать сауны, бани, бассейны и открытые водоемы, не принимать ванну, мыться только под теплым душем.
Физическую активность стоит чередовать с отдыхом – примерно 1-2 часа днем лучше провести лежа. Вы можете спокойно заниматься любыми домашними делами, если они не связаны с высокой физической нагрузкой.
Большое внимание необходимо уделить психоэмоциональному состоянию
До получения данных анализов важно сразу настроиться на любой исход переноса эмбрионов – как успешный, так и неудачный. Это поможет избежать разочарования и, как следствие, депрессии, которая может негативно сказаться на состоянии организма и репродуктивной системы, тем самым снизив вероятность успеха последующих попыток ЭКО
В связи с этим не следует также торопиться с домашним тестом на беременность. Если поторопиться с его прохождением, то можно получить ложноположительные результаты, способные вызвать стресс и депрессию. Поэтому сделать тест на беременность лучше по рекомендациям и под наблюдением профессионального врача.
Это поможет избежать разочарования и, как следствие, депрессии, которая может негативно сказаться на состоянии организма и репродуктивной системы, тем самым снизив вероятность успеха последующих попыток ЭКО. В связи с этим не следует также торопиться с домашним тестом на беременность. Если поторопиться с его прохождением, то можно получить ложноположительные результаты, способные вызвать стресс и депрессию. Поэтому сделать тест на беременность лучше по рекомендациям и под наблюдением профессионального врача.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Риски после переноса эмбриона
Сам трансфер эмбрионов в маточную полость женщины – процесс быстрый, безопасный и безболезненный. Однако, в редких случаях последующее развитие беременности может быть осложнено:
- интоксикацией с сопутствующими симптомами (тошнотой, диареей, рвотой);
- интенсивной острой или тянущей болью в нижней части живота;
- обильными выделениями из половых путей с явными примесями крови или неясного состава.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Такие симптомы свидетельствуют об определенных патологических процессах, которые происходят в материнском организме. Они могут быть обусловлены предшествующей гормональной терапией, общими системными заболеваниями, травматическим поражением матки при переносе, патологиями половых органов, аутоиммунной реакцией матери на генетический набор плода и другими причинами. В этом случае необходимо срочно обратиться за медицинской помощью. Врач на основании симптоматики и данных медицинских обследований выберет подходящий способ спасти беременность или, при отсутствии иного выбора, назначит ее искусственное прерывание. От того, как вела себя после переноса эмбриона пациентка, он решит, следует ли проводить повторную попытку ЭКО или лучше использовать другие способы борьбы с бесплодием.
Как вести себя после переноса эмбрионов?
Сама процедура пересадки длится несколько минут и проходит без анестезии (в некоторых случаях – с местным обезболиванием). После переноса рекомендуется полежать на гинекологическом кресле 15-20 минут, затем перейти в палату и отдохнуть в течение часа на кровати в удобной позе. Не стоит опасаться, что эмбрион может «выпасть» при передвижении – он находится в специальной среде, которая препятствует его отделению от матки.

Хотя трансфер зародыша проходит безболезненно и быстро, после него у женщины могут проявиться следующие симптомы недомогания:
- слабое головокружение, тошнота и слабость;
- перемены вкусового и обонятельного восприятия;
- учащенное мочеиспускание, не сопровождающееся дискомфортом и болью;
- субфебрильная температура;
- дискомфортные ощущения в молочных железах;
- слабые мажущие выделения, возникающие при внедрении ворсинок трофобласта в эндометрий матки.
Эти симптомы могут быть вызваны как постепенной имплантацией эмбриона в матку, так и предшествующей переносу гормональной стимуляцией яичников, поддерживающей терапией или психологическим состоянием будущей матери, переживающей по поводу результатов процедуры. Как правило, они свидетельствуют об успешном наступлении беременности, однако их отсутствие не обязательно означает, что процедура прошла неудачно. Точный результат дает только анализ крови и мочи на уровень ХГЧ и ультразвуковое обследование матки.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Питание после переноса эмбрионов
Важную роль в успешной имплантации и последующем развитии ребенка играет питание. Именно с пищей женщина получает большую часть веществ, необходимых для нормального развития плода и поддержания беременности. Также питание обеспечивает быстрое восстановление организма после стимуляции яичников и поддерживающей терапии, которые сами по себе являются стрессовыми факторами. Употребление пищи после переноса эмбриона должно соответствовать следующим правилам:
- Дробность — есть желательно 4-5 раз в день небольшими порциями, чтобы избежать большой нагрузки на пищеварительную систему, газообразования и запоров, которые могут вызвать перенапряжение тазовых мышц и спровоцировать отторжение эмбриона от матки;
- Регулярность – принимать пищу нужно в одно и то же время, чтобы организм адаптировалась к режиму питания и максимально эффективно извлекал из продуктов питательные вещества, необходимые матери и будущему малышу;
- Умеренность – сразу после пересадки эмбрионов не нужно есть «за двоих», на этом этапе поступающих питательных веществ вполне достаточно для развития зародыша, а излишняя нагрузка на пищеварительную систему снизит вероятность его успешного закрепления.
Рацион после пересадки эмбриона также нуждается в строгом контроле. Рекомендуется есть побольше белковых продуктов (нежирного мяса, рыбы, птицы), вареных или тушеных овощей и фруктов, орехов, нежирного творога. Фастфуд, консервы, соленые, маринованные, копченые продукты, жирную пищу есть можно, но в ограниченных количествах. А молоко, капусту, бобовые, газированные напитки и другую пищу, вызывающую метеоризм и/или, наоборот, запор, необходимо исключить. Кроме того, потребление кофе, крепкого черного чая и тем более алкоголя также нужно либо сильно уменьшить, либо полностью убрать из рациона. Кофеин, являющийся природным стимулятором, способен вызвать маточные сокращения, мешающие имплантации, а этанол является сильным системным ядом, провоцирующим врожденные нарушения у плода, выкидыши и иные осложнения.
Процедура ЭКО: общие положения
В зависимости от протокола, экстракорпоральное оплодотворение может включать различные процедуры, но общая схема состоит из нескольких стадий:
- Подготовка. На этом этапе пациентка консультируется с врачом-репродуктологом и проходит ряд диагностических обследований. По их результатам и данным медицинской карты женщины он назначает подходящий протокол ЭКО.
- Стимуляция яичников. Если женщина не проходит ЭКО в естественном цикле, ей назначается курс гормональных инъекций для ускоренного роста фолликулов. Это позволяет увеличить число яйцеклеток, образуемых в ее организме за один менструальный цикл, и тем самым получить больше генетического материала для оплодотворения.
- Пункция яичников и оплодотворение. Для получения ооцитов врач через влагалище прокалывает длинной иглой стенку матки и каждый из созревших фолликулов, извлекая их содержимое. Яйцеклетки передаются в лабораторию, где из них отбираются наиболее жизнеспособные и помещаются в инкубатор. Там они смешиваются с подготовленной спермой, в результате чего происходит оплодотворение.
- Перенос эмбрионов. Оплодотворенные яйцеклетки в течение 3-6 дней культивируются в инкубаторе. Как правило, перенос осуществляется по достижении эмбрионами стадии бластоцисты, которая облегчает их имплантацию в матку. Зародыши с помощью катетера переносятся в маточную полость, после чего пациентке назначается курс поддерживающей гормональной терапии и периодические обследования для установления факта беременности.

Параллельно с культивацией эмбрионов к имплантации подготавливают и эндометрий матки. Он должен достичь определенной стадии развития, при которой закрепление плодного яйца наиболее вероятно. Для этого используются гормональные препараты на основе хорионического гонадотропина человека (ХГЧ) – гормона, ответственного за адаптацию репродуктивной системы женщины к беременности. Воспаления, гиперплазия, атрофия и другие патологии эндометрия существенно снижают вероятность успешного переноса. Поэтому при наличии таких заболеваний сначала проводится соответствующий курс лечения – только после него врач-репродуктолог проводит подсадку эмбрионов.
Для оценки качества генетического материала и шансов на успешную имплантацию проводится преимплантационная генетическая диагностика. Для ПГД из эмбриона извлекаются бластомеры, образующиеся при дроблении оплодотворенной зиготы, частицы оболочки и клетки-спутники, образующиеся вскоре после начала деления. Генетический скрининг назначается по следующим показаниям:
- более 2 неудачных попыток экстракорпорального оплодотворения;
- самопроизвольные аборты и замершие беременности в анамнезе;
- возраст матери от 35 лет, отца – от 42 лет и старше;
- низкие показатели спермограммы и тяжелые нарушения сперматогенеза у партнера;
- генетические патологии у одного или обоих родителей, их ближайших родственников.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
На практике преимплантационная генетическая диагностика рекомендуется всем женщинам и их половым партнерам, проходящим ЭКО. Эта диагностическая процедура позволяет выявить возможные врожденные нарушения эмбриона, снизить вероятность самопроизвольного аборта и других осложнений беременности.
Размораживание ооцитов
Возвращение замороженных ооцитов к нормальному состоянию для последующей пересадки происходит постепенно. Врач медленно понижает концентрацию криопротектора в клетках, вытесняя его водой. После того, как ооциты достигают температуры тела, их оплодотворяют спермой донора или супруга пациентки. Полученные эмбрионы 3-5 дней содержатся в инкубаторе, где развиваются до стадии начального дробления или бластоцисты и пересаживаются пациентке.
Размораживание, выполненное с соблюдением правильной технологии, не наносит никакого вреда клеткам и не снижает их фертильность. Напротив, по некоторым исследованиям вероятность наступления беременности при ЭКО с использованием размороженного материала на 15% выше, чем с применением «свежих» клеток. Это объясняется тем, что при криоконсервации ооцитов проводятся дополнительные исследования, позволяющие точнее установить фертильность биоматериала.
Технология
Криоконсервация характерна использованием жидкого азота. Его температура – около 196 градусов, позволяет затормозить жизнедеятельность клеток.
Местом хранения замороженных зародышей медицинские центры выбирают разные ёмкости, например, риопетли, криофлаконы, просто соломинки. Каждый контейнер содержит максимум 2-3 замороженных организма. Процедура осуществляется долго — 2-4 часа.
Процессу заморозки характерно применение специальных веществ – криопротекторов: сахароза, глицерин, ПР, ДМСО. Ингредиенты препятствуют образованию внутри клеток кристаллов льда, способных травмировать зародыши. Происходит это из-за выхода внутриклеточной воды, избежать этого возможно только тогда, когда среда, куда помещают человеческие клетки, содержит криопротекторы.
Содержание 40% и более позволяет замораживанию происходить быстрее. Зародыши становятся стекловидными, кристаллы льда отсутствуют. Существуют определенные неудобства метода. Необходимо размороженные эмбрионы прополоскать ледяной водой. При всех минусах, трудностях, именно технология считается наиболее перспективной.
Образ жизни при подготовке к ЭКО
Большую роль при подготовке матки к экстракорпоральному оплодотворению играет питание пациентки. В пище содержится много веществ, которые благотворно или, наоборот, отрицательно сказываются на состоянии ее слизистой к ЭКО. Полезными для наращивания эндометрия являются ананас, малина, грейпфрут, тыква, бобовые, овощи. Чтобы предотвратить разрастание слизистой на соседние органы, рекомендуют употреблять фасоль, мясо рыбы и птицы, овощи, богатые клетчаткой.
Также пристальное внимание нужно уделить образу жизни в целом. Нарастить эндометрий перед ЭКО помогают:
- физическая активность (только не чрезмерная) – утренние пробежки, домашний фитнес, пилатес;
- крепкий и регулярный сон (не менее 7 часов в сутки), отсутствие стрессов и волнения;
- отказ от алкоголя, курения, употребления психоактивных веществ, оказывающий системное негативное влияние на весь организм.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Однако, используя эти «подручные» способы, помните – по-настоящему качественную и эффективную помощь при подготовке к ЭКО может предоставить только квалифицированный врач. Прием препаратов, диету, уровень активности и прочие аспекты необходимо предварительно согласовывать с ним.
Как происходит криоконсервация яйцеклеток?
Эффективность этой процедуры сильно зависит от технологий, которые используются для сохранения ооцитов. В настоящее время используются три основных метода криоконсервации:
- Постепенное замораживание. Исторически первая технология, появившаяся и опробованная на практике еще в середина прошлого века. Ее суть заключается в постепенном (со скоростью -1°С в минуту) понижении температуры клеток до -196°С. При этом происходит частичная дегидратация (обезвоживание) ооцитов. Недостатком этого метода является разрушение части клеток из-за образования в них микрокристаллов льда и соли. Поэтому сегодня постепенное замораживание в репрудоктологии применяется сравнительно редко.
- Витрификация (быстрая заморозка). Этот метод основан на эффекте фазового перехода воды из жидкого состояния в твердое аморфное (стеклообразное), минуя этап кристаллизации. В результате жидкость в ооцитах замерзает, не повреждая структуру клеток. Витрификация достигается за счет моментального охлаждения биоматериала с помощью жидкого азота до температуры -196°С.
- Использование криопротекторов. Хотя витрификация демонстрирует высокую эффективность и низкий процент поврежденных клеток, остается вероятность того, что ооцит при быстром замораживании будет разрушен. Чтобы этого не произошло, в клетках предварительно вода заменяется на специальные вещества (криопротекторы), препятствующие образованию кристаллов.
В настоящее время общепринятой в репродуктивной медицине практикой является сочетание последних двух методов. Это позволило повысить выживаемость клеток до 90%, что сегодня считается нормой. Ооциты помещаются в раствор криопротектора, который постепенно вытесняет из них воду. Затем яйцеклетки в тонкостенных капсулах устанавливаются в сосудах Дьюара, наполненные жидким азотом, где и происходит их замораживание.
При ЭКО криоконсервация яйцеклеток требует их большого количества с расчетом на проведение повторных процедур оплодотворения. Это объясняется тем, что даже полностью здоровые оплодотворенные яйцеклетки не всегда приживаются в матке после имплантации. Для этого пациентке назначается курс гормональной стимуляции яичников. Благодаря этой технологии за 1 менструальный цикл в организме женщины образуется не 1, а 5-8 созревших ооцитов. 1-2 из них отбираются для непосредственно процедуры оплодотворения, остальные – замораживаются для дальнейшего использования.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Развитие эмбриона после пересадки
Перенос эмбриона осуществляется, как правило, на 5-6 день – при достижении им стадии бластоцисты. В этот период он наиболее приспособлен к имплантации, что повышает шансы на успешное наступление беременности. После трансфера эмбрион проходит следующее развитие:
- В 1 день зародыш выходит из бластоцисты, его клетки разделяются на внутренние (трофобласт), из которых формируется плацента, и наружные, что станут основой для развития органов;
- На 2 сутки эмбрион начинает вживляться в эндометрий матки и закрепляться в нем, при этом слизистая также претерпевает изменения – в частности, увеличивается концентрация кровеносных сосудов, изменяется структура тканей;
- В течение 3-5 дней ворсинки трофобласта погружаются в эндометрий, откуда эмбрион получает питательные вещества, кислород, а также куда выводит продукты своей жизнедеятельности;
- На 6-й день после трансфера эмбрион выделяет фермент, растворяющий эндометрий для еще большего углубления в него, при этом пространство между ворсинами трофобласта заполняется кровью, которая может (но не обязательно) выделяться у пациентки;
- На 7-10 день эмбрион окончательно имплантируется в эндометрий матки, покрывается эпителием, что запускает процесс формирования плаценты, продуцирующий собственный ХГЧ пациентки.
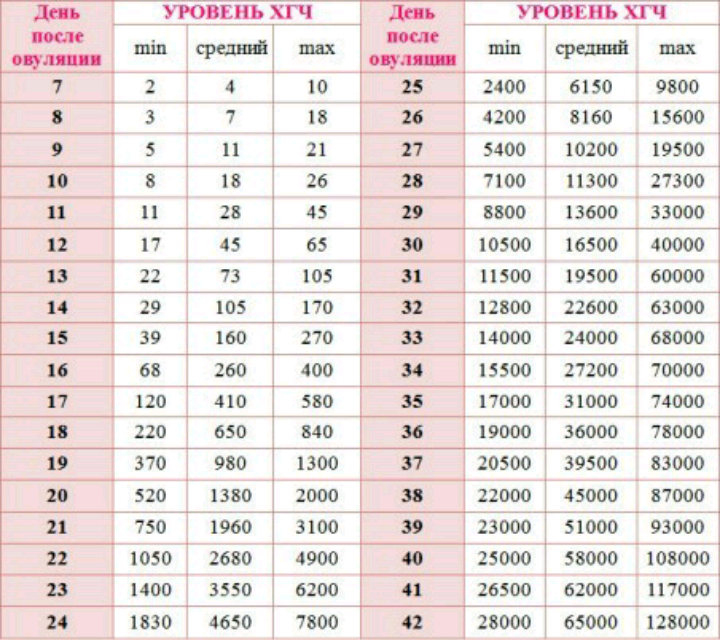
Именно синтез собственного хорионического гонадотропина человека – основной показатель успешной имплантации эмбриона. По истечении 10 дней после переноса врач берет у пациентки на анализы кровь и мочу для установки уровня ХГЧ, а также проводит ультразвуковое обследование матки на наличие плодного яйца.
Что входит в криоперенос по ОМС
Проведение процедуры экстракорпорального оплодотворения не гарантирует наступление долгожданной беременности. По статистике, после первого ЭКО положительный исход наблюдается только у 35 % женщин. Повторная манипуляция требует серьезной и длительной подготовки, упростить и сократить которую поможет криопротокол (подсаживание зародышей, которые ранее подверглись заморозке).
С 2018 года в перечень медицинских услуг, оказываемых по полису ОМС, была включена криоконсервация (заморозка) зародышей высокого качества и перенос оттаянных эмбрионов. После расширения списка услуг, бесплатно стало доступно:
-
вступление в протокол;
-
стимулирование яичников;
-
наблюдение за созреванием ооцитов и последующее пунктирование;
-
оплодотворение;
-
перенос зародышей в полость матки;
-
криоконсервация;
-
диагностика беременности (анализ на ХГЧ).
В программу экстракорпорального оплодотворения за счет средств ОМС не входит хранение замороженных и донорских материалов, ПГД-исследования.
Криоперенос по ОМС включает:
-
разморозку эмбрионов;
-
перенос материала в полость матки.
Подготовительный этап до вступления в программу (приемы врача-репродуктолога, анализы) пациенты оплачивают самостоятельно.
Осложнения при ЭКО
Необходимо также учитывать тот факт, что сама процедура ЭКО может нанести вред организму женщины. Как правило, наибольшую опасность представляет воздействие гормональных препаратов, назначаемых для ускорения роста и созревания фолликулов. При их передозировке, на фоне возможных эндокринных нарушений может возникнуть синдром гиперстимуляции яичников (СГЯ), который проявляется следующими симптомами:
- Болезненными ощущениями, тяжестью, вздутием в животе;
- Отеком нижних конечностей, наружных половых органов или всего тела;
- Общим ухудшением самочувствия пациентки (головокружением, слабостью, головной болью);
- Повышением температуры, снижением кровяного давления, нарушением сердечного ритма, одышкой;
- Тошнотой, рвотой, диареей и т. д.
Эти симптомы могут проявляться в различной степени в зависимости от тяжести СГЯ. Например, в легкой форме синдрома наблюдается только отек нижних конечностей, в средней и тяжелой – всего тела. Чтобы исключить любые негативные последствия, врач перед стимуляцией яичника назначает комплекс диагностических процедур, призванный выявить особенности гормонального фона, возможные сопутствующие заболевания (например, эндокринной системы) и т. д. В случае, если синдром гиперстимуляции все же наступил, специалист может скорректировать или полностью отменить курс гормональной терапии, применить дополнительные меры (плазмаферез, пункцию брюшной полости и т. д.).

К другим осложнениям, связанным непосредственно с самой процедурой экстракорпорального оплодотворения, относятся:
- Кровотечения — при выполнении трансвагинальной пункции яичников возможна перфорация органов малого таза и кишечника, повреждение сосудов;
- Инфекции – в некоторых случаях при пункции фолликулов в малом тазе возможно развитие инфекционных процессов, рецидив воспалений, которыми женщина страдала ранее;
- Многоплодная беременность – при ЭКО вероятность развития этого осложнения, связанного с переносом сразу нескольких эмбрионов, выше в сравнении с общепопуляционной статистикой;
- Внематочная беременность – частота этой патологии при ЭКО составляет примерно 5%, что связано с тем, что бесплодные женщины часто имеют аномалии в строении репродуктивных органов.
Любое из этих осложнений, независимо от вызвавшей их причины, является достаточным основанием для прерывания процедуры ЭКО.
Некоторые патологии, возникающие при экстракорпоральном оплодотворении, напрямую не связаны с этой процедурой, но могут развиться на ее фоне. Прием гормональных препаратов способен привести к эндокринным нарушениям, спровоцировать аутоиммунные заболевания, обострить хроническое протекание воспалительных процессов и т. д.