Почему изменился цвет или запах спермы? все возможные причины
Содержание:
- Особенности подготовки к исследованию
- Характеристики здоровой спермы
- Причины появления крови в сперме
- Как определить группу крови
- Оплодотворение
- Диагностика
- Диагностика бесплодия у мужчин
- Лечение гемоспермии
- Нормы спермограммы
- Кровь в сперме: диагностические тесты
- Когда стоит насторожиться
- Выявляем и устраняем: как эффективнее
- Диагностика заболевания
- Методы лечения бесплодия у мужчин
- Сперма
- Причины возникновения гемоспермии у мужчин
- Определение резус-фактора
Особенности подготовки к исследованию
Подготовка к обследованию начинается приблизительно за пять дней до предполагаемого приема. На это время следует полностью отказаться от интимной близости, а также перестать употреблять алкогольные напитки.
Отдельно рассматриваются ситуации, когда мужчина еще до осмотра принимал назначенные лечащим доктором препараты. Иногда на период подготовки от них разрешают отказаться ради верного результата. Самостоятельно отказываться от приема лекарств из ранее одобренной схемы нельзя. Сначала стоит проконсультироваться с врачом.
Также за пять дней нужно воздержаться от посещения парной, сауны, физиопроцедур, которые тесно связаны с прогреванием и УВЧ.
Алгоритм сбора материала в клинике или на дому сохраняется идентичным:
- Сначала следует помочиться, чтобы максимально опустошить мочевой пузырь.
- Провести гигиенические процедуры (подмывание).
- Приготовить стерильный контейнер.
- Начать мастурбировать, следя за тем, чтобы не дотрагиваться половым членом до стенок медицинской баночки.
Некоторые сомнительные советчики рекомендуют использовать для упрощения процедуры презерватив, но медики категорически против подобной «помощи». Она лишь способствует изменению показателей.
Также необходимо собрать всю порцию целиком, ведь сперма состоит из нескольких фракций, а проверке подлежат все из них:
- жидкость из мочевого канала;
- фракция, поступающая из простаты;
- основная масса сперматозоидов, поступающих из яичек и придатков;
- материал из семенных пузырьков для измерения фруктозы.
Характеристики здоровой спермы
Семенная жидкость здорового мужчины имеет следующие характеристики:
- Цвет. Обычно это белая или серовато-белёсая жидкость.
- Консистенция. Жидкая. Толчками изливается из полового члена.
Незначительные отклонения в оттенках эякулята нередко вызываются физиологическими факторами:
- Насыщенно-жёлтый. Бывает после длительного полового воздержания.
- Розоватый. Нередко такой оттенок вызывает употребление большого количества свёклы.
Могут встречаться и другие необычные окрасы семенной жидкости, появившиеся из-за употребления продуктов, содержащих красители, или из-за приёма лекарств.
Также возможны небольшие отклонения в консистенции:
- появление прозрачных, белых или слегка желтоватых комочков;
- сгущение эякулята.
Это нормально, если сексуальные контакты происходят раз в неделю или реже.
Если мужчина ведёт регулярную половую жизнь, не принимает лекарства или не покушал содержащие красители продукты, то его сперма должна быть жидкой, белого или сероватого оттенка.
Причины появления крови в сперме
От момента образования до выхода во время эякуляции сперма проходит достаточно длинный путь. Формируется она в семенных пузырьках, затем – проходит через семенные протоки и уретру. И на любом из этих этапов к сперме может примешаться кровь.
Причины этого симптома могут быть весьма разнообразны:
- Первый половой акт после длительного воздержания.
- Последствия медицинских процедур: массажа простаты, пальцевого ректального исследования простаты, инъекций в простату, биопсии простаты, вазорезекции, вазэктомии, цистоскопии так далее.
- При хроническом простатите.
- В случае появления кальцификатов в простате.
- При наличии кист простаты или семенных пузырьков.
- При наличии папиллом или полипов уретры.
- На фоне развития урогенитальных инфекционно-воспалительных заболеваний.
- При опухолях простаты, семенных пузырьков и уретры, в том числе, и злокачественных.
- Перенесенные травмы полового члена, мошонки и паховой области.
- Микроразрывы сосудов, питающих предстательную железу или семенные пузырьки.
Таким образом, существует множество факторов, которые могут привести к появлению крови в сперме. Некоторые из них достаточно безобидны и не требуют врачебного вмешательства, но в других случаях необходима немедленная консультацияуролога и проведение диагностики.
Как определить группу крови
Существующие на сегодняшний день способы установления группы крови далеки от совершенства. Все они подразумевают доставку образцов в лабораторию и занимают не менее 20 минут, что может быть весьма критично в определенных условиях. Три года назад в Китае разработали экспресс-тест, способный определить группу вашей крови всего за 30 секунд даже в полевых условиях, но пока он широко не применяется в медицине, поскольку имеет сильную погрешность.
Для определения группы кровь берут из вены
Скорость тестов на группу крови является одной из главных проблем. Попади человек в аварию, случись с ним несчастный случай – его группу крови необходимо будет установить, чтобы спасти ему жизнь. В случае же, если данных по пострадавшему нет, придётся ждать еще 20 минут, и это при условии, что лаборатория находится под рукой.
Поэтому врачи настоятельно рекомендуют либо запомнить свою группу крови (такой тест как минимум делают в детстве, в больницах и даже на призывной комиссии в армию), либо записать ее. Вон на айфоне есть приложение «Здоровье», куда можно внести информацию о себе, включая рост, вес и группу крови. На случай, если вы окажетесь без сознания в больнице.
Раздел «Медкарта» в приложении «Здоровье»
На сегодняшний день в мире используют 35 систем определения группы крови. Наибольшее распространение, в том числе в России, получила система ABO. По ней кровь делится на четыре группы: А, В, О и АВ. В России им для удобства использования и запоминания присвоены номера — I, II, III и IV. Между собой группы крови отличаются содержанием в плазме крови и эритроцитах особенных белков. Эти белки не всегда совместимы между собой, и если несовместимые белки соединить, они могут склеивать эритроциты и разрушать их. Поэтому существуют правила переливания крови, чтобы переливать кровь только с совместимым типом белков.
Для определения группы крови ее смешивают с реагентом, содержащим известные антитела. На основу наносят три капли крови человека: к первой капле добавляют реагент анти-А, к другой капле — реагент анти-В, к третьей – реагент анти-D. Первые две капли используются, чтобы определить группу крови, а третья — для выявления резус-фактора. Если эритроциты не склеились в ходе опыта, значит, группа крови человека совпадает с типом анти-реагента, который в нее добавили. Например, если в капле, куда добавили реагент анти-А, частички крови не слиплись, значит у человека группа крови А (II).
1 группа крови
Первая (I) группа крови, она же группа O. Это самая распространенная группа крови, она выявлена у 42% населения. Ее особенность в том, что на поверхности кровяных телец (эритроцитов) нет антигена A или антигена B.
Поскольку в I группе нет антигенов, долгое время считалось, что человек с I группой крови «универсальный донор» – мол, она подойдет к любой группе и «приспособится» к антигенам на новом месте. Сейчас медицина отказалась от этого понятия, поскольку были выявлены случаи, когда организмы с другой группой крови все равно отвергали I группу. Поэтому переливания производятся почти исключительно «группа в группу», т. е. у донора (от кого переливают) должна быть та же группа крови, что и у реципиента (кому ее переливают).
Человека с I группой крови ранее считали «универсальным донором»
2 группа крови
Вторая (II) группа крови, она же группа A, означает, что на поверхности эритроцитов находится только антиген А. Это вторая по степени распространения группа крови, она есть у 37% населения. Если у Вас группа крови А, то вам нельзя, например, переливать кровь группы В (третья группа), ибо в таком случае в вашей крови имеются антитела, которые борются против антигенов В.
3 группа крови
Третья (III) группа крови — группа B, которая противоположна второй группе, так как на кровяных тельцах присутствуют исключительно антигены B. Она присутствует у 13% людей. Соответственно, если перелить человеку с такой группой антигены типа A, они будут отторгнуты организмом.
4 группа крови
Четвертая (IV) группа крови в международной классификации называется группа AB. Это означает, что в крови есть как антигены A, так и антигены B. Считалось, что если у человека такая группа, ему можно переливать кровь любой группы. Из-за наличия обоих антигенов в IV группе крови нет белка, который склеивает эритроциты — это главная особенность данной группы. Поэтому эритроциты крови человека, которому делают переливание, не отталкивают четвертую группу крови. И носителя группы крови АВ можно назвать универсальным реципиентом. По факту медики стараются редко прибегать к этому и переливать только ту же самую группу крови.
На самом деле для четвертой группы в этом нет ничего критичного — главное перелить кровь с тем же резус-фактором.
Наглядное отличие групп крови
Оплодотворение
Оплодотворение — это процесс слияния ядер сперматозоида и яйцеклетки и восстановление диплоидного набора хромосом. Оплодотворенная яйцеклетка носит название зиготы. Образование зиготы происходит только при проникновении сперматозоида в яйцеклетку.
Процесс оплодотворения
Этот процесс у разных организмов осуществляется неодинаково. У млекопитающих проникновение сперматозоида в яйцеклетку сопровождается растворением ее оболочки при помощи различных ферментов, выделяемых сперматозоидом. У многих насекомых яйцеклетки имеют плотную оболочку, и сперматозоид проникает через небольшие отверстия. У некоторых водных организмов на поверхности яйцеклетки образуется в месте контакта со сперматозоидом небольшой воспринимающий бугорок, который затем втягивается внутрь вместе со сперматозоидом.
Обычно в цитоплазму яйцеклетки проникает только головка сперматозоида с митохондрией и центриолью, а хвост остается снаружи. Оболочка головки растворяется, ядро начинает набухать, пока не достигнет размеров ядра яйцеклетки. Затем оба ядра сближаются и, наконец, сливаются.
Иногда в яйцеклетку одновременно проникает несколько сперматозоидов, но слияние с ядром происходит только у одного из них. В зиготе все хромосомы становятся парными: в каждой паре гомологичных хромосом одна хромосома принадлежит яйцеклетке, вторая — сперматозоиду. Это явление имеет большое значение для эволюции. Организм, развивающийся из зиготы, обладает большим диапазоном комбинативной изменчивости, следовательно и более широкими возможностями приспособления к меняющимся условиям внешней среды.
Двойное оплодотворение характерно для цветковых растений.
Диагностика
Диагностика заболеваний, сопровождающихся кровавым стулом, заключается в выявлении степени анемии и воспаления, установлении локализации и причины кровотечения.
В медицинском центре на Яузе можно пройти полный спектр диагностических тестов: общий анализ мочи, крови, кала, исследование кала на дисбактериоз, глисты, скрытую кровь, все виды биохимических и онкологических маркеров.
Визуально определить патологический процесс помогут УЗ диагностика, рентгенография кишечника, компьютерная томография на современном томографе (включая виртуальную колоноскопию).
Опытные и квалифицированные врачи лучевой и эндоскопической диагностики совместно с гастроэнтерологами, хирургами, колопроктологами дадут объективную оценку состояния здоровья пациента с примесью крови в стуле и помогут в кратчайшие сроки устранить угрозу, добиться хороших результатов в индивидуально подобранном лечении.
Примерно 30-50% людей старше 25 лет имеют заболевания кишечника, впоследствии перерастающие в серьезные хронические патологии. Не поддавайтесь ложной скромности. Запишитесь к врачу сегодня, чтобы быть здоровым завтра.
Диагностика бесплодия у мужчин
Основным диагностическим методом, подтверждающим существование проблемы, является спермограмма – тест на качественные и количественные показатели семенной жидкости и скорость передвижения сперматозоидов. Чтобы получить наиболее полную картину патологии, проводят комплексное обследование, включающее:
- осмотр гениталий урологом;
- лабораторные анализы – исследование уретрального мазка, анализ секрета простаты, бактериологический посев, гормональные тесты, иммунологический (MAR-тест) и генетический скрининг (фрагментация ДНК сперматозоидов).
- УЗИ мошонки, простаты.
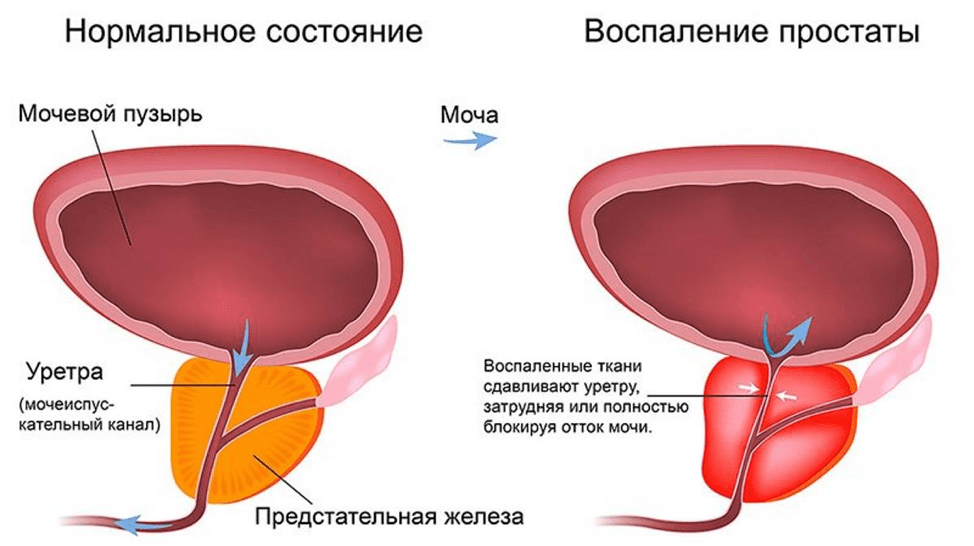
Лечение гемоспермии
Лечение может быть начато, если установлена причина появления крови в сперме. Оно будет отличаться в каждом конкретном случае.
- Если кровь появилась в результате травмы, рекомендуется применять холодные компрессы и отдыхать, чтобы тело могло восстановиться.
- При бактериальной инфекции, врач назначит антибиотики, которые можно принимать дома.
- Когда причиной гематоспермии является непроходимость мочеполового тракта, потребуется хирургическое вмешательство.
- Если кровь в сперме вызывает рак или даже подозрение на него, дается направление к онкологу, который направит дальнейшее лечение.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Нормы спермограммы
Объем
Норма эякулята составляет 3-5 мл. Сниженный (менее 2 мл) свидетельствует либо о нарушении доставки спермы в лабораторию, либо о недостаточности функций половых желез (простаты, семенных пузырьков и прочих). Увеличение количества спермы говорит о наличии воспалительного процесса в половых органах.
Цвет
В норме цвет эякулята беловатый, сероватый или с оттенком желтого. Красная или бурая окраска спермы свидетельствует либо о травме половых органах, либо о камнях в простате или хроническом везикулите (красный оттенок обусловлен примесью эритроцитов).
Кислотность
Норма рН спермы составляет 7,2-7,8 (щелочная). Отклонения в ту или иную сторону говорят о воспалительном процессе половых желез.
Время разжижения
Время разжижения спермы должно не превышать 60 минут. В случае удлинения времени разжижения сперматозоиды в кислой среде влагалища растрачивают свою энергию и теряют активность, что значительно снижает их способность к оплодотворению яйцеклетки. Чаще всего длительное время разжижения наблюдается при хроническом простатите и/или везикулите.
Вязкость спермы
Для определения вязкости эякулята измеряют длину нити, стекающую с конца пипетки. В норме она не более 0,5см.
Удлиненная нить (повышенная вязкость) свидетельствует о хроническом либо простатите, либо везикулите. Густая и вязкая сперма значительно снижает шансы на зачатие, так сперматозоидом трудно передвигаться во влагалище, что еще более усиливает негативное воздействие на них кислой среды.
Количество сперматозоидов в 1 мл эякулята
В норме в 1мл спермы должно содержаться более 20млн. сперматозоидов.
Снижение плотности спермы называется олигозооспермия, что свидетельствует о неэффективной работе яичек (снижение андрогенов, воспалительный процесс яичек, токсическое поражение сперматогенного эпителия яичек в анамнезе, ослабленный иммунитет, нарушение обмена веществ и прочее).
Сниженная концентрация уменьшает шансы на оплодотворение. Увеличение плотности спермы или полизооспермия (более 120 млн. в 1 мл) предшествует олигозооспермии.
Общее количество сперматозоидов
Общее число сперматозоидов в исследуемом эякуляте должно быть более 60млн. Снижение плотности связано с теми же факторами, что и снижение концентрации сперматозоидов в 1 мл спермы.
Подвижность сперматозоидов
От подвижности сперматозоидов зависят шансы на оплодотворение. Выделяют 4 группы спермиев:
- группа А – активные подвижные сперматозоиды с прямолинейным движением;
- группа В – малоподвижные спермии с прямолинейным движением;
- группа С – малоподвижные сперматозоиды, движения которых колебательные или вращательные;
- группа Д – сперматозоиды неподвижны.
В норме должно быть более 25% сперматозоидов из группы А или 50% сперматозоидов из группы А и В.
Сниженная подвижность сперматозоидов носит название астенозоосперия и свидетельствует о воспалительных процессах половых органов, токсических поражений и тепловых воздействий на мужские половые железы (яички).
Морфология
С помощью данного показателя определяется количество нормальных сперматозоидов.
В норме неизмененных сперматозоидов должно быть более 20%. О тератозооспермии говорят, когда количество нормальных спермиев менее 20%.
Влияют на морфологию сперматозоидов токсические и радиационные поражения, воспалительные и инфекционные процессы, а также экология.
Живые сперматозоиды
Данный показатель оценивает процент живых спермиев в эякуляте. Чем он меньше, тем ниже вероятность зачатия. В норме живых сперматозоидов должно быть более 50%.
О некроспермии говорят при снижении описанного показателя, что может быть временным явлением при интоксикации, инфекционном заболевании, стрессе. Постоянная неркоспермия наблюдается при поражении яичек радиацией, токсическими веществами или тепловом воздействии.
Клетки сперматогенеза
Количество слущенных клеток сперматогенного эпителия семенных канальцев должно быть не более 2%.
Агглютинация и агрегация
В норме склеивание сперматозоидов (агглютинация) и скопление спермиев в сгустки отсутствует.
Лейкоциты и эритроциты
В норме в эякуляте эритроциты отсутствуют, а количество лейкоцитов не превышает 3-4 в поле зрения. Если лейкоцитов больше, это указывает на воспалительный процесс в мужских половых органах.
Слизь
В норме слизи в сперме нет или она в небольшом количестве. Обнаружение значительного количества слизи говорит о воспалительном процессе простаты и семенных пузырьков.
Кровь в сперме: диагностические тесты
Из-за множества возможных факторов, вызывающих гематоспермию, чтобы начать надлежащее лечение, врач должен сначала провести детальный анамнез и назначить пациенту соответствующие анализы и обследования.
Спектр диагностики при гематоспермии включает:
- физическое урологическое обследование полового члена и яичек;
- ректальное исследование (через прямую кишку);
- общее исследование мочи;
- посев спермы на инфекции;
- спермограмма
- трансректальное ультразвуковое исследование ТРУЗИ.
Спермограмма
В сложных случаях проводится магнитно-резонансная томография (MRI).
Если результаты обследование простаты недостаточны и беспокоят уролога, необходимо будет проверить концентрацию антигена ПСА. Этот анализ крови (скрининг) проводится для выявления бессимптомного рака предстательной железы.
Гемоспермия также может сопровождаться другими симптомами, о которых стоит рассказать врачу, поскольку они помогут быстрее поставить диагноз:
- боль во время эякуляции;
- боль при мочеиспускании;
- болезненность яичек и мошонки, паха;
- боль в пояснице;
- лихорадка;
- покраснение интимных зон.
У мужчин старше 40 лет чаще возникают серьезные заболевания, такие как рак предстательной железы, поэтому не следует откладывать посещение врача, если в сперме обнаруживается кровь.
Когда стоит насторожиться
Увы, причины подобных изменений не всегда столь безобидны. Недуг, при котором появляется сперма розового цвета, называется «гемоспермия», то есть семенной эякулят смешивается с кровью. В зависимости от ее выраженности сперма приобретает оттенки, варьирующиеся от розового до интенсивного красного. Лечение при розовой сперме требуется начать незамедлительно, так как в большинстве случаев патология не безобидна.
Кровь может проникать в мужское семя из полости мочевого пузыря, уретры, семенных пузырьков, предстательной железы. Когда смешение затрагивает уретру, то в сперме наблюдаются кровяные прожилки, поскольку жидкости еще не успели ассимилироваться. Если процесс локализуется в яичках, то цвет спермы будет ближе к темно-красному.
Сперма имеет розовый цвет из за смешивания ее с кровью.
Ниже представлены причины развития заболевания:
- Механические повреждения после оперативного вмешательства, например биопсии.
- Камни мочеполовой системы.
- Сбои в работе семенных пузырьков (везикулит).
- Нарушение функций уретры, яичек, простаты.
- Проблемы с проходимостью семявыводящего протока.
- Инфекционные заболевания мочеполовых органов, к примеру уретрит, эпидидимит.
- Злокачественная или доброкачественная опухоли в простате.
- Нарушение кровообращения и застойные процессы в области половых органов.
- Паразитарные заболевания, имеется в виду эхинококкоз, шистоссомоз.
Иногда цвет спермы поменялся, а другие симптомы не появляются: общий анализ мочи без изменений, отсутствует болезненное мочеиспускание, мужская мочеполовая система не инфицирована и подобное. Единственная проблема – розовый цвет спермы. Казалось бы, организм в порядке, но если вы видите эякулят розового цвета, следует незамедлительно обратиться к квалифицированному специалисту! Розовый цвет у спермы, даже если мужчина чувствует себя хорошо, требует лечения.
Выявляем и устраняем: как эффективнее
Лечение расстройств мужской мочеполовой системы входит в сферу компетенции врача-уролога и андролога. После опроса и осмотра пациента ему будут назначены лабораторные исследования. В первую очередь стандартные общие анализы: крови и урины, спермограмма, обследование на определение заболеваний, передающихся половым путем. Ультразвуковая диагностика и цистоуретроскопия также относятся к крайне информативным процедурам.
Терапия гемоспермии заключается в определении и устранении основной причины появления розовой спермы. Обычно пациенту назначают предварительное лечение антибиотиками широкого спектра действия и противовоспалительными. Данная тактика позволяет предупредить развитие простатита. Нередко несвойственные оттенки семенной жидкости предупреждают мужчину о данном урологическом заболевании.
Чтобы выявить причину болезни врач назначает ряд анализов.
В комплексной терапии гемоспермии применяют:
- Антибактериальные препараты.
- Альфа-адреноблокаторы.
- Нестероидные противовоспалительные средства.
- Препараты, улучшающие кровообращение.
- Биогенные иммуностимуляторы.
- Витамины.
- Фитопрепараты.
Также дополнительно назначают физиотерапию, к примеру электрофорез, трансректальный фонофорез. Мужчина должен исключить из рациона слишком соленую и острую пищу, копчености и спиртные напитки
Важно следить за показателями артериального давления, особенно для пациентов постарше, поскольку гипертония может стать фактором риска, провоцирующим возникновение гемоспермии. Прекращать или же приостанавливать антибактериальную терапию нельзя, ее нужно продолжать до тех пор, пока проблема не исчезнет окончательно и сперма не станет нормального цвета
Издревле народные целители обращались за помощью к корню копеечника чайного, который чаще называют красным корнем. В борьбе с проблемным цветом спермы это растение демонстрирует отличные результаты. На его основе можно приготовить отвар или настойку.
Для приготовления отвара из красного корня необходимо его измельчить, отмерять 25 г и залить 1 л прокипяченной воды. Дать настояться в течение часа. Принимать при гемоспермии за полчаса до приема пищи.
Настойку готовим следующим образом: берем 50 г красного корня, заливаем 750 мл водки. Поставьте средство в темное место на одну неделю. Лекарство следует принимать трижды в сутки, за 30 минут до еды.
Если у мужчины обнаружен простатит, то можно сделать ректальные свечи из прополисного экстракта. Нужно выпарить 40 г прополиса в 200 мл спирта, а после смешать с какао-маслом. Свечи вводить ректально до наступления улучшения.
При лечении важную роль имеет рацион питания пациента.
Предложенные рецепты можно использовать для лечения розового цвета спермы, а также в качестве профилактики. Помните! Эффективность народных методов при серьезных нарушениях здоровья весьма сомнительна.
Диагностика заболевания
Согласно статистическим данным, гематоспермия диагностируется в несколько раз реже, чем встречается. Многие представители сильного пола склонны приписывать кровотечения партнершам, и поэтому закрывают глаза на самый очевидный признак
Для мужчин, которые сталкивались с такими явлениями, эта информация должна стать поводом обратить внимание на свое здоровье
Если мужчина обращается к урологу с жалобами на сперму с кровью, проводится общий медицинский осмотр. Специалисты собирают анамнез и назначают ряд дополнительных исследований. Перечень диагностических мероприятий напрямую зависит от имеющихся жалоб и симптомов. Современная медицина обеспечивает высокую точность определения заболевания, поэтому врачам почти всегда удается оперативно назначить пациенту эффективное лечение и справиться с проблемой.
Общий анализ крови
Это базовый вид исследования, который представляет собой подсчет всех разновидностей клеток крови, определение их текущих параметров, установление лейкоцитарной формулы, измерение уровня гемоглобина и многое другое. В числе множества прочих параметров, общий анализ крови отображает скорость оседания эритроцитов (СОЭ). Этот параметр помогает определить, имеют ли место воспалительные процессы. Забор материала для исследований проводится по стандартной схеме – на голодный желудок в утреннее время.
Спермограмма
Этот анализ является более узконаправленным. При диагностике гематоспермии его задача заключается в выявлении заболеваний половой сферы. Врач производит первичный осмотр, дает рекомендации по подготовке к исследованию и назначает дату сбора материала для анализа. В назначенный день клиника предоставляет пациенту комфортное помещение, где его никто не побеспокоит
Очень важно полностью собрать порцию спермы с кровью. От этого зависит точность анализа
Специалисты исследуют кровь в спермограмме под микроскопом, после чего выдают пациенту заключение.
Неинвазивные методы
В некоторых случаях общего анализа крови и спермограммы для точного определения заболевания недостаточно. По усмотрению врача пациенту могут быть назначены следующие исследования:
- Компьютерная томография. Методика послойного исследования тканей организма, базирующаяся на рентгеновском излучении. Для диагностики гематоспермии назначается редко по причине низкой эффективности в большинстве случаев.
- Трансректальное УЗИ. Самый распространенный метод неинвазивного исследования с целью определения заболевания. Отличается высокой точностью, безвредностью для организма и приемлемой для среднестатистического россиянина стоимостью.
- МРТ. Сложная но безопасная методика, позволяющая верно выявить заболевание в короткие сроки. Пациентам с симптомами гематоспермии магнитно-резонансную томографию назначают нечасто. Практика диагностики этого заболевания показала: трансректальное УЗИ почти так же эффективно, как МРТ, однако стоит намного дешевле.
Методы лечения бесплодия у мужчин
Наиболее эффективным является индивидуально подобранное лечение, направленное на устранение причины заболевания. Бесплодие, вызванное воспалительными или эндокринными нарушениями, может быть скорректировано медикаментозно. Лечение обструктивных форм бесплодия в большинстве случаев предусматривает оперативное вмешательство, направленное на устранение преграды для продвижения сперматозоидов и семяизвержения.
Бесплодие, вызванное варикоцеле (расширение вен семенного канатика), также требует оперативного лечения, наилучшим из которых является микрохирургическая диссекция яичковых вен по Мармару.
При обнаружении генетических факторов, приведших к бесплодию, прибегают к молекулярно-биохимическим методикам и технологиям ЭКО, позволяющим провести отбор нормальных, жизнеспособных, не имеющих генетических дефектов, сперматозоидов (PESA, m-TESE), которые в дальнейшем используют для оплодотворения яйцеклетки.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Сперма
Сперма — выделения, в которых множество смермиев (сперматозоидов). Сперма выделяется при эякуляции, то есть в момент пикового наслаждения при половом акте разного характера. Также во сне у мужчин и парней иногда случаются поллюции, тогда сперма также выделяется из полового члена.
Поллюции бывают в основном в периоде полового созревания. Это 2-5 случаев в месяц. Но при изменениях баланса гормонов могут быть поллюции даже несколько раз в неделю. Если же сперма вытекает из члена не в момент оргазма, это называется «сперматорея». Это болезнь, причиной которой становится нарушение тонусы мышц в семявыносящих протоках. В основном такое бывает при болезнях головного мозга или хроническом воспалении в протоках.
Причины возникновения гемоспермии у мужчин
Причины развития гемоспермии в зависимости от пораженных органов можно разделить на 3 группы:
Заболевания или повреждения простаты:
- Хронический простатит.
- .
- Рак предстательной железы.
- Последствия трансуретральной резекции (удаления аденомы через стенку уретры).
- Последствия биопсии (взятия ткани для лабораторного исследования).
- Последствия брахитерапии (лучевой терапии с введением источника радиоизлучения внутрь пораженного органа).
Заболевания мочеиспускательного канала:
- Уретрит.
- Варикозное расширение вен уретры.
- Травматическое повреждение.
- Киста мочеиспускательного канала.
- Сужение просвета уретры.
- Раковая опухоль мочеиспускательного канала.
Заболевания семенных пузырьков:
- Врожденная или приобретенная киста семенных пузырьков.
- Амилоидоз (нарушение белкового обмена).
- Заболевания, вызываемые паразитами (шистосомоз, эхинококкоз).
- Везикулит (воспаление семенных пузырьков, связанное с заболеваниями мочеиспускательной системы или с общими инфекционными заболеваниями).
- Воспаления семенных пузырьков, вызванные туберкулезом или СПИДом.
По цвету спермы во многом можно судить о характере заболевания. При повреждениях уретры семя имеет ярко-алый цвет с прожилками. Темно-красная, бурая сперма свидетельствует о том, что процесс смешивания ее с кровью происходит в яичках.
Помимо красного цвета, семенной жидкости иные симптомы гемоспермии могут не проявляться. Поэтому болезнь зачастую долгое время остается неопределенной. Выявить ее можно только у сексуально активных мужчин. Если партнеры не пользуются презервативами, то красный цвет спермы обычно списывают на женское кровотечение.
Определение резус-фактора
Резус-фактор – это белок-антиген, который размещен на оболочке эритроцитов. Он не имеет связи с группами крови человека и не меняется ни с течением времени, ни под действием окружающей среды. Имеют резус-фактор примерно 85% жителей земли – их резус положительный, если он отсутствует – резус будет отрицательный.
Может ли быть у ребенка отрицательный резус, если у родителей положительный?
В случае, когда оба супруга обладатели положительного резус-фактора, возможность рождения малыша с отрицательным резусом вполне допустима. Наследование этого признака подчиняется законам генетики и у гетерозиготных особей в первом поколении в 25% случаев может родиться ребенок гомозиготный по рецессивному гену (Rh -). Но если родители отрицательны по резус-фактору, малыш никогда не будет положительным.
https://youtube.com/watch?v=ugMgZ4JkcQs
Чтобы узнать, какой резус будет у ребенка, нужно исследовать генотип родителей. Узнав, как закодирован признак, можно с помощью законов наследования Менделя просчитать возможность рождения ребенка с отрицательным или положительным резус-фактором.
| D – резус-фактор положительный;d – резус-фактор отрицательный. | ||||
| Гаметы | DD | Dd | dD | dd |
| DD | Rh + (DD) | Rh + (DD, Dd) | Rh + (DD, Dd) | Rh + (Dd) |
| Dd | Rh + (DD, Dd) | Rh + (DD, Dd) 75% Rh – (dd) 25% |
Rh + (DD, Dd) 75% Rh – (dd) 25% |
Rh – (dd) 25% Rh + (Dd) 50% Rh – (dd) 50% |
| dD | Rh + (DD, Dd) | Rh + (DD, Dd) 75% Rh – (dd) 25% |
Rh + (DD, Dd) 75% Rh – (dd) 25% |
Rh + (Dd) 50% Rh – (dd) 50% |
| dd | Rh + (Dd) | Rh + (Dd) 50% Rh – (dd) 50% |
Rh + (Dd) 50% Rh – (dd) 50% |
Rh – (dd) |
Присутствие резусного антигена в эритроцитах или его отсутствие никак не отображается на качестве жизни, интеллекте, физическом развитии. Проявляется он лишь во время беременности резус отрицательной женщины малышом, который унаследовал положительный резус.
Иммунные клетки матери принимают фактор малыша за вредоносного агента и продуцируют антитела к эритроцитам ребенка, при несвоевременном исследовании и установлении диагноза наступает резус-конфликт, который угрожает жизни плода.
Чтобы предотвратить угрожающее состояние, необходимо во время планирования беременности выяснить резус принадлежность супругов и определить риск развития конфликтной ситуации.
| Резус-фактор отца | Резус-фактор матери | Резус-фактор ребенка | Развитие резус-конфликта |
| Rh + | Rh + | Rh может быть в 75% со знаком «+», а в 25% со знаком «-» | Не развивается |
| Rh + | Rh — | Ребенок может унаследовать как Rh + (50%), так и Rh – (50%). | Развитие конфликта при наследовании + |
| Rh — | Rh + | Rh +, — наследуются с равной вероятностью (50%). | Не развивается |
| Rh — | Rh — | Ребенок всегда наследует отрицательный резус. | Не развивается |
Женщинам с группой крови, отрицательной по резус-фактору, при беременности нужно регулярно назначать анализы для выявления титра антирезусных антител. Когда титр поднимается выше 1:4 беременным назначают лечение и проверяют состояние плода.
После завершения беременности и рождения ребенка женщине делают инъекцию антирезусной вакцины, чтобы предупредить резус-конфликт при последующих беременностях.