Лапароскопические операции при кисте яичника
Содержание:
Когда планировать беременность после лапароскопии
Проведение лапароскопии нередко назначается как диагностический и лечебный метод при заболеваниях, которым сопутствует бесплодие (эндометриозе, миомах, спаечных процессах, кистах яичников, синдроме поликистозных яичников, реконструкции маточных труб и т.д.). Если операция прошла удачно, планировать беременность можно уже спустя несколько месяцев после её проведения.
Ввиду того, что для лечения бесплодия применяется не только операция, но и консервативная терапия, подразумевающая прием лекарственных препаратов, которые влияют на женскую репродуктивную функцию, планирование беременности необходимо обсудить с лечащим врачом, изучившим историю болезни пациентки.
Успешное наступление беременности зависит от того, какими факторами было вызвано бесплодие до лечения, а также от того, насколько эффективным явилось проведенное лечение.
Показания
Диагностическая лапароскопия в клинике «Медицина 24/7» проводится при:
- подозрении на внутреннее кровотечение в брюшной полости или области малого таза,
- асците,
- доброкачественных или злокачественных новообразованиях органов брюшной полости и малого таза,
- желтухе неясной причины,
- болях в животе, области таза, когда неизвестна их причина,
- бесплодии, непроходимости маточных труб,
- эндометриозе,
- внематочной беременности или подозрении на нее,
- аднексите, оофорите,
- миоме матки,
- кистах яичников,
- панкреатите,
- подозрении на аппендицит, перитонит,
- закрытых травмах живота.
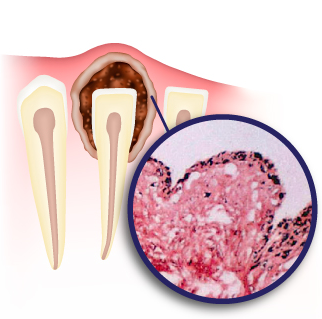
Виды кисты зуба
- Кистогранулема – это смесь кисты и гранулемы. Образование данного типа происходит во время превращения гранулемы в кисту. Нередко специалисты не выделяют данную разновидность, относя ее к гранулемам.
- Гранулема – представляет собой образование грануляционных тканей в зоне верхней части корней зуба. Провоцируется разрастание ткани из-за воспалительных процессов в корне. Специалисты отмечают, что в своей практике сталкивались с 10-миллимитровыми гранулемами, которые на рентгене выглядели как кисты.
- Киста – это капсула с плотной оболочкой, внутри которой содержится гной. Независимо от разновидности новообразования стратегия лечения не меняется и не требуется биопсия тканей.
Показания
Существует 7 показаний для удаления кисты и гранулемы:
- Отсутствие результатов при использовании терапевтических методов.
- Большой диаметр – более 1 сантиметра.
- Установленный штифт в корневых каналах, мешающий вновь выполнить пломбирование.
- Верхняя часть канала запломбирована не до конца.
- Неверная гигиена полости рта (воспаление будет расти дальше).
- Аномальный прикус.
- Повышенная нагрузка на зуб во время приема пиши.
Противопоказания
Среди противопоказаний нужно отметить:
- Беременность.
- Плохую свертываемость крови.
- Сердечно-сосудистые заболевания.
- Злокачественные опухоли.
- Психические расстройства.
«Золотые стандарты» хирургии
Холецистэктомия
- Стоимость: 90 000 — 130 000 руб.
- Продолжительность: 25-30 минут
- Госпитализация: 3 дня в стационаре
Подробнее
В лапароскопических операциях существуют так называемые «золотые стандарты» — операции, которые делаются с уже установленным высоким процентом положительных исходов, при которых сведены к минимуму все возможные осложнения и имеется стабильный положительный результат. Одним из таких «золотых стандартов» для лапароскопической хирургии на сегодняшний день является — при лечении желчно-каменной болезни, в том числе ее осложненных форм, например, при наличии объемных камней в общем желчном протоке (холедохолитиаз), при механической желтухе и т.д. Еще один «золотой стандарт» — лечение грыж паховой локализации (лапароскопическая герниопластика). Техника операции отработана, и в нашей клинике после лапароскопического вмешательства около 60 % больных выписываются на следующий день после операции!
4.Риски и самочувствие после операции
Риски при лапароскопии
На сегодняшний день лапароскопия – это хорошо изученная и отработанная хирургическая манипуляция. И вероятность возникновения как-то проблем очень мала. Однако, как и при любой операции, всегда существуют риски.
При лапароскопии есть вероятность возникновения таких проблем как:
- Кровотечения из разрезов;
- Инфекции;
- Повреждения органа или кровеносных сосудов. Это может привести к большим кровотечениям, и понадобится еще одна операция.
Лапароскопия не может быть сделана из-за большой вероятности возникновения осложнений, если у Вас:
- Абдоминальная опухоль.
- Абдоминальная грыжа.
- Были абдоминальные операции в прошлом.
После операции
Сразу после лапроскопии Вас переведут в послеоперационную палату, где медсестры отследят основные показатели (температура, кровяное давление, уровень кислорода и пульс). Вы останетесь в послеоперационной палате на 2-4 часа. При выписке Ваша медсестра даст рекомендации по дальнейшему восстановлению уже дома.
После лапароскопии может наблюдаться некоторое вздутие живота. Синяки вокруг разрезов могут оставаться в течение нескольких дней. Вы можете ощущать боль вокруг разрезов. Не пейте газированных напитков в течение 1-2 дней после лапароскопии, чтобы избежать газов или рвоты.
Газ, используемый во время лапароскопии, может вызвать раздражение диафрагмы в течение нескольких дней. Через несколько дней он выйдет самостоятельно.
Позвоните своему врачу, если после лапароскопии у Вас появились:
Что происходит в операционной? Этапы операции.
Когда женщина уже находится под наркозом, хирург делает в её брюшной стенке несколько проколов. Через один из них, обычно в области пупка, вводят лапароскоп – инструмент с видеокамерой и источником освещения. Он транслирует изображение на экран.
Через остальные проколы вводят специальные инструменты для лапароскопических вмешательств. Хирург делает разрез на стенке матки, вылущивает и удаляет миому, прижигает сосуды и останавливает кровотечение. Затем на стенку матки накладывают швы. Для того чтобы лучше визуализировать матку и другие анатомические структуры, брюшную полость заполняют газом.
Операцию завершают наложением швов на кожу в местах проколов. В дальнейшем остаются небольшие, едва заметные рубцы.
Чтобы не было мучительно больно
Лапароскопия является настоящим спасением для людей, переживших операцию на толстой кишке (в том числе и по поводу рака). Во многих таких случаях (особенно, если операция была экстренной) хирургам сложно обойтись без создания колостомы (или противоестественного ануса) — выведения оставшейся части кишки наружу, на брюшную стенку. Такое положение вещей многие больные, особенно, молодые, воспринимают, как трагедию, и подчас это становится причиной для сведения счетов с жизнью.
Повторную операцию, в результате которой можно вернуть толстую кишку на положенное ей место, можно делать не раньше, чем через несколько месяцев. Однако воспоминания о тяжелейшей операции, которую больным пришлось перенести, не позволяют многим из них решиться на еще одно подобное вмешательство. И так люди продолжают оставаться инвалидами. А благодаря лапароскопии можно сделать такую операцию легко и безболезненно. Три прокола — и к человеку возвращается прежнее качество жизни!
Подготовила Елена НЕЧАЕНКОАиФ-Здоровье от 12. 08. 2010 г.
Почему рекомендовано только хирургическое лечение грыжи?
Никакой другой вид лечения – бандажи, фиксирующие повязки, физические упражнения, медикаменты – не гарантируют того, что можно избежать ущемления. Образовавшийся дефект мышечной ткани можно устранить исключительно хирургическим путем.
При грыже любой локализации медики всего мира рекомендуют выполнять плановое грыжесечение, что позволяет избежать осложнений и рецидивов. Эндоскопическая техника предпочтительнее, поскольку благодаря малоинвазивному доступу (через проколы) травма минимальна, период заживления короткий, а использование аллопротеза («сетки») исключает вероятность рецидива.
Как осуществляются лапароскопические вмешательства
Вместо травматичного «открытого» разреза брюшной или грудной стенки больших размеров лапароскопическая хирургия требует одного или нескольких малых доступов (обычно длиной от 0,5 см до 2 см), через которые устанавливаются лапаро-или торакопорты (специальные высокотехнологичные устройства, позволяющие малотравматично использовать специализированные инструменты). Сама операция визуализируется крупным планом на мониторе, благодаря описанной выше оптике, что в большинстве случаев предоставляет хирургу лучшую экспозицию (осмотр) операционного поля, чем при открытых вмешательствах.
Чтобы предоставить хирургу пространство для работы, в брюшную полость обычно вводится двуокись углерода (CO2), которая позволяет пользоваться специальным электронным инструментарием и максимально быстро выводится из организма.
Лапароскопия — технически сложная операция, которая требует отличной координации рук и глаз хирурга и почти интуитивной способности ориентироваться в деликатных внутренних структурах, что достигается опытом ежедневного выполнения данных вмешательств.
Хирурги, решившие работать в этой специальности, должны систематически применять данные технологии в своей деятельности.
Лапароскопия при кистах яичника
Лапароскопическое устранение кисты яичника является одной из самых широко применяемых операций в гинекологии. При этом для женщины хирургическое вмешательства проходит максимально щадяще. С одной стороны — длительность лапароскопии не превышает 30минут, с другой – кровопотеря в таких условиях лечения минимальна.
Реабилитационный период занимает крайне мало времени. Уже через несколько часов пациентка может заниматься самообслуживанием, а на следующей день – в состоянии отправиться домой. Буквально через 10 – 14 дней после лапароскопического вмешательства женщина в состоянии вернуться к привычному образу жизни, выйти на работу.
Поиск новых форм
Большая хирургия насчитывает более ста лет. За это время были внедрены самые различные операции на практически любом участке человеческого тела. Однако медицинские технологии с каждым днем продолжают развиваться. Когда-то в ходу у хирургов было одно старое немецкое изречение: «Gross Chirurge mashen gross Schinitte», что по-русски звучит так: «Большой хирург — большой разрез».
Сегодня, к счастью, эта поговорка уже не так популярна, как раньше. Еще с начала прошлого века начала активно разрабатываться хирургия малых доступов, целью которой было добиться при проведении операций минимального повреждения тканей, при этом максимально сохранив качество и объем хирургического вмешательства. Именно таким методом стала лапароскопия. Первая операция, совершенная таким способом, была выполнена французским хирургом Филиппом Муре в 1987 году, после чего это событие в медицинской среде окрестили «второй французской революцией». С тех пор лапароскопические операции перестали быть чудом, и стали по сути хоть и альтернативным, но уже рядовым хирургическим методом.
Операция по телевизору
Сейчас это не вопрос моды: уже доказано, что лапароскопические операции при многих заболеваниях гораздо выгоднее, и в первую очередь для пациента. Они малотравматичны, позволяют человеку в короткие сроки встать с постели, вернуться к нормальной жизни, они дают наименьший процент осложнений в послеоперационном периоде. В чем, собственно, преимущества лапароскопических операций? Операция делается через проколы, хирурги не работают руками внутри брюшной полости, а манипулируют над человеком. Внутри брюшной полости находятся только кончики тонких инструментов, сама операция проходит под контролем видеосистемы, передающей изображение на монитор. Хирург производит операцию, глядя на монитор, не соприкасаясь непосредственно с брюшной полостью. Нет разреза, а значит и нет опасности нагноения раны, образования грыж, нет болевого синдрома, нет огромного шва, приносящего если не физические, то как минимум моральные страдания.
Соломку подстелить
Колоноскопия
Стоимость: 24 400 руб.
Подробнее
О том, насколько широко сегодня распространены онкологические заболевания, и говорить не стоит. К сожалению, это очевидно. Плохая экология, стрессы, некачественные продукты питания — все эти факторы ухудшают здоровье людей, провоцируя в организме рост патологически измененных клеток. Поэтому врачи неустанно твердят о том, чтобы каждый человек старше 45 лет раз в 2 года проходил хотя бы минимальное обследование организма. Такой скрининг обязательно должен включать в себя:
— и малого таза;- маммографию (для женщин);- рентгенографию легких;- (эндоскопическое исследование толстой кишки);- эзофагогастродуоденоскопию (эндоскопическое исследование верхних отделов пищеварительного тракта — пищевода, желудка, двенадцатиперстной кишки).
Если никаких отклонений такое обследование, по счастью, не выявит, то можно будет до следующего раза расслабиться и жить спокойно, а если у врача-диагноста возникнут какие-либо подозрения, то придется пройти более информативное уточняющее исследование — компьютерную или . Своевременная диагностика позволяет выявить самые опасные заболевания на раннем этапе, когда справиться с ними проще всего.
Применение лапароскопии
Лапароскопические операции в настоящее время все больше входят в практику хирургических отделений, начиная от плановых и заканчивая экстренными хирургическими вмешательствами. Спектр операций на органах брюшной полости чрезвычайно широк. Практически все хирургические вмешательства в настоящее время могут быть выполнены с использованием данной методики, за редким исключением.
Показания к лапароскопии
В отделении торакоабдоминальной хирургии и онкологии РНЦХ лапароскопия применяется для лечения:
- Желчнокаменной болезни, холедохолитиаза, хронического калькулезного холецистита, полипоза желчного пузыря;
- Грыжи пищеводного отверстия диафрагмы, гастроэзофагеальной рефлюксной болезни;
- Ахалазия кардии, кардиоспазм;
- Злокачественные (плоскоклеточный рак, аденокарценома) и доброкачественные опухоли пищевода,
- Опухоли желудка и двенадцатиперстной кишки;
- Доброкачественные и злокачественные опухоли кишечника;
- Опухоли надпочечника;
- Опухоли забрюшинного пространства;
- Грыжи передней брюшной стенки: паховые, пупочные, бедренные, белой линии живота и послеоперационные.
Лапароскопическая хирургия
Виды плановых вмешательств, для которых лапароскопический доступ является основным:
- Холецистэктомия (лапароскопическое удаление желчного пузыря);
- Фундопликация и другие антирефлюксные вмешательства;
- Операции на кардии;
- Герниопластика при грыжах передней брюшной стенки;
- Гастрэктомия и резекция желудка при доброкачественных и злокачественных заболеваниях.
Все чаще лапароскопически выполняют и вмешательства на поджелудочной железе, печени, на пищеводе (как этап операции).
Лапароскопический доступ при холецистэктомии и фундопликации уже стали «золотым стандартом» хирургии.
Различий нет
Онкологи пока не очень то жалуют малоинвазивную хирургию. Во-первых, потому, что у нас традиционно принято оперировать больных обычным способом, а во-вторых, считается, будто лапароскопия не отвечает принципу радикальности. Этот принцип заключается в том, что при злокачественной опухоли необходимо удалить не только сам больной орган, но и окружающие ткани, в которых могут остаться метастазы.
Однако мировая и отечественная практика говорит о том, что лапароскопии вовсе не чужда радикальность. Кроме того, неоднократные многолетние исследования, которые проводились в разных странах мира, показали, что результаты обычных полостных операций и лапароскопических вмешательств в отдаленной перспективе ничем не отличаются друг от друга ни по проценту рецидивов, ни по сроку жизни больных.
Особенности
-
Бандажирование желудка — это оперативное вмешательство, и как любое хирургическое пособие требует предоперационной подготовки с последующей госпитализацией. Вмешательство длится около 1 часа, госпитализация и восстановление занимает 2-3 суток. После первичной настройки давления в манжете и нормализации питания пациент возвращается домой, это происходит, как правило на 3 сутки.
-
Настройка давления в системе бандажа и контроль закрепления манжеты на стенке желудка требует времени (около 2 месяцев). По прошествии которого, пациент приходит на процедуру регулировки просвета желудка. Через тонкую иглу вводится определенное количество физиологического раствора через порт в манжету, весь процесс занимает не более 15 минут и является безболезненным.
-
Учитывая особенности каждого пациента, регулировка давления в манжете практически никогда не бывает одномоментной, и требует индивидуальной, многократной корректировки.
-
·В течение нескольких дней после операции пациент может испытывать чувство тяжести, позывы на рвоту, тошноту, боли в эпигастральной области, которые проходят в течение нескольких дней.
-
Существуют подробные правила питания пациента после бариатрической операции, с которыми его знакомит врач или диетическая сестра. После настройки давления в манжете, необходимо строго придерживаться правил питания, которых не много. Главным правилом является ограничение потребления жидкости в течение 1-1,5 часов до приёма пищи, так как с жидкостью пищевой комок легче проникает через просвет бандажной системы. Употребление жидкости также не рекомендуется ранее, чем через 1-1,5 часа после еды.
Процесс проведения операции
Лапароскопия
Этапы лапароскопического удаления кисты:
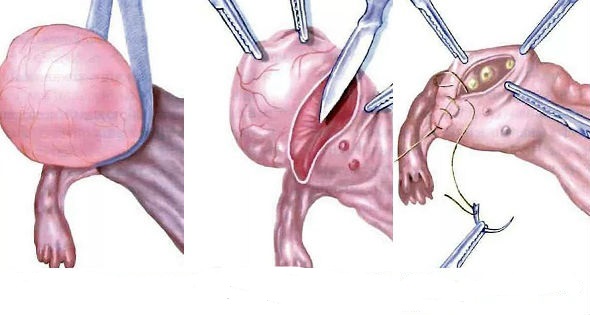
- Манипуляция проводится под общим наркозом.
- Живот обрабатывают спиртом и йодом для обеззараживания.
- Делается микроразрез над пупком, через который в полость брюшины вводят двуокись углерода (CO2).
- Когда давление газа достаточное, через другое отверстие вводится лапароскоп – гибкая оптическая система с камерой. Глядя на монитор, хирург осуществляет все действия внутри брюшины.
- Выполняется еще 3 прокола в брюшной полости для введения зажимов, манипуляторов и прибора для аспирации.
- Ассистент фиксирует пораженный яичник зажимом. Хирург иссекает кисту (или весь яичник) биполярным электродом, останавливает кровотечение.
- Удаленная ткань извлекается через отверстие, а полость брюшины промывают стерильным физраствором.
- Инструменты вынимаются, углекислый газ отсасывается, а разрезы ушиваются косметическими швами.
Продолжительность лапароскопии от 1 до 3 часов. Все зависит от сложности размещения новообразования и его особенностей.
Полостная операция
Этапы хирургического вмешательства:
- Женщине делают общий наркоз. Живот обрабатывают антисептиками (спиртом, йодом).
- Хирург послойно рассекает переднюю брюшную стенку, получая открытый доступ к патологической зоне.
- Кистозная опухоль иссекается скальпелем, при необходимости удаляется весь яичник.
- При эндометриоидном новообразовании хирург тщательно осматривает кишечник, брюшину, пузырно-маточную складку на наличие патологических очагов и удаляет их.
- Кровотечение останавливается, в брюшину вводят гель против спаек (Мезогель, Катеджель).
- Слои брюшной стенки послойно ушиваются.
Лапаротомия длится не более 2 часов.
Часто задаваемые вопросы
Можно ли вправлять грыжу самостоятельно?
Если в расслабленном положении грыжевое выпячивание вправляется без труда – это допустимо. При любых затруднениях при попытках вправить грыжу, следует эти попытки прекратить во избежание развития осложнения – ущемления. Мышцы, образующие грыжевые ворота, могут внезапно сократиться, и потребуется срочная операция.
Болит ли грыжа?
Грыжа может сопровождаться болью, особенно при нагрузке. Боль возникает в момент выпячивания. Боль и дискомфорт могут усиливаться под вечер, а также при длительном стоянии. Вместе с тем нередко грыжа протекает безболезненно.
3. Можно ли подождать, если выпячивание болит и не вправляется?
Нет, ожидать нельзя ни минуты, нужно срочно обращаться за помощью к хирургу. Грыжа не вправляется, если произошло ущемление, а присоединение боли свидетельствует о том, что, возможно, началась ишемия тканей или их кислородное голодание. Это может привести к отмиранию тканей.
У кого высок риск появления грыжи?
Больше других рискуют те, у кого в роду есть генетическая предрасположенность. К факторам риска относится также беременность, особенно многоплодная, и пожилой возраст. Могут пострадать люди с тяжелой степенью ожирения или те, кто стремительно похудел. Также рискуют люди с хроническим кашлем, который приводит к многократному повышению внутрибрюшного давления в течение дня.
Что такое киста яичника?
Эта патология заключается в появлении в яичнике доброкачественного новообразования, состоящего из четко выраженной оболочки, заполненной жидким или кашеобразным содержимым. В зависимости от причин появления выделяют следующие виды кисты:
- Функциональная. Такая киста образуется у женщин детородного возраста (реже – климактерического) из фолликулов яичника при нарушении процесса овуляции (например, из-за гормонального сбоя). При этом яйцевой мешок не рассасывается, давая выход созревшей яйцеклетке, а сохраняется и увеличивается в объеме. Функциональная киста в большинстве случаев доставляет только дискомфорт и не угрожает здоровью женщины. В течение примерно 2-3 менструальных циклов она самостоятельно уменьшается в размерах, рассасывается и пропадает.
- Органическая. Киста этого типа уже не проходит сама собой и является полноценной патологией. От функциональной она отличается более плотной стенкой и различными типами содержимого. Единственным способом ее лечения является аккуратная операция по удалению кисты яичника с сохранением неповрежденной ткани органа (насколько это возможно).
Механизм появления органической кисты бывает различным, что также обуславливает и разницу в строении ее подвидов – например:
- дермоидная разновидность (тератома) образуется из-за нарушения процесса эмбриогенеза в яичнике и представляет собой капсулу, содержащую нетипичные для этого органа ткани – волосы, кожу, зубы, кости, иногда даже зачатки полноценных органов;
- эндометриоидная киста образуется из-за заноса клеток маточного эндометрия в яичники, в ее полости содержится характерная темно-коричневая густая жидкость, состоящая из старой менструальной крови;
- паровариальная киста образуется из тканей связочного аппарата яичников, может располагаться около самих яичников или ближе к маточным трубам.
Причинами появления кисты яичника могут быть:
случайные или насильственные травмы, неосторожное хирургическое вмешательство и т. д.;
гормональные сбои, вызванные приемом медицинских гормонов, контрацептивов, нарушениями питания, различными заболеваниями, стрессом;
воспалительные заболевания органов малого таза, вызванные инфекционными возбудителями, воздействием негативных факторов внешней среды (например, холодом);
различные обменные нарушения – в частности, сахарный диабет.. В подавляющем большинстве случаев киста является доброкачественным образованием, не угрожающим жизни женщины
Однако, при отсутствии лечения она может вызвать следующие осложнения:
В подавляющем большинстве случаев киста является доброкачественным образованием, не угрожающим жизни женщины. Однако, при отсутствии лечения она может вызвать следующие осложнения:
- Разрыв кисты. Это нарушение целостности оболочки, из-за которого ее содержимое попадает в брюшную полость. В зависимости от типа новообразования, его размера и других факторов разрыв может сопровождаться как незначительной болью, так и тяжелым шоком.
- Перекручивание кисты. В этом случае новообразование не лопается, однако перекручивается связка, которая соединяет пораженный яичник с маткой. Из-за этого нарушается кровоснабжение органа, что приводит к его атрофии и, как следствие, нарушению репродуктивной функции.
- Малигнизация. Это трансформация кисты из доброкачественной в злокачественную. Малигнизация происходит достаточно редко и зависит от типа новообразования, его размера и других факторов. Чаще всего перерождается в злокачественную опухоль муцинозная киста, отличающаяся высоким темпом роста.
- Воздействие на окружающие органы. Увеличиваясь в размерах, киста яичника воздействует на маточные трубы и матку, мочевой пузырь, кишечник. Это часто приводит к дискомфорту, боли, нарушению мочеиспускания, дефекации, репродуктивной функции.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Очевидно, что патологию, способную потенциально привести к таким осложнениям, необходимо лечить. Вылечить функциональную кисту довольно просто: она либо проходит сама, либо с помощью медицинских препаратов. С органической кистой ситуация сложнее – как правило, медикаментозная терапия в этом случае неэффективна. Единственным способом ее удалить остается хирургическое лечение.
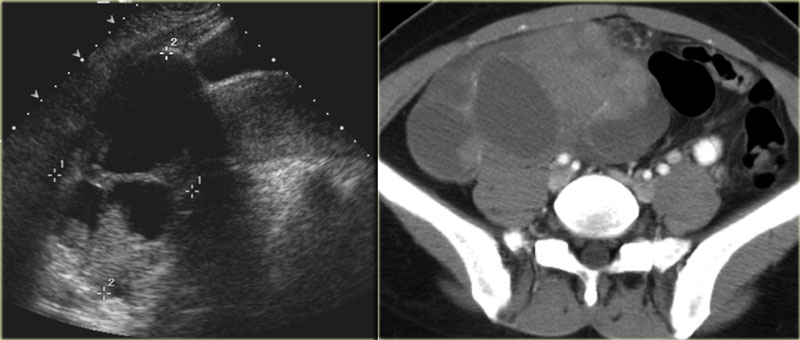
Диагностическая лапароскопия
Не всегда традиционные методы обследования брюшной полости (УЗИ, КТ, МРТ) позволяют получить достаточно информации для постановки диагноза и составления плана лечения. В некоторых случаях врачу необходимо «своими глазами» осмотреть тот или иной орган, либо выполнить различные манипуляции. В таких ситуациях назначается диагностическая лапароскопия. Кроме «живой» оценки состояния органов брюшной полости, данная операция позволяет:
- Выявить аномалии развития.
- Определить наличие спаек в брюшной полости.
- Установить точное местоположение патологического очага.
- Взять образец биологического материала для дальнейшего исследования.
В некоторых случаях непосредственно во время диагностической лапароскопии могут быть проведены и лечебные мероприятия, например, удаление спаек.
Как проводится операция
Во время лапароскопической операции делается 2-3 небольших разреза в брюшной стенке. Их длина не превышает полутора сантиметров. Через разрезы в брюшную полость вводят специальные инструменты (скальпели, зажимы, сшивающие аппараты, помещенные в защитные полые трубки) и лапароскоп. Лапароскоп одновременно проводит подсветку операционного поля и передает по оптоволокну изображение на внешний экран. Применяемые цифровые матрицы и оптика позволяет в десятки раз увеличивать рассматриваемые объекты, передавая хирургам малейшие детали изображения патологически измененных органов или выполняемых швов. Применяемые в лапароскопах осветительные элементы дают так называемый «холодный свет». Для этого используются галогеновые и светодиодные лампы.
Чтобы обеспечить свободный обзор внутренних органов и расширить пространство между ними для проведения манипуляций внутрь брюшной полости нагнетается углекислый газ (проводится инсуфляция). Газ, во избежание травм и переохлаждения органов, увлажняется и нагревается. Подготовка к операции зависит от срочности ее проведения – в экстренных случаях проведение анализов и других исследований может проводится параллельно с вмешательством для сохранения жизни пациента. При плановых лапароскопических операциях необходимо сдать кровь на общий анализ, на показатели биохимические, свертываемость, глюкозу, гепатиты, ВИЧ и пр. А также пройти УЗИ исследование, ЭКГ, флюорографию, осмотр терапевтом. Возможны дополнительные исследования. Обязательна консультация анестезиолога, психопрофилактическая подготовка.
Как проводится обезболивание
Незначительные косметические дефекты на коже после лапароскопии вовсе не означают, что пациент не будет чувствовать боли во время операции без наркоза. Поэтому обязательно при проведении эндоскопического вмешательства проводится обезболивание. На усмотрение врача, согласно показаниям, выбирается способ анестезии. При выборе имеет значение объем манипуляций, их длительность и расположение оперируемых органов. Возможно применение:
- Местного обезболивания – чаще используется спинально-эпидуральная анестезия. Препарат вводится в спинномозговой канал, «отключая» чувствительность в нижней части туловища. Пациент остается в сознании. Такая анестезия применяется реже, чем общая.
- Общая анестезия. Больной на время операции засыпает, пропуская неприятные моменты в операционной. Как правило, используется ингаляционный наркоз (смесь подается в легкие через трубку). Или комбинированный наркоз (эндотрахеальный + внутривенное введение обезболивающих и наркотических препаратов).
Подбор метода анестезии – всегда индивидуальный вопрос. Он решается совместно хирургом, пациентом и анестезиологом.
2.Как подготовиться и как проводится процедура?
Как подготовиться к лапароскопии?
Сообщите врачу, если у Вас есть:
- аллергия на лекарства, в том числе анестезию.
- проблемы с кровотечениями или если Вы принимаете какие-либо кроверазжижающие препараты (например, аспирин или варфарин (Кумадин).
- беременность.
До лапароскопии:
- В точности следуйте инструкциям о том, когда прекратить прием пищи и жидкости, или ваша операция может быть отменена. Если ваш врач рекомендовал вам принимать лекарства в день операции, пожалуйста, запейте их только глотком воды.
- Оставьте ваши украшения дома. Любые украшения, которые вы носите, должны быть сняты до лапароскопии.
- Снимите ваши очки, контактные линзы, протезы до лапароскопии. Они будут возвращены вам, как только вы придете в себя после операции.
- Договоритесь о том, чтобы Вас отвезли домой после лапароскопии.
- Вам может быть предложено использовать клизму или суппозиторий за несколько часов до или в день операции для очищения толстого кишечника.
- Самое главное, обсудите с Вашим врачом все вопросы, которые вас волнуют перед процедурой. Это снизит риски и будет важным моментом в успехе проведения операции.
Как проводится лапароскопия?
Лапароскопия проводится хирургом или гинекологом. Обычно используется общая анестезия, но могут применяться и другие виды анестезии (например, спинномозговая). Обсудите со своим врачом, какой метод подойдет именно Вам.
Примерно за час до операции будет необходимо освободить мочевой пузырь, так как в дальнейшем Вы получите большое количество жидкости и препаратов внутривенно. Вам также предложат седативные препараты, которые помогут Вам расслабиться.
Во время лапароскопии несколько таких процедур могут быть сделаны и после того, как вы получили анестезию, расслаблены или спите:
- Дыхательная трубка помещается в горло, чтобы помочь вам дышать, если используется общий наркоз.
- Тонкая гибкая трубка (мочевой катетер) может быть введен через уретру в мочевой пузырь.
- Часть лобковых волос может быть сбрита.
- Ваш живот и тазовая область будут обработаны специальным очищающим составом.
- Для женщин: ваш врач может сделать гинекологический осмотр перед тем как ввести тонкие трубки (канюли) через влагалище в полость матки. Канюля позволяет врачу двигать матку и яичники для того, чтобы лучше осмотреть органы брюшной полости.
Во время лапароскопии на животе делается небольшой надрез. Если другие средства будут использованы во время операции, то могут быть сделаны дополнительные разрезы. Затем через надрез вводится полая игла, по которой медленно вводится газ (двуокись углерода или закись азота), чтобы надуть живот. Газ поднимает брюшные стенки, и врач ясно может видеть внутренние органы.
Тонкая подсвеченная трубка вводится через надрез для осмотра органов. Для взятия образцов ткани, устранения повреждений или удаления кисты могут использоваться и другие инструменты. Для помощи в операции может использоваться лазер, прикрепленный к лапароскопу. После операции, все инструменты будут удалены, и газ будет выпущен. Разрезы будут закрыты небольшими швами и покрыты повязкой. Шрам от лапароскопии будет очень маленьким и со временем исчезнет.
Лапароскопия занимает от 30 до 90 минут, в зависимости от сложности операции, но может занять и больше времени (например, при эндометриозе). После лапароскопии Вас поместят в палату для восстановления на 2-4 часа. Обычно на следующий день Вы сможете приступать к своей обычной деятельности, исключив тяжелые нагрузки. Полный срок восстановления занимает примерно неделю.
Часто задаваемые вопросы
От чего зависит категория сложности операции?
Категория сложности операции и стоимость лечения зависят от возраста, веса пациента, от степени нефроптоза, наличия сопутствующих заболеваний. Диагноз и категория сложности устанавливается на консультации врачом-урологом.
Как подготовиться к нефропексии?
Специальной подготовки перед операциейне требуется.
Нужна ли дополнительная диагностика перед операцией?
Нефроптоз выявляется при почек и подтверждается рентгенологическим методом (выполняется экскреторная урография в положении стоя и лежа). Перед операцией необходимо:
- получить консультацию врача-уролога
- выполнить стандартное лабораторное обследование
- сделать ()
- предоставить данные о рентгенографии органов грудной клетки.
По назначению врача-уролога при наличии показаний может быть выполнена () мочевой системы. Полное обследование можно выполнить в клинике ЦЭЛТ в течение одного дня.
Возможны ли осложнения после операции?
В редких случаях (менее 1%) возможны: кровотечение в зоне операции, которое останавливается с помощью электрокоагуляции. При развитии воспалительного процесса в области операции проводится консервативная терапия. Благодаря современной методике проведения операции и большому опыту наших врачей риск рецидива заболевания сведен к минимуму.
Послеоперационная реабилитация
В раннем послеоперационном периоде пациент может испытывать небольшие болевые ощущения в зоне операции, что обычно не требует специального лечения. Пациент после выписки находится на постоянной связи с лечащим врачом. В течение 1-1.5 месяцев рекомендуется ограничивать физическую нагрузку. Повторное обследование рекомендуется провести через один, три и шесть месяцев после операции.
Стоимость лапароскопической гистерэктомии
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Обычная цена | Цена со скидкой 30% |
| Надвлагалищная амутация матки (при лапароскопии) | 279 710 руб. | 195 797 руб. |
| Надвлагалищная амутация матки с придатками (при лапароскопии) | 291 710 руб. | 204 197 руб. |
| Экстирпация матки (при лапароскопии) | 315 710 руб. | 220 997 руб. |
| Экстирпация матки с придатками (при лапароскопии) | 339 710 руб. | 237 797 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital.Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.