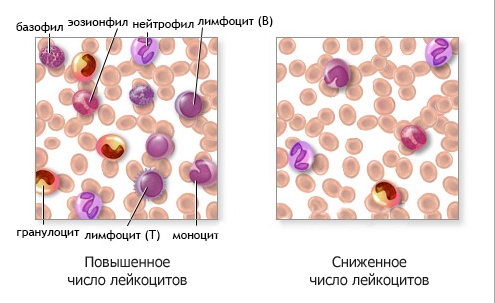
Моноциты в крови
Содержание:
Причины моноцитоза у детей
Если после тщательного исследования крови всё-таки выясняется, что у ребенка моноциты выше нормы, нужно бить тревогу. Существует множество причин данного нарушения.
Самыми распространенными, также, как и в случаях со взрослыми, является начало развития инфекционного заболевания. Как правило, это нетрудно понять, поскольку у малыша начинается насморк, кашель или какое-либо другое проявление.
Однако не редки случаи, при которых моноциты увеличиваются, напротив, в период выздоровления после перенесенного тяжелого заболевания. В подобных ситуациях данное явление считается нормой и лишь свидетельствует о том, что организм заработал.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Проявления моноцитоза у взрослых
На развитие моноцитоза могут указывать следующие
симптомы:
- Жалобы на слабость и повышенную утомляемость.
- Нарушение работоспособности.
- Незначительное повышение температуры тела до
37,4-37,5 градусов, которое сохраняется на протяжении длительного времени. - Возможны и другие проявления, в зависимости от
причины, провоцирующей повышение моноцитов.
При развитии описанных или любых других реакций
необходимо обратиться к врачу и пройти комплексное обследование. От самолечения
рекомендовано воздерживаться, поскольку оно может оказаться неэффективным и
спровоцирует развитие осложнений.
Разработка
Моноциты производятся костным мозгом из предшественников, называемых монобластами , бипотентными клетками, которые дифференцировались от гемопоэтических стволовых клеток . Моноциты циркулируют в кровотоке от одного до трех дней, а затем обычно перемещаются в ткани по всему телу, где они дифференцируются в макрофаги и дендритные клетки . Они составляют от трех до восьми процентов лейкоцитов в крови. Около половины из моноцитов тела сохраняются в качестве резерва в селезенке в кластерах в красной пульпе «ы кордов Бильрот . Более того, моноциты — самые большие тельца в крови.
Моноциты, которые мигрируют из кровотока в другие ткани, затем дифференцируются в тканевые макрофаги или дендритные клетки . Макрофаги несут ответственность за защиту тканей от посторонних веществ, но также предполагается, что они играют важную роль в формировании таких важных органов, как сердце и мозг. Это клетки, которые обладают большим гладким ядром, большой площадью цитоплазмы и множеством внутренних пузырьков для обработки чужеродного материала.
Дендритные клетки
In vitro моноциты могут дифференцироваться в дендритные клетки путем добавления цитокинов, гранулоцитов, макрофагов, колониестимулирующего фактора (GM-CSF) и интерлейкина 4 . Однако такие клетки, происходящие из моноцитов, сохраняют сигнатуру моноцитов в своем транскриптоме, и они группируются с моноцитами, а не с настоящими дендритными клетками.
Причины отклонений от нормы
Повышенное количество моноцитов носит название моноцитоз. Основные причины моноцитоза в общем анализе крови:
- наличие воспалительных или инфекционных состояний в острой или хронической форме течения, например, грипп;
- восстановительный период после перенесённой инфекции;
- патологические состояния аутоиммунного характера, например, ревматоидный артрит;
- онкологические новообразования в организме;
- заболевания онкологического характера со стороны кровеносной системы, например, лейкоз;
- интоксикация организма токсическими веществами, например, тетрахлорэтаном.
Снижение уровня моноцитов в крови называется моноцитопения. Факторы, которые могут привести к снижению уровня моноцитов:
- некоторые виды лекарственных средств, например, глюкокортикостероиды;
- инфекционное заболевание с гнойным характером течения, например, фурункулёз;
- анемические состояния;
- развитие шокового состояния;
- онкологические патологии кровеносной системы, например, в тяжёлом варианте течения лейкоза;
- период беременности и родов у женщин.
При наличии отклонений в количестве моноцитов рекомендуется обратиться к врачу для проведения полного диагностического обследования. При выявлении причины, которая спровоцировала изменение уровня моноцитов, необходимо подобрать адекватную терапию. При правильно подобранном лечении уровень моноцитов приходит в норму, не оставляя каких-либо последствий.
Повышенный уровень моноцитов
Содержание моноцитарных лейкоцитов, значительно превышающее физиологическую норму, может быть симптомом множества различных патологий.
Повышение уровня клеток носит название моноцитоз. Это явление может быть абсолютным и относительным. Абсолютный моноцитоз наблюдается тогда, когда возрастает абсолютное содержание клеток (больше 1,1*109 клеток/л). То есть в этом случае изменение показателя обусловлено именно появлением новых моноцитов в кровотоке.
Относительный моноцитоз не связан с изменением количества моноцитов, в этом случае меняется процентное соотношение групп лейкоцитарных клеток. Снижается содержание других элементов (лимфоцитов, нейтрофилов), из-за чего уровень моноцитов, который остается в пределах нормы, в пересчете на проценты становится повышенным. Причем сам показатель будет довольно большим – от 8%.
Стоит отметить, что диагностировать относительный моноцитоз можно только у детей в возрасте больше 1 года. У новорожденных и детей до года содержание моноцитов очень высокое и в норме, оно может достигать 12%, и это не будет считаться патологией. Такая особенность объясняется физиологией организма младенца.
Важным диагностическим признаком является именно абсолютный моноцитоз. Его появление свидетельствует, что в организме ребенка имеется активная инфекция, с которой должны бороться клетки иммунной системы. В процессе уничтожения бактерий моноциты и макрофаги быстро отмирают, вследствие чего в красном костном мозге активно начинают образовываться новые клетки им на замену. Именно их выход в кровь внешне проявляется как моноцитоз.
Повышенные моноциты появляются при таких патологиях как:
1. Бактериальные инфекции;
2. Заболевания вирусного происхождения;
3. Заражение патогенными грибками;
4. Глистные инвазии;
5. Воспаления, локализующиеся в пищеварительной системе (стоматит, колит, эзофагит, энтерит);
6. Злокачественные патологии крови, в первую очередь лейкозы, лимфомы, остеомиелофиброз;
7. Аутоиммунные патологии (волчанка, ревматизм и ревматоидный артрит, аортоартериит и другие);
8. Тяжелые отравления и следующие за ними интоксикации организма;
9. Послеоперационные инфекции.
Повышение уровня моноцитов свидетельствует о том, что того количества клеток, которые постоянно циркулируют в крови, уже недостаточно, и иммунная система начала использовать резервные возможности организма. Наиболее распространенной причиной повышения уровня моноцитов в крови является респираторная инфекция. Также часто симптом наблюдается при наличии у пациента гриппа.
Более тяжелые заболевания встречаются значительно реже, однако исключать возможность их появления все же не стоит. В некоторых случаях моноцитоз может появляться по физиологическим причинам. Например, когда у ребенка режутся зубки, то организм компенсаторно увеличивает содержание иммунных клеток, чтобы предотвратить заражение инфекцией через десны.
Моноцитоз – это не заболевание, а симптом, поэтому сам по себе он не требует специфического лечения. Чтобы избавиться от изменений состава крови необходимо излечить то заболевание, которое послужило причиной его возникновения. Для этого нужно обратиться к врачу-педиатру, который конкретно определит фактор, вызвавший моноцитоз, и сделает все для его устранения. Если не сделать это вовремя, то можно спровоцировать быстрое прогрессирование заболевания.
Тромбоциты
Основная задача тромбоцитов — участие в остановке кровотечений. Они образуют первичную пробку в области повреждения сосуда и участвуют в формировании кровяного сгустка. В бланках автоматических анализаторов обозначаются аббревиатурой PLT, которая происходит от английского слова platelets (буквально, “блюдца”) за их своеобразную форму.
Снижение числа тромбоцитов может сопровождаться кровотечениями и является следствием таких заболеваний и состояний, как малярия, тромбоцитопеническая пурпура, злокачественные новообразования, ДВС-синдром и некоторых других.
Высокий уровень тромбоцитов может стать причиной чрезмерного тромбообразования и нередко не имеет видимых причин. В таком случае состояние обозначается, как эссенциальная тромбоцитемия. Помимо этого причиной тромбоцитоза могут выступать железодефицитная анемия, гемолиз, некоторые инфекционные и аутоиммунные заболевания, поражение костного мозга.
Работа с тромбоцитами в классическом анализе крови на этом исчерпывается, однако, автоматические анализаторы и в этом случае предлагают дополнительные диагностические возможности в виде следующих показателей:
- MPV — средний объём тромбоцитов. Показатель, отражающий размеры клеток, которые напрямую зависят от их возраста. Повышенный MPV может свидетельствовать о гематологических заболеваниях, поражении селезенки, тиреотоксикозе, прогрессировании атеросклероза. Снижение показателя отмечается при некоторых генетических заболеваниях, инфаркта миокарда, детских инфекциях, химиотерапии рака и целого ряда других состояний.
- PCT — отношение общего объема тромбоцитов к плазме крови (тромбокрит). Не является специфическим показателем, широко колеблется физиологически, но позволяет оценить риск развития кровотечений и тромбозов.
- PDW — распределение тромбоцитов по объёму. Показатель не имеет самостоятельного значения и оценивается в связке с другими индексами.
Диагностика Хронического моноцитарного лейкоза:
Диагностика хронического моноцитарного лейкоза основывается на моноцитозе в крови, моноцитозе в костном мозге, полиморфноклеточной гиперплазии костного мозга в трепанате с диффузным, не образующим пролифератов разрастанием клеток моноцитарного ряда, на выявлении высокого уровня лизоцима в сыворотке и моче больного.
Вариантом хронического моноцитарного лейкоза является хронический миеломоноцитарный лейкоз, при котором в крови и костном мозге наблюдается не только моноцитоз, но и повышенное содержание миелоцитов (если при кариологическом исследовании хромосом находят Ph’-хромосому, то речь идет о варианте хронического миелолейкоза). Морфологически отдельные клетки трудно с определенностью отнести к моноцитам или миелоцитам. В миелограмме нередко в таких случаях можно обнаружить лишь превышающий нормальный процент миелоцитов — 30% и более. Цитохимически в части таких миелоцитов при хроническом миеломоноцитарном лейкозе можно обнаружить признаки как гранулоцитарного, так и моноцитарного ростка. Уровень лизоцима в сыворотке и моче повышен и при этом варианте моноцитарного лейкоза. Клиническая картина хронического миеломоноцитарного лейкоза мало отличается от картины моноцитарного лейкоза, однако чаще наблюдается увеличение селезенки, иногда значительное.
По мере развития патологического процесса признаки подавления нормальных ростков кроветворения становятся все более выраженными, и еще до терминальной стадии выявляются умеренная тромбоцитопения и анемия. Процесс иногда заканчивается терминальной стадией, как при хроническом миелозе.
Продолжительность жизни больных хроническим моноцитарным лейкозом превышает 5-10 лет.
Профилактика
Наиболее радикальными из санитарно-технических мероприятий по предупреждению заболеваемости Пневмокониозами являются герметизация оборудования, механизация и автоматизация процессов, сопровождающихся выделением в воздух пыли (дробление, размол, просев, смешение сыпучих материалов, их упаковка, транспортировка и т. п.), приточно-вытяжная вентиляция (см.), орошение водой пылящих материалов, введение орошения на комбайнах, строгальных, дробильных, шлифовальных и сортировочных машинах, сухое пылеулавливание на очистных и проходческих работах, кондиционирование горной техники, искусственная вентиляция карьеров, подземных выработок, обогатительных фабрик и других производственных объектов с повышенным пылеобразованием. Напр., в горной промышленности дистанционное управление основными производственными операциями, гидродобыча полезных ископаемых, применение современной техники (комбайнов, перфораторов), обеспечивающей крупный скол полезных ископаемых или содержащей их горной породы, комплексная механизация и автоматизация производственных процессов позволили уменьшить количество рабочих, занятых на участках с неблагоприятными условиями труда, и значительно снизить концентрацию пыли в воздухе; в производстве нерудных строительных материалов внедрение технологии с использованием воды позволило значительно снизить запыленность воздуха при различных производственных операциях; в машиностроительной промышленности особенно эффективными оказались мероприятия по замене пескоструйной очистки литья гидравлической, гидроабразивной, электрохимической обработкой и методом искрового разряда высокого потенциала; литье под давлением, замена ручной сварки автоматической и многие другие технологические решения привели к значительному снижению пылеобразования и запыленнности воздушной среды.
В тех случаях, когда реализация радикальных противопылевых мероприятий не позволяет снизить запыленность производственной атмосферы до предельно допустимого уровня, рекомендуется применять средства индивидуальной защиты работающих — респираторы (см.), маски или щитки с подачей в них чистого воздуха, защитные очки, спецодежду.
Из медико-профилактических мероприятий важнейшими являются предварительные (перед поступлением на работу) и периодические медицинские осмотры (см. Медицинский осмотр) с проведением необходимых оздоровительных и лечебных мероприятий, в т. ч. рациональное трудоустройство работающих в случае необходимости. Большое профилактическое значение имеют влажные и соляно-щелочные ингаляции, ультрафиолетовое облучение, рациональное питание и витаминизация пищи.
На производствах, связанных с запыленностью воздуха фиброгенной пылью, предусмотрен сокращенный рабочий день, дополнительный оплачиваемый отпуск, более ранний выход на пенсию.
Библиография: Величковский Б. Т. Фиброгенные пыли, Особенности строения и механизма биологического действия, Горький, 1980; Воронцова Е. И. и Латушкина В. Б. Пневмокониоз, Охрана труда и соц. страхования, № 10, с. 22, 1971; Гринберг А. В. Рентгенодиагностика профессиональных болезней, с. 84, Д., 1958; Движков П. П. Пневмокониозы, М., 1965, библиогр.; Дубынина В. П. Силикотуберкулез, М., 1978, библиогр.; Загрязнение воздуха и легкие, под ред. А. Ахаронсона и др., пер. с англ., М., 1980; Карр Я. Макрофаги, Обзор ультраструктуры и функции, пер. с англ., М., 1978; Молоканов К. Основы рентгенодиагностики силикоза и других пневмокониозов, М., 1956, библиогр.; Профессиональные болезни, под ред. А. А. Летавета и К. П. Молоканова, с. 351, М., 1973; Райхлин H. Т. и Шнайдман H. М. Гистохимия соединительной ткани при силикозе, М., 1970; Руководство по гигиене труда, под ред. Ф. Г. Кроткова, т. 3, с. 59, М., 1961; Хухрина Е.В. и Ткачев В. В. Пневмокониозы и их профилактика, М., 1968, библиогр.; Вranscotb В. V. Diagnosis clinical aspects of coal workers pneumoconiosis, Industr. Med. Surg., v. 39, p. 121, 1970; International classification of radiographs of pneumoconioses 1971, Geneva, 1972; Rossiter C. E. Relation between content and composition of coalworkers lungs and radiological appearances, Brit. J. industr. Med., v. 29, p. 31, 1972.
Норма моноцитов
В анализах количество этой разновидности лейкоцитов указывается в процентах и в абсолютных единицах. Процент показывает, какую долю занимают моноциты среди всех белых кровяных телец. Диагностическое значение имеет их абсолютное количество. Изменение относительного уровня защитных клеток может быть вызвано колебаниями других видов лейкоцитов – нейтрофилов, лимфоцитов.
У детей
Моноциты в крови у ребенка постепенно снижаются по мере взросления. Относительная норма белых клеток по возрастам:
- новорожденные: 3–12%;
- 2 недели: 5–15%;
- до 1 года: 4–10%;
- 1–2 года: 3–10%;
- 2–16 лет: 3–12% (в некоторых лабораториях диапазон уменьшен до 2–10%).
Абсолютная норма самых крупных фагоцитов меняется до 16 лет. После этого возраста уровень защитных клеток примерно одинаковый в течение жизни. Нормальные абсолютные показатели моноцитов для детей (число х 109 на 1 л крови):
- до 1 года: 0,05–1,1;
- 1–2 года: 0,05–0,6;
- 2–4 года: 0,05–0,5;
- 4–16 лет: 0,05–0,4.
У взрослых
Норма моноцитов у мужчин и женщин одинаковая. Относительное содержание достигает 3–10%. Абсолютный показатель – 0,05–0,82 х 109/л. У женщин количество моноцитов увеличивается во время беременности, но находится в пределах физиологической нормы. Не считается отклонением повышение концентрации этого вида фагоцитов в первые дни менструального цикла. Также небольшое увеличение моноцитов наблюдается у всех здоровых людей в течение 2 часов после приема пищи.
К каким докторам следует обращаться если у Вас Хронический моноцитарный лейкоз:
Гематолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического моноцитарного лейкоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Структура
Моноциты амебовидные по внешнему виду, и имеют nongranulated цитоплазмы . Таким образом, они классифицируются как агранулоциты. Эти клетки, содержащие однолинейные ядра, являются одним из типов мононуклеарных лейкоцитов, в которых находятся азурофильные гранулы . Архетипическая геометрия ядра моноцита эллипсоидальная; образно бобовидной или почковидной формы, хотя наиболее существенным отличием является то, что ядерная оболочка не должна быть гиперболически разделена на доли. В отличие от этой классификации полиморфноядерные лейкоциты . Моноциты составляют от 2% до 10% всех лейкоцитов в организме человека и выполняют множество функций иммунной системы. Такие роли включают: пополнение резидентных макрофагов при нормальных условиях; миграция в течение примерно 8–12 часов в ответ на сигналы воспаления из участков инфекции в тканях; и дифференцировка в макрофаги или дендритные клетки для осуществления иммунного ответа. У взрослого человека половина моноцитов хранится в селезенке . Они превращаются в макрофаги после попадания в соответствующие тканевые пространства и могут превращаться в пенистые клетки в эндотелии.
В людях
В крови человека есть как минимум три типа моноцитов:
- Классические моноциты характеризуются высоким уровень экспрессии в CD14 рецепторе клеточной поверхности (CD14 ++ CD16 — моноциты)
- Неклассический моноцит показывает низкий уровень экспрессии CD14 и дополнительную коэкспрессию рецептора CD16 ( моноцит CD14 + CD16 ++ ).
- Промежуточный моноцит с высоким уровнем экспрессии CD14 и низким уровнем экспрессии CD16 (CD14 ++ CD16 + моноциты).
В то время как у людей уровень экспрессии CD14 может использоваться для дифференциации неклассических и промежуточных моноцитов, было показано, что поверхностный маркер slan (6-Sulfo LacNAc) дает однозначное разделение двух типов клеток.
Ghattas et al. утверждают, что «промежуточная» популяция моноцитов, вероятно, будет уникальной субпопуляцией моноцитов, в отличие от стадии развития, из-за их сравнительно высокой экспрессии поверхностных рецепторов, участвующих в репаративных процессах (включая рецепторы сосудистого эндотелиального фактора роста типа 1 и 2, CXCR4 и Tie-2), а также свидетельство того, что «промежуточная» подгруппа специфически обогащена костным мозгом. После стимуляции микробными продуктами моноциты CD14 + CD16 ++ продуцируют большое количество провоспалительных цитокинов, таких как фактор некроза опухоли и интерлейкин-12 .
Саид и др. показали, что активированные моноциты экспрессируют высокие уровни PD-1, что может объяснить более высокую экспрессию PD-1 в моноцитах CD14 + CD16 ++ по сравнению с моноцитами CD14 ++ CD16 — . Запуск экспрессируемого моноцитами PD-1 его лигандом PD-L1 индуцирует продукцию IL-10, который активирует клетки CD4 Th2 и ингибирует функцию клеток CD4 Th1 .
У людей поведение ползания моноцитов, подобное патрулированию у мышей, было продемонстрировано как для классических, так и для неклассических моноцитов.
У мышей
У мышей моноциты можно разделить на две субпопуляции. Воспалительные моноциты ( CX3CR1 low , CCR2 pos , Ly6C high , PD-L1 neg ), которые эквивалентны человеческим классическим CD14 ++ CD16 — моноцитам и резидентным моноцитам ( CX3CR1 high , CCR2 neg , Ly6C low , PD-L1 pos ), которые эквивалентны неклассическим моноцитам CD14 + CD16 + человека . Резидентные моноциты обладают способностью патрулировать стенку эндотелия в устойчивом состоянии и при воспалительных состояниях.
Лечение Хронического моноцитарного лейкоза:
Хронический моноцитарный лейкоз в доброкачественной стадии долго не требует никакого специального лечения. Больные с анемией нуждаются в повторных переливаниях эритроцитной массы. При нарастании тромбоцитопении и появлении геморрагического синдрома целесообразно назначить небольшие дозы глюкокортикостероидов. В терминальной (злокачественной) стадии процесса показан весь комплекс цитостатической терапии, применяемый для лечения острого лейкоза.
Наряду с формой хронического моноцитарного лейкоза, свойственной лицам старше 50-60 лет, есть хронический моноцитарный лейкоз детей. Как и у взрослых больных хроническим моноцитарным лейкозом, у детей основным проявлением остается постоянный моноцитоз в крови. Такую особенность можно принять за наследственную нейтропению, для которой тоже характерен моноцитоз. Предположение о наследственной нейтропении подкрепляется тем, что и то, и другое заболевание обнаруживают уже в период новорожденности.
В действительности картина крови при хроническом моноцитарном лейкозе отличается от таковой при наследственной нейтропении: при хроническом моноцитарном лейкозе нейтрофилы в крови есть всегда, возможен даже небольшой левый сдвиг в формуле, хотя бывает более или менее выраженная нейтропения. При хроническом моноцитарном лейкозе детей часто лейкоцитоз в крови, увеличение печени и селезенки. Данные признаки не характерны для наследственной нейтропении.
В развернутой стадии хронический моноцитарный лейкоз детей не требует применения цитостатических препаратов. Если процесс характеризуется выраженной анемией, нейтропенией или значительным увеличением лимфатических узлов, то следует длительное время вести больных на глюкокортикостероидной терапии, назначая препарат курсами по 15 мг/м2 в день в течение месяца с последующим перерывом в 3-4 месяца. При необходимости глюкокортикостероидного лечения целесообразно пользоваться методом пульс-терапии: препарат принимают 3 дня подряд или 3 раза через день одну неделю, суточная доза составляет при этом 30–40 мг/м2; интервалы между такими курсами зависят от эффекта и могут быть многомесячными. Переливания эритроцитной массы детям нужны при снижении гемоглобина до 55 г/л и ниже.
Впервые обнаруженные изменения зачастую ошибочно наводят врача на мысль об инфекционном мононуклеозе, особенно если они сочетаются с повышением температуры, катаральными явлениями в носоглотке, ангиной, которые нередки при данной форме лейкоза у ребенка, прежде всего при выраженной нейтропении.
Данную ситуацию разрешают наблюдение и повторные анализы крови, вновь повторно выявляющие моноцитоз, в конечном счете диагноз «лейкоз» уточняется с помощью исследования костного мозга. В костном мозге при хроническом моноцитарном лейкозе ребенка, как и у взрослого, имеется полиморфная миелоидная гиперплазия, хотя очаги скопления моноцитов могут быть более отчетливыми, чем у взрослого. Содержание клеток моноцитарного ряда в костном мозге повышено (достигая десятков процентов), причем наряду с моноцитами есть промоноциты и даже бластные клетки. Исследование костного мозга подтверждает диагноз лейкоза. Этот хронический лейкоз, как и другие, заканчивается терминальной стадией: в крови и костном мозге появляется бластоз, увеличиваются печень и селезенка, нередко повышается температура тела, не обусловленная инфекцией.
В отдельных случаях хронический моноцитарный лейкоз ребенка наряду с моноцитозом в крови сопровождается значительным увеличением и уплотнением подчелюстных лимфатических узлов, содержащих преимущественно зрелые моноцитарные элементы.
Длительность заболевания у ребенка с хроническим моноцитарным лейкозом может превышать 10 лет.
Уровень моноцитов при беременности
Показатель моноцитов во время беременности претерпевает некоторые изменения, однако не выходит за пределы нормы для взрослых. Процентное содержание моноцитов:
- I триместр — усредненный показатель 3,9%
- II триместр — 4,0;
- III триместр — 4,5.
Моноциты беременной женщины обладают отличительной особенностью — они в большей степени продуцируют цитокины – вещества с противовоспалительным действием. Некоторое увеличение моноцитов в первые месяцы беременности является адаптивной реакцией сложной иммунной системы к состоянию беременности. При этом моноциты более направлены на обезвреживание бактериальных микроорганизмов, а противовирусная защита при этом снижается. Именно поэтому женщине в состоянии беременности следует исследовать кровь на вирусные агенты, особенно на вирус Эпштейна-Барра (4 тип герпесной инфекции).