Невралгия
Содержание:
- Причины
- Симптомы невралгии затылочного нерва
- Наши врачи
- Диагностика невралгии затылочного нерва
- Лечение невралгии затылочного нерва
- Иррадиационная оталгия
- Клиническая картина
- Причины возникновения невралгии
- Диагностика
- Отчего это бывает и что происходит?
- Причины и факторы риска межреберной невралгии
- Преимущества лечения межреберной невралгии в «Тибете»
Причины
Причинами невралгии являются самые разнообразные состояния и заболевания, которые приводят к раздражению нервных волокон. Боли развиваются при поражении различных отделов нервной системы, контролирующих болевые (и другие) ощущения: при травмах, под воздействием внешних факторов (переохлаждение), при инфекционных заболеваниях (опоясывающий герпес), эндокринных патологиях (сахарный диабет), дегенеративно-дистрофических заболеваниях (остеоартроз/остеохондроз), а также при компрессии корешков нервов при вхождении их в ствол мозга. Невралгия наблюдается при хронических заболеваниях нервной системы (рассеянный склероз), а также возникает после перенесенных острых состояний (инсульт).
Симптомы невралгии затылочного нерва
В первую очередь невралгия большого затылочного нерва характеризуется . Её характер весьма специфичен:
- болевые ощущения сосредотачиваются за ушами, в затылочной области, нижней части шеи, а также в области глаз или над ними;
- приступы возникают неожиданно при поворотах головы или касаниях области иннервации, нередко — при прикосновении к кожному покрову головы;
- болезненные ощущения локализуются с одной стороны, хотя изредка встречается и двухстороннее поражение;
- боли похожи на «прострелы» и исчезают так же внезапно, как и начинаются;
- яркий свет вызывает болевые ощущения в глазах.
Наши врачи
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Диагностика невралгии затылочного нерва
Многие клинические проявления невралгии затылочного нерва похожи на симптоматику мигрени и целого ряда других заболеваний. Именно поэтому медики Клиники боли ЦЭЛТ проводят всестороннюю диагностику для того, чтобы дифференцировать её и правильно определить причину, её вызвавшую.
Помимо проведения осмотра и сбора анамнеза может проводиться:
- ;
- рентгенография;
- .
Лечение невралгии затылочного нерва
Симпатическая блокада
- Стоимость: 8 200 руб.
- Продолжительность: 15-30 минут
- Госпитализация: 2 часа в стационаре
Подробнее
В Клинике боли ЦЭЛТ для лечения невралгии затылочного нерва применяются медикаментозные и хирургические методики лечения:
Медикаментозное лечение
Методы медикаментозного лечения направлены на снижение болевых ощущений. Для этого назначают приём противосудорожных препаратов и мышечных релаксантов. Помимо этого прописывают массаж и покой.
Хорошо зарекомендовала себя в нашей Клинике боли такая процедура, как блокада нервов. Она заключается во введении лекарственного средства непосредственно в поражённую область, за счёт чего достигается длительный эффект обезболивания.
Хирургическое лечение
В случае, если болевые ощущения длятся долгое время, имеют ярко выраженный характер, или же если консервативное лечение не принесло желаемого результата, наши специалисты порекомендуют следующее:
- импульсная радиочастотная абляция затылочных нервов;
- стимуляция затылочных нервов — предусматривает проведение через нервы электрических импульсов, которые блокируют боль;
- микроваскулярная декомпрессия — предусматривает применение микрохирургической техники, которая позволяет устранить компрессию нервов, а следовательно — и саму боль.
Стоит отметить, что стимуляция затылочных нервов является малоинвазивным методом, который не имеет подобных эффектов и абсолютно безболезнен.
- Лицевая невралгия
- Фибромиалгия
Иррадиационная оталгия
Иррадиационная оталгия возникает при поражении:
зубочелюстного аппарата;
височно-нижнечелюстного сустава;
полости рта, глотки, гортани;
шейного отдела позвоночника;
новообразования височной кости;
опухоли мосто-мозжечкого угла.
Для диагностики патологических состояний проводится тщательное обследование пациента у профильных специалистов.
Заболевания зубочелюстного аппарата
Одна из основных причин возникновения оталгий. Это могут быть кариесы, пульпиты, абсцессы, ретинированные зубы. Консультация стоматолога и рентгенография позволяют выявить патологию и провести правильное лечение.
Болезни височно-нижнечелюстного сустава
Боль в ухе возникает из-за близкого анатомического расположения и иннервации. Появляются выраженные боли в районе пораженного сустава с иррадиацией в ухо на этой же стороне. Рот плохо открывается, появляется характерный щелчок. При пальпации определяется чувствительность в области сустава. Диагностика проводится при помощи рентгенографии, компьютерной томографии. Лечение сустава проводится в специализированной клинике ортопедом и ортодонтом для восстановления правильного прикуса. Используются также обезболивающие препараты, хондропротекторы, внутрисуставные инъекции, витаминотерапия.
Большая группа заболеваний подразделяется на воспалительные и новообразования.
Наши врачи
Болезни шейного отдела позвоночника
При сужении каналов выхода нервов ввиду различных причин возникает радикулопатия. Возникает корешковый синдром, который может провоцировать болевые ощущения в области ушей. Для постановки правильного диагноза нужно обратиться к неврологу и пройти соответствующее лечение. Это витаминотерапия, физиологические, массаж. Не рекомендуется мануальная терапия из-за высокого риска нестабильности шейных позвонков.
Опухоли височной кости и мосто-мозжечкового угла
Встречаются достаточно редко, но важно помнить, что они тоже могут давать боль в ухе. Для диагностики проводится осмотр и специальные методики обследования.
Оталгия – серьезный симптом, который нельзя оставлять без внимания. Не нужно заниматься самолечением и ждать, когда все само пройдет.
Своевременное обращение к профильному специалисту поможет быстро выявить причину недуга и провести адекватное лечение оталгии. Если затянуть с обращением, то могут возникнуть серьезные осложнения вплоть до инвалидизации.
Клиническая картина
Ведущим симптомом в клин, картине Н. являются боли стреляющего, колющего, жгучего, раздирающего характера, возникающие в типичных случаях пароксизмально и полностью исчезающие вне приступа. При нек-рых видах Н. боль может быть постоянной с периодическим обострением. Локализация боли соответствует зоне иннервации определенного нерва или корешка, что отличает Н. от болей при артериитах, миалгиях и пр. Приступ Н. может провоцироваться физическим или эмоциональным напряжением, переохлаждением. Иногда встречается приуроченность приступов к ночному времени — никталгия, возникновение их во время сна — гипналгия. Часто при Н. выявляются болевые точки Валле (см. Диагностические болевые точки), нерезко выраженные нарушения чувствительности (см.) по типу гиперестезии или гипестезии, симптомы натяжения нервных стволов.
Приступы Невралгии могут сопровождаться местными вегетативными нарушениями в виде покраснений, отека кожи, расстройств потоотделения, при интенсивных болях — общими вегетативно-сосудистыми реакциями, реже синкоиальными состояниями (см. Обморок).
Наиболее часто наблюдается вертеброгенная Н. Клин, проявления ее зависят от уровня поражения позвоночника (шейный, грудной, поясничный отделы). Заболевание проявляется внезапно возникающими, чаще после физической нагрузки или охлаждения, болями по ходу определенного корешка спинного мозга или нерва, напряжением мышц, вынужденным положением туловища и конечностей (см. Радикулит).
Результатом травматизации нейрососудистых образований в реберно-ключичном промежутке является симптомокомплекс Фолконера—Уэделла, к-рый чаще возникает у пожилых больных или тучных молодых людей, проявляется парестезиями (см.), невралгией, трофическими изменениями в области кистей и предплечий, венозным застоем в руке.
Межреберная Н. может быть связана с деструктивным процессом в позвоночнике, аневризмой аорты, висцеральной патологией. Она выражается болями по ходу межреберных нервов постоянного характера, усиливающимися при движениях и кашле. Определяются зоны гиперестезии и болевые точки в местах выхода перфорирующих ветвей межреберных нервов.
Характерную клин, картину с болями, парестезиями, усиливающимися при вертикальном положении тела, имеет Н. наружного кожного нерва бедра — болезнь Рота (см. Рота болезнь).
При тригеминальной Н. боль локализуется в области иннервации одной или нескольких (чаще II и III) ветвей тройничного нерва (см.), сопровождается вегетативными и трофическими нарушениями, а также болевыми гиперкинезами жевательных и мимических мышц. Болевые пароксизмы в области глотки, миндалин, корня языка, области уха с изменениями вкуса характерны для Н. языкоглоточного нерва (см.). При Н. тройничного и языкоглоточного нервов имеются так наз. курковые зоны — небольшие (до 0,5 см в диаметре) участки кожи на лице, шее, слизистой оболочки рта, на языке, легкое прикосновение к к-рым провоцирует болевой приступ. При сильном надавливании в области курковых зон возможно купирование приступа. Появление курковых зон может предшествовать рецидиву Н. или наступлению очередного пароксизма боли. Сразу после приступа курковые зоны исчезают, рефрактерная фаза продолжается несколько минут. В этот период больные могут говорить, принимать пищу, прикосновение к области курковых зон не провоцирует приступа. Расположение курковых зон не всегда соответствует области преимущественной иррадиации боли, часто они локализуются в назооральной области лица, иногда наблюдается несколько курковых зон с изменчивой локализацией. Курковые зоны — следствие изменения функционального состояния чувствительных ядер тройничного (или языкоглоточного) нерва в стволе мозга; возникают они чаще всего вследствие длительной патологической афферентной импульсации с периферических ветвей ядер V и IX черепных нервов. Стойкое исчезновение курковых зон — благоприятный прогностический признак.
Причины возникновения невралгии
Среди наиболее частых причин невралгии – переохлаждение, инфекционные заболевания, тяжелое течение острых респираторных вирусных инфекций, травмы, воспаления и опухоли. Распространенными являются невралгия тройничного нерва и межреберная невралгия. При поражении тройничного нерва боль локализуется в области лица. Человек страдает от приступов, которые могут быть вызваны как легкими прикосновениями (например, к щеке или носу), так и холодной или горячей пищей, чисткой зубов, вспышкой света или громким звуком. Само поражение нерва вызвано, как правило, травмой лица, воспалительными процессами в пазухах носа или нелеченых зубах. Профилактика невралгии возможна лишь в тех случаях, когда речь идет о запущенных воспалительных процессах, так как на развитие опухолей или возникновение инфекционных заболеваний мы влиять не можем.
Причиной межреберной невралгии (торакалгии) обычно является остеохондроз позвоночника, преимущественно грудного отдела. Резкая боль в области ребер может возникать при глубоком вдохе, чихании или кашле. Кроме того, возможно развитие межреберной невралгии на фоне сердечно-сосудистых заболеваний, связанных с недостаточным притоком кислорода к нервам.
Существуют и другие локализации невралгии: в бедре, крылонебном узле (вызывает боль в шее, небе, висках, глазах), в затылке (при этом боль распространяется в области глаз, затылка, висков, усиливается во время движений головой и может сопровождаться рвотой). Во всех случаях невралгия может быть вызвана как переохлаждением или травмой, так и быть следствием хронического заболевания. Симптомы такой болезни, как невралгия, требуют подтверждения у врача, так как могут «маскироваться» под другие заболевания.
Диагностика
Диагностикой невралгии тройничного нерва занимается врач невролог. Во время первого визита он тщательно опрашивает пациента, чтобы выяснить:
жалобы: характер боли, ее интенсивность и локализация, условия и частота возникновения приступов, их длительность;
анамнез заболевания: когда впервые появились болевые приступы, как они менялись с течением времени и т.п.;
анамнез жизни: уточняется наличие хронических заболеваний, перенесенных травм и операций, особое внимание уделяется стоматологическим заболеваниям и вмешательствам.
Базовый осмотр включает в себя оценку состояния кожи и мышц, выявление асимметрии и других характерных признаков, проверку качества рефлексов и кожной чувствительности.
Для подтверждения диагноза проводятся:
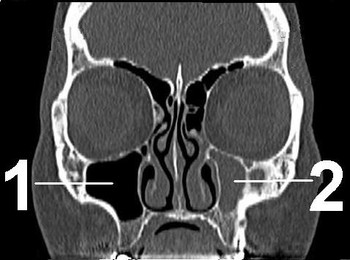
- МРТ головного и спинного мозга с контрастом или без: позволяет выявить опухоли, последствия травм, сосудистые нарушения; иногда исследование заменяется компьютерной томографией (КТ), но она не столь информативна;
- электронейрография: исследование скорости проведения нервного импульса по волокнам; позволяет выявить сам факт поражения нерва, оценить уровень дефекта и его особенности;
- электронейромиография: исследуется не только скорость прохождения импульса по нервному пучку, но и реакцию мышечных волокон на него; позволяет оценить поражение нерва, а также определить порог чувствительности триггерных зон;
- электроэнцефалография (ЭЭГ): оценка биоэлектрической активности мозга.
Лабораторная диагностика включает лишь общие исследования, позволяющие исключить другие причины болевых приступов, а также оценить состояние организма в целом (обычно назначается общий анализ крови и мочи, а также стандартный набор биохимических исследований крови). При подозрении на инфекционную природу заболевания проводятся тесты на выявления конкретных возбудителей или антител к ним.
Дополнительно назначаются консультации профильных специалистов: ЛОРа (при наличии признаков патологии носоглотки), нейрохирурга (при признаках опухоли или травмы), стоматолога.
Отчего это бывает и что происходит?
Развитию невралгии способствуют травмы, перенесенные инфекции и тяжелые формы простудных заболеваний, а также переохлаждения.
Невралгия тройничного нерва может быть результатом травмы лица, перенесенного воспаления пазух носа, больных зубов (пульпиты), даже неправильного прикуса. Приступ боли при невралгии тройничного нерва может возникнуть в любой момент: в качестве реакции на горячую или холодную пищу, на громкие звуки, слишком яркий свет, даже в процессе чистки зубов. Кроме того, на лице существуют так называемые триггерные («спусковые», «курковые») зоны, даже слабое прикосновение к которым вызывает острый приступ невралгии — это, прежде всего, крылья и кончик носа, десны и верхняя губа. Приступ начинается с появления «предвестников» — зуда кожи лица, ощущения «ползающих мурашек», а потом проявляется в виде резкой, «стреляющей», до слез мучительной боли, которая длится не больше пары минут. В попытке переждать приступ, человек замирает на месте, на вопросы отвечает односложно, с трудом приоткрывая рот, может непроизвольно причмокивать.
Постоянная, реже — приступообразная боль в области ребер, усиливающаяся при кашле или чихании, говорит о том, что у вас, возможно, межреберная невралгия. Чаще всего это заболевание является результатом остеохондроза грудного отдела позвоночника.
Стреляющая боль на наружной поверхности бедра проявляется при невралгии наружного кожного нерва бедра. Приступ усиливается при движении, по коже распространяется жжение, онемение.
Тяжело протекает приступ невралгии крылонебного узла. Он начинается неожиданно, чаще всего ночью, и может длиться от нескольких часов до двух дней. При этом жгучие, распирающие боли охватывают небо, виски, область глаз, шею, распространяясь далее по направлению к кистям рук.
Довольно редко встречается невралгия языкоглоточного нерва — приступ начинается болями в глотке и распространяется на ухо и нижнюю челюсть. При этом заболевании также существуют курковые зоны — в глубине рта, в области корня языка, миндалин.
Похожие симптомы проявляются при невралгии затылочного нерва — ломящие боли распространяются от затылка к вискам и области глаз, при движениях боль усиливается, доводя человека до тошноты и рвоты.
Причины и факторы риска межреберной невралгии
Повреждение нервов или дисфункция межреберных нервов могут возникать из-за инфекции, воспаления, прямой травмы или даже некоторых заболеваний легких или грудной клетки. Одной из наиболее распространенных причин межреберной невралгии являются травмы, вызванные хирургическим вмешательствами на грудной клетке, так как при оперативном доступе к органам грудной клетки так или иначе повреждаются ребра и , возможно, повреждение межреберных нервов.
Различные причины межреберной невралгии включают:
- Реберная инфекция или остеомиелит
- Опоясывающий лишай
- Дегенерация нервов
- Воспаление нерва или группы нервов (неврит)
- Беременность, из-за расширения грудной клетки
- Разрыв или растяжение мышц в грудной клетке, плечах, спине или руке
- Прямое повреждение грудной клетки или ребер
- Компрессия межреберного нерва
- Хирургическое вмешательство на органах, костях и тканях в грудной полости
- Опухоли в грудной клетке и брюшной полости (могут оказывать давление на межреберные нервы)
Факторы риска, которые могут привести к развитию межреберной невралгии, включают:
- Инфекция (ветряная оспа)
- Отсутствие вакцинации от ветряной оспы, особенно после 60 лет
- Занятия такими видами спорта, как футбол, может увеличить риск травмы грудной клетки и ребер.
- Другие виды деятельности, которые могут привести к травме грудной клетки могут способствовать риску развития межреберной невралгии
- Плохие навыки вождения, которые могут привести к травме грудной клетки
Симптомы межреберной невралгии
Симптомы межреберной невралгии, в первую очередь, характеризуются наличием острой спазмоподобной боли, которая часто ощущается как полоса, опоясывающая спину и грудную клетку. Боль может быть локализоваться на одной стороне грудной клетки или охватывать полностью грудную клетку. Однако, в некоторых случаях, межреберная невралгия может проявляться постоянной тупой болью. Боль обычно усиливается с напряжением, во время таких действий, как подъем тяжелых предметов, скручивание туловища, кашель, чихание или смех.
Дополнительные симптомы, которые могут также проявляться при межреберной невралгии:
- Боль в руке, плече или спине
- Ограниченная мобильность плеч или спины
- Покалывание
- Онемение
- Боль в животе
- Потеря аппетита
- Лихорадка
Процесс дыхания связан с движением грудной клетки, что может усиливать боль при межреберной невралгии и привести к проблемам с дыханием и затруднению дыхания. Кроме того, болевой синдром в грудной клетке может быть обусловлен более серьезными причинами, чем межреберная невралгия.
Если боли сопровождаются чувством нехватки воздуха или сдавления в грудной клетке, то в таком случае необходимо обязательно исключить возможный сердечный приступ или другие серьезные заболевания и обратиться за неотложной медицинской помощью.
Дополнительные серьезные симптомы могут включать:
- Боль, с иррадиацией в левую руку, плечо и спину
- Постоянный кашель с выделением желтовато-зеленой мокроты
- Увеличение частоты сердечных сокращений
- Внезапная путаница в голове, головокружение или потеря сознания
- Паралич мышц
- Сильная боль в животе
Преимущества лечения межреберной невралгии в «Тибете»
1.
Безопасность и отсутствие побочных эффектов
Методы клиники «Тибет» гарантируют безопасность лечения и отсутствие побочных эффектов. Боли и воспаления снимают без инъекций стероидных и нестероидных препаратов.
2.
Высокая эффективность, долговременность результатов
Лечение воздействует на причину межреберной невралгии, его результаты имеют стойкий характер и сохраняются длительное время после окончания лечебного курса. При соблюдении рекомендаций врача и проведении профилактических мероприятий вы можете забыть про межреберную невралгию надолго или навсегда.
3.
Комплексное оздоровление
Лечение межреберной невралгии в «Тибете» улучшает здоровье межпозвоночных дисков и препятствует развитию остеохондроза. Это способствует комплексному оздоровлению организма, включая дыхательную, пищеварительную, сердечно-сосудистую, эндокринную и иммунную системы. Лечебное воздействие на нервную систему служит профилактикой нервных расстройств и хронической усталости.