Уретероцеле
Содержание:
- Различия в строении мочевика у мужчин и женщин, видимые на УЗИ мочевого пузыря
- Виды цистита
- Причины заболевания
- Частое мочеиспускание у женщин причины или почему частое мочеиспускание
- Как проводится удаление мочевого пузыря?
- Как ставится диагноз Цистоцеле
- Методы диагностики цистита
- Показания к исследованию
- Как очищается кровь и образуется моча?
- Симптоматика болей в промежности
- Наши врачи
- Какую диагностику проводят при болях в промежности?
- Как проводят лечение болей в промежности?
- Подготовка к трансуретральной резекции мочевого пузыря включает:
- Расшифровка результатов
- Народная медицина в лечении атонии
- Виды простатита
- Заболевания простаты у мужчин
- Симптомы и признаки цистита
- ВИДЫ НАРУШЕНИЯ МОЧЕИСПУСКАНИЯ.
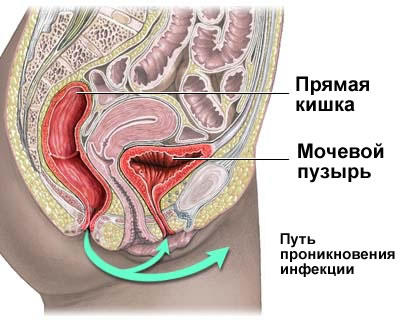
Различия в строении мочевика у мужчин и женщин, видимые на УЗИ мочевого пузыря
УЗИ исследование визуализирует не только структуру тканей, но и нахождение органа в малом тазу. Сверхчувствительный датчик видит малейшие структурные изменения, вызванные заболеванием или инфекцией. При этом расположение и строение мочевого пузыря различно у мужчин и женщин, что обусловлено анатомо-физиологическими особенностями полов.
- У мужчин мочевой пузырь расположен между двумя семенными протоками, снизу размещена простата (предстательная железа).
- У женщин спереди мочевого пузыря находится матка и влагалище.
Почему это важно знать? Заболевания расположенных рядом органов сказываются на функционировании мочевого пузыря. Так, разрастание железистых тканей простаты (аденома предстательной железы) вызывает давление на стенки мочевого пузыря, что приводит к частым позывам к мочеиспусканию у мужчин
Мочевой пузырь у женщин особенно страдает во время беременности, когда растущий плод давит на соседние органы.
Различия в строении мочевыводящих органов заметны и в размерах уриновыводящего канала. У мужчин он равен 16-20 см, а у женщин он короткий, всего 2-5 см. Благодаря длине канала мужчины лучше защищены от попадания в организм болезнетворных организмов и инфекций, а вот женщины подхватывают патогенную микрофлору сразу.
Виды цистита
Следует отличать виды заболевания, различающихся по способу возникновения, течению, морфологическим изменениям и характеру распространения.
Все разновидности цистита делятся по характеру течения на острые и хронические. Мы рассмотрим оба варианта течения болезни.
Острый цистит
На фоне проявления описанных выше симптомов острый цистит дает субфебрильную температуру, общее недомогание. Кровеносные сосуды мочевого пузыря расширяются, что приводит к отечности стенок органа. При этом наблюдаются точечные кровоизлияния и гиперемия (Hyperaemia). При острой фазе болезни обычно страдает слизистая и подслизистая оболочки мочевого пузыря, а их эпителий местами отторгается, может появляться примесь крови в моче. Цвет мочи при геморрагической форме заболевания может варьироваться от светло-розового до мутно-бурого.
Хронический цистит
Когда болезнь переходит в хроническую фазу, воспаление расширяется и переходит со слизистой и подслизистой оболочек на мышечный слой мочевого пузыря. При этом цвет слизистой приобретает белесый или сероватый оттенок. Если болезнь не подвергается лечению в течение длительного периода времени, наблюдается появление склеротических процессов в органе, за счет чего его объем может сократиться.
При хронической форме все указанные ранее признаки могут быть «смазаны» и неярко выражены, что затрудняет диагностику. При подозрении на хронический цистит необходимо ориентироваться на данные анамнеза, макро- и микроскопии мочи, цистоскопии, бактериологического исследования. Особенно важным при выявлении хронического цистита является параллельное гинекологическое обследование, так как часто именно генитальные инфекции становятся причиной появления хронических форм цистита.
Острый и хронический цистит: к какому врачу обращаться?
Стандартные анализы для диагностики цистита у пожилых женщин, зрелых, девушек и девочек – это общий анализ мочи, посев мочи на выявление патологической флоры (бактериурия), анализ по Нечипоренко. В качестве дополнительных мер, современные клиники часто предлагают пройти УЗИ мочевого пузыря и почек, цистоскопию, обследования на ИППП. В некоторых случаях врач может назначить забор мочи для анализа не стандартным методом, а при помощи катетера. Это бывает необходимо для предотвращения попадания в мочу выделений из влагалища.
Причины заболевания
Цистит у женщин возникает как правило из-за попадания в мочеиспускательный канал агрессивного условно — патогенного возбудителя заболевания, так и восходящими инфекциями, передающимися половым путем : хламидиями, уреаплазмами (Ureaplasma), грибковыми инфекциями рода Candida и т.д. Короткий и широкий канал мочеиспускания часто оказывается уязвимым перед такими инфекциями. Возникновение цистита у женщин также может происходить вследствие продвижения болезнетворных организмов по кровеносному руслу. Этот путь развития болезни называется гематогенным.
Еще один вариант заражения – попадание бактерий в мочевой пузырь при патологиях почек и мочеточиников. Обычно такое развитие событий можно наблюдать при пиелонефрите.
Причины возникновения цистита
Нельзя не отметить менее распространенный, однако все же встречающийся вариант развития заболевания, спровоцированный аномалиями в развитии мочевыводящей системы. Также к циститу может привести снижение сократительных способностей мышц мочевого пузыря.
Стоит также выделить цистит в период менопаузы при атрофических процессах в слизистой.
Признаки инфицирования могут проявиться особенно активно при наличии предрасполагающих факторов. К ним относятся:
Сидячая работа. Нахождение в сидячем положении дольше трех часов подряд, моча застаивается, что приводит к возможному инфицированию мочевого пузыря. Поэтому если ваша работа предполагает долгое сидение на одном месте, необходимо каждый час вставать, а раз в три часа делать небольшую разминку.
Запоры.
Наличие песка и камней в мочевом пузыре.
Тесное белье, способное нарушить нормальное кровообращение в органах малого таза.
Частые переохлаждения организма.
Травмы нижнего отдела спины, травмы спинного мозга.
Раннее начало половой жизни.
Нарушения обмена веществ, гормональные перестройки в организме (например, состояние менопаузы или беременность). Во время гормональных всплесков иммунная система организма может давать сбои
Обратите внимание: при вынашивании ребенка будущая мать подвергается особой опасности в случае инфицирования и развития цистита. Поэтому при беременности необходимо тщательно следить за состоянием собственного здоровья и обращаться к врачу при первых признаках заболевания
Сахарный диабет (Diabetes mellītus).
Терапия с применением иммуносупрессивных препаратов.
Онкологические заболевания.
Несбалансированное и нерегулярное питание: злоупотребление острой и жареной пищей, алкоголем.
Неправильное проведение гигиенических процедур (в частности – неправильное подмывание по направлению от заднего прохода к влагалищу).
Шанс инфицирования мочевого пузыря велик при недостаточно тщательном соблюдении личной гигиены (длительном ношении одной и той же прокладки или тампона в период менструации, несвоевременная смена нательного белья, постоянное использование ежедневных прокладок).
Стрессы, хроническое недосыпание, что оказывает серьезное влияние на состояние иммунитета.
Общее снижение иммунитета, вызванное наличием хронического очага воспаления в организме (стоматита (Stomatitis), кариеса (Caries), ринита (Rhinitis), тонзиллита (Tonsillitis). В результате это может привести к нарушению стерильности мочеиспускательного канала
Отдельно стоит выделить такую форму воспаления мочевого пузыря, как интерстициальный цистит, который является следствием серьезных нарушений в работе иммунитета и представляет собой тяжелое хроническое заболевание.
Частое мочеиспускание у женщин причины или почему частое мочеиспускание
Причинами гиперактивного мочевого пузыря могут быть избыточное количество или чувствительность нервных окончаний (рецепторов) или дисфункция мышечной стенки мочевого пузыря вследствие хронического цистита, гормонального дисбаланса и др.
Для правильной диагностики гиперактивного мочевого пузыря необходимо исключить другие урологические заболевания, которые могут проявляться синдромом детрузорной гиперактивности, например хронический цистит, мочекаменная болезнь, опухоли мочевого пузыря. Решающую роль в постановке правильного диагноза играет цистоскопия, которая позволяет не только детально оценить состояние стенки мочевого пузыря, но и определить его функциональную емкость.
Как проводится удаление мочевого пузыря?
Удаление мочевого пузыря осуществляется через разрез в брюшной полости (открытый) пациент под общей анестезией (сочетание внутривенных препаратов и ингаляционных газов). Мочевой пузырь, нижний отдел мочеточников, расположенные близко к мочевому пузырю, тазовые лимфатические узлы и (часть) прилежащих половые органы удаляются. Теперь должен быть сформирован другой метод хранения и отведения мочи.
Стандартная методика на данный момент — открытая хирургия. Тем не менее, это может быть сделано менее инвазивно (лапароскопическая или роботизированная хирургия). В настоящее время в специализированных центрах, имеющих специальное оборудование и опытных специалистов, малоинвазивные операции считаются методом выбора для удаления мочевого пузыря.
Как подготовиться к процедуре?
При поступлении в стационар врач информирует вас о том, как нужно готовиться до и что делать после операции.
Часть вашей кишки будет использоваться для создания мочевого резервуара. Врач подробно объяснит, как подготовиться к данной процедуре.
Перед операцией врач подробно проинформирует вас о том, как подготовиться к анестезии. Если вы принимаете какие-либо лекарственные препараты, сообщите об этом своему врачу. Возможно, потребуется отмена некоторых препаратов за несколько дней до операции.
Что происходит после процедуры?
В течение первых нескольких дней вы находитесь под динамическим наблюдением. Врач подробно проинформирует вас о послеоперационном периоде.
Во время госпитализации вы узнаете, как обращаться с уростомой. После того, как вы научитесь использовать и опорожнять уростому, будет установлена дата выписки.
Химиотерапия перед удалением мочевого пузыря
Химиотерапию проводят перед удалением мочевого пузыря, чтобы потенциально уменьшить опухоль и убить опухолевые клетки, которые уже проникли в кровь или лимфатические узлы.
Химиотерапию перед операцией можно рекомендовать пациентам с мышечно-инвазивной формой. Это также необходимо, при опухолях большого размера (> 3 см) или если есть признаки распространения рака на лимфатические узлы (метастазы). Решение о проведении химиотерапии принимается врачебной комиссией (включая онколога, уролога и радиолога). Необходима адекватная функция почек.
Положительная реакция на химиотерапию улучшает выживаемость, но не исключает необходимость хирургического вмешательства.
Химиотерапия после удаления мочевого пузыря
Если опухоль большая (> 3 см), не может быть полностью удалена или распространяется на лимфатические узлы (определяется патологоанатомом), показана химиотерапия после удаления мочевого пузыря. Рак, который распространился на лимфатические узлы, указывает на системное заболевание и может потребоваться системное лечение (с химиотерапией) в определенных случаях.
Как ставится диагноз Цистоцеле
Для постановки диагноза «Цистоцеле» обязательно проведение влагалищного исследования. Оно выполняется в горизонтальном положении на гинекологическом кресле. Во время осмотра, для адекватной оценки степени опущения, врач попросит Вас потужиться или покашлять. Для уточнения степени нарушения функции мочевого пузыря и мочеиспускания проводят Дополнительные исследования:
- Урофлоуметрия и УЗИ мочевого пузыря с определением объёма остаточной мочи после мочеиспускания — для оценки мочеиспускания и опорожнения мочевого пузыря;
- УЗИ органов малого таза (матки и придатков);
- Посев мочи на флору и чувствительность к антибиотикам, при хронической задержке мочи или подозрении на цистит.
На основании результатов обследования выставляется клинический диагноз. Дальнейшая тактика зависит от результатов проведённого обследования.
Методы диагностики цистита
Диагностика цистита осуществляется с помощью лабораторных и инструментальных исследований.
Лабораторная диагностика
Лабораторная диагностика цистита включает в себя проведение общего анализа крови и клинического анализа мочи. В некоторых случаях может потребоваться анализ мочи по Нечипоренко. С целью выявления возбудителя заболевания может проводиться культуральное исследование (бактериологический посев мочи).
УЗИ мочевого пузыря
УЗИ мочевого пузыря является самым простым и достаточно информативным исследованием. Оно позволяет оценить степень поражения стенки мочевого пузыря, распространённость процесса, обнаружить камни и опухолевые процессы, которые могут сопутствовать циститу.
Цистоскопия
В случае часто повторяющихся циститов может быть выполнена цистоскопия.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Показания к исследованию
УЗИ мочевого пузыря с остаточной мочой может быть назначено в следующих случаях:
- частые позывы к мочеиспусканию;
- присутствие примесей, осадка, хлопьев в моче;
- изменение цвета мочи;
- боли внизу живота и/или в паху, рези;
- затрудненное мочеиспускание;
- слабый напор струи;
- мужское бесплодие неясного происхождения, нарушения сексуальной функции.
Поводом к исследованию могут служить неудовлетворительные результаты лабораторных анализов, подозрение на аденому предстательной железы или простатит у мужчин.
Показанием к УЗИ с определением остаточной мочи может служить и необходимость контроля проведенного лечения. Так, процедуру повторяют после выполнения мер по лечению аденомы простаты.
Как очищается кровь и образуется моча?
Здоровые почки фильтруют около 100 мл крови каждую минуту, удаляя отходы и дополнительную воду, чтобы образовать в конечном итоге мочу.
Разделяют три основных этапа формирования мочи:
- фильтрация
- реабсорбция
- секреция
В процессе очищения крови, почки удерживают все необходимые вещества и избирательно удаляют лишнюю жидкость и отходы жизнедеятельности организма.
- за сутки почки образуют 140-180 литров первичной мочи, за 24 часа вся циркулирующая кровь очищается несколько раз, с возрастом эти процессы замедляются
- процесс очистки происходит в небольших фильтрующих блоках, известных как нефроны.
- каждая почка содержит около миллиона нефронов, и каждый нефрон состоит из клубочков и канальцев.
- клубочки — это фильтры с очень мелкими порами, характерными для селективной фильтрации. Вода и малогабаритные вещества легко фильтруются через них. Но более крупные эритроциты, лейкоциты, тромбоциты, белок и т. д. не может пройти через эти поры. Поэтому такие клетки обычно не видны в моче здоровых людей.
- первая стадия образования мочи происходит в клубочках, где моча отфильтровывается в количестве 100-125 мл в минуту, таким образом за 24 часа образуется 140-180 литров первичной мочи. Она содержит не только отходы производства и токсичные вещества, но глюкозу и другие полезные вещества.
- Каждая почка выполняет процесс реабсорбции (обратного всасывания). Из жидкости, поступающей в канальцы, 99% жидкости избирательно реабсорбируется и только оставшиеся 1% жидкости выводится в виде вторичной мочи. Благодаря этому процессу все необходимые вещества реабсорбируются в канальцах, в то время как 1-2 литра жидкости содержащей отходы и другие вредные вещества выводятся из организма в виде вторичной мочи.
Таким образом, почки обладают фильтрационной и концентрационной способностью.
Может ли быть изменение объема мочи у человека со здоровыми почками?
ДА. Количество потребляемой воды и атмосферная температура являются основными факторами, которые определяют объем мочи, который выделяет нормальный человек.
В зависимости от количества потребляемой жидкости изменяется количество выделяемой мочи: чем больше жидкости поступает в организм, тем больше ее выделяется и тем моча менее концентрированная, цвет ее становится светлым, вплоть до прозрачного. Если же количество жидкости снижается, то и количество выделяемой мочи становится меньше, она будет более концентрированной, а цвет темно-соломенным.
В летние месяцы из-за потоотделения, вызванного высокой температурой окружающей среды, объем мочи уменьшается. В зимние месяцы все наоборот – низкая температура, отсутствие потоотделения и больше мочи.
У человека с нормальным потреблением воды, если объем мочи составляет менее 500 мл или более 3000 мл, это может свидетельствовать о том, что почки нуждаются в более пристальном внимании и дополнительном обследовании.
Симптоматика болей в промежности
Клиническая картина, которая дополняет боли в промежности у женщин и мужчин, может быть различной, поскольку зависит от патологии, которая их вызвала. Это значит, что симптоматика бывает разной. Чаще всего встречается следующее:
- или влагалища;
- Иррадиирование болей в таз, поясничную область и низ живота;
- Усиление болей при физических нагрузках;
- Частые позывы к мочеиспусканию;
- Гной и и сперме;
- Усиление болей во время полового акта;
- Ощущения постороннего предмета в прямой кишке;
- Повышенная температура тела.
Клинические проявления, характерные для того или иного заболевания, представлены в нашей таблице ниже:
| Заболевания | Дополнительная симптоматика |
|---|---|
| Простатит |
|
| Травмы промежности |
|
| Новообразования простаты злокачественной природы |
|
| Воспалительные процессы влагалища |
|
Наши врачи
Перепечай Дмитрий Леонидович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 40 лет
Записаться на прием
Мухин Виталий Борисович
Врач-уролог, заведующий отделением урологии, кандидат медицинских наук
Стаж 34 года
Записаться на прием
Хромов Данил Владимирович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием
Кочетов Сергей Анатольевич
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 34 года
Записаться на прием
Какую диагностику проводят при болях в промежности?
Нередко при возникновении болевой симптоматики в промежности пациент не знает, к какому именно врачу ему нужно обратиться. В первую очередь, следует записаться на приём к терапевту, который, в зависимости от ситуации, даст направление к , гинекологу, или хирургу. Методы проведения диагностики во всех случаях являются специфическими, основными из них являются следующие:
- опрос пациента с целью определения характера болей и наличия дополнительной симптоматики;
- физикальный осмотр у гинеколога или уролога;
- тщательный сбор анамнеза;
- общий и биохимический анализ крови;
- общий анализ мочи;
- бактериоскопия у женщин, мазок на флору из уретры у мужчин;
- рентгенография;
- ;
- кишечника;
- осмотр слизистой прямой кишки;
- компьютерная и магниторезонансная томография;
- рентгенография толстой кишки мочевого пузыря с введением в неё контрастного вещества.
Как проводят лечение болей в промежности?
Лечение подобной симптоматики в нашей клинике всегда направлено на устранение причины, которая её вызвала. Это значит, что тактику разрабатывает лечащий врач в индивидуальном порядке. Для того, чтобы устранить боли в промежности, используют следующие методы:
- медикаментозные: приём фармакологических препаратов с антибактериальным и противовоспалительным эффектом, а также мазей и ректальных свечей;
- физиотерапевтические: магнитная, сверхчастотная и лазерная терапия.
Их, также, подбирают индивидуально. Исключение составляет лишь лечение народными методами, которое предусматривает приём ванночек с добавлением отваров ромашки и календулы, хмеля и листьев брусники, дубовой коры и тысячелистника. Специалисты ЦЭЛТ прибегают к хирургическому вмешательству лишь в крайних случаях, при наличии следующих показаний:
- новообразования доброкачественной природы;
- новообразования злокачественной природы;
- МЧБ;
- отсутствие желаемых результатов от консервативного лечения.
Беременные женщины, которые страдают от болей в промежности, находятся под тщательным контролем наших акушеров-гинекологов. При необходимости, после родов им может быть проведена операция.
- Постгерпетическая невралгия
- Боли внизу живота
Подготовка к трансуретральной резекции мочевого пузыря включает:
- консультацию и физикальный осмотр онкоуролога;
- анализы крови – клинический, на свертываемость, биохимию, группу и резус-фактор;
- клинический анализ мочи;
- флюорографию (по показаниям дополнительно – КТ легких);
- ЭКГ (по показаниям еще и ЭхоКГ – УЗИ сердца);
- УЗИ и контрастную МРТ мочевого пузыря;
- анализ смывов и бакопосев отделяемого уретры;
- сцинтиграфию – внутривенное введение специфических излучающих радиоизотопов для визуализации пораженной области;
- консультацию анестезиолога и терапевта.
За неделю до процедуры отменяют прием препаратов, влияющих на свертываемость крови. Операцию делают натощак. Перед вмешательством для профилактики инфицирования однократно вводят антибиотик.
Расшифровка результатов
Результаты процедуры будут выданы в письменном виде в среднем уже через 15 минут после исследования. Врач составит заключение, в котором отразит состояние, структуру органа, характеристики и размеры, а также объем остаточной мочи. В целом такое исследование позволяет получить ту же информацию, что и стандартное УЗИ — обнаружить воспалительные заболевания (признаки острого или хронического цистита), заподозрить мочекаменную болезнь, увидеть опухоли и новообразования. Дополнительно врач определит, какой объем остаточной мочи сохраняется в мочевом пузыре после его опорожнения.
Если во время обследования будет выявлен остаток более 30 мл, то специалист даст рекомендации относительно дальнейших действий. При подозрении на аденому простаты могут потребоваться дополнительные методы диагностики, консультация врача-уролога, лабораторные анализы.
Народная медицина в лечении атонии
Методики народной медицины можно использовать как дополнительные. Они помогают улучшить результаты основного лечения, купируют и предупреждают инфекцию в мочевыделительной системе. Перед использованием любого рецепта необходимо советоваться с врачом, чтобы не навредить собственному здоровью.
Некоторые травяные сборы, которые доказали свою результативность:
- Соединяют в равных пропорциях листки берёзы, лещиновую кору, корешки лопуха и солодки голой. Насыпают 3 столовых ложки сбора в теплый термос, заливают литром кипятка. После настаивания процеживают и пьют по 100 мл перед едой.
- Стакан высушенного полевого хвоща заливают 2-мя литрами воды, доводят до кипения и варят полчаса. После этого выливают отвар в наполненную ванну и ложатся в нее на 15-30 минут. Процедура снимает боли и неприятные ощущения в нижней части живота.
Виды простатита
- Острую. Воспаление вызвано бактериями, которые поднимаются через уретру и колонизируют простату. Это бактерии Escherichia coli, обитающие в кишечнике. Другие возбудители включают энтеробактерии и микобактерии. Воспаление, спровоцированное бактериями, составляет около 10% случаев.
- Хроническую. Не излеченная бактериальная инфекция может перерасти в хроническую. Это тот случай, когда жалобы продолжаются более 3-х месяцев.
|
Название |
Особенности |
Симптомы |
|
Абактериальный |
В основе лежат нарушения опорожнения. Урина попадает в протоки, в результате чего продукты обмена (мочевая кислота, пуриновые и пиримидиновые основания) осаждаются в ее ткани, что приводит к воспалению и образованию камней. |
|
|
Катаральный |
Воспаление локализуется в отдельных долях железы, что приводит к изменению структуры подслизистого слоя и слизистой оболочки вводных протоков. В фолликулах возникают застойные явления, что чревато дальнейшим прогрессированием болезни. |
|
|
Фолликулярный |
Сопровождается умеренной гипертермией или типичным субфебрилитетом. Происходит очаговое нагноение всех поврежденных участков. |
|
|
Паренхиматозный |
Присутствуют множественные поражения. В патологический процесс вовлекается большая часть паренхимы, интерстициальной ткани. При скоплении множественных гнойников образуется абсцесс. |
|
Заболевания простаты у мужчин
Аденома простаты у мужчин — заболевание очень сложное и может протекать незаметно в скрытой форме, но, однако первыми признаками могут быть:
- ложные позывы мочеиспускания, особенно часто в ночное время;
- появление внезапных позывов в любое время;
- затруднение мочеиспускания особенно в начале;
- вялая струя мочи;
- наличие остаточной мочи.
Узелковая гиперплазия клеток предстательной железы сначала сопровождается образованием мелких узелков, состоящих из клеток, которые способны очень быстро размножаться. Из-за увеличения в размерах узелков сжимается мочеиспускательный канал и нарушается нормальное функционирование мочеполовой системы, поэтому ложные позывы мочеиспускания не должны оставаться без внимания.
Симптомы и признаки цистита
Как проявляется цистит?
Симптомы цистита очень характерны и позволяют сразу поставить верный диагноз. В первую очередь, это частые позывы к мочеиспусканию (больная посещает туалет до нескольких раз за час) и проявление боли в конце процесса опорожнения мочевого пузыря. Также к наиболее ярким симптомам относятся:
- ощущение наполненности мочевого пузыря даже после мочеиспускания;
- примесь крови или гноя в моче;
- моча при цистите у женщин приобретает более резкий запах;
- помутнение мочи и наличие в ней хлопьев;
- болезненные ощущения внизу живота;
- при распространении инфекции, в том числе, и на верхние отделы мочевыводящей системы возможны боли в районе почек и поясницы;
- довольно редко, однако все же встречается появление трудностей при удержании мочи
ВИДЫ НАРУШЕНИЯ МОЧЕИСПУСКАНИЯ.
ЗАДЕРЖКА МОЧИ.
Задержка мочи — это такое состояние, при котором человек не может самопроизвольно выделить мочу из мочевого пузыря через уретру. При этом моча в мочевом пузыре есть.. Бывает полная и частичная задержка мочи. При полной задержке мочи пациент не может самостоятельно помочиться. При частичной задержке мочи пациенты могут самостоятельно опорожнять мочевой пузырь, но этот процесс носит частичный характер и после каждого мочеиспускания в мочевом пузыре остается моча. Она носит название «остаточной». В урологии больше применим термин «хроническая задержка мочи». Данное состояние происходит в силу того, что детрузор не в состоянии преодолеть давление, которое возникает из-за препятствия оттоку мочи из мочевого пузыря. При прогрессировании данного состояния происходит потеря сфинктером возможности удерживать мочу в мочевом пузыре и наступает состояние «парадоксальной ишурии», когда при наличии задержки мочи, она по каплям покидает мочевой пузырь.
Острая задержка мочи — внезапно возникающее состояние, когда моча не идет, и это сопровождается частыми позывами и сильными болями.
При острой задержке мочи, отмечается сильная боль в связи с перерастяжением мочевого пузыря при безуспешных попытках помочиться. Растянутый мочевой пузырь выступает в виде большой упругой шаровидной опухоли в нижнем отделе живота. Необходимо дифференцировать от анурии (отсутствия выделения мочи). Причинами острой задержки мочи является наличие препятствий оттоку мочи, но при этом, как правило, происходит изменение этих условий в худшую степень.Причинами задержки мочи могут быть различные неврологические болезни (органические поражения головного мозга, повреждения спинного мозга, сдавливание спинного мозга). Кроме того, данное состояние наблюдается при спинной сухотке, поперечном миелите, опухолях позвоночника, рассеянном склерозе, истерии. При этом механического препятствия оттоку мочи в мочевых путях нет. Механические причины могут быть при так называемой инфравезикальной обструкции. Это — сужение уретры, склероз шейки мочевого пузыря, камни уретры, опухоли уретры, травмы уретры, ДГПЖ и.т.д.
ИМПЕРАТИВНЫЕ ПОЗИВЫ.
После возникновения желания помочиться, вам приходится бежать в туалет? Иногда вы и не добегаете. Императивные позывы нередко сопровождаются неудержанием мочи.