Первая помощь при инсульте
Содержание:
Что запрещено делать
Теперь вы знаете, что делать при инсульте
Но не менее важно знать, что нельзя делать при геморрагическом или ишемическом нарушении кровообращения головного мозга. Если человек потерял сознание, ни в коем случае его нельзя трясти (вообще, в любом случае больного запрещено трясти и бить по щекам)
Также нельзя поить или кормить пострадавшего, давать лекарства (кроме лекарственного препарата против гипертонии, если у человека слишком высокое давление). И самое главное – самому нельзя впадать в панику, так как пострадавшему требуется ваша помощь, на этом и нужно сконцентрироваться.
Как и чем лечить инсульт головного мозга: первая помощь
При подозрении на ОНМК запрещено предпринимать попытки самостоятельного лечения больного за счет определенных действий или применения лекарств. Необходим немедленный вызов бригады «Скорой помощи» с обязательным указанием диспетчеру данных и симптомов, подозрительных в отношении болезни.
Обычно в подобной ситуации проводится экстренная госпитализация, счет идет на минуты. В этот период квалифицированный врач может устранить опасные для жизни и здоровья симптомы и провести профилактику угрожающих последствий. Если подтверждается диагноз – решение принимается, исходя из типа патологического процесса (ишемический или геморрагический тип). Поставить точный диагноз можно по данным немедленно проводимого КТ или МРТ, анализов крови и дополнительных исследований.
Тактика лечения может различаться при разных видах патологии.
При геморрагическом типе задействуются нейрохирурги и врачи отделения ОРИТ (реанимации и интенсивной терапии).
- При разрыве сосуда и кровотечении формируется внутричерепная гематома, приводящая к отёку и сдавлению головного мозга. Это может привести к вклинению ствола мозга (место расположения сосудистого и дыхательного центров) в область большого затылочного отверстия (место, область соединения спинного и головного мозга) и остановке дыхательной и сердечной деятельности. При больших гематомах порой спасти человека может только операция с трепанацией черепа, удалением гематомы и перевязкой кровоточащего сосуда.
- При небольших гематомах врачи по ситуации решают, как действовать с конкретным пациентом. Обычно в данной ситуации используются диуретики (мочегонные) для уменьшения объема спинномозговой жидкости, окружающей череп: мощные медикаменты активизируют работу почек и выводят жидкость из организма. Также показана гемостатическая терапия с остановкой кровотечения из разорвавшегося сосуда в комбинации с кровезаменителями, которые способствуют нормализации показателей крови и улучшению питания тканей. Дополняют терапию ноотропными лекарствами, оптимизирующими кровоснабжение неповрежденных участков. За пациентом осуществляется постоянный мониторинг для исключения риска повторных кровотечений и увеличения размеров гематомы.
Несколько иначе происходит процесс при ишемическом типе заболевания.
Обычно им занимаются неврологи и врачи отделения реанимации. Используются препараты спазмолитического ряда, антигипертензивные средства, если спазм возник на фоне гипертонического криза, а также диуретики, заменители крови, улучшающие приток кислорода к тканям, и ноотропы.
При наличии тромбов в сосудах терапию дополняют тромболитиками, способствующими растворению образовавшегося в пораженном сосуде тромба, антиагрегантами, улучшающими текучесть крови и нормализующими кровоток. После устранения тромба из просвета сосуда назначаются медикаменты, улучшающие снабжение тканей головного мозга кислородом, витаминные и энергетические компоненты, нормализующие обмен веществ. Необходимы ноотропные, седативные препараты и анксиолитики, а также симптоматические средства, устраняющие факторы риска повторного приступа.
В ряде случаев прибегают к хирургическому вмешательству – удалению тромба.
Что делать до приезда скорой помощи
Первая помощь при инсульте до приезда скорой помощи крайне важна. Но, как уже было написано выше, предварительно следует определить, что у человека действительно инсульт, а не обычное опьянение (эти два состояния часто путают друг с другом). Поэтому врачи придумали специальный тест, который позволяет со 100% вероятностью определить наличие инсульта. Для этого больного необходимо попросить осуществить несколько действий, которые подробно описаны на картинке ниже. Если хотя бы 1 симптом положительный, необходимо начать оказывать первую помощь.

Алгоритм действий
Первая помощь при инсульте:
- Вызвать скорую медицинскую помощь.
- Уложить человека на кровать на спину, под голову подложить не высокую подушку.
- Если он без сознания, то повернуть голову набок (если его начнет тошнить, то есть риск захлебнуться рвотными массами, поэтому голову нужно повернуть).
- Расстегнуть стесняющую одежду, например, рубашку, галстук или ремень.
- Если на улице не холодно — открыть окно.
- Попытаться успокоить человека и постараться не отходить от него.
- Дождаться скорой медицинской помощи, после чего выполнять все указания врача / фельдшера.
Восстановление речи
Одна из последствий ишемического или геморрагического НМК – неспособность воспроизводить членораздельные предложения (при тяжелом повреждении центральных сосудов) или невнятное несвязанное бормотание (на фоне инсульта меньшего размера, локализованного в бассейне конечных ветвей питающих артерий). При этом слух остается сохранным.
Время имеет большое значение. Чем раньше будут начаты мероприятия, тем больше вероятность положительного исхода. На основании практических данных, наиболее выраженный эффект достигается в первый год при условии активной работы.
Это исключительно совместная деятельность – пациента, родственников и опытного квалифицированного врача-логопеда. Первоначальную помощь в состоянии оказать близкие люди. Для этого им нужно общаться, рассказывать новости, вовлекать в беседу, задавать вопросы, не оставлять их без ответа, не торопить его, потому что он заново учиться говорить. Понять человека после инсульта сложно за счет невнятной речи, но только общими усилиями ее можно восстановить.
Специалист подбирает техники, направленные на улучшение функционирования речевого аппарата:
- Упражнение, которые активно задействуют губы, язык.
- Использование карточек со словами, рисунками.
- Произношение слов по слогам.
- Прослушивание музыки, воспроизведение песен.
- На более поздних этапах – добавление скороговорок.
Заниматься следует ежедневно, быстрого результата не стоит ждать. В ПАНСИОНАТЕ для лежачих работают специалисты разных клинических направлений. В частности, в штате имеется врач-логопед, который помогает вернуть утраченную на фоне болезни способность разговаривать.
Особенности доврачебной помощи при инсульте
Для правильного оказания первой помощи при инсульте, рекомендуется изучить некоторые нюансы. К примеру, что делать, если у больного судороги, он потерял сознание или произошла остановка сердца.
При судорогах
При возникновении судорог пострадавшего нужно повернуть набок и обезопасить его от травм, убрав подальше все острые предметы. Необходимо придерживать его голову и подложить под неё что-нибудь мягкое. Если пошла пена изо рта, приподнимите голову так, чтобы человек не захлебнулся. Желательно между зубами вставить любой продолговатый предмет, обмотанный марлей или платочком, дабы избежать прикусывания языка.
При потере сознания
Если больной потерял сознание — не пытайтесь поднять его на кровать, лучше оставить его на полу, при этом повернув его набок. Положите под голову подушку и укройте пледом. Проверьте, в каком состоянии находится язык. При западании его следует вытащить наружу. Удалите все из ротовой полости, что может мешать нормальному дыханию (пища, слизь, кровь, слюна). Убедитесь, что человек дышит. В этом можно удостовериться по запотевшему зеркалу, которую подносят ко рту. При отсутствии дыхания требуются реанимационные мероприятия-искусственное дыхание и непрямой массаж сердечной мышцы.
При остановке сердца
Остановку сердца можно определить по отсутствии пульсации, прекращения дыхания, нестандартному цвету лица (бледность или синюшность), расширенным зрачкам, которые не реагируют (не сужаются) на свет.
Если скорая задерживается, и больной действительно не дышит, нужно незамедлительно приступить к сердечно-легочным реанимационным действиям. Желательно, чтобы они осуществлялись двумя людьми. Для спасения человека прежде всего необходимо обеспечить проходимость дыхательных путей (очистить рот от пены, слизи или рвотных масс) и сделать искусственное дыхание «рот в рот» чередуя с массажем сердца.
Реанимацию нужно проводить до тех пор, пока не восстановится сердцебиение и дыхание. Это можно понять по появлению пульса, возвращении реакции зрачка на световой раздражитель, по здоровому оттенку лица, самостоятельному дыханию с полноценным вдохом и выдохом.
Как помочь себе при инсульте
Если вы себя почувствовали плохо и недомогания очень напоминают симптоматику инсульта, немедленно звоните в «скорую», сообщите об этом любому человеку, позвав на помощь соседа или прохожего на улице. Далее необходимо действовать согласно стандартам оказания помощи при инсульте:
- Прежде всего, успокойтесь, откройте окна и входную дверь (чтобы бригада медиков смогла без труда войти в дом).
- Займите удобное положение на кровати, чтобы ваша голова была слегка приподнята. Если это случилось на улице, лягте спиной на ближайшую скамейку или же на тротуар, подложив под голову любой предмет, оказавшийся под рукой, будь то сумочка или верхняя одежда.
- Для улучшения дыхания освободите шею и грудную клетку от стесняющих атрибутов одежды (шарф, платок, галстук и т.п.).
- Лежите спокойно, не делайте никаких резких движений и дождитесь приезда «неотложки».
Конечно же помочь себе в такой ситуации иногда бывает непросто, поэтому не стесняйтесь просить помощи у других людей.
Что не следует делать
Существуют строгие правила, чего категорически запрещается делать при ОНМК. Если вы не являетесь квалифицированным специалистом, ваша задача- только позвонить в скорую и по возможности помочь больному, действуя в соответствии с общепринятой инструкцией.
При оказании первой помощи при инсульте запрещено:
- Кормить и поить больного. Кроме того, давать или вводить какие-либо фармакологические препараты.
- Использовать нашатырный спирт при потере сознания. Данный раствор способен вызвать остановку дыхания.
- Насильно разжимать сжатую челюсть человека при эпилептическом припадке. Излишнее давление может привести к травмам зубов, языка или челюстей.
- Перемещать пострадавшего с места на место, и тем более самостоятельно (без указания врачей) везти его в медучреждение. Транспортировка больного после инсульта должна осуществляться только в присутствии врача и специализированным транспортом, в котором есть все, что необходимо для оказания неотложной помощи.
Симптомы инсульта
Обратите внимание на наличие перечисленных ниже симптомов, если вы подозреваете, что у вас или у кого-то рядом может возникнуть инсульт. Также запомните, когда начались эти симптомы, поскольку их длительность может иметь значение для выбора лечения.. Основные симптомы:
Основные симптомы:
- Нарушение ходьбы.
- Нарушение речи и понимания слов.
- Паралич или онемение на одной стороне лица или всего тела. Вы можете почувствовать внезапное онемение, слабость или паралич на одной стороне тела. Попробуйте поднять обе руки над головой. Если одна рука начинает падать, у Вас может быть инсульт. Аналогичным образом, с одной стороны рот может спадать вниз при попытке улыбнуться.
- Нарушение зрения с одной или обеих сторон.
- Головная боль. Внезапная сильная «гром среди ясного неба» головная боль, которая может сопровождаться рвотой, головокружением или нарушением сознания.
Первичная нейропротекция
Направлена на прерывание быстрых механизмов глутамат-кальциевого каскада с целью коррекции дисбаланса возбуждающих и тормозных систем, активации естественных тормозных процессов. Первичную нейропротекцию начинают проводить с первых минут ишемии. К этому виду терапии относятся антагонисты глутаматных рецепторов. Эффективным неконкурентным антагонистом NMDA-рецепторов является магния сульфат, регулирующий кальциевый ток через вольтаж-чувствительные и агонист-зависимые каналы. Преимущество препарата – его безопасность, отсутствие значимых побочных эффектов. Вводить рекомендуется 25% раствор в дозе до 30 мл/сут.
Естественным активатором тормозных нейротрансмитерных систем служит глицин, обладающий нейротрансмиттерным и общеметаболическим действием. Он обеспечивает противоишемическую защиту мозга у больных с разной локализацией сосудистого поражения и различной степенью тяжести состояния. Рекомендуется эффективная доза препарата – 20 мг/кг массы тела (в среднем 1-2г/сут) сублингвально в первые дни инсульта.
Концепция «кальциевой гибели клетки» определяет интерес к группе препаратов – антагонистов потенциал-зависимых кальциевых каналов. В настоящее время из препаратов этой группы при лечении ОНМК используется нимодипин (нимотоп), который, проникая через гематоэнцефалический барьер, избирательно связывается со специфическими дигидропиридиновыми рецепторами. Эти рецепторы локализуются в ЦНС как на нейрональных и глиальных мембранах, так и в сосудистой стенке, что определяет наличие у нимотопа двойного эффекта – нейротропного и вазотропного действия. Достоверно доказана эффективность применения препарата с целью снижения риска развития констриктивно-стенотической артериопатии при субарахноидальном кровоизлиянии. По данным международных исследований, при лечении ишемического инсульта препарат эффективен в течение первых 12 ч, в более позднем периоде отмечалось ухудшение прогноза инсульта. Препарат может быть включен в комплексную терапию инсульта только у пациентов с высоким цифрами артериального давления (выше 220/120 мм рт.ст.), так как обладает вазодилатирующим эффектом и вызывает артериальную гипотонию, вследствие чего снижается перфузионное давление в мозге.
По результатам мета-анализа выявлена доказанная эффективность только цитиколина (цераксон).
ЦИтиколин (цераксон) – природное эндогенное соединение, которое является промежуточным звеном в реакциях синтеза фосфатидилхолина клеточных мембран. Механизмы действия цитиколина состоят в ослаблении накопления свободных жирных кислот на участках вызванного инсультом повреждения нервов, восстановлении нейронной мембраны за счет усиления синтеза фосфатидилхолина, восстановлении повреждённых нейронов за счет интенсификации производства ацетилхолина. В результате этих процессов достигаются защита клеток от повреждения, восстановление функциональной активности нейронов, улучшение двигательных функций.
Рекомендуемые дозы цераксона:
- в/в или в/м по 500-1000 мг 1-2 раза в день в зависимости от тяжести состояния, показан эффект уменьшения ишемического очага при дозировке 2000 мг в сут;
- максимальная суточная доза при парентеральном назначении 2000 мг, при пероральном приеме – 1000 мг;
Кроме того, было установлено, что применение цитиколина (цераксона) безопасно в острой фазе внутримозгового кровоизлияния. Данный результат позволяет использовать препарат при остром инсульте на догоспитальном этапе и при невозможности уточнения характера инсульта.
Что делать, если приступ произошел в закрытом помещении

Если признаки приступа появились у человека вне дома, например в офисе или торговом центре, окружающие могут оказать экстренную помощь при инсульте до приезда скорой:
- Уложите больного в горизонтальном положении. Если человек потерял сознание и упал, нужно оставить его также в горизонтальном положении и придать ему удобную позу. В данной ситуации самостоятельно проверьте, дышит ли пострадавший. В случае если есть сбои дыхания, больного кладут на бок и освобождают ротовую полость от рвотных масс, остатков еды, жвачки, съемных зубных протезов. Не передвигайте больного в поисках лучшего места, так как это может только навредить ему.
- Облегчить дыхание. Для этого нужно освободить шею человека от тугой одежды, украшений, расстегнуть ремень, снять галстук и обеспечить приток свежего воздуха, открыв окно. Попросите окружающих разойтись.
- Если в офисе, магазине или дома есть тонометр и глюкометр, измерьте давление и уровень сахара и запишите показания. В будущем эти данные будут важны врачам скорой помощи. Если у человека слишком высокое давление, то голову пострадавшего немного приподнимите, если низкое — оставьте его в ровном горизонтальном положении.
- Постарайтесь успокоить пострадавшего и быть с ним рядом до приезда врачей.
- Что делать при инсульте до приезда скорой с документами? Во время ожидания бригады срочной медпомощи вам стоит отыскать и приготовить нужные бумаги: личный паспорт, полис медицинского страхования, припомнить и записать значимые особенности состояния больного — наличие каких-либо аллергических реакций, болезней и пр.
- При возникновении судорог уложите человека на бок, немного придерживая голову (чтобы не было травмы). Многие врачи советуют обмотать расческу или ложку тканью и положить в рот, чтобы язык не западал непосредственно во время приступа.
- Если сердцебиение или дыхание остановилось, нужно начать экстренную реанимацию — искусственное дыхание и непрямой массаж сердца — и проводить ее до восстановления функции либо до приезда бригады скорой помощи.

При инсультном приступе врачи не разрешают разжимать крепко сведенные судорогой пальцы рук, насильно выпрямлять руки или ноги. Во время геморрагического или ишемического инсульта первая помощь до приезда скорой не предполагает удержание больного. Человека нельзя держать за руки, так как это может привести к перелому или вывиху.
Не оставляйте больного перед или во время приступа без наблюдения. До прибытия бригады скорой медицинской помощи не разрешайте ему самостоятельно передвигаться, даже если он убеждает вас, что чувствует себя хорошо. Состояние пострадавшего может резко ухудшиться в любой миг. Помните, что у человека есть нарушение мозговой деятельности и ему нужна срочная медицинская помощь.
Способы из древности
Некоторые считают, что для облегчения состояние человека перенесшего инсульт, нужно снизить кровяное давление, произведя легкое кровопускание. Таким способом пользовались целители на протяжении многих столетий.
Чтобы это проделать, достаточно положить больного в удобную позу и при помощи иголки сделать проколы на кончиках пальцев, немного отступая от ногтевой пластины. В этом месте кровь будет стекать небольшими каплями, постепенно снимая давление, оказывая препятствие дальнейшему кровоизлиянию в мозг, усугублению болезни и ее проявлениям.
Китайские целители успешно применяют методы иглоукалывания при инсульте. Более ощутимый результат лечения иголкой больного с инсультом, вызванного ишемическими проявлениями. Чем ранее начинается воздействие иглы на больного, тем меньше срок восстановления.
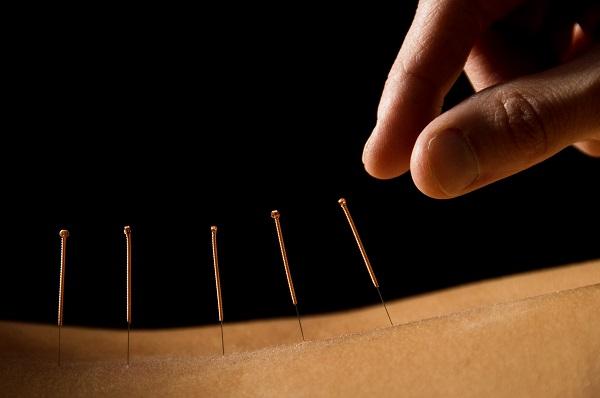
Тончайшие иглы вводятся в определенных местах тела пациента и остаются в таком положении на протяжении некоторого времени (15-30 минут). Перед введением, иглы тщательно стерилизуются и обеззараживаются. Должно быть выполнено несколько курсов лечения по 10-15 процедур.
Клиническая картина
Инсульт может проявляться внезапно или развиваться в течение нескольких часов или суток. Кровоизлияния в головной мозг часто проявляются полным комплексом симптомов, а пациент редко находится в сознании до приезда бригады скорой помощи. У него может наблюдаться ощущение онемения части лица или конечностей, острая головная боль или дискомфорт за глазами. Пульс может учащаться или становиться слишком медленным. При ишемическом инсульте сипмтоматика может быть выражена слабо, но от этого фактора не зависит степень опасности приступа для человека.
Памятка для диагностики инсульта
Важно распознать инсульт сразу, даже если он не проявляется острой симптоматикой. Стертое течение характерно для ишемического приступа — пациент часто находится в сознании и жалуется только на кратковременную головную боль или простое ухудшение самочувствия
В такой ситуации следует попросить больного выполнить несколько простых заданий:
- улыбнуться — при инсульте улыбка может быть неровной, а один из углов рта часто опущен книзу;
- одновременно поднять вверх две руки либо две ноги — у пациента редко получается выполнить движение синхронно, одна из конечностей будет отставать;
- артикуляция — возникают трудности с произношением даже простых словосочетаний, речь может становиться медленной и непонятной.
При соответствии хотя бы одного из этих признаков необходимо срочно вызывать скорую помощь. Врачи Клинического Института Мозга настаивают — при подозрении на инсульт важна своевременная госпитализация, и этот фактор может оказаться решающим при определении прогноза. В некоторых случаях симптомы проявляются разово, а затем становятся менее явными — это характерно для переходящего нарушения мозгового кровообращения.
Характерные симптомы острой стадии инсульта
Клиническая картина острой стадии инсульта отличается, в зависимости от причины его развития и локализации основного очага. Как правило, при ишемическом инсульте она менее выражена, но могут быть исключения. Для дифференциации различных видов приступа может пригодиться сводная таблица.
|
Признак |
Ишемический |
Геморрагический |
Субарахноидальное кровоизлияние |
|
Начало приступа |
Медленное |
Несколько минут или часов |
Несколько минут |
|
Головная боль |
Слабо выражена |
Очень сильно выражена |
|
|
Рвота |
Редко |
Характерна |
|
|
Повышение артериального давления |
Характерно |
В большинстве случаев |
Не во всех случаях |
|
Потеря сознания |
Не характерна |
Часто, на длительное время |
На непродолжительное время |
|
Повышенный тонус затылочных мышц |
Редко |
Часто |
Всегда |
|
Различные расстройства речи |
Часто |
Не характерно |
|
|
Кровоизлияние в сетчатку глаза |
Редко |
Иногда |
Часто |
Диагностика инсульта в домашних условиях может быть затруднительна, если клиническая картина выражена недостаточно ярко. Однако, любые изменения в поведении, которые указывают на нарушение мозгового кровообращения, могут быть первыми признаками
Важно не терять времени и сразу обращаться к медикам — только так есть вероятность оказать своевременную помощь и избежать опасных последствий инсульта
Причины формирования и механизм развития патологии
Поражение мозга инсультом, на сегодняшний день, является одной из наиболее часто встречающихся причин инвалидизации населения – об этом говорят данные Всемирной Организации Здравоохранения. Примерно 70-80% людей, перенёсших инсультное состояние, становятся инвалидами, из которых 20-30% требуют постоянного ухода со стороны.
Мужчины и женщины подвержены развитию патологии примерно одинаково, а вероятность наступления инсульта растёт по мере достижения человеком возраста 30-35 лет и старше.
Почему может развиваться инсульт? Общий принцип развития патологии состоит в наличии нарушений в работе сосудистой системы, которые непосредственно сказываются на кровообращении в мозге. Весомую роль в развитии инсульта играют такие факторы, как артериальная гипертензия, атеросклероз сосудов, ишемическая болезнь сердца – на фоне перечисленных заболеваний может развиться апоплексия, если этому способствует неправильное питание, курение, употребление алкоголя, частые стрессы, приём гормональных контрацептивов, дислипидемия. Причём стрессы и употребление контрацептивов негативно сказываются именно на женском организме. Для женщин также опасно ожирение, для мужчин более актуальна проблема алкоголизма. Если у родственников в анамнезе есть перенесенные инсульты, это также повышает вероятность поражения мозга.
Что касается механизма развития инсультов, каждый из известных медицине типов патологии формируется по-разному. Так, ишемический и геморрагический инсульт характеризуются принципиально отличающимися друг от друга механизмами появления. Ишемический тип повреждения встречается примерно в 4 раза чаще, чем геморрагический.
Ишемический инсульт ещё называется инфарктом мозга – он развивается в результате нарушения проходимости церебральных артерий. Из-за недостаточного кровоснабжения у человека появляется длительная ишемия мозга, после чего в тканях органа начинаются необратимые изменения, затрагивающие зону кровеносного обмена поражённой артерии.
Геморрагический инсульт формируется несколько по другой схеме – в результате атравматического разрыва мозгового сосуда происходит кровоизлияние в ткани мозга.
Ишемические инсульты более характерны для людей в возрасте старше 55 лет, в то время как геморрагический тип патологии случается и у более молодых лиц.
Лечение инсульта
Неотложная терапия инсульта зависит от его типа — ишемический или геморрагический инсульт.
Ишемический инсульт
Для лечения ишемического инсульта врачи должны быстро восстановить приток крови к мозгу.
Лечение с помощью препаратов. Терапия с использованием препаратов для разжижения крови должна начаться в течение 4,5 часа — и чем скорее, тем лучше. Это улучшает шансы на выживание и уменьшает осложнения инсульта. Для этого используют:
Другие препараты, разжижающие кровь, такие как варфарин, гепарин и клопидогрель также могут использоваться, но не для экстренного лечения.
При лечении ишемических инсультов часто необходимо проведение процедур, которые должны быть выполнены как можно быстрее. Это следующие процедуры:
- Использование тканевого активатора плазминогена (ТАП) с доставкой прямо к мозгу. Врачи могут использовать катетеры для введения этого препарата в мозг.
- Механическое удаление сгустка. Врачи также использовать катетер для маневров в мозге с механическим удалением тромба.
Другие процедуры. Чтобы уменьшить риск повторного инсульта или ТИА, врач может рекомендовать процедуры для открытия суженных бляшками артерий. Они могут включать:
- Эндартерэктомия сонных артерий, при этой процедуре хирург удаляет бляшки, блокирующие сонные артерии в области шеи. Заблокированную артерию открывают, бляшки удаляют. Процедура может снизить риск ишемического инсульта. Однако, каротидная эндартерэктомия сама по себе может также вызвать инсульт или сердечный приступ, способствуя образованию сгустка крови. Для уменьшения риска инсульта используют специальные фильтры в стратегических точках тока крови.
- Ангиопластика и стентирование. Ангиопластика — другой метод расширения артерий, ведущих к мозгу, как правило, сонных артерий. В этой процедуре используется баллон-катетер, который надуваясь, приводит к сжатию бляшек и расширению артерий. Чаще используют стентирование с постановкой в суженных участках артерий специальных металлических трубок (стентов), которые остаются в артерии, предотвращая ее сужение. Установка стента в артерии мозга (внутричерепное стентирование) аналогична стентированию сонных артерий.
Геморрагический инсульт
При неотложной терапии геморрагического инсульта основное внимание отводят контролю кровотечения и снижению давления в мозге.
Чрезвычайные меры. Если вы принимаете варфарин или антитромбоцитарные препараты для предотвращения образования сгустков, такие как клопидогрель (Plavix), вам могут перелить кровь или назначить препараты для противодействия последствиям варфарина или клопидогреля. Может возникнуть потребность в препаратах для снижения кровяного давления. Использование аспирина и тканевого активатора плазминогена запрещено, поскольку может ухудшить кровотечение.
Лечение кровоизлияния обычно включает в себя постельный режим. Если участок кровотечения большой, может потребоваться операция для удаления крови и ослабления давления на мозг.
Хирургическая реконструкция кровеносных сосудов. Хирургия может быть использована для восстановления определенных нарушений кровеносных сосудов, связанных с геморрагическим инсультом. Врач может рекомендовать одну из этих процедур после инсульта или при высоком риске спонтанного разрыва аневризм или артериовенозной мальформации (АВМ):
- Клипирование аневризмы. Крохотные зажимы размещаются в основе аневризмы, изолируя ее от кровотока в артерии. Это может уберечь аневризму от разрыва или предотвратить повторное кровотечение из аневризмы. Клип остается на месте постоянно.
- Эмболизация аневризмы. Эта процедура является альтернативой клипированию аневризм. Хирурги используют катетер для маневров внутри аневризмы.
- Хирургическое удаление АВМ. Хирургическое удаление небольших АВМ в доступных частях мозга может устранить риск разрыва и снизить общий риск геморрагического инсульта. Это не касается слишком больших АВМ и находящихся глубоко внутри мозга.
В чем разница между геморрагическим и ишемическим инсультом?
Инсульт – нарушение кровообращения, приводящее к гибели нервных клеток. При этом возникает ограничение мозговой деятельности, проявляющееся определенной неврологической симптоматикой. По данным статистики в 70% случаев при соответствующем уходе возможно максимальное восстановление. Также на эти цифры влияет тип инсульта, объем поражения. Ключевой момент – «терапевтическое окно», это время после появления клинических признаков до момента оказания медпомощи.
Выделяют два вида – ишемический и геморрагический. У каждого есть свои особенности.
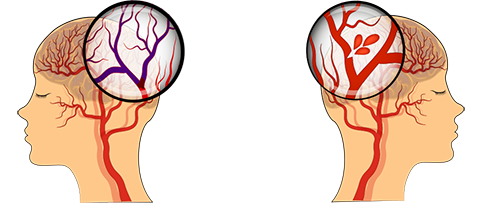
При инсульте ишемического характера происходит перекрытие просвета питающего сосуда, при этом участок мозга не получает достаточное количество кислорода и повреждается. Если зона с преимущественным задействованием периферических сосудистых веточек, то через 2 или 3 месяца, при наличии лечения, утраченные функции возвращаются.
При геморрагическом инсульте стенка сосуда разрывается, кровь распространяется в ткани. При глубокой локализации гематомы есть опасность распространения во внутреннюю желудочковую систему, что требует оперативного вмешательства, длительного нахождения в нейрохирургическом стационаре.
Восстановлению подлежат оба варианта. Большое значение небезосновательно придается реабилитации, которая сегодня достигла высокой эффективности.