Полипы в матке: как лечить?
Содержание:
Лечение
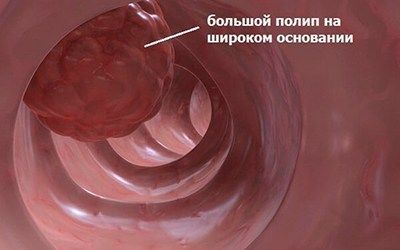
Единственный действенный способ избавления от полипов – их хирургическое удаление. У подавляющего большинства пациентов эту процедуру (полипэктомию) проводят во время обследования толстой кишки. Она очень быстрая и безболезненная. При обнаружении полипа врач направляет к нему инструмент, вводит в стенку кишечника под полип немного жидкости, чтобы стали хорошо видны границы новообразования. Затем специальной насадку-петлей захватывает полип, затягивает его ножку и отрезает от стенки кишечника, пропуская по петле электрический ток.
Большие полипы могут потребовать операции. По возможности врачи стараются обойтись методиками с минимальным вмешательством – микроинвазивной лапароскопической хирургией. При этом эндоскопы, оснащенные всеми необходимыми насадками-инструментами, вводят через маленькие отверстия в брюшной стенке.
В очень редких случаях, когда полипов слишком много, их удаляют вместе с пораженным участком кишечника. Это сложная операция, требующая подготовки и длительного восстановления.
Если внешний вид полипа (размер, форма) вызывает у врача подозрение на возможное злокачественное перерождение, то на месте его бывшего прикрепления делают небольшую «татуировку». Такие метки помогают во время последующих скрининговых исследований найти подозрительные в прошлом области и тщательно их осмотреть.
Все удаленные ткани направляют на гистологическое исследование. По строению ткани врач-гистолог может определить тип полипа, выявить начальные признаки малигнизации. Эта информация позволит лечащему врачу определить прогноз и схему профилактических осмотров.
Стадии развития новообразований
Степень выраженности признаков и симптомов напрямую зависит от стадии заболевания. Когда новообразование небольшое, признаком его появления является чувство заложенности. Этот симптом выглядит как начало простуды, поэтому зачастую на этой стадии диагностикой и лечением наростов человек не занимается. Лечение сводится к использованию сосудосуживающих капель, которые в итоге не помогают. В этот период организм более уязвим к всякого рода инфекциям, и могут случиться отиты, ангины и прочие воспалительные заболевания ЛОР-органов.
На следующей стадии появляются такие симптомы, как потеря обоняния и появление гнусавости в голосе. Если новообразование перекрывает отверстие слуховой трубы, появляются признаки нарушения слуха.
На третьей стадии симптомы болезни проявляются интенсивнее всего. Выделения из носа, головные боли, постоянная заложенность, дыхание через рот — всё это признаки того, что полип достиг внушительных размеров.
Симптомы заболевания, на самом деле, не так безобидны, как выглядят. Чтобы от них избавиться необходимо обязательно обратиться к ЛОР-врачу за назначением грамотного лечения.
Лечение полипов матки
Иногда при возникновении осложнений потребуется медицинское вмешательство. Если появляются такие симптомы, как сильное и продолжительное кровотечение, сильная боль, не прекращающаяся больше двух суток, неприятно пахнущие темные выделения, повышенная температура, необходимо обратиться к врачу. Увы, после удаления маточных полипов никто не гарантирует, что о патологическом изменении эндометриальных тканей можно будет забыть навсегда. В некоторых случаях после проявления рецидива требуется повторное лечение. После удаления полипов в матке следует пройти курс приема гормональных препаратов, чтобы полностью восстановить в организме гормональный фон.
После удаления полипов следует выполнять рекомендации врача: занятия сексом возобновить через 2 недели, не спринцеваться, не использовать тампоны, только прокладки, не принимать ванну, только душ, при боли или появлении температуры, неприятных выделений, следует обратиться к врачу.
Лечение полипов матки без операции также возможно в некоторых случаях. При отказе пациентки от оперативного вмешательства используется медикаментозное лечение, основанное на подавлении пролиферативных процессов в эндометрии, назначаются препараты нескольких групп. С помощью КОК (комбинированных оральных контрацептивов), назначаемых пациенткам детородного возраста не старше 35 лет и девушкам в подросткового возраста с нерегулярным менструальным циклом, получают хорошие результаты лечения железистых или железисто-кистозных образований. В экстренных случаях девочкам-подросткам с маточным кровотечением врач может назначить ударную дозу препаратов в виде приема сразу нескольких таблеток в сутки, далее дозировка снижается до нормального режима приема лекарств. Обычно длительность курса лечения — 21 день. В случае неэффективности гормональной терапии и продолжения кровотечения прибегают к оперативному методу удаления полипов.
Следующая группа препаратов, активным веществом которых является женский половой гормон прогестерон, определяется как гестагены. Длительное лечение на протяжении 3-6 месяцев устанавливает гемостатический эффект и нормализует эндокринную систему организма.
Одна из самых результативных групп препаратов для лечения гиперплазии эндометрия — это агонисты гонадотропин рилизинг-гормона. Назначаются они, как правило, женщинам после 35 лет в период менопаузы. Чаще всего их используют при тотальной гиперплазии, но в некоторых случаях могут применяться при наличии очаговых проявлений.
Если в результате лабораторных анализов выявляют, что патогенные возбудители и полипы развиваются совместно с хроническими инфекционными заболеваниями органов, на начальном этапе проводят курс антибактериального лечения. Как дополнение к гормонотерапии добавляют прием витаминно-минеральных комплексов, особенно важен прием витаминов группы В, железа, которые восстанавливают кровопотери. При выявлении признаков железодефицитной анемии полезно будет применение железозаместительной терапии, диетотерапии, прием седативных средств, использование физиотерапевтических процедур.
Если консервативное лечение неэффективно, целесообразнее будет провести оперативное вмешательство.
Прогноз и профилактика полипов матки
Состояние репродуктивной функции каждой женщины зависит от частоты профилактических осмотров врача-гинеколога. Как и любое заболевание, полипы матки лечатся быстрее и эффективнее, если они выявлены на ранней стадии. Тем более они склонны к рецидивам и перерождению в злокачественное образование. Поэтому все пациентки с рецидивом полипов должны состоять на учете под наблюдением гинеколога. Так как причинами, которые могут провоцировать появление полипов, являются несвоевременно и не полностью вылеченные хронические половые инфекции, травмирование, аборты, избыточный вес и т.д., профилактика полипов матки заключается в своевременном лечении инфекционно-воспалительных заболеваний, использовании презервативов для защиты от болезней, передающихся половым путем, правильного приема гормональных препаратов, недопущение абортов, регулярное (не менее 2 раза в год) посещение гинеколога.
Если полипы матки не лечить, последствия для здоровья женщины будут серьезными: бесплодие, выкидыши, сбой гормонального баланса, нарушение работы желез, которые отвечают за секрецию, в тяжелых случаях — рак.
Причины полипов матки
Медики не могут дать однозначный ответ на вопрос, какие причины вызывают появление полипов. Существует несколько версий.
- Гормональные нарушения. Высокое количество гормонов эстрогенов в крови женщины вызывают рост внутреннего слоя матки. Это может проявляться в виде полипов или равномерного разрастания участков слизистой (гиперплазии эндометрия). Недостаток другого женского гормона – прогестерона приводит тому, что полипы растут очень активно.
- Разрастания сосудов. Если по какой-то причине сосуд закупоривается или разрастается, то вокруг него начинают размножаться клетки эпителия.
- Воспалительные процессы в половых органах (эндометриоз, цервицит). Когда возникает воспаление в матке, то в ее тканях появляется много иммунных клеток – лейкоцитов. Они уничтожают инфекцию, но одновременно и вызывают рост клеток эндометрия.
- Аборты или неудачные выскабливания. Плохо проведенные медицинские процедуры могут стать причиной эрозий и усиленного роста клеток на отдельных участках слизистой матки.
- Заболевания эндокринных желез. Работа всех желез в организме взаимосвязана. Поэтому нарушения в щитовидной железе, печени или надпочечниках вызывают сбой в работе яичников и излишнюю выработку половых гормонов.
- Сахарный диабет и повышенное артериальное давление. Эти болезни нарушают кровообращение в мелких капиллярах. А там, где клетки не получают кислорода и питательных веществ, они начинают меняться и могут начать усиленно делиться.
- Лишний вес. Доказано, что жировая ткань не просто откладывается под кожей и в клетках органов. Она еще и может вырабатывать гормоны эстрогены, которые провоцируют рост полипов.
- Наследственность. Склонность к росту полипов в матке передается по наследству. Поэтому, если у матери были полипы, то ее дочери должны быть особо внимательны к своему здоровью.
- Малоподвижный образ жизни приводит к застою крови в тазовых органах. К матке и яичникам поступает меньше кислорода и это нарушает производство гормонов и размножение клеток.
- Прием тамоксифена. Этот препарат применяется для лечения опухолей. Он блокирует рецепторы, которые отвечают за чувствительность к половым гормонам. У некоторых женщин это лекарство может вызвать рост полипов.
Механизм развития полипа матки Все начинается с того, что нарушается работа яичников, и они выбрасывают в кровь слишком много эстрогена. Если в норме этот гормон управляет женским организмом только первые две недели менструального цикла, то теперь он вырабатывается без остановки. В результате эндометрий разрастается. Его отдельные участки не отслаиваются во время месячных, а остаются в матке. Так продолжается на протяжении нескольких циклов. На этом месте появляется небольшой вырост. Постепенно в него прорастают сосуды и волокна соединительной ткани – так формируется полип.
Диагностика
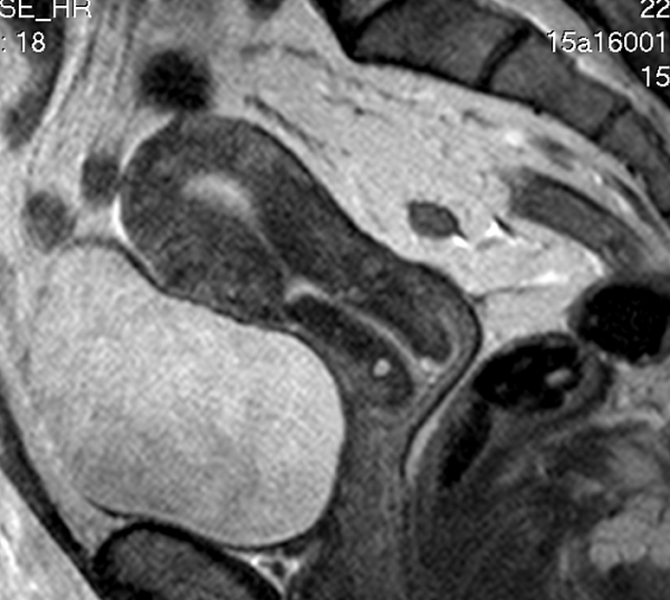
В основном полипы выявляют во время планового обследования толстого отдела кишечника. Это связано с тем, что симптомы не отмечаются либо характерны для многих патологий: геморроя, воспалительных заболеваний кишечника, язвенной болезни. Анализ кала может показать наличие крови, анализ крови – низкое содержание эритроцитов. Но эти показатели тоже неспецифичны. Крупные полипы обнаруживаются при МРТ или КТ. Оба метода безболезненны, удобны, но не выявляют мелкие (менее 1 см) новообразования.
Поэтому при подозрении на полипы толстой кишки или при плановых проверках пациенту назначают одно из двух обследований:
- колоноскопию – наиболее чувствительный тест, во время которого врач имеет возможность осмотреть внутреннюю поверхность кишечника при помощи гибкой трубки с видеокамерой на конце – эндоскопа. Его вводят в прямую кишку через анальное отверстие, и на большом экране можно рассмотреть всю поверхность толстой кишки. Кроме видеокамеры, эндоскоп оборудован микроинструментами. Поэтому нередко полипы удаляют прямо во время процедуры. Также врач может отобрать небольшой кусочек кишечника из подозрительной области и отправить его на гистологическую диагностику;
- гибкую сигмоидоскопию – сокращенный вариант колоноскопии, во время которого обследуют только прямую кишку и частично сигмовидную при помощи гибкой трубки длиной 35-60 см с видеокамерой – сигмоидоскопа.
Подготовка к процедуре
Перед колоно- или сигмоидоскопией необходимо провести подготовительные процедуры. Они очищают кишечник от каловых масс, делая его доступным для тщательного осмотра. Для этого необходимо:
- Обсудить с доктором и отрегулировать прием любых лекарств, которые пациент обычно принимает, не менее чем за неделю до процедуры. Врача надо проинформировать об имеющихся заболеваниях, прежде всего о сахарном диабете, высоком артериальном давлении или проблемах с сердцем.
- Накануне дня исследования нельзя есть твердую пищу. Можно пить воду, чай и кофе без молока или сливок, бульон. Следует воздержаться от красных напитков, остатки которых могут быть ошибочно приняты врачом за кровотечение. Ночью перед исследованием нельзя ни есть, ни пить.
- Прием слабительного (таблеток или жидкости) по схеме, предложенной врачом. Как правило, лекарство принимают вечером накануне исследования, а иногда ещё и с утра в день процедуры.
- Очистительные клизмы. Лучше всего накануне вечером и за несколько часов до процедуры.
Лечение полипов – полипэктомия
«Нет полипа – нет риска» – вот главный принцип лечения полипов. Большинство полипов не являются злокачественными, однако, к сожалению, никто не может точно сказать, какой полип превратится в рак, а какой останется безвредным, поэтому подход прост: все полипы следует удалить, и чем раньше это произойдет, тем лучше.
Есть несколько способов сделать полипэктомию:
- Удаление пинцетом или проволочной петлей – в этом случае полипэктомия выполняется во время колоноскопии. Если полип длиннее одного сантиметра, под него вводят жидкость. Образование высоко поднимается, что позволяет ему изолироваться от окружающих тканей и облегчить его удаление.
- Минимально инвазивная хирургия – Чрезмерно большие полипы или полипы, которые невозможно удалить безопасно, следует удалять лапароскопическим способом во время колоноскопии. Это малоинвазивная процедура.
- Полная проктоколэктомия – при врожденных патологиях из-за большого количества полипов невозможно удалить их по одному, поэтому врач полностью иссекает большую и прямую кишки.
Лечение и наблюдение не заканчиваются удалением полипов, особенно если полип неопластический и большой. По статистике в тридцати случаях из ста происходит регенерация сухожилия, поэтому наблюдение после полипэктомии необходимо.
Колоноскопия рекомендуется после резекции полипа:
- 5-10 лет спустя, если у вас был только один или два небольших полипа;
- Через 3 года, если у вас было больше двух или хотя бы 1 см полипа аденомы;
- 3 года, если у вас было более десяти аденом;
- 6 месяцев, если у вас была очень большая аденома или аденома, которую нужно было удалить по частям.
Кстати, считается, что аспирин и нестероидные противовоспалительные препараты снижают риск рецидива полипов, но принимать их можно только по рецепту врача и ни в коем случае – произвольно.
Причины возникновения заболевания
Точных данных относительно причин эндометриоза у женщин на данный момент нет. Ученые выдвигают различные теории, объясняющие, почему происходит эктопия клеток эндометрия. Наиболее вероятными предпосылками к развитию данной патологии являются:
Гормональные дисбалансы
У женщин с эндометриозом наблюдается изменение гормонального фона. В их крови меняется соотношение лютеинизирующего и фолликулостимулирующего гормонов, пролактина (Prolactinum) и андрогенов. Однако неизвестно, что является первичным – приводит ли гормональный дисбаланс к эндометриозу или же сам эндометриоз становится причиной изменения выработки гормонов.
Поздняя реализация репродуктивной функции
Из-за того, что большинство современных женщин задумывается о беременности ближе к 30-35 годам и не рассматривает возможность рождения более одного ребенка, в течение жизни они имеют около 500 менструаций. До развития эмансипации женщины начинали рожать намного раньше и в основном имели нескольких детей. За счет этого количество их менструальных циклов было равно 50-70 на протяжении всей жизни, а срок физиологической аменореи (отсутствия менструаций во время беременности, после родов и во время кормления грудью) составлял не менее 2 лет после каждого ребенка.
Наследственность
Считается, что вероятность наследственной передачи предрасположенности к эндометриозу повышает шансы на развитие патологии в 3-5 раз.
Снижение защитных сил организма
В нормальных условиях любые клетки, находящиеся не на своем привычном месте, самоуничтожаются иммунной системой. Однако если защитные силы организма функционируют недостаточно хорошо, перемещенные клетки эндометрия без препятствий имплантируются в ткани других органов.
Ретроградная (обратная) менструация
Согласно одной из теорий причиной развития заболевания является заброс менструальной крови через маточные трубы в брюшную полость. В результате подобной транспортировки клетки эндометрия могут имплантироваться в мышечную ткань брюшины, прорастать в ней и приводить к эндометриозу.
Ретроградная (обратная) менструация
Врожденная склонность к эктопии клеток эндометрия. В некоторых случаях нетипичное расположение эндометрия наблюдается еще на этапе внутриутробного развития эмбриона. В результате этого девочка рождается с врожденным заболеванием, что обусловлено нарушением закладки органов в эмбриональном периоде.
Возрастная статистика по развитию эндометриоза
Метаплазия
Под метаплазией (Мetaplasia) подразумевается способность клеток ткани видоизменяться. Сторонники данной теории считают, что клетки эндометрия, попадая из матки в брюшную полость, трансформируются в другую ткань, представленную кубическим и цилиндрическим эпителием. При этом они сохраняют способность к циклическому обновлению, характерную для маточного эндометрия: во второй половине менструального цикла наблюдается их уплотнение и увеличение кровоснабжения.
Неблагоприятная экологическая обстановка
Загрязнение окружающей среды влияет на гормональный фон человека. В свою очередь гормональный дисбаланс способен привести к развитию заболевания. Считается, что эта болезнь чаще встречается у жительниц промышленных мегаполисов, чем у женщин, проживающих в сельской местности.
Мнение эксперта
Некоторые женщины ошибочно считают, что эндометриозом можно заразиться от другого человека. Однако это невозможно: данное заболевание имеет неинфекционную природу, следовательно, не может передаваться от человека к человеку.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Симптомы
Симптоматика похожа при полипах любых видов. Пока образование небольшое, в самом начале может не быть симптомов. Но со временем полипы увеличиваются, и тогда появляется такая клиническая картина:
- циклические и ациклические кровотечения из матки
- болевые ощущения при критических днях, коричневые выделения перед менструацией
- обильные менструации
- кровотечения у женщин в менопаузальном возрасте
- боль при коитусе
- выделения крови из половых органов после совокупления
- кровяные выделения между месячными
Симптомы при частых кровотечениях из матки:
- слабость
- бледная кожа
- головокружения
- анемия
Признаки крупных полипов в матке:
- болевые ощущения при сексе
- схваткообразные боли
- слизистые бели
- боли в нижней части живота
Полипы у женщин репродуктивного возраста могут привести либо к бесплодию, либо к прерыванию. Если удалось зачать ребенка, то роды могут случиться преждевременно. Симптомы рассматриваемой патологии схожи с таковыми при эндометриозе и при миоме. Потому нельзя самостоятельно ставить себе диагноз. Квалифицированный гинеколог должен назначать обследования и поставить точный диагноз.
Причины появления полипов прямой кишки
Причины возникновения полипов неоднозначны, провоцирующими факторами являются:
- психо-эмоциональные нарушения;
- хроническое воспаление слизистой оболочки кишечной стенки;
- наследственный фактор;
- плохая экология;
- гиподинамия (низкая двигательная активность);
- неправильное питание, низкое содержание растительной клетчатки в пище.
Также существуют теории, что полипы могут появиться в результате хронических воспалительных заболеваний в толстой кишке. Риск образований полипов возрастает при таких заболеваниях, как:
- язвенный колит;
- энтерит;
- дизентерия;
- геморрой;
- частые запоры и расстройства пищеварительной системы;
- наследственная предрасположенность;
- вирусные заболевания;
- излишнее употребление животных жиров;
- злоупотребление курением и алкоголем;
- возраст.
1
Диагностика полипоза в МедикСити
2
Диагностика полипоза в МедикСити
3
Диагностика полипоза в МедикСити
Симптомы полипов прямой кишки
Характерных симптомов полипов прямой кишки (а также толстой и ободочной кишки) не существует. Заболевание долгое время может протекать бессимптомно. Симптомы появляются, если опухоль травмирована или месте ее образования появился воспалительный процесс. Выделяют следующие симптомы полипов прямой кишки:
- анальный зуд;
- частые позывы в туалет, боль при дефекации, присутствие крови и слизи в стуле;
- кровотечения при травмировании полипа;
- озноб, повышенная температура при появлении воспалительного процесса;
- выпадение полипа на ножке во время дефекации (человек чувствует боль, так как полип ущемляется сфинктером) и др.
Существует прямая зависимость от размеров полипов и выраженности проявления заболевания. При полипах, превышающих 2-3 и более сантиметров (например, при ворсинчатых аденомах), у пациента могут наблюдаться следующие проявления:
- примесь крови в кале;
- патологические примеси в виде слизи;
- боли в животе;
- запоры и чувство инородного тела в заднем проходе при появлении крупных полипов в кишке, которые мешают прохождению каловых масс;
- похудание и истощение организма с выраженными водно-электролитными нарушениями (при гигантских полипах).
Если при подобных симптомах больной не обратится за помощью к врачу-проктологу, то могут появиться серьезные осложнения полипов. У человека появляется слабость, снижается гемоглобин. Инфицирование полипов ведет к образованию анальных трещин, парапроктита. Заболевание полипом прямой кишки относится к предраковым состояниям кишечника и может перерасти в злокачественную опухоль.
Если верить строгой медицинской статистике, то каждый пятый полип может переродиться в раковую опухоль. Поэтому необходимо обязательное наблюдение и при необходимости удаление полипов в прямой кишке!
1
Аноскоп
2
Аноскоп
3
Гастроскопия в МедикСити
Причины эндометриоза
В современной гинекологии существует несколько точек зрения на причины возникновения заболевания.
Таким образом, в группу риска эндометриоза попадают многие женщины с ретроградными менструациями. Определить наличие или отсутствие ретроградной менструации довольно легко — достаточно консультации у профессионального гинеколога, которую вы можете получить в нашем медицинском центре «Евромедпрестиж». При этом все же не каждая женщина, у которой обнаруживается подобная особенность, болеет эндометриозом. На сегодняшний день ключевыми моментами, существенно повышающими предрасположенность к эндометриозу, считаются:
- некоторые особенности строения маточных труб, выявляемые при обследовании
- наследственные факторы
- различные нарушения в иммунной системе организма.
Генетическую предрасположенность к эндометриозу первыми обнаружили ирландские ученые. Анализ жалоб большого числа пациенток, а также их родственниц позволил выявить определенные закономерности. Так, если одна женщина больна эндометриозом, то вероятность этого же заболевания у ее сестры повышается примерно в пять раз. То же самое наблюдается в связке мать — дочь. Поэтому врачи нашего медицинского центра в первую очередь стараются как можно больше выяснять у пациентки о состоянии ее здоровья и жалобах ближайших родственниц. Кроме того, современные разработки в области диагностики эндометриоза в скором времени позволят надеяться на создание специального ДНК-теста, направленного даже не на диагностику ранних стадий развития заболевания, а на определение самой предрасположенности к болезни. Данная методика способна существенно снизить риск заболевания эндометриозом, если женщина, зная о своих особенностях, будет соблюдать необходимые профилактические меры.
Однако помимо наследственных факторов, существуют и другие, не менее важные моменты, влияющие на возникновение эндометриоза. Одним из таких моментов является нарушения в функционировании иммунной системы, которая поддерживает постоянство структуры тканей организма. Ее клетки призваны отслеживать разного рода изменения в клетках тканей, а также разрушать отклонения, под которые попадает и разрастание эндометрия за пределами оболочки матки. Однако не всегда система функционирует хорошо — могут случаться сбои, приводящие к «засорению» различных отделов организма. Для того чтобы избежать этого, специалисты нашего медицинского центра рекомендуют регулярно проходить соответствующее обследование с целью устранить заболевание в самом зародыше. Как вы уже успели заметить, картина жалоб при эндометриозе весьма различна и обширна, часто вообще не бывает жалоб. Чтобы предотвратить неприятнейшие последствия заболевания, такие как бесплодие, важна диагностика эндометриоза на самых ранних стадиях, и вы должны сами позаботиться о своем здоровье.
Кроме того, женщинам необходимо помнить, что весьма распространенной причиной эндометриоза являются все операции на матке — такие как кесарево сечение, аборты, прижигание эрозии шейки матки и пр. В связи с этим, после любых хирургических вмешательств крайне необходимо наблюдение врача, который вовремя сможет выявить какие-либо отклонения и своевременно устранить их.
Возможно ли при миоме матки лечение без операции?
Естественно, что обнаружив у себя те или иные симптомы, женщина должна обратиться к врачу. После осмотра и тщательного обследования гинеколог будет решать какое лечение необходимо применить — будет ли это консервативное лечение либо удаление миомы. Учитывается также состояние здоровья женщины, ее возраст, а также желание иметь детей в будущем. В последнем случае подбирается наиболее щадящая терапия.
Если речь идет о небольших размерах узлов (менее двенадцати недель), которые не увеличиваются и не дают серьезных симптомов, то врач может ограничить женщину регулярными осмотрами каждых полгода и проведением ультразвукового обследования, не назначая при этом никаких препаратов. Также стоит воздержаться от принятия солнечных ванн, посещения бани и сауны, ограничить физические нагрузки.
Если узлы растут медленно или же миома была диагностирована уже при средних размерах, то врач назначает лечение гормональными препаратами, которые сдерживают рост эстрогена и, собственно, самих узлов. При должном эффекте такой способ лечения миомы матки поможет избежать операции по ее удалению. Обычно для этих целей назначаются комбинированные оральные контрацептивы, например, Мерсилон, Новинет, или же — Ригевидон, Овидон. Прием этих препаратов существенно уменьшают такие признаки миомы матки, как кровотечение и боли. Стоит, однако, отметить, что препараты этой группы не всегда способствуют уменьшению размера миомы, они эффективны лишь в тех случаях, когда изначально узлы были не больше полтора сантиметра.
В других случаях назначают препараты из группы антипрогестагенов — Мифепрестон. Его используют и в качестве терапевтического средства для лечения, и как подготовку к оперативному вмешательству.
Но самым современным, эффективным и щадящим методом лечения миомы матки на сегодняшний день считается ФУЗ-абляция. Это не операция, а неинвазивный способ удаления узлов миомы, который выполняется ультразвуковым лучом. Врач направляет такой луч только в те места, где локализовалась опухоль, и производит устранение непосредственно самих узлов. Преимущества этого метода лечения миомы матки вполне очевидны:
- при ФУЗ-абляции нет кровопотери, не применяется наркоз, органу не наносятся повреждения;
- детородные функции организма женщины сохраняются, матка остается нетронутой;
- высокая эффективность при лечении крупных узлов и множественных миомах;
- отсутствие каких-либо негативных побочных эффектов, т.е. нет боли, повышенной температуры, интоксикации;
- после применения ФУЗ-абляции рецидивов заболевания не наблюдалось;
- реабилитация и восстановление проходят в самые короткие сроки, процедуру можно проводить амбулаторно.
Виды полипов
- аденоматозные – наиболее распространенные, приблизительно 2/3 всех новообразований относят к этой группе. В некоторых случаях эти полипы перерождаются в раковые опухоли или малигнизируются, как говорят медики. Далеко не все они способны к малигнизации, но если рак толстого кишечника происходит из полипа, то аденоматозный полип тому виной в 2 случаях из трех;
- зубчатые – в зависимости от размера и месторасположения имеют различную вероятность озлокачествления. Небольшие полипы, расположенные в нижней части толстой кишки (гиперпластические полипы), редко превращаются в раковые опухоли. А вот большие, плоские (сидячие), расположенные в верхней части кишки, трансформируются чаще всего;
- воспалительные возникают после перенесенных воспалительных заболеваний кишечника (язвенный колит, болезнь Крона). Склонны к злокачественному перерождению.
Причины полипов шейки матки
Выделяют следующие наиболее распространенные факторы, провоцирующие развитие полипов в шейке матки:
- хронические инфекционно-воспалительные процессы;
- гормональные нарушения;
- травматическое воздействие на шейку матки.
Хронические инфекционно-воспалительные процессы
Выделяют следующие хронические инфекционно-воспалительные заболевания, которые могут способствовать возникновению полипов шейки матки:
- цервицит (воспаление слизистой оболочки шейки матки причиной, которого чаще всего является хламидиоз или уреаплазмоз);
- эндометрит (воспаление слизистой оболочки матки);
- аднексит (воспаление яичников и маточных труб);
- ВПЧ (вирус папилломы человека).
Травматическое воздействие на шейку матки
выскабливания полости маткиинфекцийвосстановленияТакже существуют предрасполагающие факторы возникновения полипов шейки матки:
- период пременопаузы, который наступает в возрасте женщины 45 – 50 лет;
- инфекции, передаваемые половым путем;
- беременность;
- сахарный диабет.