Высокое артериальное давление и редкий пульс
Содержание:
- Профилактика
- Биологический возраст сосудов
- Причины низкого пульса при низком давлении.
- «Правильное» сердца спортсмена
- Высокий пульс и нормальное давление: что делать?
- Синдром слабости синусового узла
- Этиология состояния
- Пульс 105 ударов в минуту: что делать
- ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ ЧТО ИЗБАВИТЬСЯ ОТ ГИПЕРТОНИИ НЕВОЗМОЖНО. ?
- Патологическое спортивное сердце
- Чем повысить пульс в долгосрочной перспективе
Профилактика
Что делать, чтобы избежать появления брадикардии? Все очень просто — измените свой образ жизни
Важно больше времени проводить на свежем воздухе, заниматься спортом и правильно питаться
Посещайте бассейны, сауны — они тонизируют организм, бодрят, заставляют сердце работать быстрее. Можно употреблять кофеинсодержащие напитки, но главное ими не увлекаться, чтобы не спровоцировать гипертонию или атеросклероз.
Игнорировать низкую частоту пульса нельзя, она может быть чревата эмболией легочной артерии, сердечной недостаточностью, ишемическим инсультом и инфарктом, асистолией.
Биологический возраст сосудов
Возраст сосудистой системы (VA — Vascular Aging), измеряемый приборами АнгиоСкан, — это параметр, показывающий Ваш биологический возраст, т.е. изношенность Вашего организма. Нужно отметить, что данный подход основан на общепринятом мнении о том, что состояние человека определяет его сосудистое русло.
Тест на биологический возраст
Определение биологического возраста при помощи приборов АнгиоСкан занимает примерно две минуты (в зависимости от частоты пульса), не требует специальной подготовки оператора, который проводит тест, и абсолютно безвреден для организма.
Измеряется «изношенность» в годах, и принципиально важным при интерпретации результатов теста является различие между календарным возрастом и биологическим. Хорошо, если биологический меньше календарного, и наоборот.
Однако, не следует тревожиться из-за разницы в несколько лет в худшую сторону. Во-первых, подобная ситуация не критична. Во-вторых, этот параметр зависит от состояния организма в конкретный момент времени: в конце тяжелой рабочей недели он один, после отпуска — совершенно другой, и т.д. Необходимо наблюдать, выявлять тенденции, анализировать.
Возраст сосудистой системы важно измерять в определенное время суток. Оптимальным временем являются утренние часы от 9 до 11
Важно также при измерении этого параметра постоянно проводить измерения на одной руке — оптимально правой. Это связано не только с тем, что на разных руках может быть различное артериальное давление, но с различной ангио архитектоникой сосудистого русла (брахицефальная область).
Биологический возраст — расчетный параметр, основанный на возрастном индексе. Для определения Vascular Aging строилось корреляционное поле зависимости возрастного индекса от даты рождения испытуемого, и затем по величине возрастного индекса рассчитывался возраст сосудистой системы. Данный подход достаточно широко используется, следует упомянуть работы японского исследователя Takazawa, а также близкий алгоритм расчета сосудистого возраста используется в приборе Pulse Trace американской компании Micro Medical.
Примерные данные возрастного индекса в зависимости от календарного возраста представлены в таблице:
Таблицы для определения биологического возраста
Существует множество различных способов для определения биологического возраста. Первый способ — на основе вышеописанного возрастного индекса, получаемого приборами АнгиоСкан как в клинических, так и в домашних условиях.
| Возраст | Женщины | Мужчины |
|---|---|---|
| от 20 до 30 | -0,95+0,31 | -0,91+0,23 |
| от 30 до 40 | -0,64+0,26 | -0,86+0,28 |
| от 40 до 50 | -0,36+0,23 | -0,57+0,28 |
| от 50 до 60 | -0,16+0,27 | -0,20+0,30 |
| от 60 до 70 | 0,03+0,26 | -0,01+0,27 |
| старше 70 лет | 0,18+0,29 | 0,00+0,32 |
Возрастной индекс (AGI — Aging Index) — расчетный интегральный показатель, значение которого можно увидеть только в профессиональных версиях программы АнгиоСкан. Данный параметр является комбинацией показателей пульсовой волны, в который включены растяжимость артериальной стенки и амплитудные характеристики отраженной волны.
Второй способ требует лабораторных анализов для выявления количества холестерина и глюкозы в крови. Значения соответствия представлены в таблице:
| Отношение емкости легких к массе тела, мл/кг | 60 | 55 | 50 | 44 | 38 |
| Глюкоза в крови, миллимоль/литр | 4,5 | 4,65 | 4,8 | 5,0 | 5,3 |
| Холестерин в крови, миллимоль/литр | 4,6 | 5,1 | 5,6 | 6,4 | 7,2 |
Если Вы хотите определить свой биологический возраст в домашних условиях, проведите несколько тестов из перечня ниже и сравните свои результаты с нормами, представленными в таблице.
| Тесты | Биологический возраст | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| 20 | 30 | 35 | 40 | 45 | 50 | 55 | 60 | 65 лет | |
| Пульс после подъема на 4-й этаж (скорость – 80 шагов/мин) | 106 | 108 | 112 | 116 | 120 | 122 | 124 | 126 | 128 |
| Систолическое давление («верхнее») | 105 | 110 | 115 | 120 | 125 | 130 | 135 | 140 | 145 |
| Диастолическое давление («нижнее») | 65 | 70 | 73 | 75 | 78 | 80 | 83 | 85 | 88 |
| Длительность задержки дыхания на вдохе (сек) | 50 | 45 | 42 | 40 | 37 | 35 | 33 | 30 | 25 |
| Длительность задержки дыхания на выдохе (сек) | 40 | 38 | 35 | 30 | 28 | 25 | 23 | 21 | 19 |
| Подтягивания на перекладине (для мужчин) | 10 | 8 | 6 | 5 | 4 | 3 | 2 | 1 | 1 |
| Приседания (раз) | 110 | 100 | 95 | 90 | 85 | 80 | 70 | 60 | 50 |
| Поднимание туловища из положения лежа в положение сидя (раз) | 40 | 35 | 30 | 28 | 25 | 23 | 20 | 15 | 12 |
| Стойка на одной ноге с закрытыми глазами (пятка одной ноги у колена другой) (сек) | 40 | 30 | 25 | 20 | 17 | 15 | 12 | 10 | 8 |
| (окружность голени)/(окружность талии)*100 (%) | 52 | 50 | 49 | 48 | 47 | 46 | 45 | 44 | 43 |
Нормы для женщин на 10-15% мягче представленных в таблице.
Причины низкого пульса при низком давлении.
Существует несколько возможных причин данного состояния. Во-первых, это собственно заболевания сердца.
Какие заболевания сердца приводят к низкому пульсу при низком давлении.
Как я уже упомянул, изолированные нарушения сердечного ритма, приводящие к брадикардии (слабость синусового узла, атрио-вентрикулярная блокада) они сопровождаются обычно рефлекторным повышением артериального давления. Поэтому, если давление низкое, то возможно присутствует кроме нарушения ритма еще какое-либо заболевание сердца, как например ишемическая болезнь сердца, сердечная недостаточность, патология клапанов сердца. Чтобы точно поставить точный диагноз в данном случае необходимо сделать ЭКГ, эхокардиография (УЗИ сердца), исследовать маркеры инфаркта миокарда (тропонин). При этом ЭКГ и маркеры повреждения миокарда (тропонин, КФК МВ) исключат или подтвердят наличие инфаркта миокарда, ЭХО кардиография подтвердит или исключит сердечную недостаточность, и наличе патологии клапанов.
Низкий пульс и давление у спортсменов.
Наше давление и наш пульс регулируются, кроме всего прочего, нервной системой. Если быть точнее, то вегетативной нервной системой. Вегетативная нервная система – это часто нервной системы отвечающая за работу внутренних органов: желудочно-кишечный тракт, мочеполовая система, сердечно-сосудистая система. Именно она регулирует тонус сосудов и работу сердца. Вегетативная нервная система состоит из двух частей, противостоящих друг другу: симпатической части и парасиматической части. Симпатическая часть отвечает за активизацию работы организма при стрессе и мобилизацию его ресурсов: расширение зрачков, учащение частоты сердечных сокращений. Парасимпатическая систиема отвечает за состояние покоя и питание организма: сужает зрачки, замедляет частоту сердечных сокращений, активирует моторику желудка и кишечника. Так вот, у спортсменов в результате длительных тренировок возникает физиологически повышенный тонус парасимпатической нервной системы. Поэтому в покое у спортсменов часто регистрируется брадикардия , то есть низкий пульс и гипотония, то есть, пониженное давление. Это является вариантом нормы, если это не чрезмерное падение пульса. Я бы определил для спортсменов величину критической брадикардии 35 ударами в минуту. В большинстве случаев снижение пульса и давления у спортсменов считается физиологическим, не требующим лечения. Но, тем не менее, необходимо наблюдение, чтобы не пропустить прогрессирование симптомов.
Переохлаждение, как причина снижения пульса и давления.
При понижении температуры тела снижается потребление кислорода в тканях организма, то есть снижается скорость метаболизма. Это приводит к снижению потребности органов и тканей в кислороде и питательных веществах. Как следствие – снижается частота пульса и артериальное давление. Но потребность кислорода в различных тканях снижается неодинаково. Именно поэтому некоторые ткани в данном состоянии будут находится в ишемии, то есть наоборот испытывать недостаток кислорода. Причем в первые минуты при помещении человека в условия пониженной температуры организм испытывает стресс. Происходит выборос адреналина, увеличивается пульс и давление. Сокращаясь мышечная ткань пытается выработать тепло, поэтому говорят, что человек дрожит от холода. Но при дальнейшем нахождении в холодных условиях механизмы компенсации и стресса истощаются и тело человека начинает остывать. То есть организм уже не справляется с задачей поддержания температуры тела. И вот здесь и начинаются опасные явления снижения ЧСС и давления.
Проблемы щитовидной железы, приводящие к снижению пульса и давления.
Не секрет, что частота пульса и тонус сосудов регулируются не только нервной системой, но и, так называемой, гуморальной. То есть гормонами, циркулирующими в крови. Среди них адреналин, дофамин, гормоны щитовидной железы. Так вот при недостаточности гормонов щитовидной железы (тироксина, трийодтиронина) может возникнуть брадикардия и гипотония. Как правило гипотиреоидизм сопровождается еще отеками, замедлением реакции, сонливостью, вялостью, усталостью.
Другие причины снижения пульса и давления одновременно.
Более редкими причинами брадикардии и гипотонии являются сепсис, уремия, интоксикация некоторыми отравляющими веществами. Иногда гипотония с брадикардией наблюдаются у беременных. В любом случае, нужно помнить, что выраженное снижение пульса и давления – это повод посетить врача, а чрезмерное снижение (менее 40 ударов в минуту пульс и менее 80 мм рт ст давление) – это даже повод вызова бригады скорой помощи.
«Правильное» сердца спортсмена
Сердце спортсмена так и обозначают как «спортивное». Различают адаптированное к высоким нагрузкам сердце, адекватно обеспечивающее работу организма, и сформированное избыточными для миокарда нагрузками патологическое спортивное сердце. Происходит увеличение толщины стенки — массы миокарда, увеличиваются полости желудочков и предсердий, но происходит это по-разному.
Физиологическое или «правильное» спортивное сердце само лучше питается за счёт расширения собственной коронарной сети капилляров и повышенного образования новых сосудов. Большая толщина стенок позволяет эффективно и усиленно сокращать их и расслаблять, вследствие высокой эластичности и значимых запасов энергии в кардиомиоците — клетке миокарда. Полости предсердий и желудочков увеличиваются для принятия с последующим выбросом большего объёма крови во время спортивной нагрузки.
Разные виды спорта меняют конфигурацию сердца по-своему, всё зависит от того, в каком темпе двигается спортсмен. У всех спортсменов увеличена толщина миокарда желудочков, но при всех динамичных и «беговых» видах спорта, в том числе велосипедном и плавании, растёт объём внутренней полости желудочков. Желудочки равномерно крупные — толстые стенки соответствуют большому внутреннему объёму, что необходимо для увеличенного и усиленного выброса крови.
При «стоячих» видах, например, борьба и тяжёлая атлетика, чрезмерно повышается артериальное давление, и при нормальном размере полости желудочка стенка его утолщена, из-за чего визуально желудочек выглядит неравномерно увеличенным: стенка толстая, а внутренняя полость небольшая.
При гребных видах спорта идёт чередование динамичной и статичной нагрузки, поэтому и изменения миокарда средние между двумя основными вариантами. Отражаются на конфигурации правильного спортивного сердца и расовые особенности, максимальная выраженность конфигурации отмечается у спортсменов негроидной расы, поэтому они самые быстрые и выносливые.
В покое правильное сердце спортсмена работает в экономном режиме с малым числом сокращений — 40–60 в минуту, потребность его в кислороде снижается, фаза расслабления (диастола) превышает фазу сокращения (систола), скорость кровотока падает — артериальное давление снижено. Такой своеобразный анабиоз сердечной мышцы, целью которого является полноценный отдых, чтобы в решающую минуту всю себя отдать на беспрецедентную по интенсивности работу.
Высокий пульс и нормальное давление: что делать?
Часто повышение пульса связано со стрессом или нагрузкой. В таком случае учащение сердцебиения является физиологической нормой. Благодаря частым сокращениям сердце прокачивает большее количество крови, поставляет тканям больше кислорода и усиленно выводит продукты метаболизма.
Высокий пульс при нормальном давлении сопровождает различные патологические состояния. В таком случае причиной высокого пульса может быть:
- анемия;
- воспаление дыхательных путей;
- повышенная температура;
- отравление;
- болезни сердца;
- заболевания щитовидной железы.
В каждом отдельном случае выбирается свой способ лечения, свои терапевтические средства и лекарственные препараты.
Возможно, необходима противовоспалительная терапия (если причиной высокого пульса является воспаление). Или – детоксикаторы (если причиной частого пульса стал алкоголь или отравление). Или – успокаивающие препараты (если пульс частит по причине волнения).
Как уменьшить пульс без таблеток
Поговорим подробнее о том, что делать, если пульс повышенный, как уменьшить его до нормы (не больше 100 ударов за минуту). Как снизить пульс в домашних условиях быстро при нормальном давлении?
Кофе и крепкий чай стимулируют работу сердца. При высоком пульсе их употреблять нельзя. Можно и нужно употреблять продукты и напитки с успокаивающим действием:
- Настойку (спиртовую) или отвары валерианы, пустырника, боярышника, пиона (аптечные препараты).
- Отвар и порошок из листьев мяты, мелиссы – известное седативное (успокаивающее) средство.
- Травы – хмель, укроп, пырей.
Лекарственные растения заваривают в виде чая или употребляют в виде порошка (высушивают и перемалывают). Лечение порошком эффективнее. Поэтому при сильной тахикардии (высоком сердцебиении и пульсе) стоит использовать именно порошок.
Эффективна и вкусна ягодная терапия. Многие ягоды являются диуретиками, снижают объём крови и уменьшают нагрузку на сердце, а значит, и снижают пульс. Среди наиболее эффективных ягод для нормализации сердцебиения — шиповник и чёрная смородина.
Также для нормализации пульса используют следующие процедуры:
- простой массаж шеи;
- медовый массаж седьмого шейного позвонка;
- холодный компресс на голову (с мокрым холодным полотенцем, бутылкой с ледяной водой);
- напряжение и последующее расслабление мышц живота (выполняется сознательно, помогает снизить сердцебиение).
- горизонтальное положение тела (полежать и расслабиться).
Эффективно снижают сердцебиение дыхательные практики. Как понизить пульс дыхательными упражнениями:
- Дышать полной грудью. Так называемое «йоговское полное дыхание» состоит в последовательном наполнении воздухом всех частей лёгких (верхней, средней и нижней). Выдох делать в обратном порядке. Необходимо следить за тем, чтобы дыхание происходило в неспешном темпе, и обязательно – до полного наполнения груди воздухом, с выпячиванием живота.
- Выполнить серию задержек дыхания на полном вдохе (когда грудь «до отказа» наполнена воздухом). Или попытаться выдохнуть при задержке дыхания. Для этого после полного вдоха нос зажимают пальцами, рот держат закрытым и пытаются «выдохнуть».
Задаваясь вопросом, как быстро уменьшить пульс в домашних условиях, надо понимать, что стабильный частый пульс может быть признаком заболевания щитовидной железы или сердца. Поэтому кроме симптоматического лечения необходимо обследоваться и узнать причину болезни, иначе когда-нибудь средства и таблетки перестанут помогать.
Перечисленные средства снижения пульса не всегда эффективны. Они нормализуют сердцебиение медленно, в течение двух-трёх месяцев. Иногда требуется снизить пульс быстро, остановить тахикардию в течение получаса. Как можно нормализовать пульс без таблеток дома?
Как быстро понизить пульс в домашних условиях
Один из наиболее эффективных способов снизить частоту сердцебиений – это вызвать рвоту. Несмотря на неприятность процедуры, она надёжно снижает частый пульс. Для того чтобы стимулировать рвотный рефлекс, необходимо надавить на корень языка. После нескольких рвотных позывов пульс станет меньше.
Также можно снижать пульс травами. Спиртовые настойки валерианы и пустырника действуют достаточно быстро и эффективно.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами, которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
- Выраженной упорной синусовой брадикардии, которая не реагирует на атропин и физическую нагрузку;
- Появлению (периодами) синоаурикулярной блокады, во время которой могут наблюдаться эктопические (несинусовые, замещающие) ритмы;
- Внезапным исчезновением нормального (синусового) ритма на очень короткий период и замещение его эктопическим на этот промежуток времени;
- Периодическим чередованиям брадикардии и тахикардии, которые называются «синдромом тахикардии-брадикардии».
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Автор статьи
Диденко Максим Викторович
Cердечно-сосудистый хирург высшей категории; заведующий отделением хирургической аритмологии Военно-Медицинской академии, д.м.н.
Стаж работы : c 2000 года, 20 лет
Этиология состояния

Измерение пульса проводят путем подсчета числа ударов сердца и оценки степени наполненности артериальных сосудов. Эти параметры отражают работу сердца и его цикл. Если пульс ниже 50 ударов в минуту, что делать, решают после консультации с кардиологом. Для обычного человека такой пульс в покое является признаком проблемы в работе сердечной мышцы.
У взрослого человека средняя частота ударов сердца в минуту составляет от 60 до 80. При пульсе 58 ударов в минуту или ниже говорят о брадикардии. Но иногда такие и более низкие показатели частоты сердечных сокращений не свидетельствуют о патологии. Они возможны в том случае, если человек занимается профессионально спортом. Особенность сердца спортсменов заключается в способности полноценно перекачивать кровь при низком пульсе. Например, у марафонцев пульс может составлять 45-48 ударов и при этом человек будет чувствовать себя нормально. Такое состояние говорит о хорошо натренированном миокарде. Сердечный выброс увеличивается, поэтому кровообращение остается нормальным.
Если человек не спортсмен, то при оценке его состояния учитывают общее самочувствие и особенности конституции. Если при пульсе 49-53 ударов в минуту не чувствуется недомоганий, то состояние признают нормальным. К негативным признакам относят:
- постоянное желание уснуть;
- головокружение;
- слабость мышц;
- тошноту и рвотные позывы;
- тревожность и чувство страха;
- тяжесть в области сердца;
- головную боль.
При уменьшении частоты сердцебиений до указанных пределов в сочетании с негативными симптомами необходимо посетить врача-кардиолога. Также нужно поступить, если пульс составляет 52-54 удара в минуту при артериальной гипертензии.
Не всегда для не занимающихся спортом людей низкая частота сердечных сокращений говорит о патологии. В одних условиях пульс 55 или 50 это нормально, при других нет и даже опасно.
В спокойном состоянии
Частоту сердечных сокращений обычно измеряют, когда человек находится в покое. При получении значений пульса от 51 до 55 ударов в минуту, что делать, дает рекомендации кардиолог. Это считается нормальным в следующих ситуациях:
- при наследственной предрасположенности к замедленному сердцебиению;
- в пожилом возрасте у мужчин и женщин при отсутствии других тревожных симптомов и нормальном самочувствии;
- пониженная частота сердцебиений в покое и ее адекватное повышение после физической нагрузки;
- отсутствие случаев спонтанного повышения пульса.
Важно!
Частоту сердечных сокращений признают оптимальной, если у человека нормальное самочувствие.
Ночью

Во время ночного отдыха многие функции организма переходят в “спящий режим”. Пищеварительная система работает медленнее, дыхание и обменные процессы проходят в другом ритме, симпатическая нервная система функционирует с меньшей активностью. Вместо нее активизируется деятельность парасимпатических ветвей. Это вызывает рефлекторное снижение давления и ЧСС. Поэтому во время сна ночью нередко пульс уменьшается до 46-47 ударов в минуту. Тогда при проведении измерений утром подобные показатели причисляют к норме при отсутствии жалоб на недомогание. В противном случае нужно обращаться к кардиологу.
При высоком давлении
В таком состоянии сердце вынуждено функционировать в усиленном режиме. Поэтому у гипертоников обычно повышенная ЧСС. Это необходимо для нормального снабжения кровью всех органов. Если при повышенном давлении одновременно наблюдается низкая частота сердцебиений, причины бывают разные. Чаще всего такое состояние объясняется длительным или бесконтрольным употреблением препаратов, уменьшающих АД. Обычно такой побочный эффект наблюдается, если человек употребляет бета-адреноблокаторы или блокаторы кальциевых каналов. В такой ситуации обращаются к лечащему врачу для снижения дозы препаратов или замены их другими.
Пульс 105 ударов в минуту: что делать
Если пульс 105 ударов в минуту и нет никаких болезненных ощущений, то обычно достаточно:
- остановиться, присесть или медленно походить;
- сделать несколько плавных вдохов и выдохов;
- выпить стакан прохладной воды.
При ощущении сердцебиения на фоне нервного напряжения хорошо помогает настойка пустырника, боярышника и валерианы. Берут одну из них или готовят смесь из равных объемов. На 50 мл теплой воды добавляют 15-20 капель спиртового экстракта растений. Можно заварить чай из листьев мяты, цветков ромашки, при желании в него добавляют мед.
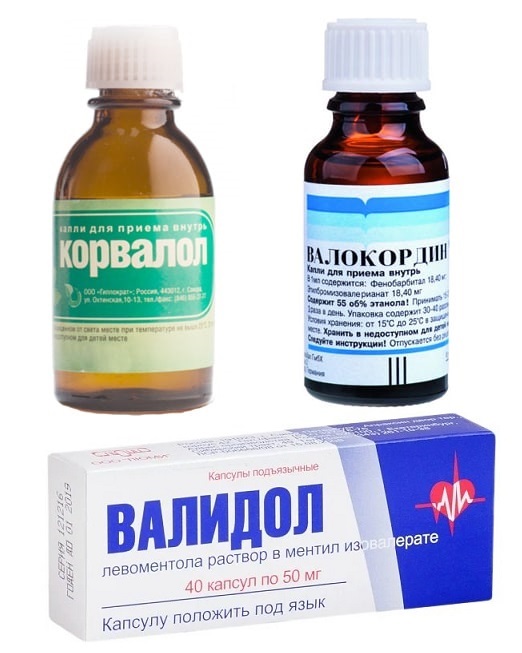
Если пульс 104 удара в минуту, и есть боль в сердце, то нужно принять сердечные капли (Валокордин, Корвалол) в количестве 20-30 на четверть стакана воды или рассосать 1-2 таблетки Валидола. При недостаточной эффективности и ухудшении состояния (нарастание боли за грудиной, холодный пот, бледность) следует вызвать скорую помощь.
Важно учитывать, что нельзя пытаться замедлять пульс при давлении ниже 100/60 мм рт. ст. Это особенно опасно для пожилых людей, так как снижается поступление крови к сердцу и головному мозгу
В таких случаях рекомендуется выпить горячий сладкий чай, растереть со спиртом кисти и стопы, рассосать пару плиток шоколада
Это особенно опасно для пожилых людей, так как снижается поступление крови к сердцу и головному мозгу. В таких случаях рекомендуется выпить горячий сладкий чай, растереть со спиртом кисти и стопы, рассосать пару плиток шоколада.
После нормализации показателей давления обычно пульс самостоятельно нормализуется. Если не удалось улучшить состояние такими методами, то нужен вызов врача.
Диагностика
Частота пульса 105-108 бывает при разных видах аритмии, чаще всего – это синусовая тахикардия, но есть риск и более сложных форм. Поэтому обычного подсчета пульсовых ударов мало. При частом ускорении или постоянном, приступообразном учащении в обязательном порядке необходимо обратиться к кардиологу и пройти ЭКГ.
При подозрении на скрытые формы аритмии врач назначает электрокардиографию в режиме суточного мониторирования, то есть регистрация кардиограммы ведется непрерывно на протяжении 24 часов.
Чтобы узнать причину нарушения ритма, используют:
- общий анализ крови, биохимический (на сахар, холестерин), на гормоны;
- общий анализ мочи;
- эхокардиографию;
- стресс-тесты (ЭКГ с физической нагрузкой или на фоне приема медикаментов);
- магнитно-резонансную томографию (при необходимости детального изучения структуры сердца);
- электрофизиологическое исследование для оценки распространения сердечного импульса по миокарду.
ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ ЧТО ИЗБАВИТЬСЯ ОТ ГИПЕРТОНИИ НЕВОЗМОЖНО. ?
Вы когда-нибудь пытались привести давление в норму? Судя по тому, что вы читаете эту статью — победа была не на вашей стороне. И конечно вам не по наслышке знакомы симптомы:
- У Вас часто возникают неприятные ощущения в области головы (боль, головокружение)?
- Внезапно можете почувствовать слабость и усталость…
- Постоянно ощущается повышенное давление…
- Об одышке после малейшего физического напряжения и нечего говорить…
- И Вы уже давно принимаете кучу лекарств, сидите на диете и следите за весом …
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем ознакомиться с новой методикой, которая подходит для лечения гипертонии и чистки сосудов. Читать интервью.
Высоким называется пульс, который, будучи измеренным в состоянии покоя, составляет 100 и более ударов в минуту.
При этом:
- вы не волнуетесь на момент измерения,
- вы не измеряете пульс сразу после физической нагрузки,
- у вас нормальная температура тела,
- вы не беременны (при беременности пульс учащается, но не должен составлять больше 110 ударов в минуту в покое).
Если есть что-то одно из вышеперечисленного,
- не паникуйте,
- не звоните всем знакомым с вопросом: «Высокий пульс — что делать?»,
- а измерьте пульс через полчаса,
- или в случае высокой температуры после того, как она снизится;
- причем считать пульс нужно сначала в течение 15 секунд, а затем не менее минуты для того, чтобы понять, есть аритмия или нет. Если нет, то результат, полученный за 15 секунд и умноженный на 4, совпадает с тем, который вы насчитали за минуту.
Патологические причины высокого пульса:
- Интоксикация: у вас повышена температура и/или есть другие признаки инфекционного заболевания (кашель, насморк, одышка).
- Повышенная работа щитовидной железы (тиреотоксикоз), который может быть при различных ее заболеваниях, в том числе и при раке.
- Потери жидкости: понос, кровотечение, асцит (скопление жидкости в брюшной полости из-за цирроза печени).
В этих случаях не нужно искать ответ на вопрос «высокий пульс — что делать», а вызывать «Скорую помощь» (особенно в случае кровотечения маточного или из кишечника), одновременно возместив небольшой объем из потерянного приемом воды внутрь (касается кровотечений, так как может понадобиться операция). При поносе пить нужно как можно больше. В этих двух случаях прием препаратов, снижающих пульс, только навредит.
- Заболевания сердца.
- Анемия. В этом случае снижать пульс тоже нельзя, так как это реакция на то, что в крови мало переносчика кислорода – гемоглобина.
- Избыток в крови калия или дефицит магния.
Что делать, если вы не знаете причины, но потерь крови или жидкости у вас нет?
- Вызвать «Скорую помощь».
- Выпить несколько таблеток или 30 капель спиртового раствора валерианы, можно заменить пустырником, но не принимать препарат «Глицисед», так как у вас может быть низкое давление, а он снижает его еще больше.
- Положить под язык таблетку «Валидола» или накапать капли «Валокордин».
- Выпить таблетку «Магне В6».
- Сесть поближе к свежему воздуху, измерить артериальное давление.
- Глубоко вдохнуть и натужиться на выдохе.
- Если пульс очень высокий (больше 180 ударов в минуту), во избежание фибрилляции предсердий нужно кашлять.
- Надавить на глазные яблоки.
- Сильно надавить на ямку на сгибе левой руки там, где кисть переходит в предплечье, и, зажав это место, подержать около минуты.
- Помассажировать боковые поверхности шеи (там, где прощупывается пульсация сонных артерий).
- Если есть средство «Анаприлин», взять его под язык (чтобы было 20-40 мг: это или 2-4 таблетки по 10 мг, или 0,5-1 таблетки, если в ней 40 мг).
Если под аритмией вы понимаете нерегулярные сокращения сердца, вам нужно просчитать его в течение минуты. Если частота высокая (больше 100 ударов в минуту), нужно вызвать «Скорую помощь».
Пока она едет, поможет выпитая таблетка лекарства «Кордарон» или взятый под язык «Анаприлин» в дозировке 20-40 мг. Если такой эпизод у вас не первый, и вы уже что-то принимали при этом (например, препараты «Амлодипин», «Дигоксин» или «АТФ-лонг»), выпейте привычный аппарат.
Что принимать при высоком давлении?
Антигипертензивные препараты должен подбирать врач, желательно в условиях стационара, где возможно четкое мониторирование вашего давления. Но в качестве скорой помощи, если давление выше 160/110 мм рт.ст., вы можете использовать такие лекарства, как «Каптопресс» (под язык 1 таблетку), «Эналаприл» (выпить 10 мг, если нет эффекта через час – еще 10 мг). Если пульс более 65 ударов в минуту, можно принимать такие препараты: «Анаприлин», «Корвитол», — «Фенигидин.
Патологическое спортивное сердце
В США ведут специальный регистр, где каждый третий день отмечают смерть спортсмена, и преимущественно гибнут футболисты — своеобразный американский футбол «густо замешан» на регби. У нас такого учёта нет, но все случаи гибели широко освещаются прессой, российские спортсмены явно погибают много реже. Причиной их смерти становится, как правило, патологическое спортивное сердце, которое формируют бессистемные запредельные нагрузки, допинг, тренировки на фоне банальных инфекций и, конечно, генетические особенности.
Масса и толщина стенок сердца в этой ситуации тоже больше нормы, но из-за отставания роста коронарных капилляров от увеличения непосредственно миокарда его питание нарушается. Мышца менее эластична, поэтому страдает сократительная способность и, следовательно, невозможно максимальное расслабление в покое. Растёт объём не только желудочков, выбрасывающих кровь, а и принимающих кровь предсердий. Объём сердца увеличен, но гораздо больше, чем надо бы — больше 1200 кубических сантиметров.
Так же сердце редко сокращается, возникает брадикардия. Она может быть более выраженной, то есть менее 40 сокращений за минуту, особенно ночью, что приводит к выраженному кислородному голоданию мозга. При нормальном спортивном сердце спортсмен никак не ощущает замедленное сердцебиение, когда брадикардия сопровождается клиническими симптомами, то это уже не обычная адаптация сердца к высоким нагрузкам, а патологическое состояние. Снижение артериального давления ниже 100/60 мм рт.ст. в такой ситуации тоже не приспособление организма, а реакция на болезненные изменения.
Чем повысить пульс в долгосрочной перспективе
Чтобы повысить пульс с устойчивым результатом, назначают медикаменты, физиотерапевтическое лечение, а при неэффективности этих методов ставят электрокардиостимулятор.
Препараты и таблетки, повышающие ЧСС
Таблетки, повышающие частоту сердечных сокращений, назначают курсами на протяжении 3-6 месяцев, для этого применяют препараты, улучшающие проводимость в сердечной мышце, обменные процессы:
- антиоксиданты (защищают клетки миокарда от недостатка кислорода) – Кудесан, Мексидол;
- витамины: Е и группы В – Нейробион, Комбилипен;
- стимуляторы обмена – Актовегин, L-карнитин;
- укрепляющие миокард – Рибоксин, Калия оротат.
Актовегин Рибоксин Кудесан Для того, чтобы быстро добиться ускорения пульса, врач может рекомендовать: капли Зеленина, Эуфиллин, Теопек, Хомвиокорин, Тонгинал. При воспалительном процессе в сердечной мышце применяют гормоны (Преднизолон, Метипред), а при инфаркте миокарда с осложнением в виде брадикардии используют медикаменты:
- нитраты (Перлинганит, Изокет);
- противосвертывающие (Аспирин, Плавикс, Фрагмин);
- защищающие миокард (Предуктал, Милдронат).
Уколы при приступе
При резком падении частоты пульса (приступ Морганьи-Адамса-Стокса) необходимо введение препаратов, быстро повышающих сердечный ритм – Адреналин, Атропин, Алупент, Эуфиллин, Дофамин. Их применяют только в стационаре при условии непрерывной записи ЭКГ и измерений артериального давления.
Смотрите в этом видео о том, что делать при остановке дыхания:
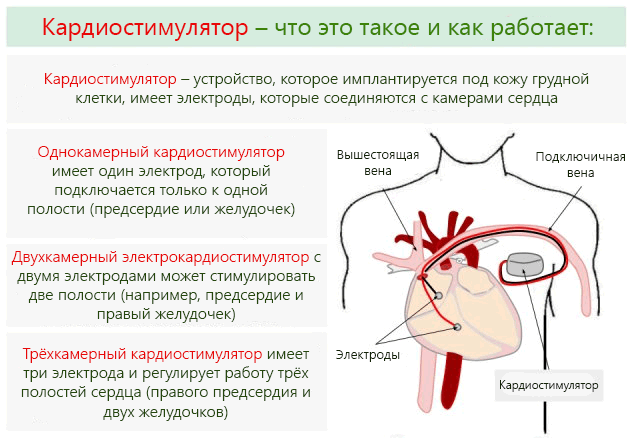
Кому ставят кардиостимулятор
Если у пациента прогрессирует брадикардия, нет учащения пульса на фоне физических нагрузок, медикаментозных проб, то необходимо поставить в сердечную мышцу кардиостимулятор. Он вырабатывает сигналы с достаточной частотой и становится основным водителем ритма. Операция может быть назначена и при:
- сложном нарушении ритма с замедлением пульса;
- синдроме слабости синусового узла;
- обнаружении на ЭКГ пауз от 3 секунд;
- приступах потери сознания;
- сердечной недостаточности.
Физиопроцедуры
Хорошей эффективностью обладает санаторно-курортное лечение при редком сердечном ритме на фоне нейроциркуляторной дистонии, а также для реабилитации (восстановления) пациентов после инфаркта, миокардита. Назначают:
- электросон;
- гальванизацию воротниковой зоны;
- эндоназальный (в носовые ходы) электрофорез витамина В1;
- массаж, рефлексотерапию;
- ванны – углекислые, с морской солью, радоновые, жемчужные;
- души – дождевой, циркулярный;
- кислородный коктейль.
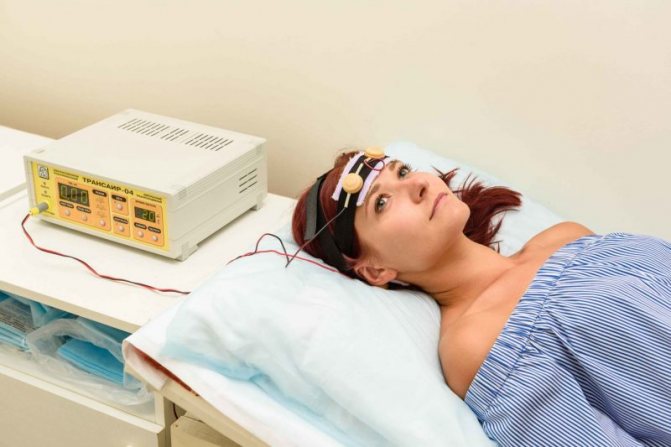
Электросон