Операции верхнечелюстной пазухи
Содержание:
Прокол пазухи
 Рентгенография носовых пазух
Рентгенография носовых пазух
Основная цель такой операции – устранение воспаления, удаление гноя и слизи, диагностика содержимого. Лечебная пункция позволяет ввести в носовые пазухи лекарственные средства, оказывающие местный терапевтический эффект. После местной анестезии врач иглой прокалывает перегородку между гайморовым синусом и носовым каналом. К игле подсоединяют шприц и промывают физраствором пазуху.
Пациент наклоняется вперед и открывает рот, через который раствор с слизью вытекает наружу. Затем вводятся антибиотики и противовоспалительные средства. В некоторых случаях в канал вставляют специальный дренаж или катетер, через которые на протяжении еще нескольких дней в синусы вводят регулярно лекарственные препараты, купирующие воспалительный процесс и стимулирующие заживление тканей.
О процедуре
Синус-катетер ЯМИК используется ЛОР-врачами России и многих стран мира. В отличие от пункции пазухи, метод дает возможность воздействовать на всю носоглотку комплексно, причем без повреждения ее стенок. Основная задача такой процедуры – восстановление нормального сообщения между пазухой и носоглоткой и локальное введение антибактериальных препаратов.
С помощью тонкого катетера, введенного в носовую полость, врач меняет давление в ней, что улучшает кровообращение и снимает отечность слизистой. В результате восстанавливается работа ресничек мерцательного эпителия, патологическое содержимое активно выводится из носоглотки.
Дополнительно с помощью катетера врач выводит скопившуюся слизь и промывает пазухи лекарственными препаратами. Локальное действие антибиотиков и антисептиков менее опасно, чем системное использование антимикробных препаратов и позволяет ускорить процесс очищения пазухи.
Лазерное лечение
Лазеротерапия проводится в амбулаторных условиях в несколько этапов. Процедуры выполняются через равные промежутки времени длительностью 14-20 дней.
Устранение синусита при помощи лазера происходит благодаря воздействию высоких температур на слизистую пазух носа. При этом на ней остаются неощутимые для пациента микроожоги, которые в процессе заживления способствуют уплотнению слизистой оболочки при полном отсутствии рубцов. Помимо увеличения просвета воздушных путей и освобождения дыхания, лазер устраняет отек мягких тканей.
Лечебное воздействие лазера происходит при помощи светового потока невысокой интенсивности. Специальные ферменты, поглощая световую энергию, обеспечивают процессы впитывания активизированного кислорода клетками. Это запускает в организме важные биохимические процессы, обновляющие клеточные мембраны.
https://youtube.com/watch?v=fggIYP0KDE8
Получив энергетический импульс, защитные силы организма активизируются, расширяя капилляры и усиливая микроциркуляцию крови. Благодаря насыщению клеток питательными веществами ускоряется процесс регенерации тканей, ускоряется восстановление функций внутренней поверхности носа.
После завершения лазерной терапии слизистая носа полностью восстанавливается, кроме того, при использовании данного метода не требуется послеоперационная антибактериальная терапия.
Для чего нужен прокол
В особо сложных случаях стандартные методы лечения не помогают, и требуется проведение процедуры прокола носовой пазухи. Ее применяют для быстрого удаления скопившегося экссудата в околоносовых пазухах и облегчения состояния больного.
Потребность совершения прокола определяется врачом после проведения осмотра и получения снимка носовой полости. Иногда пункция проводится с целью понять причины развития заболевания. Для этого собираются гнойные выделения для лабораторного анализа.
Врачи воздерживаются проводить данную процедуру, если есть возможность лечения заболевания иными методами. Однако в отдельных особо тяжелых случаях (острый гнойный гайморит) и при патологиях, когда отсутствие лечения грозит серьезными последствиями для организма человека, ее не избежать, так как гной может достигнуть мозговых отделов. Это грозит воспалениями оболочек головного мозга, оболочек глаз, что потребует моментального хирургического вмешательства, имеющего не всегда положительные последствия.
Лечение перфорации пазухи при удалении зуба
Тактика ведения больного при перфорации зависит в первую очередь от состояния самой пазухи и времени выявления этого дефекта. Лечить этот дефект должен только квалифицированный специалист.
Лечение перфорации основной пазухи верхней челюсти имеет задачи:
- Закрытие дефекта.
- Предупредить процесс воспаления в пазухе.
- Назначить лечение, если есть воспаление.
- Если есть инородные частицы, то они должны быть извлечены.
Если перфорация была сразу же замечена и признаков инфицирования нет, то лечебные мероприятия следующие:
- Сохранение сгустка крови в зубной лунке.
- Провести мероприятия по предупреждению его инфицирования (наложение тампона с раствором йода).
- Наложить швы на десну, при необходимости.
- Лечение проводится, пока не вырастут грануляции и не будет закрыт дефект.
- Тампон из лунки не извлекают.
- Если дефект не закрывается самостоятельно, его закрывают пластиковой пластиной. Её фиксируют к зубам.
- Назначение курса лекарственной терапии, направленного на противодействие воспалению.
Если перфорация осложнена разрывом десны и пенетрацией инородных частиц в мягкие ткани, окружающие лунку зуба, выполняют пластическое закрытие дефекта в этот же день. Или через некоторое время, когда будет уверенность, что ткани будут держать швы. Перед этим удаляют все инородные тела и иссекают участки, подвергшиеся некрозу. Манипуляцию выполняют под рентген контролем, чтобы удостовериться, что там нет инородного тела. Если произошло проникновение в полость инородного тела, то необходимо делать операцию в условиях стационара.
- Вскрытие основной пазухи верхней челюсти.
- Удаление зуба из гайморовой пазухи (его обломков) и иных инородных тел.
- Иссечение некротических участков.
- Закрытие дефекта.
Как делают прокол при гайморите?
Люди эмоционально реагируют на необходимость прокола гайморовой пазухи. Однако это стандартный метод хирургического лечения гайморита. Многие боятся подобной процедуры. Каждого интересует альтернатива прокола кости при гайморите.
 Однако стоит ли бояться операции? Ведь в результате из пазухи выводится надоевший гной! Как выглядит пункция гайморовой пазухи? Об этом расскажем ниже.
Однако стоит ли бояться операции? Ведь в результате из пазухи выводится надоевший гной! Как выглядит пункция гайморовой пазухи? Об этом расскажем ниже.
Описание процедуры
Врачи попросту механически дренируют носовую пазуху. Как пробивают гайморит? Процедура выполняется следующим образом:
- В нижнюю раковину носа вводится иголка.
- Врач наощупь определяет наиболее тонкую зону в медиальной стенке пострадавшей носовой пазухи.
- Делается прокол кости.
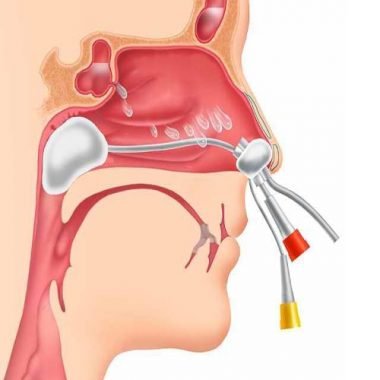 После производят дренирование проколотой пазухи. Когда гной выходит, полость пазухи полностью промывают антисептическими растворами. Вот почему прокол при гайморите столь эффективен.
После производят дренирование проколотой пазухи. Когда гной выходит, полость пазухи полностью промывают антисептическими растворами. Вот почему прокол при гайморите столь эффективен.
Пункция при гайморите довольно проста, но больные её боятся и стараются выбрать врача, который предпочтёт лечить его консервативными способами. Хотя прокалывать гнойный гайморит принято в большей части государств мира. Причём врачи знают, как правильно пробивают нос при гайморите, чтобы избежать последствий.
Чем делают прокол?
Советский ЛОР-врач Куликовский изобрёл специальное приспособление, которым выполняют прокалывание пазух при гайморите. Это длинная иголка трубчатой структуры. Её стенки довольно толсты, что пугает пациентов.
Данное устройство изогнуто, что определяется его функцией. Также к нему прилагается специфическая канюля, соединяющая иглу со шприцем. Как делают необходимый прокол (гайморит), мы рассказали выше.
Способы обезболивания
Больно ли делать прокол при сильном гайморите? Грамотный доктор знает, что операция по проколу гайморита требует анастезии. Для этого используются специальные препараты. Стандартно применяются:
- лидокаин;
- тетракаин;
- сосудосуживающая примесь.
Многие люди панически боятся боли, но здесь её не будет. В лекарственную смесь окунают тампон и закладывают в полость носа, предварительно намотав на специальный шпатель. Такое обезболивание всегда действует, так что пункция при гайморите пройдёт спокойно.
Обычно плохое обезболивание — всего лишь тема фильмов ужасов и страшилок. Однако в реальности оно всегда эффективно. К тому же врач обязательно убедиться, что операционное поле хорошо обезболено. Пока анестезия не подействует, специалист не будет приступать к процедуре.
Поэтому человек не испытает болевых ощущений в принципе. Единственное «но» — больной будет в сознании, поэтому увидит и услышит всё происходящее. Однако можно закрыть глаза, пока хруст не оповестит о завершении процедуры.
Чтобы не нераничать во время манипуляции, за 30 минут до неё можно выпить раствор валерианы или другое успокоительное лекарство. Как у взрослых, так и у детей прокол гайморита обезболивается одинаково, только подбираются правильные дозировки необходимых препаратов.
Ответ на вопрос пациентов, больно ли прокалывать гайморит, отрицателен.
Процедура неприятна исключительно тем, что человек видит все манипуляции. Однако боль не ощущается, поскольку делается местная анестезия.
Показания к операции
Главная причина хронического гайморита – нарушение оттока слизи из верхнечелюстной пазухи. Поэтому целью хирургического лечения является эвакуация из полости пазухи вредного содержимого (слизи, гноя, инородных тел), а также восстановление сообщения между пазухой и носовым ходом. Пункцию гайморовой пазухи назначают только в крайнем случае, когда воспалительный процесс зашел слишком далеко, а другие методы консервативного лечения не помогают.
Когда без операции не обойтись:
- Хронические рецидивирующие гаймориты, не поддающиеся консервативному лечению.
- Одонтогенные гаймориты (связанные с кариесом или воспалением корня зуба).
- Полипы и кисты.
- Подозрение на опухоль верхнечелюстной пазухи.
- Инородные предметы, фрагменты костей при травмах лицевого скелета.
Как проводится пункция в ЦЭЛТ?
Пункция верхнечелюстной пазухи с введением лекарственных средств осуществляется в несколько этапов. Прежде всего, наш специалист проводит обезболивание, средства для которого подбираются индивидуально. Техника пункции верхнечелюстной пазухи предусматривает использование изогнутой иглы Куликовского, которую вводят через нижний носовой ход. После того как игла правильно введена, врач-отоларинголог проводит аспирацию содержимого пазухи и промывание ее растворами антисептиков с дальнейшей эвакуацией. Полученное при аспирации отделяемое может быть отправлено в лабораторию для бакпосева и определения чувствительности микроорганизмов к антибактериальным препаратам. При необходимости процедуру пункции можно провести повторно.
Прокол носа при гайморите
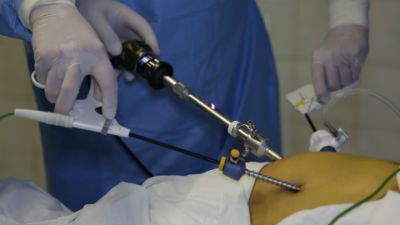
Хирургическое лечение показано в тех случаях, когда неэффективна медикаментозная терапия. В «СМ-Клиника» (СПб) лечение гайморита проводится по эндоскопической технологии – функциональная эндоскопическая хирургия околоносовых пазух. Такой метод отличается малой инвазивностью и крайне редкими осложнениями.
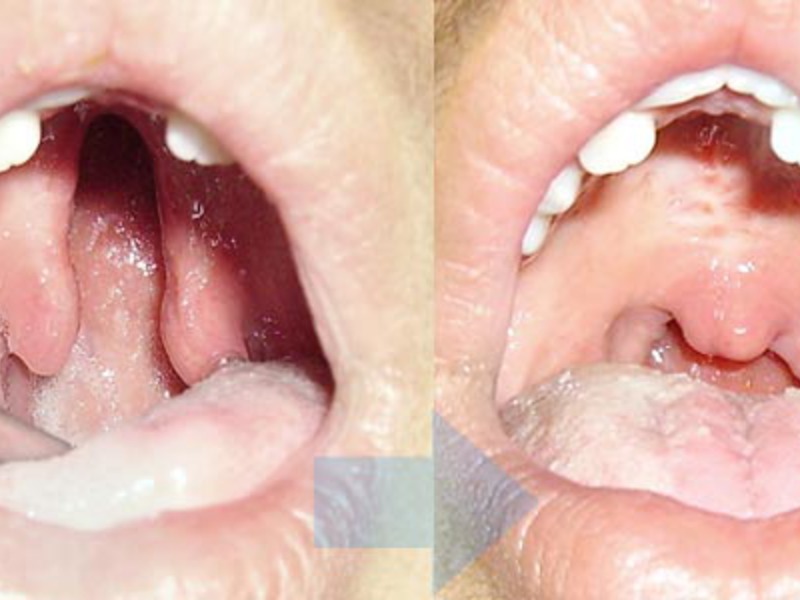
Прокол при гайморите проводится тогда, когда из носовых пазух не получается вывести гной путем промываний. Вмешательство позволяет восстановить нормальный отток выделений и вентиляцию пазух носа без нарушения строения верхних дыхательных путей. После него не остается шрамов.
Симптомы гайморита
Основными симптомами гайморита являются головная боль, заложенность и мутное отделяемое из носа.
Головная боль — самый мучительный симптом болезни. Для гайморита характерна боль в проекции воспаленной пазухи: в области скуловой кости, около крыльев носа. Боль тянущая, постоянная, усиливается при наклоне головы вперед, отдает толчками при ходьбе, подпрыгивании на месте. Иногда боль распространяется в глазницу, бровь или верхние зубы. Могут возникать неприятные ощущения при прикосновении к коже скуловой области. При гнойном гайморите боль нередко принимает пульсирующий характер. Процесс может быть как двусторонним, так и с одной стороны.
Другими не постоянными симптомами гайморита могут быть:
- заложенность носа;
- мутные, белые или жёлто-зеленые выделения из носа;
- потеря обоняния;
- слезотечение;
- гнусавый оттенок голоса;
- повышение температуры тела;
- общее недомогание, отсутствие аппетита.
При своевременном лечении острый гайморит длится 7–10 дней, однако, в некоторых случаях болезнь переходит в хроническую форму. Хронический гайморит может длиться годами, сопровождаясь теми же симптомами, что и острый, но менее выраженными. Стадии улучшения периодически сменяются обострениями, когда поднимается температура, усиливается боль и количество отделяемого из носа.
Причины перехода гайморита в хроническую форму не всегда удается установить. Чаще это бывает при снижении защитных сил организма (например, после гриппа), при недостаточном лечении или наличии анатомических особенностей: искривления носовой перегородки, аденоидита и др.
Последствия и профилактика травмы
Данное осложнение, если его не лечить, может привести к:
- воспалению гайморовой пазухи;
- инфицированию окружающих костных тканей с переходом на другие пазухи черепа;
- формированию очагов остеомиелита в верхней челюсти;
- загноению очагов инфекции;
- потере здоровых зубов в пораженной зоне.
Если перфорация не была вовремя выявлена и пролечена — это может привести к развитию гайморита или острого синусита, что характеризуется острыми болями, отеком слизистой носа — с затруднением дыхания и гнойными выделениями.
Чтобы избежать таких неприятных для пациента последствий стоматологического лечения, специалисты клиники Имплантмастер проводят всестороннее изучение анатомических особенностей пациента на снимках рентгенографии и компьютерной томографии и чётко соблюдают точность врачебных манипуляций.
Причины
Гнойный гайморит возникает как осложнение катарального при нарушении эвакуации содержимого из пазухи. Это приводит к задержке секрета желез, формированию отрицательного давления в пазухе и снижению содержания в ней кислорода. Такая среда благоприятна для размножения болезнетворных микроорганизмов.
Предрасполагают к развитию острого гнойного гайморита аллергический или вирусный риниты, вызывающие отек и нарушение функции мерцательного эпителия.
Переходу болезни в хроническую форму способствуют:
- муковисцидоз и другие причины дискинезии реснитчатого эпителия;
- хроническое воспаление аллергической природы;
- иммунодефицитные состояния;
- гипертрофический ринит, деформация носовой перегородки, полипы носа и другие анатомические препятствия для нормального потока воздуха;
- кариес зубов, хронический отит, тонзиллит.
Самый частый возбудитель заболевания – золотистый стафилококк. В случае хронического течения нередко обнаруживается синегнойная палочка и другие грам-отрицательные бактерии. У трети больных имеется смешанный состав микрофлоры. Нередко гнойный гайморит вызывают микроорганизмы, живущие в полости носа в нормальных условиях и попадающие в гайморову пазуху при чихании, кашле, насморке. Чтобы полностью вылечить гнойный гайморит, рекомендуется определить вид возбудителя болезни.
Пункция верхнечелюстной пазухи
Последовательность проведения:
- Анестезия. Обезболивание поверхностное, слизистая оболочка нижнего и среднего носового хода смазывается раствором лидокаина с адреналином.
- Доступ. Наиболее предпочтительным является нижний носовой ход. Доступ через средний носовой ход врачи выбирают нечасто.
- Введение иглы. Изогнутая игла вводится на расстоянии 3 см от переднего конца нижней раковины. Субъективно для пациента процесс проникновения ощущается как проваливание. После удаляется мандрен.
- Аспирация и промывание. Жидкое отделяемое обычно самостоятельно вытекает из канюли. Если этого не происходит, врач прибегает к промыванию.
Операцию обычно проводят по технике Ф.С. Бокштейна, которая предполагает применение 2 игл. Первая – для введения раствора, вторая – для его вытекания. Это может быть раствор перманганата калия или любой другой, обладающий дезинфицирующим действием.
В некоторых случаях промывание делается одной иглой и троакаром, при этом все содержимое вместе с раствором вытекает через естественное отверстие. Голова пациента при этом наклонена вперед и вниз, что позволяет выходить жидкости в лоток.
Обычно пункция не представляет трудностей и протекает без осложнений при условии профессионального подхода. Тем не менее, искривленная перегородка и некоторые анатомические особенности, например утолщение стенки пазухи, могут стать причиной отказа от проведения вмешательства.
Как лечить острый гайморит у ребёнка?
Ошибка постановки диагноза чревата рядом осложнений. Чтобы быстро и без осложнений вылечиться, ЛОР направляет пациента на диагностику. Основываясь на симптомах и результатах обследования, специалист определяет: форму (острая или стадия обострения при хронической) и наличие сопутствующих заболеваний. Меры для лечения определяет врач, исходя из возраста, симптомов, этиологии.
Терапия включает:
- сосудосуживающие капли;
- противовоспалительные препараты;
- муколитики;
- промывание носа;
- антибиотики и гормональные препараты;
- оперативное вмешательство.
Капли, сужающие сосуды, применяют с осторожностью, препараты вызывают быстрое привыкание.
Нестероидные противовоспалительные назначают в форме суспензии. Курс необходимо пройти до устранения симптомов. Злоупотребление НВП приводит к скоплению жидкости в верхнечелюстных пазухах, что ускоряет переход гайморита из острой в хроническую форму.
Муколитики используют для разжижения сгустившейся слизистой в синусах при обострениях хроники.
Антибиотики прописывают только при симптомах и лечении у детей заболевания бактериальной природы. Из-за меньшего перечня противопоказаний чаще назначают препараты пенициллинового ряда.
Гормональные ЛС – только при тяжёлом протекании гайморита, которое сопровождается выраженными симптомами острой аллергической отёчности.
При остром протекании гайморита, перед промыванием пазух, необходимо снять воспаление. Чтобы не усугублять отёчность, назначают НВП, не содержащие диклофенак натрия. Для детей оптимальный вариант – «Нурофен». Препарат снимает воспаление, снижает температуру, легко переносится. Промывание должно проводиться только специалистом. Основные методы: «кукушка», ЯМИК-катетер. Перед тем, как начать лечение малыша методом промывания, его психологически подготавливают.
«Кукушка» – слизь вымывают путём создания отрицательного давления в пазухах. В одну ноздрю, шприцом, вводится препарат, с другой – отсасывается шприцом. Противопоказания: возраст до 5 лет, астма, эпилепсия, психические расстройства, периодические кровотечения из носа.
Метод промывания с помощью ЯМИК-катетера – альтернатива пункции пазух. В отличие от «кукушки», полностью очищает пазухи. Метод позволяет взять слизь на посев. Доктор подбирает мягкий катетер из латекса нужного размера.
Лечение гайморита у ребенка в домашних условиях методом промывания чревато кровотечениями, вымыванием слизистых, повреждением хрящей. Малыш должен находиться под медицинским наблюдением 30 минут после процедуры.
Пункция (прокол) гайморовых пазух проводится при неэффективности неинвазивных методов промывания или невозможности их применения из-за анатомических особенностей носовой перегородки. Метод позволяет очистить синусы, взять слизь на исследование.
Подготовка к процедуре
Лечение гайморита ямик катетером проводится в несколько этапов, первым из которых является правильная подготовка пациента:
положение пациента – сидя на стуле со спинкой, голова держится прямо;
- согревание в теплом физрастворе и восстановление эластичности латексных частей катетера;
- анемизация (обескровливание) и обезболивание слизистой оболочки носа путем смазывания ее раствором адреналина и орошения раствором анестетика;
- придание катетеру нужной формы путем изгиба его металлического стержня;
- аккуратное введение устройства в полость носа под контролем риноскопии;
- введение с помощью шприца 8 – 12 мл воздуха в задний баллон, перекрывающий выход из носоглотки, для ребенка требуется меньший объем;
- введение воздуха в передний баллон манжеты, перекрывающий переднюю часть носа;
- фиксация катетера в полости носа.
Реабилитация
Последствиями операции могут быть носовые кровотечения, местный дискомфорт. Длительность неприятных ощущений обычно составляет две недели. В послеоперационном периоде пациенту назначаются антибиотики, промывания, делаются регулярные перевязки.
В первые часы после процедуры ограничивают физическую активность. По возможности рекомендован постельный режим. Не высмаркивайтесь, не плавайте в бассейнах и водоемах. Чтобы снять отек, врач может назначить промывания полости носа солевыми, антисептическими либо фиторастворами. Для профилактики постпроцедурного инфицирования опционально назначают антибиотики.
После микрохирургической и радикальной гайморотомии на 8-48 часов в пазухе оставляют тампон либо дренаж. Спустя это время их извлекают под местной анестезией через носовой ход. Возможно временное нарушение чувствительности в области верхней губы и крыльев носа, онемение зубов со стороны вмешательства.
После эндоскопической гайморотомии достаточно приема обезболивающих препаратов
Вне зависимости от примененной методики важно поддерживать высокий уровень гигиены полости рта – чистить зубы дважды в день, полоскать горло антисептиком, выполнять другие предписания врача
Как происходит процесс пункции гайморовой пазухи?
Перед операцией врач назначит обследование, а сама процедура в большинстве случаев выполняется амбулаторно, под местной анестезией.
Диагностика
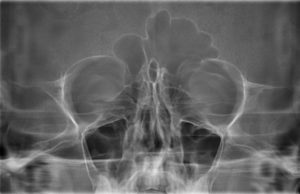
ЛОР-врач соберет анамнез заболевания, затем проведет осмотр. Для уточнения диагноза могут понадобиться рентгенография и компьютерная томография, которые позволят хирургу детально понять характер изменений в гайморовой пазухе и составить план лечения.
Подготовка
Стандартный план обследования перед пункцией гайморовой пазухи включает анализы крови и мочи, тесты на инфекции (сифилис, гепатиты В и С, ВИЧ), показатели свертываемости крови, а также рентгенографию легких и ЭКГ. Также необходимы заключения стоматолога, терапевта, анестезиолога-реаниматолога (при выполнении операции под наркозом).
Болезненна ли процедура?
При грамотно проведенной анестезии процедура прокола гайморовой пазухи абсолютно безболезненна. Возможны неприятные ощущения во время местной анестезии – в момент укола иглой.
Операция пункции гайморовой пазухи проходит либо под местной анестезией, либо под наркозом – все зависит от тяжести гайморита и состояния больного.
При местной анестезии обезболивают место надреза мягких тканей и слизистой, что причиняет пациенту психологический дискомфорт.
Этапы операции
При местном обезболивании введениеанестетика выполняют в области разреза (под верхней губой). После такой заморозки мягкие ткани разрезают, а кость прокалывают. Место прокола расширяется, гайморова пазуха промывается, хирург устанавливает дренаж и зашивает операционную рану.
Перед эндоскопической гайморотомией рекомендуют закапать в нос сосудосуживающее средство, чтобы уменьшить количество слизи. Далее под местной анестезией сюда вводят зонд с камерой, который попадает в верхнечелюстную пазуху через естественное отверстие между ней и носовой полостью. Пазуху промывают, зонд извлекают.
Послеоперационный период и реабилитация
После радикальной гайморотомии в пазухе могут оставаться дренажи и тампоны, которые убирают через 8–24 часа после операции. Восстановление после такой операции занимает больше времени, место прокола может сильно болеть, иногда возникают онемение носа и зубов.
Реабилитация после эндоскопической операции проходит быстрее и проще. После неё достаточно соблюдать гигиену рта, зева и носа, а также постельный режим в первые 2–3 дня после операции.
Что такое гайморовы пазухи
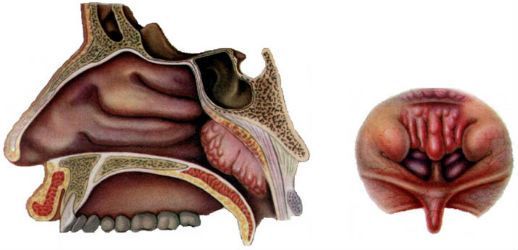
Гайморовы пазухи (их также называют верхнечелюстными) — это особые полости по обеим сторонам носа, заполненные воздухом. Каждая полость соединена с носовым проходом маленькими отверстиями — соустьями. Полости покрыты слизистой оболочкой. Функция слизи — задерживать в ней бактерии и вредные частицы, а затем выводить их из организма посредством тех самых соустий. При возникновении отёка выводное отверстие сильно сужается, в результате чего слизь вместе с вредными частицами и бактериями не может выйти наружу и застаивается. В это время больной начинает испытывать распирающие боли в области щек — так начинается воспаление верхнечелюстной пазухи. Лечением верхнечелюстной пазухи нельзя пренебрегать, поскольку бездействие может спровоцировать тяжёлые последствия вплоть до сепсиса и менингита.
Классический гайморит может быть двусторонним, когда поражаются обе пазухи. При одонтогенной форме воспалительный процесс запускается в той пазухе, с какой стороны расположен больной зуб.