Реактивный синовит
Содержание:
- Лечение Синовита коленного сустава:
- Симптомы заболевания
- Фармакология
- Артроскопическая резекция мениска
- Диагностика
- Наши врачи
- Лечение
- Осложнения
- Профилактика
- Услуги ортопедии и травматологии в ЦЭЛТ
- Часто задаваемые вопросы
- Причины синовита суставов
- Синовит коленного сустава: симптомы и лечение
- Анатомия коленного сустава и других суставов
- Описание заболевания
- Патогенез (что происходит?) во время Синовита коленного сустава:
- Особые предписания
- Инструкция по применению, дозировка и особенности использования
- Виды и степени патологии
Лечение Синовита коленного сустава:
Лечение больных с травматическим синовитом должно быть комплексным. В первую очередь устраняют нарушенные анатомические взаимоотношения и затем корректируют метаболические сдвиги в суставе. Вопрос о консервативном или оперативном лечении в каждом отдельном случае необходимо решать индивидуально в зависимости от тяжести повреждения, характера вторичных внутрисуставных изменений и других причин. При показаниях операцию надо рассматривать как I этап лечения, за которым должны следовать полноценный курс медикаментозной коррекции метаболических нарушений внутренней среды сустава, а также эффективное восстановительное лечение.
Из первичных мероприятий при синовите показаны ранняя пункция сустава с эвакуацией синовии и иммобилизация сустава давящей повязкой или надколенником.
В отдельных случаях требуется более жесткая стабилизация сустава шинами для покоя на 5-7 дней с применением в первые дни гипотермии (холод). Длительная иммобилизация без показаний нежелательна, так как могут возникнуть осложнения, например тугоподвижность сустава.
Эффективными методами патогенетического лечения рецидивирующего синовита является назначение лекарственных препаратов, нейтрализующих большинство из звеньев «порочного круга». Наиболее действенны из них индометацин, бруфен, салицилаты, гепарин, ахимотрипсин, румалон, глюкокортикоиды. Рекомендуется также с 3-4го дня применение физических методов (магнитотерапия, УВЧ, электрофорез гепарина, лазонила, контрикала; фонофорез кортикостероидных гормонов и др.).
При всей своей эффективности раннее применение гепарина (сразу после травмы или операции) противопоказано ввиду опасности усиления кровотечения в полость сустава. Комплексное лечение в остром периоде, как правило, предотвращает развитие хронических форм синовита.
При хроническом синовите с наличием постоянного или рецидивирующего выпота и значительной инфильтрации синовиальной оболочки показано применение ингибиторов протеолитических ферментов (протеиназы, гиалуронидазы, лизоцим и др.), а также средств, стабилизирующих мембраны лизосом и уменьшающих проницаемость их. В качестве таких тормозящих факторов используют трасилол или контрикал по 5000 ЕД внутрисуставно (на курс 3-5 введений с интервалами 3-5 дней).
Ингибирующее влияние на лизосомные ферменты и снижение проницаемости вызывает также применение малых доз кортикостероидов (эмульсии гидрокортизона, кеналог40, дексазон и др.). Поэтому интраартикулярная терапия оказывает значительное противовоспалительное и антипролиферативное действие и быстро нормализует синовиальную среду сустава. Необходимо подчеркнуть, что применение гидрокортизона и других препаратов требует повышенных условий асептики, знания методики введения, дозировки и интервалов лечения.
При затяжных формах хронического синовита и безуспешности консервативного лечения, если имеются необратимые изменения в синовиальной оболочке (склероз, образование гипертрофированных ворсинок, петрификатов и др.), показано оперативное лечение: частичная, субтотальная или тотальная синовэктомия в зависимости от тяжести и распространения процесса.
Разрезом типа Пайра послойно вскрывают полость коленного сустава. Производят ревизию, удаляют инородные тела, поврежденные мениски, санируют покровный хрящ. Патологически измененную синовиальную оболочку иссекают. Отделение ее от фиброзной капсулы не сопряжено с трудностями, если попасть «в слой»; тогда она снимается, как перчатка. Синовиальная оболочка легко удаляется из верхнего заворота, труднее — из верхнебоковых; значительно труднее иссечение ее из нижнебоковых и заднего заворотов. Поэтому при тотальной синовэктомии, которая производится значительно реже и при особых формах синовита, дополнительно используют два задних доступа — задненаружный и задневнутренний.
После синовэктомии необходимы тщательный гемостаз, кровоостанавливающая и противовоспалительная терапия. Конечность укладывают на шину Белера и рекомендуют ранние без нагрузки движения (с 3-4го дня). Из осложнений часто возникают контрактуры сустава и рецидивы синовита.
Симптомы заболевания
Сразу после падения или удара по суставной капсуле появляется сильный болевой синдром отечность и скованность, что приводит к снижению подвижности. После фиксации сустава в пункте удается снизить дискомфорт. Данная процедура рекомендуется для предварительной подготовки к диагностике (на раннем этапе она невозможна из-за острой боли).
Обычно пациент приходит к врачу с жалобами на боли во время ходьбы, ощущением, как будто колено «проседает». При длительном течении заболевания мышцы бедра становятся слабее, уменьшаются в объёме.
Врач осматривает пациента, проводит специальные тесты. Обычно нестабильность сустава диагностируется во время врачебного осмотра без дополнительного обследования.
Фармакология
Главное предназначение препарата – лечение заболеваний синовиальных суставов, чаще коленных. Применяется в виде стерильного, вязкого по консистенции имплантата для интраартикулярных инъекций в синовиальный мешок у больных, страдающих острой и хронической стадией остеоартрита либо остеоартроза.
Лекарственный гиалуронат, состоящий из цикличных звеньев дисахаридов, идентичен человеческому. Лечебный результат от лекарства происходит за счет увеличения вязкости. Больные отмечают положительную динамику в лечении, улучшение самочувствия, состояния больного сустава и близлежащих тканей. Внутрисуставные введения гиалуроната натрия запускают восстановительный механизм в клетках, поскольку сустав начинает самостоятельно производить собственный гиалуронан. Лекарство способствует повышению подвижности, пораженного недугом синовиального сустава, приводя его в норму, избавляет от болевых ощущений, становится оптимальной защитой разрушенному суставному хрящу.
Артроскопическая резекция мениска
Операция показана при разрыве мениска вследствие тяжелых травм. Артроскопическая резекция позволяет избежать обширной кровопотери, повреждения нервов и мягких тканей. Это миниинвазивный метод, который назначается при частичном, осколочном, поперечном, продольном или полном разрыве мениска.
Проводить операцию нужно незамедлительно, так как необратимые изменения происходят спустя 3 недели. После выполнения частичной или полной артроскопии человек легко восстанавливается и может ходить уже спустя 3-4 часа после хирургического вмешательства. Выписаться из больницы и вернуться к привычному образу жизни можно уже спустя 48 часов после операции.
Диагностика
С целью уточнения диагноза нестабильности коленного сустава и исключения других заболеваний проводят следующий комплекс исследований:
- Рентгенография коленного сустава.
- .
- Артроскопия – эндоскопическое исследование суставной полости — является наиболее информативным методом диагностики. Врач может осмотреть практически всю полость сустава и обнаружить патологические изменения со стороны крестообразных связок, других структур, а так же выполнить при наличии показаний лечебные манипуляции во время артроскопии.
Наши врачи
Самиленко Игорь Григорьевич
Врач травматолог — ортопед, врач высшей категории
Стаж 24 года
Записаться на прием
Третьяков Антон Александрович
Врач травматолог-ортопед
Стаж 8 лет
Записаться на прием
Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 28 лет
Записаться на прием
Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на прием
Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 44 года
Записаться на прием
Лечение
Лечение повреждения крестообразных связок без хирургического вмешательства можно проводить сразу после травмы. Обычно травматолог делает прокол поражённого коленного сустава при помощи иглы и удаляет из него кровь, накладывает на ногу фиксирующую повязку.
В дальнейшем пациенту назначают физиолечение, массаж, лечебную физкультуру (по показаниям). Если признаки нестабильности сохраняются или появляются спустя некоторое время после лечения, то, как правило, требуется операция. При полном разрыве связок обычно травматолог сразу назначает операцию.
Опытные специалисты многопрофильной клиники ЦЭЛТ выполняют протезирование крестообразных связок любой категории сложности.
Осложнения
При отсутствии должного лечения происходит атрофия четырехглавой мышцы бедра и значительное смещение сустава из-за ослабления связок. При этом снижается подвижность и болевой синдром не проходит, а любое движение может ухудшить состояние. Часто человеку приходится соблюдать постельный режим, так как при ходьбе сустав расшатывается и возникает острая боль. Постепенно появляется полная обездвиженность коленного сустава.
Профилактика
Чтобы предупредить нестабильность коленного сустава, нужно следовать 5 правилам:
Правильно выбирать обувь строго по размеру из натуральных материалов и с мягкой подошвой, Нередко специалисты назначают ортопедическую обувь, которая используется при плоскостопии
Важно плотно зафиксировать стопу в комфортной позиции.
Во время занятий бегом, футболом, хоккеем рекомендуется использовать специальный бандаж. При занятиях пауэрлифтингом нужно сократить нагрузки и всегда использовать эластичные бинты
Тренировки должны умеренно напрягать четырехглавую мышцу бедра и не вызывать болевых ощущений.
Нужно пересмотреть свою диету и добавить больше продуктов с высоким содержанием магния, кальция, цинка, фтора. Желательно дополнительно употреблять витаминно-минеральный комплекс.
- При выявлении ослабления связок и смещения сустава нужно отказаться от профессионального спорта и избегать чрезмерных нагрузок.
- Наличие слабости, щелчков и болевых ощущений в коленях является поводом для обращения к специалисту и прохождения или . Никогда не откладывайте консультацию и диагностику, так как болезнь успешно лечится на начальной стадии.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 2 700 |
| УЗИ двух симметричных суставов (кроме тазобедренных) | 4 000 |
| МР томография коленного сустава (1 сустав) | 7 000 |
- Остеоартроз
- Натоптыши
Часто задаваемые вопросы
Чем определяется категория сложности?
Категория сложности зависит от тяжести заболевания, количества проблемных зон в суставе и, соответственно, от вида операции, от затраченных усилий на этапе устранения патологии. Также имеет значение общее состояние больного, наличие сопутствующей патологии.
Категория сложности оценивается врачом-травматологом на консультации.
Какое обследование необходимо перед операцией?
Перед операцией необходима консультация врача-травматолога, который после осмотра и анализа имеющихся данных обследования определяет показания к операции, вид операции, назначает предоперационное обследование.
Обычно назначается:
- стандартное лабораторное обследование
- рентгенологическое исследование органов грудной полости
- исследование сустава (УЗИ, ).
При наличии показаний проводится ультразвуковая оценка работы сосудов нижних конечностей. При необходимости назначаются консультации смежных специалистов.
Нужна ли специальная подготовка перед операцией?
Как правило, специальной подготовки для выполнения артроскопии не требуется. Утром в день операции не разрешен прием пищи и напитков. При постоянном приеме антикоагулянтов по поводу сопутствующих сосудистых расстройств, врачом рекомендуется временная отмена данных препаратов за несколько дней до операции.
Какие ощущения испытывает пациент после операции?
Выраженных болей после малотравматичной операции артроскопии, как правило,не наблюдается. При необходимости проводится лечение болевого синдрома современными обезболивающими препаратами. Может беспокоить определенный дискомфорт и ограничение движений в оперированном суставе, связанные с послеопрационным отеком.
Какие возможны осложнения после операции?
В качестве проблем в раннем послеоперационном периоде возможен гемартроз — кровоизлияние в полость сустава, синовит — скопление суставной жидкости. В этом случае проводится пункция сустава, проводится противовоспалительная терапия. Сустав — достаточно сложная система, сочетание мягкотканных структур, костей и хрящей сложной формы, различной степени эластичности, подвижности и в том числе различной степени повреждения и деформации. Патология структур сустава зачастую не бывает изолированной. И выполнение артроскопии позволяет решить не все проблемы. К сожалению, с годами возможно дальнейшее постепенное развитие остеоартроза, хондромаляции. С целью лечения и профилактики заболеваний сустава необходимо наблюдаться у врача-ортопеда, возможны назначения внутрисуставных инъекций хондропротекторов, препаратов гиалуроновой кислоты — уже в послеоперационном периоде. Врач объясняет пациенту особенности соблюдения нагрузочного режима, необходимость применения медикаментов, бандажей, ортезов. При необходимости (при развитии остеоартроза тяжелой степени) выполняется операция эндопротезирования сустава. В нашей клинике возможно как выполнение операции артроскопии и ведение больного в дальнейшем периоде, так и выполнение эндопротезирования сустава при наличии показаний.
Послеоперационная реабилитация
Уже в послеоперационной палате пациент может сидеть, вставать, ходить. В достаточно комфортные палаты, доступные санузлы в боксах, рядом с палатой. Применение костылей и фиксации сустава наколенниками в большинстве случаев не требуется. Но при разрыве и последующей пластике связок сустава необходим покой, в этом случае рекомендуется ношение наколенника или более прочного фиксатора — тутора. Специфического лечения не требуется.
Швы снимаются примерно на 7-е сутки после операции, дальнейшее посещение врача согласовывается при выписке.
Причины синовита суставов
Выделяют следующие причины развития синовита суставов:
- травматизм;
- попадание инфекции в полость сустава;
- сопутствующие заболевания;
- аллергические реакции;
- нестабильность сустава;
- повышенная масса тела.
Травматизм
Существуют два основных механизма получения травмы:
- прямая травма;
- непрямая травма.
Прямая травма переломамыщелкаНепрямая травмавывихразрыв связокгемартрозом
Попадание инфекции в полость сустава
При синовите выделяют следующие пути инфицирования:
- контактный;
- гематогенный;
- лимфогенный.
Контактный механизмбактерииГематогенный механизмЛимфогенный механизмболезнетворнымиИнфекционный синовит могут вызывать следующие виды микроорганизмов:
- стафилококк;
- стрептококк;
- пневмококк;
- туберкулезная микробактерия.
Стафилококкпиогеннойиммунитетомсинуситринитбронхитпневмониюстафилодермиюпищевые отравленияартрит коленного суставаСтрептококкскарлатинаангинаэндокардитпоражение внутренней оболочки сердцастрептодермиягнойно-воспалительное поражение кожных покрововПневмококкносоглотка, ротоглоткаменингитсредний отитфлегмонаперитонитТуберкулезная микобактерияпалочка Кохатуберкулеза
Сопутствующие заболевания
гемофилиейпередаваться половым путемК синовиту могут приводить следующие заболевания:
- бурсит;
- гемофилия;
- подагра;
- гонорея;
- сифилис.
Бурситлоктевой, коленный и тазобедренныйГемофилиябелок, который участвует в процессе свертываемости кровиПодаграмочевой кислотысустав большого пальца, голеностопный и коленный суставыГонореябесплодияСифилиспервая стадия заболеваниятвердый шанкр
Аллергические реакции
аллергеныАллергический синовит могут вызвать следующие типы аллергенов:
- инфекционные;
- неинфекционные.
Инфекционные аллергеныстафилококки, стрептококкивирусыпаразитыглистыНеинфекционные аллергеныингаляционный путьпарентеральный путьперкутанный путь
Нестабильность сустава
Синовит может возникать по следующим причинам:
- деформация сустава;
- недостаточность связок;
- повреждение суставных поверхностей;
- повреждение мениска.
Деформация суставаревматизмНедостаточность связок коллагеновых волоконПовреждение суставных поверхностейПовреждение мениска
Синовит коленного сустава: симптомы и лечение
Различают клиническую и субклиническую формы. Первая протекает с острыми ощущениями, вторая бессимптомно. Ее выявляют исключительно аппаратными методами. В каждом случае признаки различаются, поскольку течение болезни определяет количество смазки в капсуле, степень поражения структур.
Жидкость усиленно вырабатывается спустя несколько часов после воспаления. При остром двустороннем синовите коленного сустава сочленения увеличиваются, беспокоят умеренные боли, нарастающие при ходьбе. Меняется форма надколенника, контуры сглаживаются. С обеих сторон заметны выбухания и отеки.
В момент пальпации видно баллотирование надколенника. Вместе с пальцем он свободно погружается, после снижения внешнего давления «всплывает». При скоплении выпота отек становится больше, кожа краснеет. При артрите,артрозе , других дегенеративных заболеваниях беспокоит непреходящая боль. После травмы сначала образуется отек, на 3 день сутки накапливается выпот. При переломе сгустки крови попадают в капсулу и вызывают гемартроз. Если игнорировать первые симптомы и не обращаться к врачу, то наступает хронический синовит коленного сустава.
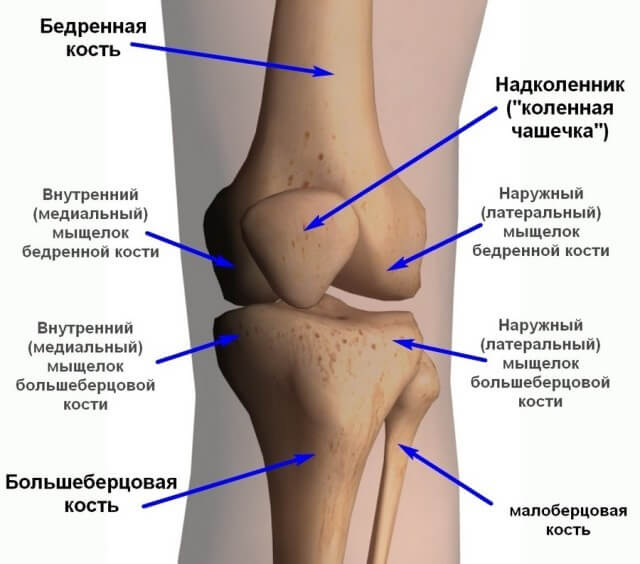
Анатомия коленного сустава и других суставов
соединенияприближение к серединной плоскостиудаление от серединной плоскостивращательное движение внутрь и кнаружименискисуставная губаВыделяют следующие элементы, которые участвуют в образовании суставов:
- эпифизы костей;
- суставные поверхности;
- суставная сумка;
- связки суставов;
- околосуставные ткани.
Суставные поверхности
ростковый слойхондроцитовза счет содержания белка эластинаПо числу суставных поверхностей выделяют следующие типы суставов:
- простой;
- сожный;
- комбинированный;
- комплексный.
Простой суставСложный суставКомбинированный суставКомплексный суставмениски, внутрисуставные диски
Суставная сумка
рецепторыСуставная сумка состоит из двух мембран:
- фиброзная;
- синовиальная.
Фиброзная мембранаСиновиальная мембранасиновиальная оболочкадо 4 – 5 мл
Связки суставов
наличие нехарактерных движений в суставеНаиболее значимыми связками коленного сустава являются:
- внутренняя боковая;
- наружная боковая;
- пердняя крестообразная;
- здняя крестообразная.
Внутренняя боковая связкабольшеберцовая коллатеральная связкаНаружная боковая связкамалоберцовая коллатеральная связкаротационные движенияПередняя крестообразная связкапереднее межмыщелковое полеЗадняя крестообразная связказаднее межмыщелковое поле
Околосуставные ткани
К околосуставным тканям относят:
- мышцы;
- сухожилия;
- сосуды;
- нервы.
МышцыСухожилиябелок соединительной тканиСосуды. жидкость с большим содержанием лимфоцитовартерии и веныНервыв гиалиновом хряще нервные рецепторы отсутствуют
Описание заболевания
Эпителиальные клетки оболочки синтезируют синовию, содержащую белки и гиалуроновую кислоту. Она выполняет метаболическую, барьерную, лакоматорную функции, отвечает за морфофункциональное состояние хрящей. В придачу образует в суставной щели протекторную пленку, защищающую костную ткань от истирания.
При отсутствии заболевания синовита в коленном суставе количество смазки соответствует норме — 1-2 мл, содержит 15-200 клеток крови, макрофагальных синовиоцитов и гистиоцитов из оболочки. Этого хватает для питания гиалиновых хрящей, плавного скольжения головок. При воспалении объем возрастает больше 100 мл, число клеток увеличивается в десятки тысяч раз. Избыточное продуцирование секрета называют выпотом. Утолщение фиброзного слоя в сумке приводит к накоплению жидкости и появлению боли.
При физических перегрузках, ревматоидном, псориатическом, инфекционном артрите, синовите коленного сустава с артрозом смазка теряет биологические свойства, мутнеет и становится вязкой. В зависимости от состава и качества выпота выделяют:
-
серозный (прозрачный);
-
серозно-геморрагический с включением эритроцитов;
-
геморрагический — полностью окрашенный кровью;
-
гнойный серо-зеленого цвета
Консистенцию и цвет экссудата определяет первичная проблема. После травмы, при гемофилии в нем всегда присутствует красные следы. При асептической форме он имеет желтоватый оттенок, затем приобретает соломенный.
Патогенез (что происходит?) во время Синовита коленного сустава:
Различают синовиты асептические и инфекционные. Среди асептических синовитов преобладают травматические, затем аллергические, неврогенные, вызванные эндокринными нарушениями, и др.
Травматические синовиты подразделяются на острые и хронические, а по характеру выпота — на серозные, серознофибриноидные (слипчивые), вилезногеморрагические и гнойные. Синовиты чаще возникают в одном суставе.
При остром травматическом синовите в отличие от гемартроза сустав увеличивается в объеме в течение нескольких часов или суток. Для него характерны отсутствие напряжения, высокой местной температуры параартикулярных тканей; надколенник баллотирует, движения затруднены, но безболезненны.
Часто рецидивирующие синовиты сопровождаются хроническими формами водянки (гидрартроз), при которых вследствие постоянного давления на синовиальную оболочку развиваются гипотрофия и фиброз ее, что в свою очередь нарушает отток и всасывательную способность синовиальной оболочки. Образуется порочный круг, усугубляющий синовит и развитие дегенеративнодистрофических процессов в суставе.
Поскольку сустав является своеобразным органом со специфическими особенностями обмена и жизнедеятельности, необходимо остановиться на морфологической и физикохимической характеристике синовиальной среды сустава в норме и патологии.
Морфофункциональная структура компонентов синовиальной среды сустава (синовиальная оболочка, синовиальная жидкость и покровный хрящ) разработана М. Н. Павловой.
Синовиальная жидкость в норме по своему составу имеет значительное сходство с плазмой крови, так как она является одним из источников образования синовиальной жидкости (синовия). В то же время синовия значительно отличается от плазмы крови по ряду важнейших параметров. Так, содержание белка в синовии в 3 раза ниже, чем в плазме, соотношение альбумина и глобулина 3:1, а в плазме 1:1, уровень аглобулина в 3 раза меньше, чем в плазме. Синовия в отличие от плазмы не содержит фибриногена. Другим важным отличием синовии от плазмы является присутствие в ней талу ромовой кислоты, которая обладает способностью создавать сложные белковополисахаридные комплексы, обусловливающие вязкость синовиальной жидкости. Основным источником образования ГУК и протеолитических ферментов являются покровные клетки синовиальной оболочки (синовиоциты). Кроме указанных компонентов, в синовиальной жидкости в норме имеются многочисленные продукты изнашивания клеток, основного вещества синовиальной оболочки и покровного суставного хряща, поступающие в полость сустава в процессе жизнедеятельности и подвергшиеся лизису и рассасыванию; присутствуют также соли, кристаллы и бактерии. Состав синовии в разное время и при различных функциональных состояниях не остается постоянным. При малейшем отклонении от нормы резко меняются количественное и качественное состояние клеток, химические и физические свойства синовиальной жидкости.
Количество синовии коленного сустава в норме незначительно — обычно 1 -2 см , вязкость в условных единицах 5-7, рН 7,7, осмотическое давление 120-140 мм вод. ст., число клеток в 1 см от 13 до 200. При патологических состояниях количество клеток резко возрастает и изменяются все показатели. Не вызывает сомнения связь между общим числом клеток, вязкостью и содержанием в синовии фагоцитов. В норме в синовии клетки тканевого происхождения преобладают над элементами крови (110:100). Для сравнения при ревматизме (II стадия) число клеток не только резко возрастает (в 1000 раз и более), но и качественно меняется их состав: элементы крови преобладают над клетками тканевого происхождения (100:4), а среди первых преобладают нейтрофилы (в среднем 68,6% по В. Н. Лузину, 1970). Цитологическое исследование выявляет много атипичных клеток, нехарактерных для синовии нормального сустава, а также специфические клетки, свойственные тому или иному виду патологии и степени развития процесса (например, фагоциты при ревматизме). Поэтому цитограммы синовии имеют большое диагностическое значение при различных патологических состояниях сустава.
Особые предписания
Пациентам с наличием аллергических реакций применять медикамент следует крайне осторожно. Гиалуронат натрия при сильной экссудации применению не подлежит
Гиалуронат натрия при сильной экссудации применению не подлежит.
Немаловажно следовать общим правилам стерильности относительно к внутриартикулярным введениям. Недопустимо обрабатывать поверхность кожных покровов перед инъекцией средствами с содержанием четвертичных аммониевых солей
Недопустимо обрабатывать поверхность кожных покровов перед инъекцией средствами с содержанием четвертичных аммониевых солей.
Перед введением препарата внутрь суставной сумки, жидкость необходимо разогреть до комнатной температуры.
В сустав лечебный раствор вводится очень осторожно. Не позволяется введение медикамента экстраартикулярно, также в суставную капсулу и синовиальные ткани
Нельзя допустить попадание Ферматрона в общий кровоток.
В первые дни после инъекции пациенту рекомендуют избегать тяжелых нагрузок на больной сустав.
При видимых повреждениях упаковочной тары и шприца-контейнера применение фармсредства недопустимо.
Инструкция по применению, дозировка и особенности использования
Порядок использования медикамента зависит от формы и тяжести заболевания, дегенеративных преобразований или травматических состояний в суставе. Режим приема устанавливается каждому пациенту отдельно лечащим врачом. Стерильный вязкий раствор инъектируется в синовиальный мешок стерильной иглой. Используется соответственная величина иголки – от 19 до 20. Одноразовый шприц-контейнер защищен канюлей Луера. После введения иголка и шприц утилизируются.
Ферматрон вводится интраартикулярно с промежутком в 7 суток один раз в неделю. Введение раствора внутрь сустава производится в амбулаторных условиях.
Виды и степени патологии
Развитие заболевания часто происходит у спортсменов из-за работы с тяжелыми весами и из-за высоких нагрузок на четырехглавую мышцу бедра. Всего существует 3 степени суставной нестабильности:
- Легкая – наблюдается локальная деформация суставной капсулы и смещение бедренной и большой бедренной кости не более чем на 5 миллиметров. Ослабление связок незначительное.
- Средняя – присутствует серьезная деформация крестообразной связки и смещение максимум на 10 миллиметров.
- Тяжелая – диагностика выявляет разрыв задней или передней крестообразной связки с сильным смещением (более 10 миллиметров).
Различают следующие виды нестабильности в зависимости от того, какая связка повреждена:
- Латеральная.
- Медиальная.
- Комбинированная.
- Задняя.
- Передняя.
Дополнительно используются подвиды:
- Атипичный.
- Простой.
- Сложный.
- Тотальный.
- Компенсированный.
- Субкомпенсированный.
- Декомпрессионный.