Стрептодермия у взрослых
Содержание:
- Новости
- Чем опасна стрептодермия
- Причины развития стрептодермии
- Стрептодермия у беременных
- Лечение пиодермии
- Факторы риска
- Лечение стрептодермии
- Симптомы пиодермии
- Диагностика
- Как и чем лечить стрептодермию
- Использование лазера
- Системная терапия
- Профилактика стрептодермии
- Диагностика стрептодермии
- Причины стрептодермии
- Способ применения и дозировка
Новости
О том, что такое небулайзер, какие заболевания можно лечить с его помощью, как правильно провести ингаляцию, как выбрать небулайзер это и многое другое о современном методе ингаляционной терапии вы можете узнать из этой статьи.
Небулайзерная терапия и лекарственные средства.
небулайзер
Так в чем же все таки преимущества небулайзерной терапии?
Существует несколько типов небулайзеров:
Ультразвуковые используют энергию колебаний пьезокристалла. Средний размер частиц аэрозоля 1-5 мкм. Компрессионные, струйные, или пневматические (используют струю газа (воздуха или кислорода). Средний размер частиц аэрозоля 3 мкм. Мэш использую энергию колебаний пьезокристалла и микросетку. Средний размер частиц аэрозоля 5,8 мкм.
Так как какие же болезни можно лечить при помощи небулайзера?
Распыленный ингалятором лекарственный препарат, начинает действовать практически сразу, что позволяет применять небулайзеры, в первую очередь, для лечения заболеваний, требующих безотлагательного вмешательства – астмы, аллергии.
Другая группа заболеваний, при которых ингаляции просто необходимы – хронические воспалительные процессы дыхательных путей, такие как хронический ринит, хронический бронхит, бронхиальная астма, хроническая бронхообструктивная болезнь легких, муковисцидоз и др. Но этим сфера их применения не ограничивается. Хороши они для лечения острых респираторных заболеваний, ларингита, ринита, фарингита, грибковых поражений верхних дыхательных путей, иммунной системы. Помогают ингаляторы при профессиональных болезнях певцов, учителей, шахтеров, химиков.
Какие лекарства можно использовать в небулайзере.
Настоящая информация НЕ МОЖЕТ быть принята как рекомендация для лечения и является лишь общей информацией о лекарственных средствах. Любое лечение или/и применение лекарственных средств может быть назначено только дипломированным врачом.
Для небулайзерной терапии могут быть использованы: 1. муколитики и мукорегуляторы (препараты для разжижения мокроты и улучшения отхаркивания): Амброгексал, Лазолван, Амбробене, Флуимуцил;
Назначить лекарственный препарат и рассказать о правилах его использования должен ваш лечащий врач. Он же должен осуществлять контроль эффективности лечения.
Не рекомендуются использовать для небулайзеров: все растворы, содержащие масла, суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав, а также растворы эуфиллина, папаверина, платифиллина, димедрола и им подобные средства, как не имеющих точек приложения на слизистой оболочке дыхательных путей.
Основные правила проведения ингаляций
Ингаляции проводят не ранее, чем через 1-1,5 ч после приема пищи или значительной физической нагрузки.
Во время курса ингаляционного лечения врачи запрещают курение. В исключительных случаях до и после ингаляции рекомендуется отказаться от курения в течение часа.
Ингаляции следует принимать в спокойном состоянии, не отвлекаясь чтением и разговорами.
Одежда не должна стеснять шею и затруднять дыхание.
При заболеваниях носовых путей вдох и выдох необходимо делать через нос (назальная ингаляция), дышать спокойно, без напряжения.
При заболеваниях гортани, трахеи, бронхов, легких рекомендуется вдыхать аэрозоль через рот (оральная ингаляция), дышать необходимо глубоко и ровно.
После глубокого вдоха ртом следует задержать дыхание на 2 с., а затем сделать полный выдох через нос; в этом случае аэрозоль из ротовой полости попадает далее в глотку, гортань и далее в более глубокие отделы дыхательного тракта.
Частое глубокое дыхание может вызвать головокружение, поэтому периодически необходимо прерывать ингаляцию на короткое время.
Перед процедурой не нужно принимать отхаркивающие средства, полоскать рот растворами антисептических средств (перманганат калия, перикись водорода, борная кислота).
После любой ингаляции, а особенно после ингаляции гормонального препарата, необходимо прополоскать рот кипяченой водой комнатной температуры (маленькому ребенку можно дать питье и еду), в случае использования маски – промыть глаза и лицо водой.
Продолжительность одной ингаляции не должна превышать 7-10 мин. Курс лечения аэрозольными ингаляциями — от 6-8 до15 процедур.
Приобрести небулайзер для себя и Ваших близких – это правильное и разумное решение. Вы приобрели надежного помощника и друга.
Источник
Чем опасна стрептодермия
Стрептодермия особенно опасна ослабленным людям, тем, кто страдает иммунодефицитом, а также склонным к аллергическим проявлениям. Если человек аллергик, не правильно лечился или обратился за помощью не своевременно, то есть высокий риск осложнений.
К ним относится:
- поражение внутренних органов стафилококками, чаще страдают сердце (миокардит, ревматизм), почки (нефрит) и печень;
- сепсис или заражение крови, если инфекция попадет в кровяное русло;
- лимфодемия;
- глубокие, долго не заживающие язвы;
- поражение плода во время родов, если на теле матери имеются высыпания и язвы;
- внутриутробное заражение ребенка при генерализованной инфекции;
- очень высокая температура (у грудничков);
- дисбактериоз кишечника – при попадании стафилококка в желудочно-кишечный тракт;
- обширные и глубокие опухоли в виде абсцессов.
- тромбофлебиты и т.д.
Еще одним моментом является поражение кожи с образованием рубцов после язв. Этот косметологический дефект остается навсегда и требует дополнительных процедур по выравниванию кожного покрова.
Причины развития стрептодермии
К причинам возникновения стрептодермии относят:
- Гормональные изменения в организме. Из-за нарушений гормонального фона состояние кожных покровов ухудшается, поэтому риск заражения возрастает.
- Травмы кожи. Кожа защищает от проникновения болезнетворных микроорганизмов. При образовании ссадин, порезов ее защитная функция снижается – стрептококки могут свободно проникнуть в организм.
- Изменение рН кожи. В норме кожные железы выделяют на поверхность эпителия вещества, которые в результате соединения с отшелушенными клетками создают защитный слой. Последний обеспечивает защиту от проникновения инфекционных агентов и способствует быстрому восстановлению эпителия при порезах, травмах. Резкое изменение кисло-щелочного баланса кожи может привести к нарушению микрофлоры кожных покровов. Как следствие, риск развития инфекционного процесса увеличится.
Также к стрептодермии склонны пациенты с аллергическими реакциями, проявляющимися дерматитами (крапивница, атопический дерматит, себорейный дерматит).
Лучшие врачи по лечению Стрептодермии
9.8
Дерматолог
Косметолог
Трихолог
Колесникова Наталья Геннадьевна
Стаж 18
лет
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Смоленская
760 м
Кропоткинская
1 км
Смоленская
1.3 км
Медицинский центр Столица на Ленинском, 90
г. Москва, Ленинский пр-т, д. 90
Проспект Вернадского
1.5 км
8 (499) 519-39-10
8 (495) 185-01-01
9.6
Дерматолог
Косметолог
Трихолог
Юдина Надежда Владимировна
Стаж 15
лет
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Смоленская
760 м
Кропоткинская
1 км
Смоленская
1.3 км
8 (499) 519-39-10
9.1
Дерматолог
Косметолог
Осипова Карина Валерьевна
Стаж 12
лет
Бест Клиник на Профсоюзной
г. Москва, ул. Новочерёмушкинская, д. 34, корп. 2
Профсоюзная
1 км
Академическая
1.5 км
8 (499) 519-36-54
9.5
Дерматолог
Трихолог
Миколог
Врач первой категории
Розит Наталика Сергеевна
Стаж 14
лет
Кандидат медицинских наук
Медицинский центр Первый Доктор на Киевской
г. Москва, ул. Киевская, д. 22
Студенческая
290 м
Кутузовская
940 м
Кутузовская
910 м
8 (499) 116-76-81
9.3
Андролог
Уролог
Дерматолог
Врач высшей категории
Посылаев Олег Анатольевич
Стаж 31
год
Медицина и Красота на Павелецкой
г. Москва, 6-й Монетчиковский пер., д. 19
Павелецкая
310 м
Павелецкая
640 м
Добрынинская
820 м
Медицина и Красота на Новослободской
г. Москва, Новослободская, д. 3
Новослободская
20 м
Менделеевская
310 м
Достоевская
950 м
8 (499) 519-34-67
8 (499) 116-81-55
9.8
Аллерголог
Дерматолог
Трихолог
Миколог
Врач высшей категории
Копилева Виктория Степановна
Стаж 26
лет
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
10
Венеролог
Дерматолог
Трихолог
Миколог
Врач высшей категории
Яковлева Наталья Николаевна
Стаж 19
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
10
Венеролог
Дерматолог
Врач высшей категории
Руссков Сергей Юрьевич
Стаж 32
года
Медцентр Медквадрат на Воротынской
г. Москва, ул. Воротынская, д. 4
Планерная
4.6 км
8 (499) 519-35-25
10
Венеролог
Дерматолог
Трихолог
Миколог
Филон Ольга Федоровна
Стаж 33
года
Кандидат медицинских наук
Медицинский центр Первый Доктор на Киевской
г. Москва, ул. Киевская, д. 22
Студенческая
290 м
Кутузовская
940 м
Кутузовская
910 м
8 (499) 116-76-81
9.8
Андролог
Дерматолог
Уролог
Врач высшей категории
Майванди Рудольф Мухамедович
Стаж 27
лет
Медицинский центр Доктор Столет
г. Москва, ул. Академика Арцимовича, д. 9, корп. 1
Коньково
1 км
Беляево
1.2 км
8 (499) 519-36-17
Стрептодермия у беременных
Беременность приводит к гормональной перестройке организма и к снижению иммунитета, так как организм бросает свои силы на развитие малыша в утробе матери. В этот момент женщина может заболеть стрептодермией.
Особенности протекания болезни у будущих мам:
- Если болезнь не имеет осложнений, она не опасна для ребенка. Заражение плода возможно лишь при попадании стрептококка в кровяное русло женщины.
- Инфекция может попасть ребенку во время родов, кожа малыша не имеет защиты от стрептококка. Болезнь вызывает осложнения и очень опасна для младенца.
Вот почему так важно вовремя пролечиться, до появления ребенка на свет. Врачи подбирают щадящую схему терапии
Препараты не опасны для малыша, но вполне эффективны. Предпочтение отдается кремам и мазям. Самостоятельный выбор средств категорически запрещается. Необходимо согласовать с врачом.
Лечение пиодермии
Лечением заболевания занимается врач-дерматолог. Если пиодермии проявляются на волосяной части головы, то волосяной покров в очаге инфекции и в области вокруг стригут, но не бреют. Это нужно для того, чтобы не обсеменить патогенной микрофлорой здоровую кожу. В случаях, когда пиодермия носит генерализованный характер, категорически запрещаются водные процедуры и мытье. Больному (особенно в острой фазе заболевания) следует уменьшить до минимума контакты с водой.
Кожу, инфицированную пиодермией, протирают, используя для этого спиртовые растворы анилиновых красителей и дезинфектанты. Также неплохой эффект производит салициловая кислота и раствор перманганата калия. Обязательно ежедневно требуется мыть кожу рук, тщательно обрабатывать ногти раствором йода, а также вытирать здоровую кожу влажной тряпкой или губкой. Эти процедуры нужны для того, чтобы избежать распространения инфекции.
Диета при лечении пиодермии должна быть сбалансированной. Наилучшим вариантом будет молочно-растительная диета. При этом следует полностью исключить из употребления в пищу экстрактивные продукты и алкоголь, а также снизить употребление простых углеводов и соленой пищи.
Но в том случае, если больной слаб, имеются симптомы интоксикации, пациент страдает сопутствующими заболеваниями или пиодермия носит затяжную или хроническую форму течения, то лечение проводится в основном антибактериальными средствами. Перед назначением антибиотиков, врач для начала делает посев соскоба или отделяемого, а также определяет возбудителя пиодермии и его восприимчивость к различным препаратам. Макролиды и тетрациклины дают хороший эффект, но Эритромицин и Тетрациклин не рекомендуется применять для лечения беременных и детей.
Терапия комбинированными антибактериальными лекарствами и цефалоспоринами назначается когда диагностируется инфицирование смешанной микрофлорой. Это связано с тем, что данные препараты широкого спектра действия и хорошо устойчивы к изменчивости бактерий. Тип препаратов, их курс, а также дозировка назначаются врачом строго индивидуально.
Сульфаниламидные препараты не сильно помогают при пиодермиях, но в случаях непереносимости пациентом антибиотиков назначаются такие препараты, как Бисептол и Сульфомонометоксин.
Специфическая активная иммунотерапия вкупе с антибиотикотерапией и местным лечением предоставляет неплохие результаты, особенно в хронических и вялотекущих случаях. Подкожная инфузия анатоксинов, специфических антигенов, а также стафилопротектинов проводится в условиях поликлиники или стационара два раза в неделю.
Чтобы стимулировать неспецифический иммунитет, используют такие методы, как аутогемотрансфузии и ультрафиолетовое облучение крови. Также стимулируют иммунную систему препараты: Метилурацил, настойка Лимонника, экстракт Элеутерококка. При иммунных нарушениях терапию назначают с использованием иммуностимуляторов, которые относятся к группе препаратов тимуса, такие как: Тималин, Тактивин, а также препараты гамма-глобулинов и стимуляторы производства интерферона.
Факторы риска
Этиология пиодермии не ограничивается механизмами образования гнойно-воспалительного процесса. Дерматологам известны формы предрасположенности к этому заболеванию, связанные с образом жизни, наследственностью и индивидуальным анамнезом пациента.
Известные факторы риска:
- Несоблюдение правил личной гигиены. Постоянное загрязнение кожи увеличивает риск инфекции.
- Перегревание или переохлаждение покровных тканей. Перепады температуры нарушают функции местного иммунитета. Зачастую после переохлаждения кожный покров становится воротами инфекции.
- Возраст. У новорожденных и пожилых людей чаще всего возникает пиодермия из-за недостаточной эффективности местного иммунитета.
- Наличие большого количества аллергических реакций и аутоиммунных заболеваний (особенно у ребенка.)
- Патологии эндокринной системы. Состояние кожи в значительной степени зависит от гормональных влияний.
- Заболевания обмена веществ: сахарный диабет и ожирение.
- Врожденные и приобретенные иммунодефицитные состояния.
- Неправильное питание, приводящее к дефициту определенных витаминов и микроэлементов в организме.
- Неблагоприятная семейная наследственность. Кожные заболевания могут быть связаны с передачей генетических мутаций.
Возбудители пиодермического дерматита находятся в окружающей среде и на поверхности покровных тканей. Это стафилококки, стрептококки и некоторые патогенные грибки. Часто люди заражаются гноеродными бактериями в больничных условиях.
Лечение стрептодермии
При адекватной терапии лёгкая степень заболевания (импетиго) поддаётся лечению в течение 5-7 дней. Тяжелые степени заболевания потребуют больше времени – до нескольких месяцев. Лечение может продлится и до 3 месяцев, если иммунитет организма ослаблен. После консультации с врачом, терапия проводится в домашних условиях самостоятельно. Применяют комплексное лечение стрептодермии.
Общие принципы лечения
- исключить контакт с водой;
- носить одежду только из натуральных тканей;
- соблюдать температурный режим в помещении;
- придерживаться гипоаллергенной диеты с исключением жирного, острого и сладкого.
Местное лечение
При местном лечении стрептодермии пузыри требуется вскрыть стерильной иглой, удалить гной и обработать кожу анилиновыми красителями 2 раза в сутки. Чтобы очаги не увеличивались, вокруг них кожу смазывают салициловым или борным спиртом. Для подсушивания мокнущей поверхности на нее наносят резорцин, нитрат серебра.
На стадии появления симптомов стрептодермии в виде корочек применяют повязки с мазями:
- фицидин;
- левомицетиновая;
- эритромициновая;
- тетрациклиновая;
- физидерм.
Медикаментозное лечение
При лечении стрептодермии задействуют следующие препараты:
- Антибиотики (макролиды, пенициллиновый ряд).
- Иммуномодулирующие средства (иммунофан, ликопид).
- Десенсибилизирующие (супрастин, кларитин, телфаст).
- Витаминотерапия (вит. А, С, Р, группы В).
- Жаропонижающие (парацетамол).
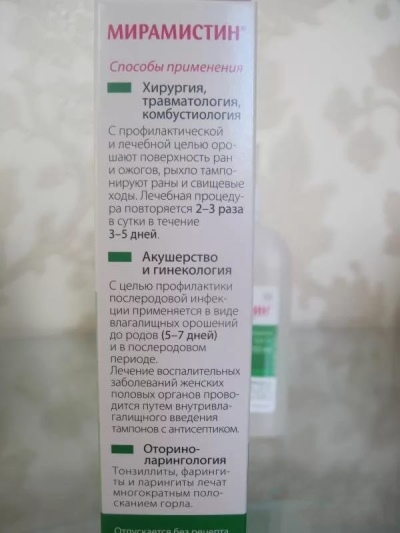
- Антисептики для местного применения (мирамистин, хлоргексидин, эритромициновая мазь, левамиколь).
Симптомы пиодермии
Клиническая картина при пиодермии может быть весьма разнообразной, поскольку ее симптомы во многом зависят от вида возбудителя, локализации и глубины поражения. Основными признаками болезни являются:
- гнойные высыпания на коже;
- воспаление кожных покровов;
- сухость и шелушение кожи;
- на месте высыпаний могут образовываться корочки, язвы, эрозии и пигментные пятна.
Рассмотрим в отдельности симптомы при различных разновидностях пиодермии:
- Остиофолликулит. Характеризуется появлением желтовато-белых пузырьков размером с булавочную головку, которые заполнены гноем. Пузырек пронизывает волос, так как он образуется в результате воспаления устья волосяного фолликула. В основном, элементы сыпи расположены на лице, в области бороды, усов, на груди и в других местах, где есть волосяной покров.
- Сикоз вульгарный. Возникает воспаление фолликулов в зоне роста щетинистых волосков (борода, усы, брови, лобок, подмышечные впадины). Это заболевание имеет хроническое течение и склонно к рецидивам. Характеризуется появлением на коже пузырьков, заполненных гноем, эрозий и серозно-гнойных корочек.
- Везикулопустулез. Возникает из-за гнойного воспаления устьев мерокриновых потовых желез. Данному заболеванию подвержены новорожденные дети. На месте потницы появляются пузырьки с молочно-белым содержимым. Высыпания локализуются на туловище, в складках кожи и на волосистой части головы.
- Эпидемическая пузырчатка новорожденных. Гнойное поражение кожи, которое проявляется на первой неделе жизни малыша. Характеризуется появлением на неизмененной коже пузырьков размером от горошины до лесного ореха с мутным содержимым. На месте вскрывшихся пузырей возникают эрозии. Высыпания локализуются в области пупка, на нижней части живота, в области естественных складок. Заболевание протекает с повышенной температурой тела и достаточно опасно для младенца.
- Фурункул. Возникает вследствие гнойно-некротического воспаления волосяного фолликула и окружающей подкожно-жировой клетчатки. Характеризуется образованием болезненного узла с гнойным стержнем и зоной воспаления. На месте отделившегося стержня формируется язва.
- Карбункул. Это своего рода конгломерат фурункулов, которые объединены общим инфильтратом.
- Гидраденит. Характеризуется гнойным воспалением апокриновых потовых желез. Для данного заболевания характерно хроническое рецидивирующее течение. Гидраденит может образовываться вокруг соска, в подмышечной области, около пупка, на наружных половых органах и в зоне возле заднего прохода. В толще кожи возникает небольшой узел размером с горошину, который постепенно увеличивается. Кожа над узлом приобретает синюшно-багровый цвет.
- Импетиго. Характеризуется образованием пузырей с серозным или серозно-гнойным содержимым. На месте вскрытия пузырей образуются эрозии. В основном, заболевание локализуется на коже лица, особенно вокруг носа и рта.
- Эктима. Глубокое поражение кожи с возникновением небольших язв на ограниченном участке тела. Развитие заболевания начинается с появления пузыря с гнойным содержимым. Через несколько дней на его месте образуется корочка, под которой находится язва. Через несколько недель язва рубцуется. Процесс локализуется чаще всего на коже нижних конечностей.
Диагностика
Проводят дифференциальную диагностику стрептодермии
Это заболевание важно отличить от аллергических реакций (крапивницы), отрубевидного лишая, стафилококковой пиодермии, экземы и атопического дерматита
Диагноз «стрептодермия» устанавливают на основании анамнестических данных (контакт с больным человеком, вспышка заболевания в коллективе) и визуального осмотра (характерные пузырьки и желтовато-медовые корочки после их вскрытия).
Из лабораторных методов используют:
- микроскопию мазков пораженного участка кожи;
- бактериологический анализ (посев корочек на питательные среды).
Микроскопию и бакпосев необходимо проводить до начала лечения антибиотиками и при условии отсутствия самолечения.
Как и чем лечить стрептодермию
Для лечения стрептодермии используются антибактериальные и антисептические препараты, которые помогают уничтожить болезнетворные микроорганизмы. Для местного лечения применяются наружные средства, в состав которых входят антибиотики. Иногда делаются инъекции от стрептококка.
В очагах поражения делают обработку кожи. Пустулы и пузыри вскрывают стерильными иглами у основания, а затем два раза в день обрабатывают пораженные участки кожи анилиновыми красителями. После этого на пораженные участки накладывают сухую асептическую повязку с дезинфицирующими мазями. Корочки смазывают салициловым вазелином.
Для лечения стрептодермии помимо местных препаратов назначают:
- общеукрепляющие препараты;
- витамины;
- лечебное ультрафиолетовое облучение пораженных участков кожи;
- ультрафиолетовое облучение крови (УФОК).
Если стрептодермия переходит в хронически тип течения, на коже образовываются пузыри, требующие вскрытия. При возникновении мокнущих эрозий накладывают дезинфицирующие повязки. Когда лечение достигнет завершающего этапа, больным рекомендуется накладывать серно-дегтярные мази, которые устраняют остаточные воспалительные явления.
Использование лазера
Весьма эффективным в устранении первопричины варикозной экземы показало себя лазерное излучение. В данном случае задача лазера — восстановление кровотока. Процедура весьма действенна, безболезненна и полностью безопасна, но лишь в случае, когда ее применяет опытный врач.
Суть процедуры заключается в том, что в просвет вены через небольшой прокол вводится специальный катетер, в конце которого размещен световод. Протягивая световод по катетеру, происходит обработка просвета вены лазерным излучением. Процедура выполняется очень аккуратно, с интервалами, одно продвижение световода занимает не более пяти сантиметров поврежденной вены.
Данная методика хороша ко всему прочему тем, что не оставляет после себя рубцов или шрамов, так как не предполагает накладывание швов. По завершению процедуры место прокола закрывают стерильной повязкой. Спустя некоторое время ранее пораженная вена начинает обрастать соединительными тканями, а в дальнейшем рассасывается
В процессе восстановления важно правильно следить за состоянием кожного покрова, использовать восстанавливающие кремы, носить компрессионное белье, не контактировать с прямыми солнечными лучами
Системная терапия
Выбор антибиотика определяется этиологическим агентом и его чувствительностью. Так, стрептококк высоко чувствителен к b-лактамным антибиотикам и наиболее активными являются природные пенициллины. При лечении стафилодермий наиболее высоко эффективными и вызывающими относительно меньшее число негативных реакций являются антибиотики-макролиды (Рокситромицин, Эритромицин, Кларитромицин) и цефалоспорины, высоко устойчивые к b-лактамазам. Продолжительность антибиотикотерапии варьирует от 7-10 дней до 1-2 месяцев в зависимости от формы заболевания.
При заболеваниях средней тяжести назначаются препараты для приема внутрь (Феноксиметилпенициллин, Амоксициллин/Клавуланат, Цефалексин, Цефадроксил, Азитромицин, Эритромицин, Линкомицин, Моксифлоксацин, Левофлоксацин, Клиндамицин и др.). При тяжелом течении проводится парентеральная терапия (Оксациллин, Цефазолин, Бензилпенициллин, Клиндамицин, Ампициллин, Линкомицин и др.).
При хроническим течении пиодермий с частыми рецидивами назначают специфическую иммунотерапию — анатоксин стафилококковый в возрастающих дозах с интервалом в 3–5 дней, стафилококковый бактериофаг, стафилококковый антифагин, антистафилококковый иммуноглобулин, стрептококковую вакцину, бактериофаг стрептококковый жидкий.
У ослабленных пациентов при тяжелом течении используют иммуномодулирующие препараты (Изопринозин, Т-активин). Для лечения акне в тяжелых формах женщинам могут назначаться эстрогены, андрогены: Спиронолактон и Ципротерон (антагонисты андрогенов), ароматические ретиноиды (Изотретиноин). В случае язвенной пиодермии антибиотики могут дополняться глюкокортикостероидами (Дексаметазон, Преднизолон).
Доктора
специализация: Дерматолог
Велиева Эльнара Джабаровна
5 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Метиленовый Синий
Мупироцин
Ихтиол
Феноксиметилпенициллин
Эритромицин
Цефалексин
Ампициллин
Моксифлоксацин
Изопринозин
Преднизолон
Анатоксин Стафилококковый
- Препараты для местной терапии (Метиленовый синий, Бриллиантовая зелень, Фукорцин, Калия перманганат, Эозин, краска Кастеллани, раствор Перекиси водорода, Повидон-йод, Хлоргексидин, Ихтиол, Эритромициновая мазь, Фузидовая кислота, Сульфатиазол серебра, Линкомицина гидрохлорид, Мупироцин).
- Препараты для системной терапии (Феноксиметилпенициллин, Амоксициллин/Клавуланат, Цефалексин, Цефадроксил, Азитромицин, Эритромицин, Линкомицин, Моксифлоксацин, Левофлоксацин, Клиндамицин, (Оксациллин, Цефазолин, Бензилпенициллин, Ампициллин, Линкомицин, Изопринозин, Т-активин, Дексаметазон, Преднизолон, Анатоксин стафилококковый, Вакцина стафилококковая, иммуноглобулин антистафилококковый человека).
При глубоких формах пиодермии общее УФО, УВЧ–терапия местно, фонофорез/электрофорез лидазы и антибиотиков, ультразвук, лазеротерапия.
Профилактика стрептодермии
Болезнь может поразить человека в любом возрасте. Нет стопроцентной защиты. Однако, если придерживаться мер профилактики, риск заражения значительно снижается.
Меры таковы:
- соблюдение санитарно-гигиенических правил и норм;
- здоровый образ жизни без вредных привычек, с полноценным сном и правильным режимом отдыха;
- полноценное, сбалансированное питание;
- своевременное лечение зубов и других стоматологических патологий.
Ежедневно необходимо умываться теплой водой, принимать душ. Мыло рекомендуется дегтярное, резорциновое или серное. Следить за чистотой рук и ногтей, менять своевременно нательное белье.
Следует заниматься физкультурой, чаще бывать на свежем воздухе и всячески повышать иммунитет. Если произошло повреждение кожи – царапины, ссадины, сразу же стоит обработать их зеленкой, йодом, перекисью водорода.
Важно также не допускать хронических заболеваний, а если они есть, контролировать состояние здоровья, предупреждая обострения.
Ответы на часто задаваемые вопросы к дерматологу:
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
- С какими симптомами необходимо обратиться к дерматологу?
- Какое оборудование есть в вашей клинике для диагностики кожных заболеваний?
- Как вызвать дерматолога на дом?
- Какие кожные заболевания заразны?
- Помощь дерматолога в клинике
- Помощь дерматолога на дому
- Как записаться к дерматологу?
Диагностика стрептодермии
Стрептодермия является острым инфекционным поражением кожи и быстро распространяется. Именно поэтому, при появлении такого симптома, как пузырь, необходимо немедленно обратиться к врачу. Для подтверждения диагноза стрептодермия доктор назначит микроскопический и микологический методы исследования взятых с очага заболевания чешуек кожи. Самолечение при стрептодермии недопустимо, поскольку в случае использовании различных антибактериальных мазей, диагноз будет поставлен неправильно. Стрептодермию легко можно перепутать с крапивницей, отрубевидным лишаем, атипическим дерматитом, пиодермиями и экземой, именно поэтому дерматолог детально расспрашивает пациента о симптомах и длительности болезни. Существуют также бактериологические методы исследования — осуществляется забор инфицированного материала из очага болезни с последующим посевом. Это делают с целью выделения этиологических микроорганизмов и дальнейшего определения чувствительности их к антибактериальным препаратам. Иногда делают анализы на наличие в соскобе грибов и проводят диагностику для исключения появления экземы.
Причины стрептодермии
Стрептодермия передается от человека к человеку. Стрептококки, вызывающие у человека стрептодермию — условно-патогенные микроорганизмы. Это означает, что, попадая на поверхность кожи, бактерия становится причиной заболевания в случае сниженного иммунитета или при наличии повреждений кожи .
Встречаются случаи инфицирования стрептококками через укусы или прикосновения некоторых насекомых, а также при контакте с почвой. Риск развития стрептодермии повышается при следующих заболеваниях и состояниях:
- варикозное расширение вен;
- нарушение кровообращения;
- эндокринные нарушения;
- заболевания ЖКТ;
- дисбаланс в кожном метаболизме;
- почечная недостаточность;
- сахарный диабет.
Факторы, которые увеличивают риск возникновения стрептодермии:
- состояние организма после затяжных инфекционных заболеваний;
- снижение иммунитета;
- нарушения обмена веществ;
- гормональные сбои;
- неврологические заболевания;
- интоксикации и отравления;
- гиповитаминоз;
- несбалансированное питание;
- физические перенапряжения.
Внешние факторы, отягощающие течение стрептодермии:
- перегрев или переохлаждение;
- нарушение правил гигиены;
- загрязнения кожи;
- продолжительный контакт с водой;
- повышенная влажность.
Способ применения и дозировка
Необходимая доза средства выдавливается из тюбика и тончайшим слоем наносится на нездоровые участки кожи. Дозировка зависит от размеров участков пораженного эпидермиса.
Возможно использование средство в профилактических и терапевтических целях.
Для предупреждения возникновения опрелостей или пеленочного дерматита рекомендуется ежедневно наносить минимальное количество средства на область под подгузники перед ночным сном.
Для устранения симптомов необходимо регулярно наносить вещество при каждой смене памперсов в случае наличия первых признаков воспалительного процесса.