Шунтирование сосудов
Содержание:
СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ
Стенокардия может ощущаться как сжатие, давление, жжение, пронзающая боль или чувство онемения, локализующееся в грудной клетке, плечах, спине, шее или челюсти. Как правило, боль или дискомфорт возникает при физической нагрузке и требует уменьшения ее интенсивности или полного прекращения. Некоторые пациенты испытывают боль при неприятных эмоциях, возбуждении. Обычно больные могут довольно определенно сказать, какая физическая активность вызывает приступ стенокардии. Приступы похожи один на другой. Продолжительность их небольшая, как правило, не более 10 мин. Этот тип дискомфорта в груди называется стабильной стенокардией.
Уровень нагрузки, вызывающей приступ стенокардии, является важнейшим критерием при определении тяжести коронарной болезни. На переносимости физических нагрузок основано деление больных стабильной стенокардией на функциональные классы:
- I класс — больной хорошо переносит обычные физические нагрузки. Приступы стенокардии возникают только при высоких нагрузках;
- II класс — небольшое ограничение обычной физической активности. Приступы стенокардии возникают при ходьбе по ровному месту на расстоянии более 500 м, при подъеме более чем на один этаж. Вероятность возникновения приступа стенокардии увеличивается при ходьбе в холодную погоду, против ветра, при эмоциональном возбуждении или в первые часы после пробуждения;
- III класс — выраженное ограничение обычной физической активности. Приступы возникают при ходьбе в нормальном темпе по ровному месту на расстояние от 100 до 500 м и/или при подъеме на один этаж;
- IV класс — приступ стенокардии возникает при небольших физических нагрузках, ходьбе по ровному месту на расстояние менее 100 м. Характерно возникновение приступов в покое, обусловленных, так же как и приступы стенокардии напряжения, повышением метаболических потребностей миокарда (повышение АД, тахикардия, увеличение венозного притока к сердцу при переходе больного в горизонтальное положение).
При классической клинической картине диагноз коронарной болезни высоко достоверен и может быть установлен без дополнительного обследования. В клинической практике затруднения при установлении диагноза касаются больных, в анамнезе которых присутствуют не все классические признаки стенокардии. Загрудинная боль может быть расценена врачом как нетипичная для стенокардии за счет субъективизма больного в описании своего состояния. Например, некоторые больные используют слово «острая» в качестве синонима «тяжелая», другие могут описывать боль как ощущение болезненности или как диспепсию. Может быть нетипичной локализация боли: в шее, руках, плече, нижней челюсти и зубах. Нетипичное описание активности, провоцирующей боль, может также ввести врача в заблуждение: некоторые больные не могут выполнить даже небольшое физическое усилие утром без развития тяжелой стенокардии, но в состоянии выполнить тяжелую нагрузку в более позднее время суток; у других, наоборот, приступы возникают в конце дня на фоне усталости. Иногда больные отмечают появление стенокардии главным образом после приема пищи, вероятно, из-за того, что потребность в увеличении кровотока в чревной области повышает нагрузку на сердце. У пожилых или ослабленных больных, которые ведут неактивный образ жизни, боль в грудной клетке может провоцироваться в большей степени эмоциональным стрессом, чем повышением физической нагрузки. Из-за разнообразия возможных проявлений боли, относящейся к ишемической болезни сердца, неудивительно, что ряд других состояний, протекающих с болевым синдромом, можно спутать с нетипичной стенокардией. К ним относятся патология костно-мышечной системы грудной клетки и плечевого пояса, легких и плевры, заболевания пищевода и желудка, а также некоторые не коронарные болезни сердца.
Показаниями для коронарографии и последующего возможного хирургического лечения являются:
— отсутствие эффекта или недостаточная эффективность лекарственной терапии;
— наличие выраженных изменений на ЭКГ при небольшой нагрузке;
— желудочковая тахикардия или фибрилляцией желудочков в анамнезе.
В зависимости от результатов ангиографического исследования выбирают вид хирургического вмешательства (эндоваскулярные методы, аорто-коронарное шунтирование).
Что такое сосудистое шунтирование?
Операция шунтирования может выполняться не только на сердце. При закупоренных артериях ног также может потребоваться проведение обходного пути кровотока. Слово «шунтирование» означает обход сосудистой окклюзии или сужения путем перемещения кровотока с помощью собственного материала организма или сосудистого протеза. В большинстве случаев используется вена из другой части тела. Заблокированный участок или просвет сосуда остается закрытым даже после операции.
В качестве донорской вены часто используется большая подкожная вена. Этот кровеносный сосуд проходит от паха до лодыжки с внутренней стороны бедра и голени. Во время операции вену удаляют. Ее можно использовать либо кверх ногами, чтобы венозные клапаны открывались в правильном направлении, либо обычной стороной, однако, до этого венозные клапаны должны быть удалены, чтобы не препятствовать кровообращению. Вены не всегда пригодны в качестве трансплантата, поскольку они повреждаются воспалением или патологически расширены (варикозное расширение вен).
Когда нужна хирургия?
Вышеперечисленные меры — это практически все, что может потребоваться пациенту для лечения атеросклероза. К сожалению, когда болезнь заходит далеко, изменения в сосудах значительные, этих мер становиться недостаточно. Тогда требуется хирургическое лечение. Только Ваш лечащий врач, хирург может решить, нуждаетесь ли Вы в этом лечении.
Обычно, когда вопрос ставиться об оперативном вмешательстве, очень важным этапом является ангиография. Это рентгенографическое исследование, которое сопровождается введением контрастного раствора (красителя) в сосудистую систему через шприц в области паха или руки. Ангиограмма показывает «карту» Ваших артерий и дает точное расположение сужений и закупорок, являющихся причиной вышеперечисленных симптомов. Некоторые из сужений и блоков могут быть ликвидированы при помощи баллонного катетера, введенного в сосуд через специальную иглу. Баллон располагается напротив сужения и затем раздувается, расширяя сосуд. Это так называемая ангиопластика. Другие сужения и закупорки, неподдающиеся ангиопластике, лечатся при помощи хирургической операции – шунтирования, т.е. формирования обхода места закупорки.
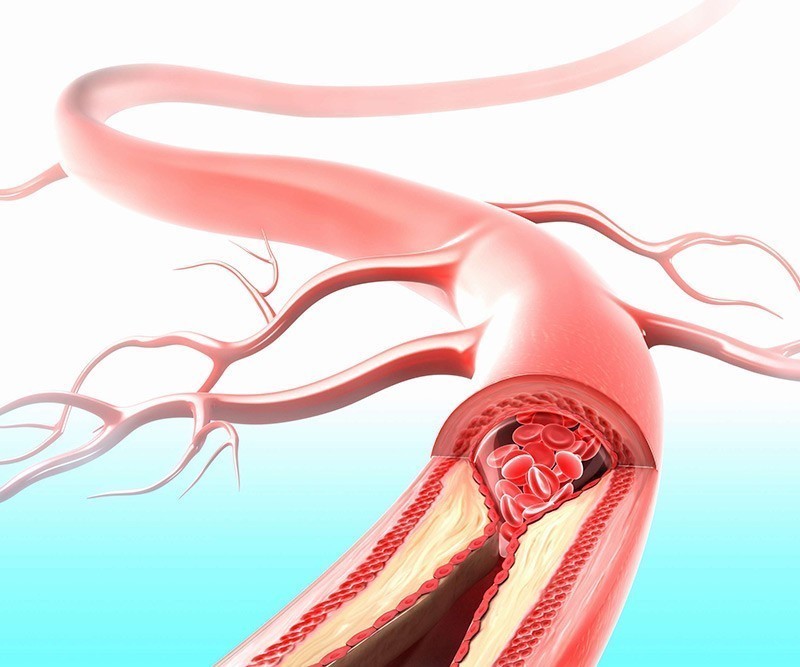
Сосудистый шунт можно описать, как объездную дорогу, построенную вокруг перенаселенного города. Перенаселенный город — это сужение в сосуде, а двойная дорога — это собственно «шунт». При данной методике суженный или заблокированный участок не удаляется, а шунт присоединяется в области здорового сосуда выше и ниже участка сужения. На картинке показана схема данной методики.
Выбор материала для шунтирования зависит от места расположения пораженного участка артерии. Чаще всего протез сосуда устанавливается вместо брюшной аорты и артерий конечностей. При данной локализации протез может безукоризненно работать в течение многих лет. Шунт в области бедра и голени очень часто изготавливается из Вашей собственной вены, которая может быть использована как «запасная деталь».
При некоторых шунтированиях хорошего результата можно достичь только с использованием искусственного протеза. В таком случае хирург должен решить, какой из них наиболее подходит в данном случае.
Операция
Пациент госпитализируется в клинику. В этот же день или на следующий выполняется операция. При открытой операции выполняется разрез на шее. При стентировании – прокол в руке (см. «Операции на сонных артериях»).
Открытые: делается разрез кожи на шее, выделяется артерия, под контролем зрения выполняется реконструкция. Сосуд разрезается, удаляется холестериновые бляшки, производится «чистка» сонной артерии, после чего артерия зашивается, послойно ушивается рана. На кожу могут накладываться как съемные, так и саморассасывающиеся швы.
Эндоваскулярная: через прокол в руке по сосудистому руслу к сонной артерии подводятся специальные инструменты и выполняется операция. Хирург видит изображение сосуда при помощи рентгенологической установкой – ангиографа. В зону поражения подводится небольшой баллон, который раздувается и расширяет просвет сосуда, далее в данное место вставляют металлический стент, выполняющий роль каркаса.
Сразу после операции в зависимости от состояния пациента, больной может быть переведен на сутки в отделение реанимации или сразу в общую палату. Через несколько дней после операции пациента выписывают домой.
Послеоперационный период
К концу первых суток пациент уже самостоятельно передвигается по палате стационара. Послеоперационную болезненность купируют обезболивающими; в плановом порядке обрабатывают швы и меняют послеоперационную повязку.
В первые сутки разрешается пить воду. На вторые сутки можно есть протертые мясные супы-пюре на бульоне, пить соки, молоко и кисломолочные напитки. С 3-го дня разрешены овощные пюре, йогурты, разваренные каши и измельченные в блендере блюда. Выписка из стационара — на 4-е сутки.
Так как количество поступающей пищи резко ограничено, а рацион — низкокалорийный (800-1 200 ккал), он должен состоять исключительно из продуктов, богатых ценными нутриентами (а не пустыми калориями). Чтобы компенсировать сниженное всасывание питательных веществ в кишечнике, со 2-й недели начинают принимать препараты железа и поливитамины.
Протертая диета показана в течение 2 недель. После этого можно есть мягкую пищу — отварные и консервированные измельченные продукты
Крайне важно есть медленно и тщательно пережевывать пищевой комок, чтобы крупные кусочки не заблокировали вход из малого желудка в кишечник. Также важно пить не меньше 6-8 стаканов воды или несладких напитков — чтобы поддерживать эвакуацию содержимого ЖКТ
Пить нужно медленно, за полчаса до и через полчаса после приема пищи; между едой — произвольно.
Спустя 2 месяца можно есть твердую пищу (так же тщательно пережевывать). Объем порции постепенно увеличивают и доводят до 1-1,5 стаканов на прием — это максимум. Из рациона исключают копчености, газированные напитки, алкоголь, сладости, слишком жирную еду.
В течение месяца после операции рекомендовано ограничивать физические нагрузки. Затем для поддержания нормального веса необходимы дозированные ежедневные тренировки длительностью не меньше получаса. Беременность придется отложить на 1-2 года — необходимо чтобы гинеколог подобрал прооперированной женщине подходящие контрацептивы. Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! С методами бариатрической хирургии, которые применяются в «СМ-Клиника», можно ознакомиться в разделе Хирургия ожирения.
Диета после шунтирования
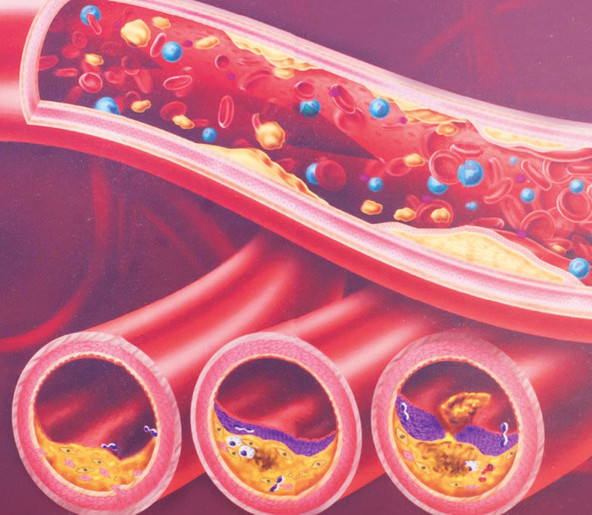
Основным фактором, негативно влияющим на состояние сосудистой стенки и кровоснабжение миокарда, является чрезмерное содержание холестерина в крови
Именно поэтому так важно отказаться от животных жиров и разнообразить рацион продуктами, которые выводят холестерин из организма и препятствуют его отложению на стенках сосудов
В рационе должны присутствовать в достаточном количестве овощи, зелень, блюда из рыбы, курицы без жира. Молочные продукты лучше выбирать с пониженным показателем содержания жира. В качестве источника жира рекомендовано употребление растительного масла – 2 столовые ложки в день.
2.Этапы операции
На первом этапе больного подключают к кардиомониторам, обрабатывается грудная клетка, подводятся дыхательные трубки от аппарата искусственного дыхания, который подключается только после того, как начнет действовать наркоз (т.е. единственным дискомфортом для больного может стать некоторое першение и саднение в горле после операции).
Анестезиолог вводит пациента в состояние общего наркоза. С этого момента оперируемый не ощущает ничего.
Через пищевод в область сердца помещается ультразвуковое устройство, транслирующее изображение сердца на монитор в течение всей операции.
Второй этап – это открытие грудной клетки. После разметки кардиохирург делает разрез на груди от вершины грудной клетки до пупка. При малоинвазивном методе длина разреза меньше на две трети.
Целью третьего этапа является подключение к аппарату, обеспечивающему искусственное кровообращение. Во время операции обогащение крови кислородом происходит вне лёгких, затем она возвращается в аорту и движется по большому кругу кровообращения.
На этом этапе хирург останавливает сердце, промывает его и помещает в специальный раствор, поддерживающий его жизнеспособность вне кровообращения.
Четвёртый и пятый этапы – это собственно замена клапана. Аорта разрезается, удаляется больной клапан. Если поражена и часть аорты, она тоже удаляется и ставится трансплантат. Отверстие клапана замеряется для подбора нового клапана нужного размера. Новый клапан пришивается, затем необходимо проконтролировать отсутствие истечений через него.
Шестой этап – это отключение от аппарата искусственного кровообращения. Зашивается аорта, из полости сердца удаляется попавший в него воздух. Сердце начитает биться под током собственной крови. Если наблюдается неровный ритм, применяется электрошок, который восстанавливает ровный пульс.
Седьмой этап – закрытие грудной клетки. Кости и ткани сшиваются, грудина закрывается швом, которые остаётся видимым на всю жизнь.
Вся операция обычно длится от 2 до 5 часов.
Немаловажным для исхода лечения является восьмой этап. Начинается он в палате интенсивной терапии. Выписка из стационара происходит на 5-9 день после операции. Послеоперационная реабилитация продолжается амбулаторно.
Причины
АКШ позволяет улучшить коронарный кровоток, что уменьшает выраженность болевого синдрома и снижает количество приступов стенокардии. После операции пациенты лучше переносят физические нагрузки, повышает работоспособность, улучшается психологическое состояние. Операции по реконструкции сосудистой сетки сердца снижают риск развития инфаркта миокарда.
Показания для установки шунта:
- критическое сужение коронарных артерий;
- стенокардия напряжения 3 и 4 степени (приступы беспокоят при обычной физической активности и в покое);
- аневризма сердца на фоне коронаросклероза;
- отсутствие возможности провести стентирование;
- сужение венечных артерий в сочетании с постинфарктной аневризмой и пороками строения сердца.
Требуется ли после SADI-s витаминно-минеральная поддержка?
Она является строго обязательной, как и при любом другом виде шунтирующих операций, в том числе и после гастрошунтирования. Тех, кто не готов в силу очень сложного материального положения или недостаточной дисциплинированности — «пофигизма» — ежедневно принимать витаминно -минеральные добавки, по поводу БПШ просим нас не беспокоить — эта операция не для них. Обязательно проведение регулярного послеоперационного контроля, лабораторный мониторинг. Обо всем этом пациенты получают необходимую информацию. Все пациенты нуждаются в постоянном приеме препаратов кальция с витамином Д (не менее 2 граммов в сутки), препаратов железа, поливитаминов, витаминов В12, А, Е. Информация о необходимой поддерживающей терапии тоже нами выдается каждому. Пациенты, рассчитывающие получить более выраженную и наиболее устойчивую потерю веса, а также рассчитывающие на компенсацию диабета в результате SADI-s, должны выполнять все наши предписания в отношении режима послеоперационного наблюдения и приема витаминно- минеральных комплексов.
Общие сведения
Коронарное шунтирование сосудов сердца — это оперативное вмешательство, во время которого создаётся обходной путь кровоснабжения определённого участка миокарда. Шунтирование позволяет полностью восстановить питание миокарда при сужении венечной артерии. В качестве шунта используются собственные вены голени или лучевая артерия. Оперативное вмешательство позволяет уменьшить выраженность ишемической болезни сердца и повысить качество жизни пациента.
Что такое шунтирование сердца после инфаркта?
Остановить распространение инфаркта миокарда при его развитии можно путём проведения операции по шунтированию сердца в течение 6-15 часов после сердечно-сосудистого события. Технически вмешательство проводится стандартно с учетом некоторых особенностей:
- как можно более раннее выполнение;
- рекомендовано аортокоронарное соединение;
- доступ через грудину на неработающем сердце и искусственном кровообращении.
Реабилитация в послеоперационный период
Реабилитация проходит в несколько этапов.
Через 10 дней после шунтирования сосудов сердца затягивается шов, а через полгода заживает костный каркас грудины.
На первом этапе послеоперационной реабилитации пациент должен придерживаться диеты, регулярно выполнять дыхательную гимнастику.
Чтобы избежать застоя крови в легких, и практиковать умеренные физические — гимнастика в положении лежа и ходьба.
Заниматься лечебной физической гимнастикой и принимать лекарственные средства, прописанные лечащим врачом.
Настоятельно рекомендуется отказаться от вредных привычек — никотина и алкоголя. Исключить из рациона жирное, жареное, острое и соленое.
Ввести в меню овощи и фрукты, кисломолочные продукты, постное мясо и постную рыбу.
При условии соблюдения врачебных предписаний прогнозы после хирургического вмешательства положительны.
В среднем, если аортокоронарное шунтирование сердца прошло успешно, пациенты живут после операции более десяти лет.
Как проходит операция
Шунтирование и парацентез проводят под контролем микроскопа, под местной анестезией или под наркозом. Под наркозом шунтирование выполняют детям, ввиду того, что при данной операции необходимо сохранять неподвижное положение тела, при этом наркоз проходит через маску. По времени операция занимает 10-15 минут. Шунт ставится на 2-3 месяца, затем удаляется. Парацентезное отверстие, которое остается после удаления шунта, зарастает, как правило, самостоятельно. Если этого не происходит, то выполняется закрытие дефекта аллотрансплантантом.
Шунт представляет собой небольшую трубку с расширениями на концах, для закрепления в барабанной перепонке. Трубка изготавливается из инертных материалов, позволяющих избежать аллергических реакций и воспаления в месте установки.
Что представляет собой методика снижения массы тела с использованием баллонов?
Лечение с помощью внутрижелудочных баллонов — малоинвазивный метод снижения массы тела, широко используемый в Западной Европе. По сложности методика установки баллона сопоставима с обычной . При этом под контролем эндоскопа в желудок устанавливается специально разработанный для этой цели баллон, наполняемый 400-700 мл жидкости. Заполняя часть объема желудка, баллон способствует более раннему насыщению во время еды, и за счет количественного ограничения в еде пациент теряет в весе.
Кому может быть предложено такое лечение?
Методика лечения с помощью внутрижелудочного баллона может применяться у больных с индексом массы тела (масса тела, деленная на рост2) от 30 до 40 кг/кв. м., когда хирургическое лечение еще преждевременно, но уже имеются медицинские или социально обусловленные показания к снижению массы тела. Чаще это пациенты, весящие 80-120 кг, более тучным пациентам обычно предлагаются более сложные хирургические методы лечения. Иногда баллоны используются для подготовки сверхтучных больных к хирургическому лечению. Данная методика может быть использована и для подготовки пациентов с избыточной массой тела к операциям с искусственным кровообращением, артропластикеи протезированию суставов, операциям при грыжах в тех случаях, когда ожирение затрудняет проведение подобных операций.
На какую потерю избыточного веса можно рассчитывать, применяя внутрижелудочные баллоны?
Потеря избыточной массы тела при этом методе лечения может варьировать от 3-4 до нескольких десятков килограммов, а в среднем, по нашим данным, пациенты теряют около трети избыточной массы тела.
По эффективности лечение с помощью баллона превосходит известные консервативные (нехирургические) методы лечения, но уступает хирургическим методам (, и т.д.). Поэтому при крайне выраженных формах ожирения лечение с применением внутрижелудочных баллонов не может рассматриваться как альтернатива более сложным хирургическим методам лечения.В целом, методика представляется весьма перспективной, поскольку это вполне реальный шанс избавиться от значительной части избыточной массы тела. Однако тем, кто страдает тяжелыми формами ожирения, не следует переоценивать возможностей этого метода, им мы рекомендуем хирургические методы лечения.
Каковы особенности конструкции самого баллона?
Современная модель внутрижелудочного баллона изготавливается из биологически инертного материала — силикона. Заполненный жидкостью баллон имеет гладкую поверхность, округлую форму, легко адаптируется к форме желудка. На его поверхности имеется небольшой клапан, через который баллон заполняется жидкостью и который препятствует выходу жидкости из баллона. Система внутрижелудочного баллона компании Inamed (США), которая используется в ЦЭЛТе, сертифицирована Минздравом и разрешена к применению в Российской Федерации.
Послеоперационный уход и устойчивость результата
Как долго служит шунт, частично зависит от материала трансплантации. Вены имеют венозные клапаны, которые предохраняют от кальцинирования и тромбов. Необходимо следить за тем, чтобы они не были преждевременно повреждены другими факторами, такими как повторное обызвествление. Чтобы предотвратить формирование отложений в местах соединения и венозных клапанах, после операции рекомендуется длительная терапия антикоагулянтным препаратом. Гепарин подходит для этого непосредственно после операции, а ингибиторы агрегации тромбоцитов для долгосрочной профилактики, например, аспирин 100 мг один раз в день или маркумар. Поскольку шунт обычно состоит из собственного сосуда, он не отторгается иммунной системой. Шунт врастает в существующую сосудистую систему относительно быстро, но также может со временем закрываться. Скорость обструкции зависит от материала и местоположения шунта. В области бедра в среднем 60-80 % шунтов все еще открыты через 5 лет, в нижней части ноги - 50-70 %. Шунты из пластика на нижней конечности являются исключением на сегодняшний день. В 70-90 % случаев пластиковый шунт через пять лет, как правило, закупоривается.
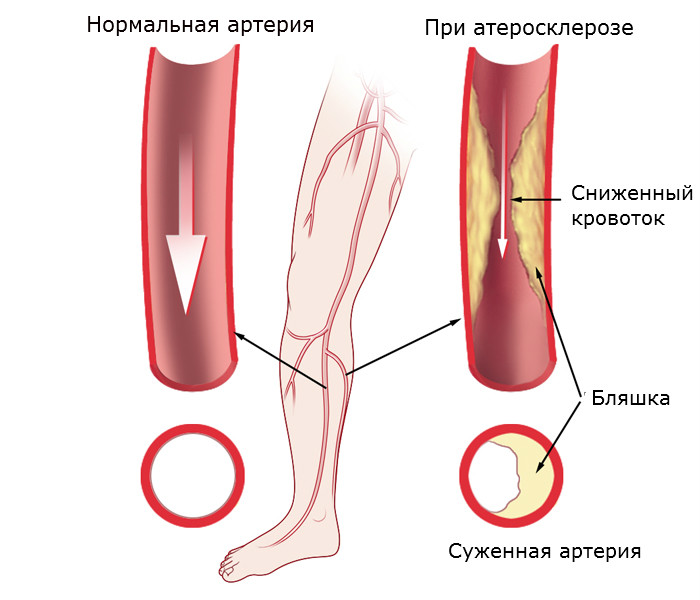
Если многие факторы риска и сопутствующие заболевания окклюзии периферических артерий сохраняются после операции шунтирования, вполне вероятно, что со временем шунт также будет поражен атеросклерозом. Тогда кровоснабжение нижней конечности через шунт не будет достаточным и потребуется повторное вмешательство. Поэтому после операции шунтирования следует устранить как можно больше факторов риска, потому что операция не является излечением от этой болезни, а только уменьшает симптомы окклюзии.
Следует регулярно проходить осмотр каждые 3-6 месяцев. Настоятельно рекомендуется периодически посещать семейного врача для минимизации и контроля факторов риска.
Предварительная диагностика и определение показаний
Что такое шунтирование сосудов сердца? Любой кардиохирург скажет, что при выборе стенирование или шунтирование по возможности стоит выбрать первое. Стенирование представляет собой очистку закупоренных сосудов от холестериновых бляшек, выполняется с помощью специальных микрозондов. Эта же аппаратура выявляет те случаи, когда простой очисткой обойтись невозможно. При серьезной закупорке артерий доктора принимают решение заменить собственные вены искусственными. Такое вмешательство и носит название операции по шунтированию сосудов сердца.
Показания к аортокоронарному шунтированию включают:
- Стенокардия 3-4 степени.
- Предынфарктные состояния, острая ишемия.
- Постинфарктные состояния – после месяца реабилитации.
- Поражение трех сосудов от 50% и более.
Помните, что острый инфаркт миокарда является противопоказанием. АКШ таким пациентам проводится только в экстренном порядке, если существует прямая угроза жизни. После перенесенного инфаркта необходимо выждать минимум месяц.
Аритмия
По данным Всемирной Организации Здравоохранения, аритмиями – нарушениями ритма сердечных сокращений, страдает более 40% людей старше 50 лет. Впрочем, не только они. Этот коварный недуг выявляют даже у детей и нередко – на первом-втором году жизни. Чем же он коварен? А тем, что иногда маскирует под болезни сердца патологии других жизненно-важных органов. Еще одна неприятная особенность аритмии – скрытность протекания: пока болезнь не зайдет слишком далеко, вы можете о ней не догадываться…
Читайте в этой рубрике:
- как выявить аритмию на ранней стадии;
- какие ее формы наиболее опасны и почему;
- когда больному достаточно лечения антиаритмическими препаратами, а в каких случаях не обойтись без операции;
- как и сколько с живут с аритмией;
- какие приступы нарушения ритма требуют немедленного вызова скорой, а при каких достаточно принять таблетку успокоительного.
А также всё о симптомах, профилактике, диагностике и лечении различных видов аритмий.