Кости и суставы. строение суставов
Содержание:
- Здоровая диета при артрите пальцев рук
- Контрактура Дюпюэтрена
- Критерии диагноза РА по ACR/EULAR
- Лечение остеоартроза лучезапястного сустава
- Причины артроза мелких суставов рук
- Симптомы артрита пальцев рук
- Анатомия суставов кисти руки
- Цены
- Наши врачи
- Лечение ревматоидных узелков
- Рекомендации для гимнастики
- Синдром карпального канала
- Челюстной (височно-нижнечелюстной, ВЧНС) сустав
- Симптоматика, места возникновения
- Лечение
- Заключение
Здоровая диета при артрите пальцев рук
Питание при артрите пальцев рук обязательно должно включать следующие продукты:
- Жирная рыба и другие источники омега-3 кислот. Жирные кислоты — один из важнейших компонентов питания при заболеваниях хрящей. Они содержатся в красной рыбе, тунце, макрели, треске, орехах, желтке яиц, льняном семени, оливковом масле.
- Натуральные хондропротекторы. К ним относятся куриные и мясные хрящи, мидии и другие моллюски, свиные уши и другие источники коллагена, хондроитин и глюкозамин сульфатов.
- Фрукты, ягоды, овощи и зелень, богатые витамином С. К ним относятся шпинат, черника, морковь, морские водоросли, вишня, капуста, цитрусы, смородина, киви, зеленый чай. Красные плоды (такие как клубника, слива, виноград) вдобавок богаты антоцианами. Витамин С и антоцианы — это мощные антиоксиданты, которые замедляют разрушение хрящевой ткани из-за стресса и окислительных процессов. Ягоды и фрукты при артрите можно употреблять замороженными.
- Цельнозерновые продукты. “Зеленые” каши и цельнозерновой хлеб, блюда с пророщенной пшеницей — эти продукты должны заменить Вам изделия из муки 1-го сорта. Особенно полезен амарант, гречка, киноа, овсянка.
- Любые орехи, в т.ч. несоленые фисташки. Они богаты белком и кальцием, а также витамином Е и полезными жирами, которые поддерживают эластичность хрящевой ткани. Желательно съедать 10-15 ядрышек каждый день.
- Бобовые и другие продукты, богатые витамином В6. Ученые выяснили, что витамин В6 помогает продлить ремиссию и уменьшить воспалительные симптомы при артрите. Ешьте гранат, облепиху, фасоль, хрен, чеснок, болгарский перец. Добавьте в свой ежедневный рацион 1 ст.л. клетчатки (например, пшеничных отрубей).
- Молоко и молочные продукты. Коровье и козье молоко помогают сдерживать воспаление благодаря незаменимым аминокислотам.
- Имбирь, красный перец, куркума. Эти продукты не только уменьшают боль, но и снимают воспаление.
Что исключают из питания при артрите пальцев?
Из диеты при артрите пальцев рук следует исключить:
- Насыщенные жиры и масла, транс-жиры. Они содержатся в фастфуде, заводских тортах и мороженом, колбасах, продуктах на основе пальмового масла.
- Сладкое и другие высокоуглеводные продукты. Умеренно потребляйте картофель и темный шоколад, мед, стевию, тростниковый сахар и сухофрукты. От печенья и конфет лучше отказаться вовсе.
- Пищевые аллергены. Если у Вас есть аллергия на молоко, морепродукты, дыню, шоколад или другие продукты, исключите их из рациона, особенно, при ревматоидном артрите.
Вопреки стереотипам, кофе при артрите пальцев можно — в нем содержатся антиоксиданты. Но не более 1-2 чашек в день, иначе он может выводить кальций и обезвоживать организм. Избегайте кофе без кофеина — повышает риск ревматоидного артрита пальцев.
Теперь Вы знаете как лечить артрит пальцев рук — не пренебрегайте советами врачей и будьте здоровы!
Images designed by Freepik
Контрактура Дюпюэтрена
Контрактура Дюпюэтрена (сморщивание ладонного апоневроза кисти) является очень распространенным заболеванием, 85% заболевших — мужчины. Патологический процесс заключается в перерождении ладонного апоневроза в более плотную ткань.
Этиология этого заболевания до сих пор не ясна, но разработаны и эффективно применяются хирургические методики лечения. Чаще страдают люди, чья профессия связана с постоянной нагрузкой и микротравматизацией кисти.
Диагностика
Достаточно проста и диагноз может быть поставлен на основании простого осмотра врача. Клинически заболевание протекает в виде появления на ладонной стороне кисти «плотных шариков и тяжей», сгибательная контрактура чаще 4 и 5 пальцев кисти, и невозможность их разгибания. Выделяют 4 стадии патологического процесса, в зависимости от каждой врач индивидуально выбирает вид лечения.
Лечение
Учитывая особенности течения и развития данной патологии, чаще используется оперативное пособие (частичная апоневрэктомия: открытая), что дает позитивный, безрецидивный результат в 90-100% случаев.
Критерии диагноза РА по ACR/EULAR
(American college of Rheumathology/European League against rheumathoid arthritis classification criteria)
Для верификации диагноза PA необходимо выполнение 3 условий:
- Наличие хотя бы одного припухшего сустава по данным физикаль- ного обследования;
- Исключение других заболеваний, которые могут сопровождаться воспалительными изменениями суставов;
- Наличие хотя бы 6 баллов из 10 возможных по 4 критериям.
Классификационные критерии РА ACR/EULAR 2010
|
Критерий |
Баллы |
|
A. Клинические признаки поражения суставов (припухлость/ болезненность при объективном исследовании)*: |
|
|
1-5 мелких сустава (крупные суставы не учитываются) |
5 |
|
4-10 мелких суставов (крупные суставы не учитываются) |
4 |
|
>10 суставов (как минимум один из них мелкий) |
|
|
B. Тесты на РФ и АЦЦП |
|
|
отрицательны |
|
|
слабоположительны для РФ или АЦЦП (превышают верхнюю границу нормы менее чем в 5 раза) |
2 |
|
Высокопозитивны для РФ или АЦЦП (более чем в 5 раза превышают верхнюю границу нормы) |
5 |
|
C. Острофазовые показатели |
|
|
нормальные значения СОЭ и СРБ |
|
|
повышенные значения СОЭ или СРБ |
1 |
|
D. Длительность синовита |
|
|
<6 нед. |
|
|
>6 нед. |
1 |
*В критериях ACR/EULAR 2010 выделяют различные категории суставов:
- Суставы-исключения — не учитываются изменения дистальных межфаланговых суставов, первых запястнопястных суставов, первых плюснефаланговых суставов;
- Крупные суставы — плечевые, локтевые, тазобедренные, коленные, голеностопные;
- Мелкие суставы — пястно-фаланговые, проксимальные межфаланговые, II-V плюснефаланговые, межфаланговые суставы больших пальцев кистей,лучезапястные суставы;
- Другие суставы — могут быть поражены при РА, но не включены ни в одну из перечисленных выше групп (височно-нижнечелюстной, акромиально-ключичный, грудино-ключичный и пр.).
Лечение остеоартроза лучезапястного сустава
Лечебная стратегия подбирается врачом индивидуально для каждого случая, с учетом причин болезни, ее стадии, общего состояния здоровья пациента и прочего.
Стандартный подход к лечению артроза лучезапястного сустава 1-2 стадии включает:
- фармакотерапию;
- физиотерапию;
- лечебную гимнастику;
- здоровую диету и распорядок дня;
- соблюдение ортопедического режима.
На 3-й стадии обычно принимается решение об операции.
Лечение артроза лучезапястного сустава проходит постадийно. На первом этапе “гасится” острая симптоматика болезни — боль и воспаление. На втором требуется комплексное лечение. И третий подразумевает реабилитацию пациента для закрепления эффекта после основного курса.
Из-за трудностей в повседневных делах, вызванных дисфункцией сустава, физическому дискомфорту сопутствует психологический. Он может быть одним факторов развития депрессии, поэтому пациентам рекомендован визит к психологу и реабилитологу.
Примите к сведению, что остеоартроз лучезапястного сустава — хроническая болезнь, которая требует пожизненного соблюдения рекомендаций врача.
Фармакотерапия
В лечении артроза лучезапястного сустава применяются следующие фармакологические группы:
- негормональные противовоспалительные средства (НПВП, НПВС) — курсами до 21 дня;
- глюкокортикостероиды;
- хондропротекторы;
- сосудорасширяющие;
- миорелаксанты;
- витаминно-минеральные комплексы;
- при инфекционной природе заболевания — антибиотики
Они используются в виде таблеток и капсул, мазей, гелей, компрессов и внутрисуставных инъекций.
Самолечение артроза запястья руки может привести к ухудшению состояния и проблемам с ЖКТ. Перед использованием всех препаратов (кроме мазей и гелей для местного применения) необходима консультация врача.
Таблетки при остеоартрозе лучезапястного сустава
Для снятия воспаления, боли и жара при артрозе запястий рекомендованы такие таблетированные НПВП: диклофенак, целекоксиб, ибупрофен, пироксикам, кетопрофен, индометацин, мелоксикам, нимесулид, бутадион и другие.
Чтобы предотвратить дальнейшую дегенерацию хряща врач может назначить хондропротекторы: артракам, терафлекс, структум и другие.
В период реабилитации используют препараты для улучшения трофики тканей (пентоксифиллин, трентал) и расслабления мышц (мидокалм, тизалуд).
Если устранить боль при помощи таблеток не удается, к назначению присоединяют инъекции: метилпреднизолон, дипроспан, гидрокортизон.
Мази при остеоартрозе запястья
В качестве вспомогательных средств в лечении остеоартроза лучезапястного сустава широко применяются нестероидные мази и кремы для наружного применения. Например, фастум гель, долгит, вольтарен, диклак гель, кетопрофен. В этих лекарственных формах выпускают и хондропротекторы — артракам, структум, румалон.
Хирургическое лечение артроза лучезапястного сустава
Оперативное лечение артроза запястья руки показано при 3-й стадии болезни и в тех случаях, когда другие методы оказываются неэффективны.
Предпочтение отдается плазмолифтингу и эндопротезированию синовиальной жидкости — малоинвазивным манипуляциям. Они подразумевает инъекцию плазмы крови пациента или гипоаллергенных полимеров, выполняющих роль смазки, непосредственно в суставную сумку. Это помогает снять боль и воспаление, предупредить эрозию на срок до 24 месяцев.
Если этот подход не дает результата, возможно вживление пирокарбонового протеза, который имитирует хрящ. Он не крепится к проксимальным костям, а потому не расшатывается и может быть использован даже при сильном повреждении суставных поверхностей.
Если сохранить или протезировать сустав не представляется возможным, врачи прибегают к последнему средству ортопедической хирургии — парциальному артродезу с вживлением титановой пластины. При этой операции разрушенный сустав полностью обездвиживают. Так что пациента хотя бы не будут беспокоить постоянные боли и воспаление.
Физиотерапия при остеоартрозе запястья
Для снятия боли, улучшения микроциркуляции и подвижности при артрозе запястья применяются следующие методики:
- иглорефлексотерапия;
- мануальная терапия;
- лечебный, в т.ч. точечный массаж;
- постизометрическая релаксация;
- гирудотерапия;
- инфракрасная лазерная терапия;
- магнитотерапия;
- криотерапия;
- электрофорез;
- ультразвуковая терапия;
- электромиостимуляция;
- парафинотерапия;
- бальнеотерапия (лечебный грязи);
- другие.
Физиотерапевтическое лечение артроза лучезапястного сустава проводится курсами.
Причины артроза мелких суставов рук
В группу риска зачастую попадают люди, в роду у которых уже были заболевания артрозом пальцев рук. Плотность хрящевой ткани и скорость метаболических процессов в ней предопределяется генетически, а потому склонность к развитию заболевания может быть наследственной. Также болезнь поражает женщин постклимактерического возраста примерно в 10 раз чаще, чем их ровесников-мужчин.
Вероятность артроза возрастает в связи с профессиональными и бытовыми нагрузками — наборщики текста, хирурги, массажисты, пекари, доярки, токари и фрезеровщики, пианисты, спортсмены и другие профессионалы, которые “работают руками” часто раньше других отмечают у себя неприятные симптомы.
Развитию артроза пальцев рук способствует:
-
быстрый износ и/или недостаточная регенерация хрящевой ткани;
-
метаболические нарушения, проблемы с эндокринной системой, системные аутоимунные заболевания (сахарный диабет, ревматоидный артрит, подагра);
-
отсутствие нормального отдыха и разминки на рабочем месте, избыточные упражнения с гантелями;
-
нарушения сна и хронический стресс;
-
возрастные гормональные изменения;
-
врожденные дефекты кисти;
-
травмы кисти, пальцев и лучезапястного сустава;
-
переохлаждение, работа с вибрирующими инструментами и другие неблагоприятные факторы;
-
септические и специфические (туберкулез, хламидиоз, сифилис) инфекционные заболевания;
-
аллергические реакции;
-
хроническое обезвоживание (привычка пить мало);
-
дисбалансная диета с недостатком витаминов D, E, K и минералов.
Симптомы артрита пальцев рук
Первым и самым заметным симптомом артрита пальцев рук считают боль. Однако другие, менее заметные, признаки заболевания, куда более важны для пациента и лечащего врача, ведь они помогают выявить болезнь на первой стадии, когда синовиальный хрящ еще цел. Спасти руки поможет бдительное отношение к следующим симптомам артрита пальцев рук:
- скованность в суставах, необычная усталость в конце рабочего дня;
- напряженность и чувство дискомфорта в пальцах, мышцах кисти;
- ощущение “узкой перчатки” на руке;
- метеочувствительность — руки крутят или ноют при смене погоды;
- местное повышение температуры и покраснение над суставами;
- незначительные отеки (на ранних стадиях), которые мешают снять кольцо или удержать ручку (со временем пальцы могут распухать и приобретать форму “веретена”;
- периодическая боль, которая проходит, но возвращается снова — со временем симптом нарастает и особенно беспокоит пациента после ночи или нагрузок на кисть.
На 2-й и 3-й стадии артрита пальцев рук добавляется специфическая симптоматика:
- грубый хруст в пальцах;
- сокращается диапазон движений в суставе;
- пальцы начинают деформироваться — искривляться, утолщаться в суставах (из-за постепенной дистрофии мышц и связок), образуются характерные узелки.
При ревматоидном артрите обострение заболевания может сопровождаться слабостью, повышением температуры тела, высыпаниями на коже. Отличительный признак артрита пальцев рук при подагре — “узлистость” кисти.
Анатомия суставов кисти руки
плеча, предплечьяпроксимальнеепястных костей и фаланг пальцевверхнийнижнийдистальнойбольшойверхнюю и нижнююфалангамиверхней или первойвторойнижней или третьейи сами кости в группахВсе суставы кисти руки принято разделять на следующие группы:
- лучезапястный сустав;
- суставы запястья;
- запястно-пястные суставы;
- межпястные суставы;
- пястно-фаланговые суставы;
- межфаланговые суставы.
Лучезапястный сустав
верхнеготрехгранная, полулунная, ладьевидная костинижнегонижнеголадонная и тыльная лучезапястные связки, лучевая и локтевая коллатеральные связки и др.
Суставы запястья
ладьевидная, полулунная, трехгранная, гороховиднаякрючковидная, головчатая, трапециевидная, кость-трапеция
Цены
Ознакомиться с ценами подробнее можно здесь
Наши врачи
-
ЛИТВИНЕНКО Андрей Сергеевич
Травматолог ортопедВрач спортивной медициныСтаж: 17 лет
Записаться
-
СКРЫПОВА Ирина Викторовна
ФизиотерапевтреабилитологСтаж: 16 лет
Записаться
-
МОИСЕЕНКО Алексей Юрьевич
Травматолог ортопедВрач спортивной медициныСтаж: 17 лет
Записаться
-
ХОЛИКОВ Тимур Вячеславович
Травматолог ортопедВрач спортивной медициныСтаж: 17 лет
Записаться
-
СИДЕНКОВ Андрей Юрьевич
Травматолог ортопед Врач спортивной медициныСтаж: 10 лет
Записаться
-
ЖЕЖЕРЯ Эдуард Викторович
Врач-ортопед вертеброневрологСтаж: 17 лет
Записаться
Лечение ревматоидных узелков
Лечение основывается на воздействии на основную болезнь – ревматоидный артрит. Основные способы такие:
- Лечебная гимнастика;
- прием медикаментов;
- народные средства;
- физиотерапия.
Только одно направление использовать не рекомендуется, эффективен будет именно комплексный подход
Важно внимательно заняться лечением, ведь при успешном снижении негативных показателей начинается самостоятельное рассасывание уплотнений
Каждая процедура помогает частично остановить воспаление, снимает боль и предотвращает необратимые разрушения соединительных тканей.
Полноценное лечение включает 3 основных этапа:
- Терапия в стационаре.
- Амбулаторная терапия в отделении кардио и ревматологии.
- Диспансерное наблюдение у специалиста.
Кроме лекарств на стационарном этапе больному показана физиотерапия и специальная лечебная диета.
Препараты
Для правильной организации терапии и остановки воспалительного процесса применяются такие медикаменты:
- НПВС – «Нимесулид», «Диклофенак» – они быстро купируют боль, воспаленнность на пораженных участках;
- глюкокортикостероиды – показаны для перорального приема в случае системной симптоматики, также могут назначаться внутривенно при обострении болезни, как инъекции в суставы – чтобы облегчить воспаления также во время обострений, местно в форме кремов и мазей – для уменьшения узелков;
- базисные противовоспалительные препараты – принимаются курсами в течение нескольких лет, чтобы замедлить прогрессирование заболевания и деструкций в суставах на фоне него.
Противовоспалительные средства часто сочетают с гормональными или биологическими препаратами в небольших дозировках.
НПВС
Биологические агенты способны быстро и результативно подавить воспаление, но при слишком долгом использовании заметно ослабляют иммунитет организма по отношению к инфекциям.
Физиотерапия
Один из часто применяемых методов лечения – лазерный. Особенно он проявляет себя для ранних стадий патологии. Назначают лазер курсами, максимум 15 процедур за один раз.
Для купирования боли хорошо работает криотерапия, врачи советуют по 10-20 процедур за раз. На первых этапах заболевания используют УФО суставов.
Хорошо работает и магнитная терапия, импульсные токи, для запущенных ситуаций – фонофорез с гидрокортизоном.
Пациентам полезна ЛФК, массажи. Они позволяют уменьшить спазмирование в мышцах человека, нормализовать функции сочленений. Каждый год рекомендуется посещать курортное лечение, но только вне обострения. Хорошо оздоравливают организм грязевые аппликации, сероводородные, радоновые ванны.
Можно ли удалить народными средствами
Чтобы облегчить признаки патологии, уменьшить узелки, можно использовать советы народной медицины. Хорошо действуют лечебные ванны, примочки с картофелем, бальзам из шиповника, сосновых веток. Но подобные рецепты приводят только к временным улучшениям. Для стойкого результата требуется комплексная терапия. Перечисленные ниже способы ускоряют рассасывание, снимают боль, угнетают воспаление:
- Нужно взять чайную ложку почек сосны и залить 250 мл теплой воды, довести до закипания, снять с огня и дать постоять около 5 минут, процедить. Пьют такое лекарство теплым, трижды за сутки, по столовой ложке перед едой.
- Измельчить и высушить корень аира, каждый день с утра принимать его по чайной ложке, запивая большим количеством воды.
- Смешать цветки ромашки и бузины в равных пропорциях, заварить, дать постоять 15 минут. Затем полученный раствор процедить, траву завернуть в марлю и применять, как компресс на пораженные места.
- Залить кипятком 50 г сухого чабреца, дать постоять 3 часа, а затем, соединив с водой, принимать ванны перед сном.
Народные рецепты
Рекомендации для гимнастики
Эффективность гимнастики для рук и пальцев при ревматоидном артрите можно определить по уменьшению скованности движений.
Общие рекомендации к ЛФК:
Начинать гимнастику нужно с разминки. Перед началом зарядки лучше выпить анальгетик, это расслабит суставы и сделает тренировку проще.
Если ощущается скованность движений, предварительно разогрейте суставы грелкой или ванночкой для рук.
Движения следует выполнять плавно, без резких движений и усилий. Выполняйте каждое – 5–7 раз.
Количество выполняемых упражнений зависит от ваших возможностей. Длительность занятий около 20 минут в день.
Оптимальным временем для гимнастики является середина дня, тренироваться на ночь – не рекомендуется.
Рекомендуется повторять физкультуру до 8 раз в день – чтобы выполнять зарядку, не нужно создавать специфические условия.
Тренировать суставы можно в любом месте и в любое время
Важно регулярное выполнение лечебной зарядки для пальцев.
Лечебная физкультура не должна причинять дискомфорт. Если появились болезненные ощущения продолжать выполнять эти движения до консультации с врачом не стоит.
Желательно проводить небольшую разминку с утра, в остальное же время пациент сам решает, когда тренироваться.
Синдром карпального канала
Синдром карпального канала является одной из разновидностей туннельных синдромов. При его возникновении происходит сдавление срединного нерва в анатомически узком пространстве (анатомическом туннеле)– под так называемой retinaculum (поперечной связкой). Эта связка располагается в ладонном основании и покрывает собой сухожилия и сосудисто-нервный пучок. Страдают данной патологией чаще женщины, чем мужчины.
Диагностика
Выделение симптомокомплекса:
- онемение, снижение чувствительности 1, 2, 3 и части 4 пальцев кисти;
- снижение силы в кисти.
На современном этапе диагностики после осмотра пациента врачом и постановки предварительного диагноза может быть назначена электронейромиография (ЭНМГ).
Электронейромиография – это исследование, которое регистрирует скорость проведения импульса по нервным волокнам и амплитуды ответа мышечной ткани на стимуляцию нерва электричеством. Игольчатая миография (проводится в составе общей ЭНМГ) позволяет определить признаки гибели нервов (хронической или острой денервации). В заключении ЭНМГ показывается, как глубоко затронут срединный нерв патологическим процессом. Погибли аксоны (составляющая структура срединного нерва) или повреждена только миелиновая оболочка отростков (демиелинизация), которая отвечает за охрану волокон от повреждений и за скорость передачи нервного импульса. Определение вида и глубины повреждения срединного нерва позволяет врачу определиться с правильным методом лечения.
Факторы риска
-
1) Продолжительная работа за персональным компьютером, сопровождающаяся нефизиологичными частыми движениями с мелкой амплитудой при работе с мышью и клавиатурой является непосредственно повреждающим фактором.
-
2) Профессиональная деятельность, связанная с мелкой моторикой рук и запястного сустава.
-
3) Гормональные нарушения или перестройки (климакс, резкое похудение, смена климата).
-
4) Состояния и заболевания, связанные с нарушением микроциркуляции конечностей, влекущих за собой повреждение периферических нервов (сахарный диабет, дефицит в организме витамина B12).
-
5) Дисфункция эндокринных органов (гипо- и гипертиреоз, гиперфункция гипофиза).
Челюстной (височно-нижнечелюстной, ВЧНС) сустав
Височно-нижнечелюстной сустав (ВНЧС) – подвижное и очень прочное соединение нижней челюсти с височной костью черепа. ВНЧС состоит из суставной головки нижней челюсти (1), нижнечелюстных ямки (2) и бугорка (3) и внутрисуставного хрящевого диска (4). Трущиеся поверхности сустава покрыты хрящом. В норме внутрисуставный диск служит смягчающей прокладкой и постоянно находится между суставной головкой и ямкой, даже при открывании рта. Нормальная работа ВНЧС возможна при сохранении правильного смыкания зубов.
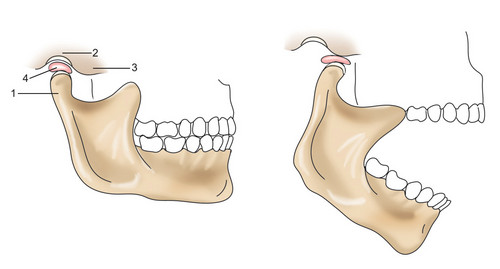 Строение височно-нижнечелюстного сустава. челюсть, (2) нижнечелюстные ямки, (3) бугорок, (4) внутрисуставной хрящевой диск.
Строение височно-нижнечелюстного сустава. челюсть, (2) нижнечелюстные ямки, (3) бугорок, (4) внутрисуставной хрящевой диск.
Височно-нижнечелюстной сустав страдает при нарушении прикуса, в результате болезней или потери зубов, при травме (удар в челюсть), воспалении (артрите). Если поврежден диск (подвывих, истончение или разрыв), он перестает защищать суставную головку от трения, и тогда могут появиться боль, хруст, щелчки, ограничение движений челюсти и даже воспаление с припухлостью. Симптомы страдания височно-нижнечелюстного сустава часто принимают за болезни зубов, тройничного и лицевого нервов, уха.
Типичные проблемы височно-нижнечелюстного сустава
Дисфункция височно-нижнечелюстного сустава – это нарушение подвижности сустава, в виде ограничения или увеличения движения, бокового смещения, щелчков в суставе, боли в мышцах и нервах лица. Если дисфункция ВНЧС продолжается долго, суставный хрящ преждевременно изнашивается, и в этих случаях мы часто видим артроз или артрит. Часто это нарушение принимают за невралгию тройничного нерва, и лечат длительно и неэффективно. Подробнее…
Артроз височно-нижнечелюстного сустава развивается обычно в результате длительной дисфункции, травмы или воспаления. Суставный диск, хрящ становится истонченным и надрывается, отсюда боли и ограничение подвижности в суставе. Диагноз артроза ВНЧС нетрудно установить при осмотре и по рентгеновским снимкам. Полноценное лечение, как правило, помогает снять боль и улучшить подвижность. Подробнее…
Воспаление височно-нижнечелюстного сустава (артрит) встречается при артрозе, после травмы и при таких серьезных ревматических болезнях, как ревматоидный артрит, болезнь Бехтерева, подагра, суставный псориаз, реактивный артрит, системная красная волчанка. Для правильного лечения артрита ВНЧС необходимо точно найти причину воспаления, и мы делаем это с помощью современных лабораторных исследований. Подробнее …
Обездвиживание (контрактура) височно-нижнечелюстного сустава после травмы или воспаления. Подробнее …
Тризм – спазм мышц челюстей, с затруднением открывания рта. Это следствие боли в области зубов или височно-нижнечелюстного сустава, на фоне истощенного состояния нервной системы. Подробнее …
Симптоматика, места возникновения
Образование узелков при ревматоидном артрите процесс бессимптомный. Появившиеся шишечки редко дают о себе знать, воспаляются, не затрудняют движения. Чаще появляются на кистях рук, в области стопы, где максимальная нагрузка на суставы. У людей, преимущественно занятых сидячей работой, ревматоидные узелки появляются в области ягодиц, бедер.
Образования характеризуются:
- Имеют незначительные размеры, могут быть 5 мм, достигают трех сантиметров в диаметре;
- Узелки мелкого размера на ощупь упругие, плотные, если они большие, то напоминают резиновые шарики. При росте узелки срастаются с тканями, процесс грозит разрывом сухожилий.
- Иногда узелковые новообразования свободно перемещаются под кожей.
- Образуются в единичном количестве, иногда располагаются по несколько десятков узелков, места локализации непредсказуемы.
Образование артритных узелков
Часто узелковый артрит считается первым симптомом синовита. При наличии этой проблемы остальные признаки уходят на задний план. В медицине такой вариант протекания заболевания называется нодулез. Если вовремя не лечить узелковый вид болезни, он в ближайшее время приобретет симптомы ревматоидного артрита.
Чаще развитию артрита с образованием узелков подвержены мужчины, в возрасте старше 40 лет.
Иногда признаками узелкового типа заболевания могут стать:
- Ограничение подвижности, возникновение сильных болей, если узелки в большом количестве располагаются в суставах.
- Развитие пневмоторакса – следствие разрыва узелка.
- Аортальная недостаточность – симптом наличия ревматоидных узлов на сердце;
- Изменение голоса, нарушение дыхательных функций, речи провоцирует появление новообразования в гортанной области.
- При наличии ухудшения зрения в области глаз обнаруживаются узелки ревматоидного характера.
Узелок состоит из некротической ткани, окруженной фибробластами.
Лечение
Физическая терапия
Поскольку доказано, что синдром запястного канала связан с ожирением и низким уровнем подвижности, то исправление этих факторов способствует улучшению состояния. Велотренажер, велосипед и прочая нагрузка с необходимостью длительного хвата не показаны при данном заболевании.
Использование физиотерапевтических приборов может дать временное облегчение. Например, коротковолновая диатермия дает значимое временное улучшение в сравнении с плацебо, включающее снижение выраженности симптомов и боли, а также улучшение функции кисти.
Эргономика и кистевая терапия
Фиксаторы на запястье, которые придают кистям правильное положение, имеют доказанную эффективность лечения в домашних условиях при использовании по ночам в течение минимум 3–4 недель.
Они являются недорогими и безопасными, поэтому при первичном выявлении заболевания нейтральную ночную шину стоит рассмотреть в первую очередь.
Специальные программы для укрепления мышц и упражнения на скольжение не получили доказательств эффективности. Массаж и мануальные техники, улучшающие скольжение нерва, не имеют доказанного лечебного эффекта. Изменения эргономики рабочего места (настройки стола, стула, положения тела), смена оборудования или инструмента не эффективны при уже подтвержденном синдроме.
Изготовление индивидуальной шины
Большинство людей с туннельным синдромом руки на ранней стадии хорошо реагируют на консервативную терапию, которая в первую очередь состоит из использования ночного фиксатора в течение трех недель. Готовые шины из ортопедических салонов могут дать улучшение, но индивидуальные удобнее и более эффективны, поэтому являются предпочтительными. Можно сказать, что сформованная по руке пациента шина из специального пластика (ортез) — это лучший выбор для начальной лечебной терапии синдрома запястного канала.

Медикаментозная терапия
Инъекции стероидов в запястный канал показали эффективность в течение длительного времени при условии, что другие способы были неэффективны. Блокады могут быть незаменимы в случае противопоказаний к оперативному лечению, например, при беременности. Ультразвуковые измерения срединного нерва руки позволяют предсказать эффективность блокады со стероидами. Ультразвуковая навигация при выполнении блокады не приводит к снижению осложнений или усилению эффекта от проведенной блокады.
Антиконвульсанты, такие как габапентин или прегабалин, которые назначают при различной нейропатической боли, могут быть использованы и при синдроме запястного канала.
Нестероидные противовоспалительные препараты (НПВС) и/или диуретики иногда имеют некоторую эффективность у пациентов с особенными состояниями (при задержке жидкости или теносиновите сухожилий сгибателей)
Однако в целом для всех пациентом с синдромом карпального канала эффективность габапентина, диуретиков или НПВС противоречива. В соответствии с руководством Американской Ассоциации Ортопедов системное применение лекарственных средств (таблетки, внутримышечные инъекции, капельницы) не более эффективно, чем плацебо для лечения туннельного синдрома. В дополнение стоит заметить, что добавки с витаминами группы В (В-6 и В-12) также не дают доказанного улучшения.
Заключение
Эффективное лечение теносиновита де Кервена базируется на индивидуальном подходе к пациенту, обусловленном его состоянием. Ношение ортеза следует начать как можно раньше, в острую фазу заболевания, это предотвратит ухудшение состояния тканей, а также позволит пациенту осуществлять деятельность, необходимую для самообслуживания и занятости
Пациент должен быть проинформирован о сроках заживления тканей, а также о том, почему важно избегать действий, которые усугубляют симптомы заболевания. После того, как симптомы ослабнут до такой степени, что необходимость в ортезе пропадет, терапевту следует провести тщательное обследование и оценку пациента
Врач должен определить остаточные эффекты от иммобилизации. Если обнаружится снижение объема движения, то оправданным будет выполнение мобилизаций лучезапястного, ладьевидно-полулунного и первого запястно-пястного суставов. По мере приближения к выписке важно провести беседу с пациентом и объяснить, почему для него будет важно избегать повторяющихся движений. Следует объяснить пациенту, что такие движения будут усугублять симптомы, а также могут привести к рецидиву заболевания.