Влияние альдостерона и его антагонистов наремоделирование миокарда у пациентов с фибрилляцией предсердий текст научной статьи по специальности «фундаментальная медицина»
Содержание:
Способы снижения альдостерона
Вещества ингибиторы (снижающие выработку альдостерона):
- Магний (R)
- Натрий
- Цинк (R)
- Ройбуш (ройбос – напиток из листьев и побегов Аспалатуса линейного (Aspalathus linearis)) (R)
- Пробиотик VSL#3 (R)
- Лекарственные препараты – блокаторы кальциевых каналов (R)
Натуральные вещества ингибиторы альдостерона:
- Хитозан (R)
- Сывороточный протеин/казеин (R)
- Гибискус (каркаде) (Hibiscus sabdariffa) (R)
- Роза (Rosa damascene) (R)
- Черника (Vaccinium myrtillus) (R)
- Зеленый чай (EGCG) (R, R)
- Кемпферол (R)
- Гинкго-Билоба (Р)
- Кверцетин (R)
- Черная смородина (R)
- Генистеин (R)
- Апигенин (R)
- Лютеолин (Р)
- Листья черники (R)
Причины и симптомы отклонений от нормы

Причины изменения уровня альдостерона в крови различны. Это нарушения секреции гормона, недостаточная функция коры надпочечника, опухоли различного генеза, патологии печени и почек, цирроз на фоне хронического алкоголизма.
Возможные отклонения в состоянии организма также зависят от избытка или недостатка альдостерона.
Повышенный уровень альдостерона

Причины повышения уровня альдостерона различны. Выделяют 2 вида гиперальдостеронизма. Первичную форму чаще всего вызывают опухолевые процессы в коре надпочечников.
Вторичная – это реакция организма на нарушения в других тканях. Вне надпочечниковое нарушение продукции альдостерона наблюдается при заболеваниях щитовидной железы, органов репродуктивной системы у женщин.
Причины первичного гиперальдостеронизма:
- альдостерома – доброкачественная опухоль, продуцирующая стероидный гормон;
- диффузно-узелковая гиперплазия коры надпочечников;
- генетическая предрасположенность;
- онкопатологии коры надпочечников.
Вторичный гиперальдостеронизм является осложнением заболеваний мочевыводящей и билиарной системы, сердца, последствием применения жестких бессолевых диет.
Кроме этого, возможными причинами могут быть диарея, массированная кровопотеря, обезвоживание, избыток калия в рационе, прием диуретиков, противозачаточных препаратов, доброкачественная ренинома почек.
Симптоматика патологического процесса зависит от вида гиперальдостеронизма. Она представлена в таблице 2.
Таблица 2. Признаки различных форм гиперальдостеронизма
| Первичная форма | Вторичная |
| — повышение давления; — головные боли; — кардиалгия; — тахикардия; — ухудшение зрения; — миалгия; — дистрофия миокарда; — патологии почек; — судороги; — псевдопаралич; — несахарный диабет. Особенность формы – при отсутствии сердечной недостаточности периферические отеки не развиваются. | — артериальная гипертензия с высокими показателями АД; — нарушение функций почек; — ХПН; — сердечная недостаточность; — неонатальный синдром Барттера; — сужение просвета почечных артерий; — нефротический синдром; — кровоизлияния в сетчатку глаза; — нейроретинопатии; — периферические отеки. |
Вторичная форма заболевания может протекать скрыто. Беременность может быть причиной того, что альдостерон повышен у женщин. Симптомы исчезают после родов.
Пониженный уровень альдостерона

Гипоальдостеронизм выделен в отдельное заболевание в 1957 году. Встречается преимущественно у представителей сильной половины человечества.
Выделяют следующие причины снижения продукции гормона:
- нарушение функций гипоталамо-гипофизарной системы;
- недостаток ферментов коры надпочечников;
- нарушение обменных процессов – гормон не оказывает воздействия на органы-мишени из-за недостаточности ферментов, невосприимчивости или отсутствия рецепторов, откликающихся на альдостерон;
- осложнение после удаления опухоли надпочечника;
- врожденное нарушение синтеза альдостерона;
- недостаточность коры надпочечников из-за интоксикации или инфицирования патогенной флорой.
Выделяют 2 формы патологического процесса – первичная, или врожденная, и вторичная, которая является осложнением других заболеваний.
Симптоматика гипоальдостеронизма:
- общая слабость, миалгия;
- повышенная утомляемость;
- вертиго;
- гиповолемия;
- брадикардия;
- потеря сознания;
- нарушение дыхания;
- судороги;
- снижение потенции;
- артериальное давление снижается периодически по ортостатическому типу.
Биосинтез альдостерона и его превращения в организме
Альдостерон образуется в клетках клубочковой зоны. Биогенез Альдостерона из кортикостерона завершается в митохондриях. Гипотеза Грингарда (P. Greengard, 1967) и соавторов предусматривает несколько этапов с участием энзимов — Е и акцепторов водорода — А (рис. 2). Регуляция секреции Альдостерона тесно связана с механизмами водно-солевого гомеостаза и кровообращения. Непосредственными стимулами биогенеза Альдостерона является избыток ионов калия, недостаток ионов натрия, ангиотензина 2 и АКТГ. Избыток калия стимулирует биогенез Альдостерона. Дефицит натрия в организме опосредуется ренин-антпотензионной системой (РАС).
Синтез и выделение ренина возрастают прежде всего как ответ на раздражение так называемых натриевых рецепторов, локализующихся в гипоталамусе и почках. Почечный натриевый рецептор (macula densa) находится в начальном отделе дистальной порции нефрона. Вторым стимулом для повышения секреции ренина служит раздражение рецепторов приводящей артериолы почки. Оно возникает вследствие уменьшения объема крови и почечного кровотока при кровопотере и снижения минутного объема крови при сердечной недостаточности. Компенсация этих нарушений связана с уменьшением объема сосудистого русла, что служит сигналом для системных рецепторов почки; медиатором стимула для ренин-ангиотензнонной системы могут являться катехоламины. Дефицит натрия действует аналогично кровопотере. На уровне надпочечника дефицит ионов натрия вызывает уникальный эффект, стимулируя биогенез на участке превращения кортикостерона в Альдостерон. Эта трансформация стероидов зависит от наличия ионов кальция и может ингибироваться посредством 18-OH-кортикостерона. Ангиотензин 2 усиливает образование эндогенных предшественников ранних этапов биогенеза Альдостерона.
Преимущественная стимуляция продукции Альдостерона, возможно, зависит от избирательной рецепции ангиотензина 2 клетками клубочковой зоны надпочечника. Стимулирующий эффект ангиотензина 2 потенцируется совместным действием циклического З1,51-аденозинмонофосфата, избытком ионов калия и недостатком натрия.
Блокада генетической транскрипции в клетках коры надпочечника актиномицином D подавляет стимулирующее действие ангиотензина 2 на продукцию Альдостерона. АКТГ не определяет регуляцию секреции Альдостерона в физиологических условиях. Поддерживая биогенез кортикостероидов в клубочковой зоне, АКТГ повышает ее чувствительность к регуляторным стимулам. В отличие от других кортикостероидов (см.), Альдостерон не способен оказывать непосредственное тормозящее воздействие на биогенез по механизму ретроингибирования конечным продуктом. Обратные связи в регуляции секреции Альдостерона замыкаются на ренин-ангиотензионной системе.
Альдостерон снижает секрецию ренина почкой двумя путями: вызывает угнетение рецепторной функции macula densa и тормозит барорецепторный стимул с приводящих артериол посредством увеличения объема плазмы. Характер ответной реакции надпочечников на регуляторные стимулы зависит в значительной мере от их реактивности. В условиях активации ренин-ангиотензионной системы и адренокортикотропной функции гипофиза надпочечники способны отвечать на действие ангиотензина-2 и АКТГ генерализованной реакцией, выражающейся в повышении продукции Альдостерона и кортизола. Ингибиция ренин-ангиотензионной системы нагрузкой натрия снижает альдостеронстимулирующий эффект ангиотензина-2. Реактивность надпочечников по отношению к ангиотензину 2 и АКТГ имеет сезонную периодику.
Период биологической жизни Альдостерона составляет 24—36 минут. В плазме крови 50—68% Альдостерона связано с белками. Основными метаболитами Альдостерона являются тетра-гидроальдостерон-глюкуронид и 18-оксоглюкуронид-альдостерон, именуемый кислотнолабильным конъюгатом. К этой же фракции конъюгатов относится и сульфатированный Альдостерон. Метаболизм Альдостерона совершается главным образом в печени (85—92%) и в меньшей мере — в почках (5—10%). Тетрагидроконъюгаты образуются только в печени, а кислотнолабильные — в печени и почках. У человека и собаки большинство метаболитов Альдостерона экскретируется с мочой (80—90%), однако у крыс большая часть их выделяется с калом и только около 25% с мочой.
Online-консультации врачей
| Консультация специалиста по лечению за рубежом |
| Консультация диетолога-нутрициониста |
| Консультация гастроэнтеролога детского |
| Консультация офтальмолога (окулиста) |
| Консультация гомеопата |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация дерматолога |
| Консультация гастроэнтеролога |
| Консультация кардиолога |
| Консультация психиатра |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация детского невролога |
| Консультация детского психолога |
| Консультация генетика |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Разновидности антагонистов кальция
Кальций – это элемент, который необходим для жизнедеятельности организма. Большое его количество находится в костной и
При артериальной гипертензии сосуды сильно напряжены, то есть находятся в тонусе. Чтобы ослабить этот эффект, необходимо уменьшить попадание кальция в мышечные клетки, с этой целью применяются препараты, обладающие противоположным эффектом. Антагонисты кальция позволяют временно останавливать его поток через каналы.
Эта группа препаратов имеет 2 основных вида: дигидропиридины и недигидропиридины. Первые обладают способностью расслаблять периферические сосуды. Вторые больше подходят при сердечных заболеваниях, так как уменьшают проводимость импульсов, исходящих от предсердий в желудочки, кроме того, они оказывают инотропное действие на миокард.
Помимо химической структуры, антагонисты кальция имеют несколько поколений. Они отличаются продолжительностью действия и способностью вызывать побочные эффекты. К препаратам первого поколения относят лекарственные средства, которые необходимо применять 3-4 раза в день, среди них выделяют таблетки «Верапамил», «Нифедипин», «Дилтиазем».
Тактика лечения и прогноз больных с альдостеромой
При выявлении у больных альдостеромы прибегают к хирургическому вмешательству, которое заключается в проведении адреналэктомии, то есть удалении опухоли вместе с пораженным надпочечником, либо в проведении резекции надпочечника с сохранением его части. Для проведения операции необходимо проведение предварительной подготовки больного, предполагающее назначение за пару недель до хирургического вмешательства особого рациона питания, предусматривающего ограничение в потреблении натрийсодержащих продуктов. Дополнительно назначаются препараты калия и антагонисты альдостерона — верошпирон, альдактон. Для предупреждения возможного постоперационного осложнения в виде острой корковой недостаточности надпочечников больным назначают глюкокортикоиды — кортизон, гидрокортизон и др. В постоперационный период проводят мониторинг уровня калия и натрия в крови и показателей на электрокардиограмме.
Оперативное лечение альдостеромы может проводиться с использованием трех основных вариантов доступа к надпочечнику:
1. открытый доступ
– операция проводится через разрез кожи длиной до 15-20 см с пересечением мышц брюшной стенки и диафрагмы;
2. лапароскопический доступ – операция проводится через проколы на передней брюшной стенке, а хирург проводит манипуляции на надпочечнике после предварительного введения в брюшную полость углекислого газа;
3. ретроперитонеоскопический доступ – операция проводится через три прокола или через один доступ длиной до 3 см, расположенные на спине.
В настоящее время ретроперитонеоскопический доступ, разработанный в конце 90-х годов в Германии, является наименее травматичным и обеспечивающим максимально сжатые сроки реабилитации пациентов и наилучший косметический результат. В подавляющем большинстве случаев пациенты после операции, проведенным этим доступом, уже вечером могут принимать пищу, а выписка может быть произведена на следующий день после операции. Остальные доступы (открытый и лапароскопический) характеризуются значительно большей травматичностью.
В Северо-Западном центре эндокринологии и эндокринной хирургии в настоящее время проводится наибольшее число операций на надпочечниках в России
– более 100 в год. Операции проводятся ретроперитонеоскопическим способом, в том числе и с использованием единственного разреза кожи (технология SARA – single accessretroperitoneoscopicadrenalectomy). Длительность госпитализации обычно составляет 3-4 дня. Пациенты размещаются в комфортных палатах, обеспеченных кондиционированием воздуха, отдельным санузлом с душем, телефоном, ТВ, беспроводным интернетом.
В подавляющем большинстве случаев операции при альдостероме проводятся бесплатно, в рамках системы федеральных квот (высокотехнологичная медицинская помощь, ВМП) или в рамках системы специализированной медицинской помощи.
Расшифровка результатов
Оценка показателей, постановка диагноза и назначение терапии проводятся исключительно лечащим врачом. Он сравнивает полученные результаты с референсными значениями (вариант нормы), которые отличаются у пациентов разного возраста. У взрослых людей значения зависят еще и от половой принадлежности, а также положения тела. Нарушения уровня альдостерона в сыворотке крови показывает наличие какой-либо патологии.
Расшифровка результатов теста на альдостерон требует наличия дополнительных данных. Комплексное обследование включает проверку альдостерон-ренинового соотношения (АРС). АРС – это один из наиболее информативных показателей в диагностике избыточного уровня альдостерона (в 1,5-2 раза превышает норму). Если коэффициент АРС находится в пределах нормы, то исключается первичный гиперальдостеронизм.
Врач может назначить дополнительные анализы для наблюдения за динамикой гормонального уровня.
Нормальные показатели
Таблица. Референсные значения альдостерона в анализе крови.
|
Возраст пациента |
Альдостерон, норма |
|
Новорожденные |
1060-5480 пмоль/л |
|
Младенцы до 6 месяцев |
500-4450 пмоль/л |
|
Мужчины |
100-300 пмоль/л |
|
Женщины |
150-400 пмоль/л |
|
Дополнительные показатели, норма |
|
|
Коэффициент АРС |
3,8-7,7 |
Диапазон нормальных показателей данного гормона очень широк. Это связано с тем, что уровень альдостерона связан с положением тела пациента во время забора крови. Лежа этот показатель в 2 раза ниже, чем в вертикальном положении.
Показатели нормы значительно отличаются после нагрузки. Поэтому перед проведением процедуры забора крови нужно отдохнуть около часа. В это время нужно находиться в одном положении – сидеть или лежать.
В каких случаях показатели понижены
Причины недостаточного уровня гормона (альдостеропения):
- Если нет гипертензии: болезнь Аддисона.
- При гипертензии: сахарный диабет, синдром Лиддла и Шерешевского-Тернера (врожденные заболевания), андрогенитальный синдром, острые отравления (в том числе алкогольные), обезвоживание организма.
Также альдостерон может быть понижен при гипертензии беременных.
Почему альдостерон повышен
 Виды избыточного уровня гормона в крови (гиперальдостеронизма):
Виды избыточного уровня гормона в крови (гиперальдостеронизма):
- Первичный – синдром Конна, вызванный аденомой надпочечниковой коры. Это заболевание сопровождается повышенным АД и недостаточностью калия в крови.
- Вторичный – патологическое состояние, когда проблема заключена не в коре надпочечников, а почках или других органах. Повышенная секреция альдостерона объясняется изменением количества электролитов в крови или дисфункцией печени. Это следующие патологии: синдром Бартера, нефротический синдром, ХОБЛ (хроническая обструктивная легочная болезнь), цирроз печени с асцитом, сердечная недостаточность, термический стресс, чрезмерное употребление слабительных и мочегонных.
У женщин наблюдается физиологический гиперальдостеронизм. Это следующие периоды:
- беременность;
- лютеиновая фаза менструального цикла.
В таком случае потребуется сделать дополнительные исследования крови на альдостерон.
Показатели могут существенно отличаться от нормы, если были проигнорированы правила подготовки к анализу. Если результаты вызывают сомнения, врач назначает повторный анализ или подтверждающие тесты (коэффициент АРС, уровень ренина, калия и натрия).
Лечение
Медикаментозное лечение
Для уменьшения риска оперативного вмешательства и анестезиологического пособия необходима предоперационная коррекция АГ и нарушений водно-электролитного баланса. С этой целью применяют спиронолактон, блокаторы медленных кальциевых каналов, α1-адреноблокаторы. При идиопатическом альдостеронизме или отказе от оперативного лечения основным лекарственным средством для эффективной терапии назначение спиронолактона. Остальные группы гипотензивных препаратов не имеют никакого преимущества друг перед другом для коррекции артериальной гипертензии при гиперальдостеронизме. Не всегда при идиопатическом альдостеронизме можно купировать АГ и гипокалиемию с помощью медикаментозной терапии. Показаниями к односторонней адреналэктомии в таких случаях считают устойчивость АГ к комбинированной антигипертензивной терапии, наличие осложнений при лечении высокими дозами препаратов или противопоказаний к терапии (непереносимость, аллергия и др.).
Хирургическое лечение
При альдостероме проводят одностороннюю адреналэктомию с опухолью. Используют как рутинные (торакофренотомию, люмботомию, лапаротомию), так и эндоскопические (предпочтительно) доступы.
Причины повышенного уровня альдостерона
- Недостаток магния (R, R2)
- Недостаток цинка (R)
- Низкое артериальное давление (). Если у вас низкое кровяное давление, то организм пробует компенсировать это снижение, и вырабатывает больше альдостерона.
- Получение много калия с пищей или рост уровня калия при болезни почек ()
- Повышение кислотности крови (ацидоз) ()
- Высокие уровни гистамина. Этот медиатор аллергических заболеваний очень сильно стимулирует выработку альдостерона (в опытах на собаках) (Р)
- Наличие опухоли, продуцирующей альдостерон (R)
- Аденома надпочечника, секретирующая альдостерон – самая частая причина
- Гиперплазия надпочечника
- Сердечная недостаточность
- Прием или инъекции эстрогена, ангиотензина
- Сильное кровотечение
- Цирроз печени с асцитом
- Высокие дозы мочегонных и слабительных препаратов
- Нефротический синдром
- Беременность
- Термический стресс
- Голодание более 10 дней
- Хроническая обструктивная болезнь легких
РОСТ УРОВНЯ АЛЬДОСТЕРОНА И РЕЦЕПТОРОВ К НЕМУ ПРИВОДИТ К УВЕЛИЧЕНИЮ РИСКОВ ГИПЕРТОНИИ, ФИБРОЗА И ОБЩЕГО ВОСПАЛЕНИЯ (R)
Судороги икроножных мышц ночью – причины и лечение
Причины мышечных спазмов мы уже разобрали. Пока не найдена специфическая терапия этого состояния, но существует несколько способов справиться с судорогами; однако, как всегда, не забудьте обсудить их с вашим врачом :
- Выполните легкие упражнения перед сном (например, несколько минут на беговой дорожке или велотренажере )
- Упражнения на растяжку и массаж перед сном
- Избегайте диуретиков ( а также кофеин и алкоголь , которые вызывают обезвоживание организма)
- Используйте добавки магния (но будьте осторожны, чтобы не переусердствовать, так как магний может быть токсичным при передозировке )
- Витамин В12 (если вы страдаете недостатком этого витамина в организме )
- Можно попробовать миорелаксанты (мидокалм)
- Препараты, влияющие на нейропатическую боль (например, габапентин )
- Блокаторы кальциевых каналов ( часто используемые для лечения гипертонии и мигрени ). Однако эти препараты могут вызвать гипотонию и др. нежелательные эффекты.
- Для исправления водно-электролитного дисбаланса пейте достаточное количество воды во время интенсивных физических нагрузок. Кальций можно восполнить употреблением препаратов кальция и магния. Но если Вы предпочитаете натуральные средства, то лучше всего Вам подойдет светлое кунжутное масло. Кунжутное масло содержит наибольшее количество кальция из всех известных нам продуктов. Вы не любите масло? Тогда ешьте побольше творога и других молочных продуктов!
Быстрая помощь при спазмах в ногах
Но если икры ног сводит судорогой, что делать в тот момент? Встаньте и походите босиком. Если это не помогает, опустите ноги в очень горячую воду, только не обожгитесь, пожалуйста; или согрейте ноги любым другим способом. Обычно тепловые процедуры снимают судороги в икроножных мышцах довольно быстро. Не надо колоть мышцы иголками, как советуют некоторые целители. Это не поможет! Выпейте горяченького чая или молока, укутайте ноги потеплее и постарайтесь, чтобы они находились пониже.
Если причины судорог в ногах ночью возраст за 50, то избегайте приподнятого положения ног. Этим нарушается нормальное артериальное кровоснабжение мышц и могут появиться спазмы. Можно насыпать в носки горчицу, которая будет прогревать подошвы и снимать спазмы в мышцах стопы.
Большинство пациентов, обычно, не страдают другими заболеваниями, которые могли бы вызвать судороги в икрах ног. Но при частом появлении судорог все равно обратитесь к врачу, чтобы сделать хотя бы самые минимальные исследования для собственного душевного спокойствия. Даже простая проверка артериального давления и анализа крови может быть достаточна, чтобы определить, есть ли у Вас факторы риска, есть заболевания периферических сосудов , или не больны ли Вы диабетом и электролитным дисбалансом.
Мы с вами теперь знаем много о том, как возникают судороги икроножных мышц ночью, их причины и лечение очень много. А теперь давайте отвлечемся и посмотрим веселый мультфильм про находчивый пылесос от моей любимой киностудии!
Актуальные проблемы здоровья: Советы и секреты от врача-эксперта
Как стать здоровым и радоваться жизни снова?
О сайте
Клиническая картина
АГ — один из самых постоянных симптомов ПГА. АГ проявляется головной болью, головокружением, появлением мушек перед глазами и др. Характер АГ варьирует от злокачественной, резистентной к традиционной гипотензивной терапии, до умеренной и мягкой, поддающейся коррекции небольшими дозами гипотензивных препаратов (чем выше концентрация альдостерона в крови, тем выше значения АД). АГ может иметь как кризовое течение, так и персистирующее. Нарушения нейромышечной проводимости и возбудимости (мышечная слабость, парестезии, судороги, брадикардия, редко тетания) в основном связано с гипокалийемией. Ввиду эликтролитных нарушений и измененяется функция почечных канальцев (жажда, полиурия, никтурия). Одновременно всех указанных признаков ПГА может не быть, и нередко наблюдают случаи малосимптомного или даже бессимптомного течения. Отсутствие нейромышечных и почечных нарушений не следует рассматривать в качестве критерия исключения ПГА.
Повышенный гормон альдостерон
В медицинской практике гиперальдостеронизмом называется явление, когда альдостерон повышен. Уменьшение его количества — гипоальдостеронизм. Такие состояния появляются у женского и мужского пола любого возраста. Повышение уровня альдостерона развивается при разрастании коры надпочечников. Если у нее формируется больше ткани, она продуцирует увеличенное количество гормонов и ферментов. Состояние сопровождается уменьшением уровня калия в крови (гипокалиемия), гипертонией (повышением артериального давления).
Эти состояния вызваны нарушением водно-солевого баланса, которое приводит к изменению соотношения электролитов. Усиленный вывод калия с уриной сопровождается отеками из-за задержки воды внутри организма. Начинаются дистрофические изменения почек, мышц.
Причины повышения альдостерона
Гиперальдостеронемия наблюдается по физиологическим и патологическим показателям. Отличие в том, что после отмены причины, вызвавшей физиологический подъем, гормон придет в норму.
Причины физиологической альдостеронемии наблюдаются в следующих случаях:
- во время беременности;
- частая рвота при беременности;
- овуляция в лютеиновой фазе;
- употребление гормональных контрацептивов и других средств гормонального происхождения;
- постоянная диета, содержащая низкое количество натрия.
К патологическим причинам относятся:
- Генетические нарушения, приводящие к врожденному заболеванию (синдром Конна). На коре надпочечников образуется опухоль доброкачественного характера. Под ее влиянием нарушается водно-солевой баланс (меняется соотношение натрия и калия).
- Разрастание надпочечников, что приводит к чрезмерной гиперальдостеронемии.
- Развитие заболеваний сердечно-сосудистой системы, которые приводят к изменению давления: сердечная недостаточность, артериальная гипертензия (повышение сосудистого давления), атеросклероз, ишемия (сужение) сосудов органов).
- Заболевания щитовидной железы, вызывающие дефицит йода.
- Заболевания почек: недостаточность функции почек, гломерулонефрит.
- Заболевания печени: гепатит, цирроз.
- Разные формы адреногенитального синдрома.
Симптомы повышенного альдостерона
Так как гормоны регулируют множество функций организма, изменение их количества приводит к ухудшению состояния, изменению физических данных. Основные симптомы:
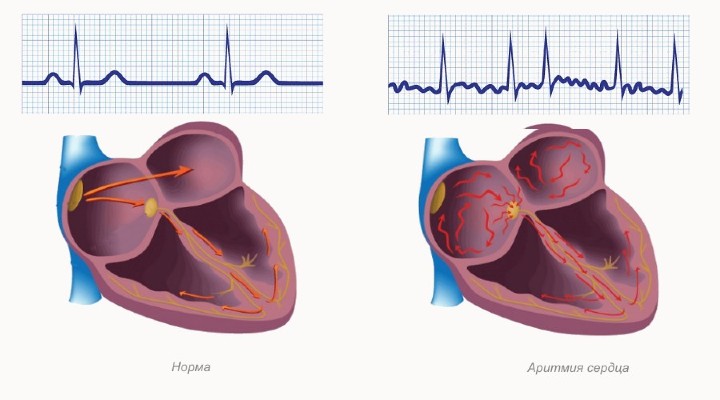
- сердечнососудистые проявления: нарушение проведения сердечного ритма (аритмия), тахикардия (учащенное сердцебиение), онемение конечностей, задержка жидкости, повышение или снижение артериального давления;
- признаки невралгии: головокружение, головная боль, парестезии конечностей (покалывание), онемение рук и ног, судороги, мышечная слабость;
- общие симптомы недомогания: слабость, вялость, быстрая утомляемость без физических нагрузок;
- нарушения работы ЖКТ: изменение стула (запор, диарея), нарушение пищеварения и другие заболевания;
- уменьшение потоотделения, жажда;
- отеки, которые могут увеличить конечности до огромных размеров;
- уменьшение кислотно-основного состояния, снижение его в щелочную сторону;
- резкое уменьшение массы тела;
- патология почек, вызывающая задержку натрия;
- изменение цвета кожи (потемнение кожных покровов).