Лекарства для разжижения крови: без аспирина, при коронавирусе, нового поколения, список
Содержание:
Клопидогрель

Клопидогрель – один из самых часто назначаемых антиагрегантов, который необратимо подавляет свойства тромбоцитов к образованию тромбов. Чаще всего клопидогрель назначают в комбинации с аспирином. Его применяют:
- при остром коронарном синдроме (нестабильная стенокардия, инфаркт миокарда).
- после стентирования или шунтирования коронарных артерий.
- при ишемическом инсульте.
- при облитерирующих заболеваниях периферических артерий.
По сравнению с аспирином, клопидогрель обладает более мощным влиянием на тромбоциты. Основные побочные эффекты этого препарата включают:
- повышенную кровоточивость.
- кожный зуд, который часто проходит в течение нескольких дней.
При приеме клопидогреля необходимо тщательно соблюдать рекомендации врача. Ни в коем случае нельзя прекращать применение этого препарата без консультации с врачом. Клопидогрель нужно принимать один раз в день, в одно и то же время суток, независимо от приема пищи.
Современные лекарственные средства
После того, как врач назначил пациенту антиагреганты и объяснил ему, что это такое, необходимо более подробно рассмотреть часто используемые препараты данной фармакологической группы.
Ацетилсалициловая кислота
Наиболее популярный препарат, имеющий выраженное тормозящее действие на образование тромбов.
Аспирин доступен для большинства пациентов в связи с низкой стоимостью и небольшим количеством противопоказаний.
Для профилактики тромбообразования используется в низких дозах один раз в день.
Помимо самой Ацетилсалициловой кислоты имеются медикаменты под другими торговыми названиями: ТромбоАСС, Кардиомагнил и пр.
Помимо указанного эффекта, ацетилсалициловая кислота обладает жаропонижающим, противовоспалительным и слабым обезболивающим действием на организм человека. Однако подобные эффекты наблюдаются только при увеличении дозировки медикамента.
Тиклопидин
Тиклопидин – современный дезагрегант, обладающий большей эффективностью по сравнению с Аспирином. Медикамент используется для профилактики тромботических осложнений у пациентов со стенокардией, а также ишемическим поражением головного мозга или ног.
Использование Тиклопидина рекомендуется после проведения аортокоронарного шунтирования и других операций на кровеносных сосудах.
В связи с выраженным клиническим эффектом, подобный препарат не следует использовать с другими дезагрегантами и антикоагулянтами, так как это может привести к развитию внутренних кровотечений и к другим побочным эффектам.
Коммерческие названия препаратов, содержащих тиклопидин: Тикло, Тиклид и т.д.
Клопидогрел
Клопидогрел является синтетическим антиагрегантов, схожим по своей структуре и фармакологической активности с Тиклопидином.
Действующее вещество быстро блокирует активацию тромбоцитов и препятствует их агрегации.
Основное преимущество данного медикамента – хорошая переносимость лечения большинством пациентов.
Это позволяет использовать Клопидогрел в большинстве клинических случаев, не опасаясь развития побочных эффектов.
Дипирадомол
Дезагрегант, оказывающий комплексный эффект на кровеносную систему: расширяет коронарные сосуды, повышает сократимость сердечной мышцы и улучшает отток крови по венозному руслу. При использовании медикамента наблюдается выраженный антиагрегантный эффект. Основное торговое название препарата – Курантил.
Антиагреганты: список препаратов дезагрегантов, классификация и назначение – Про Ноги

14.11.2019
Тромбы — опасные образования, способные частично или полностью закупорить просвет сосудов. Это приводит к нарушению кровоснабжения тканей и органов, в острой форме подобное явление может привести к инсульту головного мозга.
Для восстановления нормального кровообращения и вязкости крови используются препараты антиагреганты, список которых обширен и предназначен для лечения сосудистых заболеваний.
Антиагреганты: список препаратов. Антикоагулянты и антиагреганты, их характеристики
Повышение свертываемости крови часто становится причиной тромбозов, что ведет к тяжелейшим последствиям, включая летальный исход. Достижения фармакологии позволяют сохранить жизнь пациентам с такой патологией за счет поддерживающей терапии в виде приема антиагрегантных препаратов.
Что такое антикоагулянты?
Реологические свойства крови обеспечиваются равновесием между свертывающей и антикоагулянтной системами. В поддержании этого баланса в качестве естественных антикоагулянтов участвую антитромбин III и гепарин, которые выполняют прямую антитромботическую функцию, то есть препятствуют образованию тромба.
Механизм действия последнего связан с образованием комплекса с антитромбином III, в результате чего происходит образование активного антитромбина. Он, в свою очередь, отвечает за связывание тромбина, делая его неактивным – это и способствует угнетению тромбообразования.
Сам антитромбин III также обладает антикоагуляционными свойствами, инактивируя тромбин, однако эта реакция протекает очень медленно.
Способность гепарина обеспечивать инактивацию тромбина напрямую зависит от количества антитромбина III в крови. Обязательно требуется корректирование дозы на основании анализов. Часто требуется назначение двух препаратов сразу – гепарина и антитромбина III, при этом дозировки подбираются индивидуально для каждого человека.
Связывание с антитромбином – не единственная функция гепарина. Помимо этого, он способен расщеплять фибрин без участия плазмина, что называют неферментативным лизисом.
Такая реакция связана с образованием соединений с различными биологически активными веществами, среди которых пептиды и гормоны.
Среди других функций выделяют подавление ряда ферментов, участие в воспалительном процессе (снижает его интенсивность), а также активацию липопротеинлипазы и улучшение кровотока в сосудах сердца.
Что такое антиагреганты?
Препараты антикоагулянты и антиагреганты эффективно применяются в медицине. Такое название получили средства, которые подавляют склеивание (агрегацию) клеток крови – тромбоцитов и эритроцитов. Механизм действия этих веществ различен, что позволило выделить несколько групп. Антиагреганты, список препаратов которых обширен, классифицируют следующим образом.
- Антагонисты кальция («Верапамил»).
- Ингибиторы ферментов, к которым относятся вещества, угнетающие циклооксигеназу (ацетилсалициловая кислота, «Напроксен», «Индометацин»), а также аденилатциклазу и фосфодиэстеразу («Тиклопидин», «Пентоксифиллин»).
- Препараты, стимулирующие образование простациклина («Пиразолин»).
- Простаноиды («Простациклин» и его аналоги синтетической природы).
- Препараты, угнетающие выделение веществ, содержащихся в тромбоцитах («Пирацетам»).
Показания
Антиагреганты – препараты, названия которых известны многим за счет широкого применения. Основная функция этой группы – профилактика тромбообразования. Антиагреганты – препараты, эффективно применяющиеся при ряде сердечно-сосудистых патологий, а также после хирургических операций (протезирование клапанов сердца).
Растительные средства
На фармакологическом рынке представлены антиагреганты растительного происхождения на основе гинкго билоба. Есть два представителя этой группы, доступные в свободной продаже:
- Гинкио (Билобил, Билобил форте) – 45 рублей;
- Гинос (Гинкоум) – 149 рублей.
Заявленные производителями свойства (нормализация обмена веществ в клетках, улучшение реологических свойств крови, микроциркуляции, мозгового кровообращения, снабжение мозга кислородом и глюкозой, препятствие агрегации эритроцитов, торможение фактор активации тромбоцитов) не имеют научного подтверждения при моноиспользовании препаратов. В составе комплексной терапии КПД гинкго билоба не определено. Препараты, скорее, действуют, как плацебо. Их можно отнести к средствам народной медицины, использовать в качестве фоновой терапии, практически не влияющей на систему свертываемости крови, но улучшающей настроение человека.
Классификация препаратов
Основная классификация антиагрегантов, основывается на их механизме действия. В соответствии с этим выделяют четыре группы лекарственных средств:
-
Медикаменты, блокирующие циклооксигеназу: Тромбо АСС, Ацетилсалициловая кислота, Индобуфен.
- Препараты, влияющие на циклическую форму аденозинмонофасфата: Дипиридамол, Эпопростенол, Пентоксифиллин.
- Блокаторы рецепторов к гликопротеину: Тирофибан, Абциксимаб и др.
- Антиагреганты, блокирующие рецепторы к пуринам: Клопидогрел и Тиклопидин.
Помимо этого, все дезагреганты делятся на простые и комбинированные средства. К последним относят такие лекарственные препараты, как Агренокс, Аспигрель, Кардиомагнил.
Показания к использованию
Главным преимуществом антиагрегантов является наличие антисвертывающего механизма. По этому параметру медикаменты делятся на группы прямого и косвенного воздействия.
В первую группу медики относят гепарин и различные гепариноиды. Во второй группе находятся производные оксикумарина и фенилиндиндиона.
Главным показанием к назначению этих медикаментов следует считать наличие симптоматики гиперкоагуляции крови. Это состояние определяется также как предтромботическая патология. Тромботический процесс при этом может иметь различную локализацию.
Обычно специалист рекомендует своему пациенту осуществлять прием этих медикаментов даже тогда, когда тромботический процесс локализуется в системе коронарных сосудов. Это объясняется тем, что таким образом можно купировать развитие инфаркта миокарда.
Что принять для защиты?
— Недавно президент США Трамп в своём Твиттере признался, что для профилактики коронавируса принимает противомалярийный препарат гидроксихлорохин. Может, и нам не помешает?
— Я не знаю, принимает ли президент Трамп гидроксихлорохин по рекомендации врача или нет, поэтому не берусь комментировать. Но в целом делать это с профилактической целью бессмысленно. Не могу сказать, что гидроксихлорохин крайне вреден для сердца (хотя возможно влияние на проводимость миокарда). Препарат известен давно, обладает довольно выраженным противовоспалительным эффектом и на основании позитивных результатов небольших клинических исследований был включён в алгоритмы по лечению COVID‑19 как у нас в стране, так и за рубежом. Однако в связи с недавним появлением новых данных этот подход может быть пересмотрен.
— А что скажете про статины? Правда ли, что они облегчают течение COVID‑19?
— Действительно, есть публикации о том, что у людей, принимающих статины, реже отмечаются серьёзные осложнения COVID‑19. Но на сегодняшний день доказательная база целенаправленного приёма статинов при коронавирусной инфекции очень скудная. Хотя, конечно, статины, помимо своего прямого эффекта по снижению уровня «плохого» холестерина, имеют ещё целый ряд полезных свойств, в частности обладают противовоспалительным и иммуномодулирующим.
— Что тогда пить сердечникам, чтобы снизить риск заражения?
— Такой чудо-таблетки не существует. Единственный действенный способ уберечься от этой инфекции — максимально избегать контактов с другими людьми, а если это невозможно — соблюдать большую дистанцию, носить маску (например, в магазине, аптеке), часто мыть руки. Пациентам с сердечно-сосудистой патологией необходимо строго следовать регулярно обновляемым противоэпидемическим рекомендациям.
Эпидемиология фибрилляции предсердий при остром коронарном синдроме
Основным фактором риска развития как сердечнососудистых заболеваний в целом, включая ОКС, так и ФП является пожилой возраст, поэтому неудивительно, что они часто сочетаются друг с другом. Например, в российском регистре РЕКОРД-3 эта аритмия была выявлена у 227 (12,3%) из 2248 пациентов с ОКС . В целом ФП встречается у 6-21% больных с ОКС и ассоциируется со значительным ухудшением прогноза, в том числе увеличением риска ишемического инсульта, госпитальной летальности и смертности в отдаленном периоде . В недавно опубликованном исследовании частота ФП более чем у 8700 пациентов с ОКС составила 12,4% . Наличие ФП сопровождалось двукратным увеличением риска смерти во время госпитализации (10,2% против 4,4% у пациентов без ФП; p<0,01) и развития инсульта в течение около 4 лет после выписки (7,8% и 3,3%, соответственно; p<0,01). Сходные данные были получены в исследовании GUSTO-I, в котором более чем у 40000 больных острым инфарктом миокарда частота инсульта во время госпитализации составила 3,1% при наличии ФП и 1,3% при ее отсутствии (р<0,0001) . В исследовании OPTIMAAL риск инсульта в течение первых 30 дней после инфаркта миокарда у больных с впервые выявленной ФП был повышен в 14,6 раза (р<0,001), а после выписки из стационара – в 2,8 раза (p<0,001) .
ФП может как предшествовать развитию ОКС, так и осложнить его течение. G. Batra и соавт. сопоставили прогностическое значение впервые развившейся ФП, в том числе преходящей, и ФП, имевшейся до госпитализации, более чем у 155 000 пациентов с острым инфарктом миокарда, включенных в шведские регистры . ФП была выявлена у 24 023 (15,5%) больных. Частота сердечно-сосудистых исходов (смерть от любых причин, инфаркт миокарда или ишемический инсульт) в течение 90 дней после госпитализации у пациентов с любым типом ФП или синусовым ритмом составила 90,9 и 45,2 на 100 пациенто-лет, соответственно (скорректированное отношение рисков 1,28; 95% доверительный интервал 1,19-1,37), и существенно не отличалась у больных с разными вариантами аритмии. В наибольшей степени увеличился риск ишемического инсульта (2,29, 95% ДИ 1,92-2,74). Увеличение риска сердечно-сосудистых исходов, ассоциированное с ФП, было сопоставимым у больных инфарктом миокарда с подъемом сегмента ST и без подъема сегмента ST.
C. Siu и соавт. оценивали клинические исходы преходящей ФП, которая наблюдалась во время госпитализации у 59 (13,7%) из 431 пациента с острым инфарктом миокарда с подъемом сегмента ST, не сопровождавшимся нарушением функции сердца . В течение 1 года частота инсульта у больных, перенесших и не пере несших ФП во время госпитализации, составила 10,2% и 1,8%, соответственно (p<0,01). Необходимо отметить, что у каждого пятого пациента с преходящей ФП было отмечено развитие повторных эпизодов аритмии после выписки из стационара.
По данным мета-анализа 14 исследований более чем у 292 000 пациентов с ОКС, впервые развившаяся ФП ассоциировалась с достоверным увеличением риска ишемического инсульта (относительный риск 2,84, 95% ДИ 1,91-4,23), особенно у больных инфарктом миокарда с подъемом сегмента SТ (4,01, 95% ДИ 2,61-6,18) . Сходное увеличение риска развития ишемического инсульта было выявлено у больных с преходящей ФП, впервые развившейся на фоне ОКС (3,05, 95% ДИ 1,635,70). Связь между впервые развившейся ФП и ишемическим инсультом была подтверждена при анализе чувствительности, который проводился с поправкой на известные факторы риска, входящие в шкалу CHA2DS2VASc (2,32, 95% ДИ 1,53-3,52).
Клексан — прямой антикоагулянт или нет?
- Клексан — современный аналог гепарина, назначаемый для профилактики венозных эмболий и тромбозов, возникающих на фоне хирургических вмешательств, сердечной и дыхательной недостаточности, стенокардии и др. патологий. Клексан относится к антикоагулянтам прямого действия. С его участием запускается ряд химических реакций в крови – ферментативное свертывание.
- Инъекции с разжижающим кровь препаратом-антикоагулянтом Клексан вводятся дважды в день в течение двух недель. Как и при приеме других антикоагулянтов Клексан имеет побочный эффект – вероятность развития кровотечения, особенно у пациентов старшего возраста. Препарат применяется только для монотерапии и не комбинируется с другими веществами.
Ингибиторы фосфодиэстеразы
Влияют на еще один механизм формирования тромбов. Имеют меньше противопоказаний и считаются более безопасными, если сравнивать с предыдущими двумя фармацевтическими группами.
Их имеет смысл применять после неотложных состояний, операционных вмешательств в реабилитационный период или же как медикаменты для профилактики инфаркта, инсульта, острых гемодинамических нарушений связанных с изменением свойств крови.
Среди распространенных названий — Дипиридамол, Трифлузал. Оба сравнительно старые. Имеют несколько торговых названий, отличных от основных, например Курантил.
Часто провоцируют аллергические реакции, потому требуют аккуратного назначения и наблюдения за состоянием больного.

Тиклопидин
Тиклопидин – еще одно антиагрегантное средство, которое применяют реже, чем аспирин или клопидогрель. Врачи назначают тиклопидин в следующих ситуациях:
- Уменьшение риска развития ишемического инсульта.
- Применение в комбинации с аспирином для снижения риска тромбоза стента у пациентов после .
В связи с серьезными побочными эффектами тиклопидина и существованием более эффективных и безопасных дезагрегантов (клопидогрель, тикагрелор), его применение в последние годы очень сильно ограничено. Иногда этот препарат еще назначают для лечения серповидноклеточной анемии, некоторых заболеваний почек и облитерирующих заболеваний нижних конечностей.
Курантил — антикоагулянт или нет?
- Таблетки Курантил назначаются для профилактики артериальных и венозных тромбозов, а также при нарушении мозгового и артериального кровообращения.
- Принцип действия Курантила как антикоагулянта – предотвращение слипания тромбоцитов в сгустки. Помимо основной функции состав таблеток Курантил оказывает иммуномодулирующий эффект, что позволяет минимизировать вирусные и простудные заболевания. Комплексное воздействие является преимуществом данного препарата.
- Курантил назначают с целью профилактики инсультов и инфарктов, а также в качестве составляющей комплексного лечения конкретного заболевания.
От тромбозов
Дезагреганты
К этой группе относятся аспирин, тиклопидин, клопидогрель (плавике, зилт, листаб, эгитромб).
Аспирин наиболее широко используется для профилактики тромбообразования.
Главный его эффект — препятствие склеиванию тромбоцитов. Это предотвращает образование тромбов в коронарных артериях. Препарат быстро всасывается со слизистой оболочки рта, что дает возможность применять его в экстренных ситуациях — при тяжелом приступе стенокардии и остром инфаркте миокарда.
В некоторых случаях своевременный прием аспирина может способствовать растворению тромба, тем самым предотвращая инфаркт. Эффективность этого препарата доказана в многочисленных клинических исследованиях. Своевременный прием аспирина при инфаркте снижает смертность более чем в три раза.
Один из моих пациентов, который лечился после инфаркта, возмущался: «Зачем вы меня аспирином лечите? Это же старый препарат. Если надо, я что-нибудь новое куплю. Деньги есть». Да, действительно, аспирину более ста лет и он очень дешев, но это не делает его менее эффективным, наоборот, время доказало, что его прием приносит большую пользу больным сердечно-сосудистыми заболеваниями. Достойной альтернативы ему пока нет, а низкая стоимость связана с относительной простотой производства и отсутствием необходимости лицензирования.
Прием аспирина в небольших дозах необходим практически всем, страдающим стенокардией и перенесшим инфаркт миокарда. Мне не раз приходилось наблюдать, как у людей, принимавших аспирин, приступы стенокардии слабели и даже проходили полностью.
Основным побочным эффектом аспирина является раздражение слизистой оболочки желудка и двенадцатиперстной кишки, и поэтому в настоящее время он выпускается в виде таблеток, покрытых специальной оболочкой. Это тромбо-АСС, аспирин-кардио и другие препараты. Проходя через желудок и двенадцатиперстную кишку в неизменном виде, они не оказывают вредного воздействия на данные органы.
Необходимо помнить, что эти таблетки нельзя разжевывать и ломать, чтобы не нарушить целостность оболочки. Принимают их в отличие от обычного аспирина до еды (об этом не всегда написано в инструкции!).
Другой препарат, содержащий аспирин, — кардиомагнил. В его составе есть гидроксид магния, который защищает слизистую оболочку от раздражения. Его принимают непосредственно после еды. При необходимости таблетки можно ломать и разжевывать.
Клопидогрель применяется для профилактики тромбоза сосудистых стентов.
Этот препарат в меньшей степени раздражает слизистую оболочку, но высокая стоимость ограничивает его применение.
Противопоказания
То же самое касается и этих оснований. Список препаратов антиагрегантов широкий, дать полный перечень невозможно без учета специфики фармацевтического средства. Потому берется аннотация.
Если же опять говорить о чем-то примерном:
- Грудное вскармливание. Действующие вещества передаются с молоком, потому применение категорически воспрещается.
- Беременность в любой фазе. Скажется на состоянии матери или плода.
- Возраст до 18 лет. Противопоказание для преимущественного числа антиагрегантов. Использование недопустимо
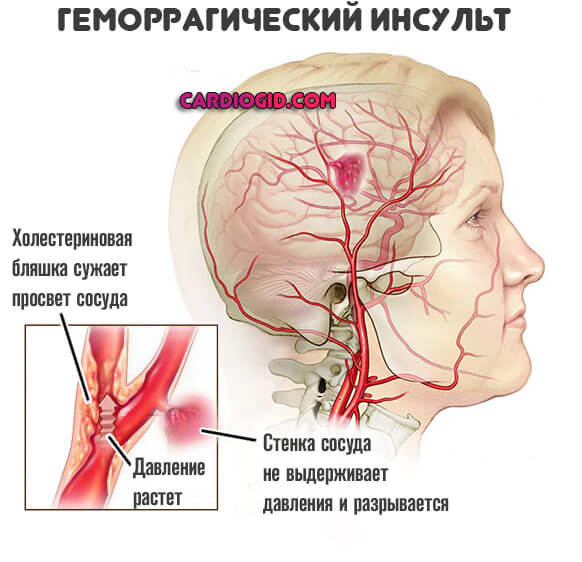
- Геморрагический инсульт, при котором развивается кровотечение в структуры головного мозга.
Сердечная недостаточность, на любой стадии. Абсолютное противопоказание.
Печеночная или почечная дисфункция в активной фазе, до компенсации состояния
Затем — с большой осторожностью и осмотрительностью.
Язва желудка, 12-и перстной кишки, слизистой оболочки других отделов пищеварительного тракта. Потому как возможно развитие кровотечений, вплоть до летальных.
Даже в отсутствии явных оснований для отказа от применения, нужно тщательно подумать о целесообразности использования медикамента.
Противопоказания
Антиагреганты относятся к веществам, имеющим множество побочных эффектов, поэтому назначают их всегда с большой осторожностью, тщательно взвешивая все «за» и «против». Но есть несколько патологических состояний, наличие которых у пациента является абсолютным запретом на использование препаратов:
- индивидуальная непереносимость;
- язва желудка, двенадцатиперстной кишки и все эрозивно-язвенные заболевания системы пищеварения;
- функциональная несостоятельность печени или почек;
- геморрагический диатез;
- перенесенный геморрагический инсульт;
- кровоточивость внутренних органов неустановленного генеза;
- выраженная сердечно-сосудистая недостаточность;
- беременность, особенно – третьего триместра;
- лактация;
- возраст до 18.
Показания к применению
Антиагреганты назначаются врачом, поскольку поводов для их использования много, все – разные. Показаниями для приема являются:
- атеросклероз;
- нестабильная стенокардия;
- профилактика ишемии головного мозга или сердца;
- реабилитация после ишемического инсульта или инфаркта;
- высокое артериальное давление;
- облитерация сосудов нижних конечностей;
- терапия ИБС;
- склонность к тромбообразованию, в том числе – наследственная;
- транзиторные нарушения кровотока;
- кардиохирургическое вмешательство;
- укус насекомых (размельчить таблетку, смешать с небольшим количеством воды, нанести смесь на место укуса);
- акне, остатки прыщей, черные точки (применение таблеток местное):
- мозоли, натоптыши, грубая кожа на пятках (тоже местно).
Рассчитать оптимальную дозу препарата, длительность применения, участие средства в схеме комплексной терапии того или иного заболевания может только квалифицированный специалист. Рекомендуют дазагреганты после полного клинико-лабораторного обследования, когда сняты все вопросы по диагнозу, проведена дифференциальная диагностика.
Надо сказать, что перечень показаний достаточно приблизительный. Врачи используют антиагреганты при многочисленных осложнениях ИБС, нарушения кровообращения, системы свертываемости крови. Каждое конкретное назначение средства – зона ответственности врача (с учетом возможных фатальных осложнений)
В этом аспекте важно обратить внимание на использование препаратов с антиагрегантными свойствами в сочетании с другими средствами. Усиливают дезагрегантное действие:
- нестероидные противовоспалительные средства (Вольтарен, Нурофен, Диклофенак);
- цитостатики (Адалимумаб, Инфликсимаб, Этанерцепт);
- антикоагулянты (Апиксабан, Ривароксабан, Дабигатран);
- СИОЗС-препараты (Сертралин, Пароксетин, Эсциталопрам);
- другие антиагреганты.
Кроме того, усиливают эффект антиагрегантов некоторые заболевания:
- ХПН;
- ХСН;
- недостаточность печени;
- болезни крови;
- химиотерапия;
- пурпура.
Снижают антикоагулянтный эффект: Карбамазепин, Эритромицин, Флуконазол, Омепразол.
Чем будем лечиться
— Как быть кардиологическому больному, если он всё-таки заразился? Надо ли менять базовую терапию?
— Заниматься самолечением, отказываться от базовой терапии ни в коем случае нельзя! Надо вызвать врача из поликлиники и выполнять его рекомендации. Но если состояние ухудшилось, появились одышка, чувство нехватки воздуха, боль в грудной клетке, высокая температура, необходимо вызвать скорую помощь. Скорее всего, такому пациенту понадобится госпитализация.
— Появилось ли эффективное лечение от COVID‑19?
— Пока нет специфической противовирусной терапии с доказанным эффектом, но врачи опытным путём определили некоторые препараты, оказавшиеся эффективными. Это прежде всего препараты с мощными противовоспалительными свойствами, ранее применявшиеся при лечении ревматоидного артрита и ряда других заболеваний. Опыт нашего центра показал, что они весьма эффективны. Обнадёживающие результаты даёт использование интерферонов. Конечно, лечение носит комплексный характер и включает в себя антибиотики, симптоматическую терапию. Однако наличие сердечно-сосудистых заболеваний ограничивает назначение препаратов, поскольку некоторые из них могут вызвать нарушения сердечного ритма, усугубить сердечную патологию. Важную роль играют разные виды кислородной поддержки, в том числе СИПАП-терапия, дыхательная гимнастика. В тяжёлых случаях приходится прибегать к использованию ИВЛ.
— Вы сказали, что при COVID‑19 могут повреждаться сосуды и возникать мелкие кровоизлияния. Значит ли это, что надо принимать антикоагулянты?
— Очень важный вопрос. Антикоагулянты мы обязательно назначаем всем пациентам со среднетяжёлым и тяжёлым течением COVID‑19. Их приём действительно уменьшает риск развития тромбоэмболических осложнений, который у пациентов с COVID‑19 существенно повышен. В стационаре препаратами выбора являются прямые антикоагулянты.
— Как ваши коллеги переживали эпидемию?
— Трудно передать, насколько тяжело пришлось врачам и другим медицинским работникам на пике эпидемии, как высока была их психологическая нагрузка. Для них тогдашняя ситуация была сопряжена с угрозой жизни. Но так уж устроены медики — они спасают жизнь другим, рискуя своей.
Побочные эффекты
Главное – при первых признаках неприятных ощущений сообщить об этом лечащему врачу. Побочными явлениями считают:
- немотивированная усталость;
- загрудинный дискомфорт жгучего характера;
- сильные головные боли, мигрень;
- диспепсия;
- любые кровотечения;
- болезненность в эпигастрии;
- аллергическая реакция вплоть до анафилаксии;
- крапивниц, геморрагии;
- постоянное подташнивание, периодическая рвота;
- нарушения речи, глотания, дыхания;
- аритмии, тахикардия;
- желтушность кожи и слизистых;
- гипертермия неясного генеза;
- продромальный синдром с нарастающей слабостью;
- артралгии;
- галлюцинации;
- шум в ушах;
- симптомы интоксикации.
Отмена препаратов в таких случаях обязательна.
Абциксимаб
Это современный антиагрегант, являющийся синтетическим антителом к тромбоцитарным IIb/IIIa рецепторам, отвечающим за их связывание с фибриногеном и другими адгезивными молекулами. Препарат вызывает выраженный антитромботический эффект. Действие препарата при внутривенном введении наступает очень быстро, но длится недолго. Его используют в виде инфузии совместно с гепарином и ацетилсалициловой кислотой при остром коронарном синдроме и операциях на коронарных сосудах. Противопоказания и побочные эффекты препарата те же, что и у блокаторов IIb/IIIa рецепторов тромбоцитов.
Понятие об антикоагулянтах
Антикоагулянты – это препараты, угнетающие активность плазменных факторов свертывания. Они применяются в тех случаях, когда одними антиагрегантами не обойтись, для лечения тромбоэмболических осложнений, а также для профилактики, когда риск этих осложнений очень высокий.
Существуют абсолютные показания для терапии антикоагулянтами:
- Тромбоэмболия легочной артерии (ТЭЛА).
- Тромбоз глубоких вен нижних конечностей.
- Инфаркт миокарда, острый период.
- Ишемический инсульт.
- Фибрилляция предсердий у пациентов с ИБС.
- Перенесенный инсульт на фоне мерцательной аритмии.
- Протезированные клапаны сердца.
- Тромб в предсердии.
- Стеноз стента.
- Профилактика тромбообразования при гемодиализе.
- Профилактика ТЭЛА у пациентов после эндопротезирования суставов.
Существуют такие группы этих лекарств:
- Прямые антикоагулянты. Они инактивируют тромбин прямо в крови. Это гепарин и различные его модификации, а также гирудин.
- Непрямые антикоагулянты. Они блокируют в печени образование плазменных факторов свертывания. Сюда относятся кумарины (антагонисты витамина К), самым известым из которых является Варфарин. Реже используются Фенилин, Неодикумарин, Синкумар.
- Новые оральные антикоагулянты (НОАК).
Мониторинг антиагрегантной терапии
Основным вопросом безопасности пациентов при назначении антиагрегантов остается мониторинг осложнений. Оценка эффективности терапии должна коррелироваться отсутствием негативных моментов. Методики могут быть разными:
- оптическая – визуальное определение агрегации тромбоцитов;
- прикроватные тесты (экспресс-пробы);
- стабильный мониторинг метаболитов урины;
- фотоспектрометрия;
- мониторинг с помощью агрегометров (дорогостоящая процедура, потому непопулярная).
Остается нерешенным вопрос о тотальном тестирование пациентов, получающих дезагреганты, поскольку их принимают практически все больные, страдающие ИБС, расстройствами системы кровообращения, сосудистыми патологиями
Важность такого решения трудно переоценить, поскольку осложнения от бесконтрольного приема препаратов их передозировки могут быть фатальными