Лечение бесплодия
Содержание:
Заболевания яичников, препятствующие зачатию
Бесплодие может быть вызвано заболеванием или неправильным развитием желез внутренней секреции, в первую очередь яичников. Недоразвитие яичников может быть связано с рядом причин, например, с тяжелыми инфекционными заболеваниями (скарлатина, дифтерия, тифы, малярия), перенесенными в детском возрасте и в период полового созревания.
Из других заболеваний яичников, которые могут препятствовать наступлению беременности, следует остановиться на воспалительных процессах и опухолях. Воспаление в яичнике чаще протекает в комплексе с воспалением маточных труб. Опухоли яичников — кисты — нарушают нормальный процесс оплодотворения.
Причиной бесплодия могут быть и туберкулезные поражения женских половых органов. При туберкулезе труб просветы закрываются, поэтому спермии и яйцеклетка не могут встретиться и оплодотворения не наступает.
Туберкулез поражает не только трубы, но и другие отделы полового тракта — матку, шейку, влагалище и наружные половые органы. Если не начать лечение вовремя, образуются плотные спайки, с которыми сложно бороться.
Лечение в нашей клинике
После тщательной диагностики и оценки результатов анализов лечащий врач назначает пациентке лекарственную терапию. Лечение практически всех заболевания репродуктивной системы в своей основе имеют медикаментозную терапию, и только в самых тяжелых случаях или острых формах, требующих незамедлительного хирургического вмешательства, делается операция.
Лекарственная терапия при заболеваниях репродуктивной системы у женщин включает в себя назначение различных фармацевтических препаратов. Они могут быть в виде таблеток, капсул, мазей, гелей или инъекций. Какие именно препараты будут назначены — решает врач, исходя из характера и сложности заболевания.
В случае инфекции мочевыводящих путей или воспалительного процесса обычно назначают НПВС (нестероидные противовоспалительные средства): диклофенак, ибупрофен, индометацин. Эти препараты могут также выступить в роли обезболивающих и жаропонижающих средств.
Если у женщины выявлены инфекционные заболевания половых путей, то обычно назначают антибиотики, противовирусные, противогрибковые и антисептические препараты. Это могут быть: цефалексин, цефазолин, нистатин, клотримазол. метронидазол и др. При инфекционных заболеваниях репродуктивной системы также назначает курс иммуномодуляторов для укрепления иммунной системы, чтобы усилить ее сопротивление патогенным микробам.
Лекарственная терапия при лечении гормонозависимых гинекологических заболеваний включает в себя назначение гормональных препаратов. Эти препараты содержат в себе синтетические гормоны, и являются прекрасным средством как для лечения различных патологий, так и для снятия воспалительных процессов или же для предупреждения нежелательной беременности. Обычно назначают: норколут, утрожестан, дивин, климен и пр. Но у гормональных препаратов есть ряд побочных эффектов и противопоказаний, так что определять, какое именно лекарство выписать, должен только врач.
Как дополнительные меры для усиления эффекта от лекарственной терапии часто назначается физиотерапия и некоторые виды аппаратного лечения. Так при эрозии шейки матки женщине могут сделать лазерную, радиоволновую или же химическую деструкцию. А в случае неэффективности медикаментозного лечения применяется хирургическое вмешательство, которое в большинстве своем проводится лапароскопически, т.е. менее инвазивно и травматично, чем полостные операции.
Все эти виды лечения заболеваний женской репродуктивной системы Вы можете получить в клинике “МОСМЕД”. Цель нашей клиники — помочь каждой пациентке с ее проблемой. И этим мы с успехом занимаемся на протяжении многих лет. К Вашим услугам — высококвалифицированные специалисты, светлые, просторные кабинеты, внимательное и доброжелательное отношение, уютная и комфортная обстановка.
Методы лечения бесплодия
Современная медицина располагает обширным арсеналом способов лечения бесплодия. Они обладают разной эффективностью и применяются в зависимости от конкретных причин патологии.

Медикаментозное лечение. Направлено на восстановление нормального гормонального фона, а также на устранение различных инфекционных, воспалительных, аутоиммунных и других патологий, препятствующих зачатию. Медикаментозная терапия может использоваться как основной или вспомогательный метод. В настоящее время в гормональном лечении бесплодия используются следующие препараты:
- Цитрат кломифена (кломид) – увеличивает выработку в организме фолликулостимулирующих гормонов (ФСГ), тем самым вызывая естественную овуляцию;
- Мочевые гонадотропины (ЛТ и ФСГ) – экстрагируются из очищенной женской мочи, используются для контроля над процессом овуляции и развитием эндометрия, а также для ускорения роста и повышения количества фолликулов при ЭКО;
- Рекомбинантные гонадотропины – аналоги естественных половых гормонов, получаемые с помощью генной инженерии и используемые для ускорения роста фолликулов.
Для лечения половых инфекций применяются антибиотики, противовирусные и противогрибковые препараты. Воспалительные процессы в половых органах устраняются с помощью кортикостероидов (гормональных) или нестероидных противовоспалительных средств. Для лечения иммунологического бесплодия используются антигистаминные препараты.
Хирургическое вмешательство. Применяется, главным образом, для устранения анатомических нарушений и новообразований в половых органах. Хирургическим способом удаляются спайки и рубцы во влагалище или фаллопиевых трубах, полипы в цервикальном канале, доброкачественные опухоли (миомы), аномально разросшийся эндометрий (слизистая оболочка матки). Хирургическое лечение бесплодия в Москве в нашей клинике бывает:
- Инвазивным – осуществляется через разрезы брюшной стенки, отличается повышенным риском осложнений;
- Малоинвазивным – выполняется через небольшие проколы (лапароскопия) или естественные отверстия, характеризуется сниженным риском развития осложнений.
Хирургические методы также используется для диагностики бесплодия. Например, с помощью биопсии тканей цервикального канала проводится гистологическое и цитологическое исследование, позволяющее выявить доброкачественные и злокачественные изменения в слизистой оболочке. Используя лапароскопию, врач может исследовать строение маточных труб и придатков, рассмотреть состояние тканей яичников и т. д.
Генная терапия. Наиболее современное лечение бесплодия заключается в исправлении генетических мутаций, вызывающих репродуктивную дисфункцию. Для этого используются лекарственные препараты на основе нуклеиновых кислот, технологии генной инженерии (редактирования генома). В связи с тем, что эта область медицины только начала развиваться, генная терапия бесплодия пока находится на стадии экспериментов.
Психотерапия. Если неспособность зачать ребенка обусловлена психоэмоциональными нарушениями, пациентка проходит курс психотерапии. В рамках него выявляются причины и события, вызывающие страх перед сексуальным контактом, беременностью и родами, используются различные методики принятия и преодоления травмирующих ситуаций. Для лечения бесплодия врач может комбинировать психотерапию с медикаментозной .
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Никогда не говорите бесплодным парам то, в чем не уверены на 100%
Прежде, чем затронуть тему бесплодия, подумайте, насколько Вы осведомлены в этом вопросе: имеете ли Вы право вмешиваться в интимную сферу и тем более давать советы в этой области? Если Вы не специалист по лечению бесплодия, то никогда не говорите следующее:
«Расслабьтесь, и все получится. Вы забеременеете, как только перестанете думать об этом»
Откуда Вам знать о причине бесплодия этой пары? Этот совет звучит как минимум беспардонно, но ещё хуже, если супруги Вам поверят и вместо похода к врачу будут продолжать попытки, теряя время.
«У Вас будет много детей и они будут похожими на Вас!»
Звучит как комплимент, но для людей с проблемами с зачатием, это просто еще одно напоминание о том, что детей до сих пор нет. А каково услышать такое паре с абсолютным бесплодием?
«Вы так молоды… Ещё успеете родить…»
Бесплодие может быть у мужчины и женщины в любом возрасте. И чем раньше начато лечение, тем больше шансов на успешное зачатие. Нельзя убеждать людей в том, что бесплодие связано только с возрастом.
«Это в руках Божьих! Значит так и должно быть! Смиритесь!»
Приводить религиозные убеждения в качестве аргумента бесплодия глупо и неоправданно. Это то же самое, что говорить пациенту с воспалением легких, чтобы он не лечился. Лечение бесплодия очень часто дает хороший результат, но для этого нужно обратиться к врачу.
«Не могу поверить, что я беременна! Все случилось так быстро! Я так счастлива!»
Щадите чувства бесплодных людей, не рассказывайте им о своей быстрой беременности. Скрывать событие не нужно, но и расписывать его в красках тоже не следует.
«Вы должны быть счастливы, что у Вас есть один ребенок. Зачем Вам второй?»
Вторичное бесплодие является столь же болезненным, как и первичное. И если супруги хотят второго ребенка — это их право!
«Вы беременны или пока не получается? Сколько раз вы делали ЭКО?»
Даже если человек поделился с Вами, рассказав о лечении бесплодия, это не значит, что Вы теперь должны донимать его вопросами. Вам обязательно расскажут, когда все получится, если супруги сочтут это нужным.
«Это произошло из-за того, что вы так долго тянули с рождением ребенка. Вы сами виноваты!»
Вы уверены, что детей в этой семье не было, потому, что их не хотели? А может быть, Вас просто не посвящали в репродуктивные проблемы? Вы врач? Вы точно знаете, что все произошло по этой причине?
«Бесплодие не смертельно, радуйтесь, что у Вас не рак!»
Если у Вас есть дети, вы никогда не узнаете, что чувствует женщина или мужчина, когда он борется с бесплодием. Сравнивая две патологии, Вы подчеркиваете, что чувства этих людей не оправданы и надуманы, и их проблема — сущий пустяк. На самом деле, это не так!
«Зачем вам ЭКО? Искусственное оплодотворение — это дорого и не дает 100% гарантии на успех»
Каждая семья самостоятельно решает, как ей распоряжаться своим бюджетом и что ей делать. Вы считаете, что вложить средства в лечение менее правильно, чем купить дорогую одежду или новый телевизор?
«Зачем Вам ребенок! Заведите собаку!»
Домашние животные, безусловно, нужны, но разве можно их сравнивать с детьми? Представьте себе, что Вам предложат поменять детей на щенков или котят, вряд ли Вам это понравится.
Эндокринное (гормональное) бесплодие
Что такое эндокринное бесплодие
Эндокринное бесплодие — это комплекс патологий, имеющих одну причину — нарушение гормонального фона. Функциональность репродуктивной системы напрямую зависит от гормонального баланса, поэтому лечение эндокринного бесплодия основано на детальной диагностике и точном подборе гормональных средств.
На гормональный фон женщины влияют:
- Болезни эндокринной системы (дисфункция яичников, надпочечников, гипоталамо-гипофизарной системы, щитовидной железы, сахарный диабет и тяжелое ожирение, дефицит веса).
- Наследственные причины.
- Кисты на яичниках и опухоли матки.
- Воспалительные гинекологические заболевания.
- Хирургические аборты, особенно при первой беременности.
- Физическое и нервное напряжение при совмещении работы, учебы и семейной жизни.
- Особенности профессиональной деятельности и экологические факторы.
Топ причин гормонального бесплодия
К нарушению созревания яйцеклетки и отсутствию овуляции приводят:
- Избыточная выработка гормона пролактина — распространённое эндокринное нарушение, возникающее в результате патологии гипофиза. Избыток пролактина в организме женщины вызывает эффект естественной контрацепции, схожий с тем, что в норме наблюдается у беременных и кормящих грудью женщин.
- Эндометриоз – при этом заболевании работа репродуктивных органов женщины нарушена из-за патологических разрастаний эндометриодной ткани, приводящей к спайкам и новообразованиям.
- Синдром поликистозных яичников возникает при комплексном нарушении работы яичников, поджелудочной и щитовидной железы, что приводит к прекращению созревания яйцеклеток.
Типы эндокринного бесплодия
В зависимости от типа бесплодия, подбирается метод восстановления овуляции:
- Хроническая ановуляция, возникающая из-за синдрома поликистозных яичников, дисфункции гипофиза и надпочечников, преждевременного истощения яичников.
- Недостаточность лютеиновой фазы связана с дефицитом прогестерона, что приводит к слабой подвижности маточных труб и патологическими изменениями эндометрия, мешающими имплантации эмбриона.
- Гиперпролактинемия, вызванная опухолью гипофиза или, проблемами с функционированием щитовидной железы.
- Ранняя лютеинизация фолликулов без овуляции.
- Гипоталамо-гипофизарные нарушения, связанные с опухолями головного мозга, генетическими нарушениями, системными заболеваниями, травмами, отравлениями.
Диагностика
Формы эндокринного бесплодия выявляются с помощью всестороннего обследования.
- Производится оценка регулярности цикла с проведением тестов на овуляцию.
- Фолликулометрия. УЗИ, позволяющее отследить развитие фолликулов. В определенные дни цикла, выполняется ультразвуковой мониторинг для измерения толщины эндометрия и оценки роста фолликулов. При необходимости выполняется биопсия эндометрия. .
- Гормональные исследования на половые гормоны. Пациенткам с подозрением на эндокринное бесплодие на 3-5-й день м.ц. до 11.00 натощак берут венозную кровь на лабораторный анализ. При необходимости проводятся функциональные и гормональные пробы.
- Рентгенография черепа и МРТ мозга. Проводятся при подозрении на патологию головного мозга.
Методы лечения
Лечебные схемы для пациенток с эндокринным бесплодием разрабатываются индивидуально и могут включать несколько направлений:
- Консервативные методы с подбором поддерживающих доз гормональных препаратов на 3-4 месяца, затем добавляются средства, способствующие овуляции. Назначается диета, нормализующая вес.
- При синдроме поликистозных яичников у молодых женщин (при нормальных показателях спермограммы супруга) выполняется операция, после которой восстанавливается овуляция.
- При гормональном бесплодии полезен гинекологический массаж и физиотерапия — электрофорез с препаратами меди и цинка на область малого таза, квантовая гемотерапия, озонотерапия, рефлексотерапия. Методики действенны только в комплексном лечении.
- Если проблема связана со стрессом, проводится психотерапия с подбором седативных средств и нормализацией режима отдыха.
Профилактика
Предупредить развитие эндокринного бесплодия можно посредством лечения гормональных расстройств, нормализации веса, коррекции психоэмоциональных и физических нагрузок
Важно регулярно наблюдаться у гинеколога-эндокринолога при любых нарушениях менструального цикла
Виды мужского бесплодия
Различают несколько видов мужского бесплодия:
- секреторное бесплодие;
- обтурационное бесплодие;
- иммунологическое бесплодие.
Секреторная форма мужского бесплодия
При данной форме заболевания яички не производят достаточного количества сперматозоидов, либо в строении сперматозоидов есть дефекты или нарушена их подвижность.
Нарушения в работе яичек могут вызывать следующие заболевания у мужчин:
- расширение вен семенного канатика (варикоцеле, встречается в каждом четвертом случае);
- крипторхизм (аномалии, при которых яички находятся вне мошонки);
- водянка яичка;
- злокачественная опухоль яичек;
- паротит (свинка).
Обтурационная форма мужского бесплодия
При этом заболевании продвижение сперматозоидов по семенным каналам становится затруднительным или невозможным в результате препятствия в виде опухоли, кисты или послеоперационного рубца.
Обтурационное бесплодие вызывается такими заболеваниями, как:
- воспаление яичек;
- непроходимость (обтурация) семявыносящих канальцев;
- отсутствие с рождения придатков яичек или семявыводящих путей;
- простатит;
- эректильная дисфункция;
- операция с перевязкой или удалением части семенных протоков.
Иммунологическое бесплодие
Эта форма встречается достаточно редко. В подобных случаях иммунная система мужчины вырабатывает антитела, которые убивают сперматозоиды, в результате чего невозможно произвести зачатие.
Иногда причина кроется и в иммунологической несовместимости партнеров (при этом нередко и мужчина, и женщина имеют детей от предыдущих браков).
Лечение кисты яичка
Самым практичным методом лечения кисты яичка является оперативное. Его назначают, если киста яичка достигла достаточно крупных размеров или их появилось несколько, если мужчину начали преследовать достаточно сильные боли, если у него не получается зачать ребенка.
Лечение кисты яичка подразумевает удаление кисты яичка или применение склеротерапии.
Операция удаления кисты яичка
Классическая операция открытого типа состоит в совершении разреза на мошонке и удалении кисты.
Хирург делает разрез по продольному шву мошонки или по ее половинке
Киста яичка удаляется очень осторожно, чтобы не повредить мясистую оболочку мошонки. Останавливается кровотечение, и рану зашивают 2-3 слоями саморассасывающихся швов
Далее такими же швами зашивается кожа, на мошонку накладывается стерильная марлевая повязка, прикладывается лед и надевается поддерживающая повязка. Данная операция проводится с применением анестезии.
Сразу же после операции врачи рекомендуют придерживаться щадящего режима. Для предупреждения отека применяются компрессы со льдом. Через 2-3 дня после операции кисты яичка мужчина может возвращаться к нормальной жизни, но в течение 2-х недель требуется исключение интимной близости и физической активности.
1
Операция удаления кисты яичка
2
Операция удаления кисты яичка
3
Операция удаления кисты яичка
Лапароскопия
Лапароскопия считается одной из лучших малоинвазивных операций по удалению кисты. Операция происходит при помощи микронадрезов, в которые вводится лапароскоп – телескопическая трубка с системой линз, которая прикрепляется к видеокамере. В больную полость подается углекислый газ, и стенка брюшной полости оказывается приподнятой над внутренними органами, чем достигается большая четкость изображения. Благодаря лапароскопии уменьшается длительность операции и снижается риск послеоперационных осложнений.
Склеротерапия
Склеротерапия – щадящий способ операции, которая может использоваться в том случае, если у мужчины низкая свертываемость крови и если он не планирует в дальнейшем иметь детей (есть риск повредить придатки, что может привести к бесплодию).
С помощью склеротерапии киста яичка удаляется следующим образом:
- в мошонку вводится игла, с помощью которой удаляется вся жидкость, имеющаяся в кисте;
- после извлечения жидкости вводится склеротирующий препарат, действие которого направлено на склеивание стенок кисты яичка.
Под действием препарата ткани склеиваются, и киста пропадает. Если склеротерапия выполнена не профессионально, то могут скрерозироваться семенные канатики, что приведет к бесплодию.
Возможные осложнения после операции
Последствие от кисты яичка может выразиться следующими проявлениями:
- травма придатков;
- боль в мошонке;
- бесплодие у мужчин;
- появление отека и инфекции;
- повторное появление кисты яичка.
Популярные вопросы
- Когда ставят диагноз бесплодие?
-
Для начала нужно понять, что такое бесплодие, и когда пара получает этот диагноз. Бесплодными считаются партнеры репродуктивного возраста, которые ведут регулярную сексуальную жизнь, не используя средств контрацепции. Если за год паре не удается забеременеть, у нее есть веский повод обратиться к специалисту.
Диагноз бесплодие подтверждают такие анализы, как спермограмма, УЗИ, исследование уровня гормонов, мазки, гистологическое и эндоскопическое обследование.
- Как определить бесплодие у женщин?
-
Ответ на вопрос, как можно определить бесплодие у девушки или женщины, очень прост: посетите консультацию акушера-гинеколога. Врач соберет анамнез, проведет гинекологический смотр, возьмет необходимые анализы. Возможно, уже этого будет достаточно, чтобы диагностировать бесплодие. В противном случае специалист назначит другие виды исследований, призванные выявить ту или иную форму бесплодия.
- Как определить форму бесплодия?
-
При определении типа бесплодия говорят также о первичном и вторичном бесплодии. В случае первичного бесплодия нарушение репродуктивной функции у женщины фиксируется впервые, а мужчина не имеет и не имел способности к оплодотворению. Вторичное бесплодие диагностируется, когда у женщины была хотя бы одна беременность вне зависимости от партнера и результата завершения данной беременности. Если речь идет о мужском бесплодии, то ранее от данного мужчины была зафиксирована беременность, но теперь его репродуктивная функция утрачена в силу той или иной причины.
- Можно ли зачать ребенка при мужском бесплодии?
-
При квалифицированном лечении многие пары даже с тяжелыми формами бесплодия у мужчин могут зачать ребенка. Поэтому не следует воспринимать диагноз мужское бесплодие как конец всех надежд о желанной беременности. На данный момент более 40% бесплодных супружеских пар, соблюдавших рекомендации своего врача и прошедших лечение, смогли забеременеть. Тем, для кого естественное зачатие невозможно, всегда можно предложить альтернативный метод оплодотворения. Когда имеет место мужской фактор бесплодия, ЭКО, внутриматочная инсеминация довольно эффективны.
Как реагировать на диагноз бесплодие?
Женщины склонны эмоционально реагировать, когда им ставят диагноз бесплодие. Их можно понять, однако бесплодие – это не приговор и не полное отрицание возможности иметь детей. Это особое состояние, которое может быть даже у здоровых женщин
Важно осознать, что женское бесплодие в огромном количестве случаев можно вылечить – для этого разработано множество способов диагностики и методов лечения – как консервативных, так и хирургических.
Лечение бесплодия
Лечение бесплодия не стоит откладывать: время играет против вас. Рост бесплодия в последние десятилетия во многом связан с желанием пар пожить для себя, откладывая рождение детей на потом. А с возрастом зачатие становится всё более проблематичным. К тому же, чем дольше откладывается первая беременность, тем сложнее потом установить причину бесплодия, если беременность окажется, в конце концов, невозможной.
Поэтому при первом подозрении на бесплодие необходимо сразу же обратиться к врачу гинекологу
или к репродуктологу
и пройти комплексное обследование. Само обследование также может занять немалое время – от 4-х до 6-ти месяцев.
Современная медицина способна излечить бесплодие в 15-20% случаев. Как правило, лечение бесплодия направлено на прекращение воспалительных процессов в малом тазу, хирургическое или нехирургическое восстановление проходимости маточных труб, коррекцию эндокринных расстройств, а у мужчин – нарушенного сперматогенеза.
АО «Семейный доктор» располагают современным технологическим оснащением, необходимым для проведения комплексного обследования на выявление причины бесплодия. Опытные и квалифицированные врачи «Семейного доктора» будут рады оказать вам возможную помощь в решении этой проблемы. Если вам сказали, что в вашем случае лечение бесплодия невозможно, не отчаивайтесь – обратитесь в «Семейный доктор»: в практике наших врачей были случаи, когда удавалось помочь даже тем, кто получал отказ в специализированных клиниках по лечению бесплодия.
Диагностика женского бесплодия
Как определить бесплодие у женщин? Этот вопрос беспокоит многих представительниц слабого пола, достигших фертильного возраста.
Диагностику женского бесплодия следует доверить опытному грамотному врачу-гинекологу, в противном случае пациентка рискует потерять не только нервы и деньги, но и драгоценное время. В нашей клинике женщина может быть уверенной в компетентности своего доктора: у нас консультируют ведущие специалисты, научные сотрудники кафедр Москвы, кандидаты и доктора медицинских наук с огромным опытом работы.
В алгоритм обследования входит тщательный сбор анамнеза. В ходе беседы врач выяснит, какие заболевания и операции перенесла женщина, каков характер ее половой жизни и менструального цикла, предпринимались ли попытки забеременеть и т.д.
Пациентке рекомендуется пройти лабораторную диагностику:
- анализы на ИППП (обследование проходят оба партнера);
- исследование гормонального фона;
- анализ влагалищного секрета и пробы на совместимость;
- генетические исследования (изучение кариотипа родителей).
Также могут быть назначены следующие виды диагностики женского бесплодия:
- кольпоскопия (исследование шейки матки и влагалища);
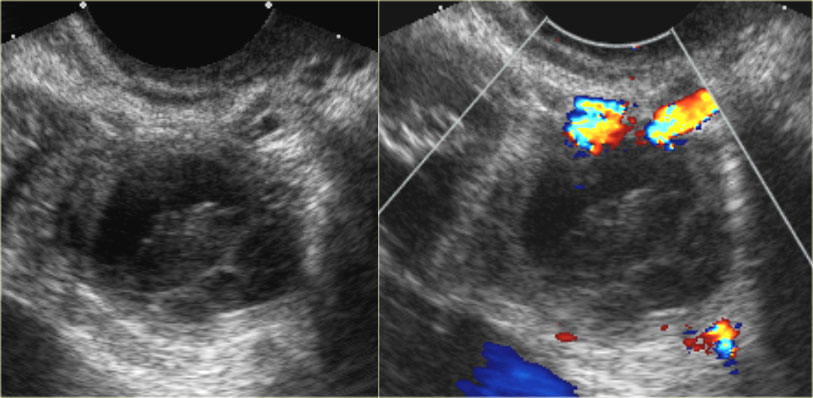
- ультразвуковое исследование на сканере Voluson S10 (УЗИ органов малого таза, трансвагинальное УЗИ и др.): позволяет увидеть строение яичников, матки, маточных труб, оценить процессы созревания фолликулов и овуляции;
- гидросонография — вид ультразвукового исследования, при котором можно обследовать полость матки и проходимость маточных труб;
- сальпингография — исследование проходимости маточных труб, которое проводится на рентген-аппарате ITALRAY CLINODIGIT COMPACT (гистеросальпингография) или УЗИ-сканере Voluson S10 (эхогистеросальпингография);
- гистероскопия — (проводится под седацией, помогает исследовать полость матки, цервикальный канал, взять образец слизистой оболочки матки для исследования, а при обнаружении полипа и миомы — иссечь их).
- лапароскопия (исследование и хирургическое лечение органов малого таза через микропроколы).
1
Кольпоскопия при диагностике бесплодия
2
Кольпоскопия при диагностике бесплодия

3
Кольпоскопия при диагностике бесплодия
Популярные вопросы нашим врачам
Что такое «несовместимость партнеров» в отношении зачатия?
Ответ Несовместимость партнеров при бесплодии составляет менее 10% случаев. Еще недавно это было достаточно редким явлением, но сегодня, по наблюдениям врачей, встречается гораздо чаще.
- Иммунная несовместимость при зачатии – это реакция организма женщины на сперму мужчины. Выделяются антитела, которые атакуют попадающие в организм женщины сперматозоиды и уничтожают их, не допуская их соединения с яйцеклеткой. Бывает и так, что организм мужчины воспринимает собственные сперматозоиды как «вражеские» клетки и убивает их, и в организм женщины поступают уже мертвые сперматозоиды.
- Генетическая несовместимость партнеров в плане зачатия – это конфликт резус-факторов отца и матери. Резус-конфликт может вызвать сложное протекание беременности и родов, рождение больного и умственно неполноценного ребенка. Поэтому при планировании беременности обоим супругам нужно сдать анализ крови на резус-фактор. Если у жены он положительный, то все в порядке. При отрицательном резус-факторе требуется специальная терапия и наблюдение врача.
Если у вашей пары обнаружена иммунная несовместимость или резус-конфликт, наши специалисты подберут специальное лечение, чтобы скорректировать это состояние.
- Курсы иммуностимуляторов, иммуносупрессоров, антигистаминных препаратов.
- На время лечения рекомендуется использовать барьерные способы контрацепции (презервативы), так как организм женщины должен отвыкнуть от спермы.
- В неподдающихся обычному лечению случаях несовместимости сперму супруга вводят внутриматочно, что повышает шанс зачатия.
Существует ли неизлечимое бесплодие?
Ответ Да, существует, по-другому оно называется абсолютным бесплодием. Благодаря достижениям современной медицины, количество патологий, грозящих этим диагнозом, сокращается. На сегодняшний день абсолютное бесплодие обусловлено следующими причинами:
- врожденные аномалии репродуктивных органов;
- значительные травмы половых органов, при которых полное восстановление тканей невозможно;
- оперативное удаление какого-либо органа половой системы по медицинским показаниям;
- тяжелые формы туберкулеза и других опасных инфекционных заболеваний;
- наличие злокачественных опухолей.
Могут ли заболевания иных органов и систем, кроме половых – сахарный диабет, воспаление легких, болезни почек, переохлаждение и т.д., повлиять на фертильность?
Ответ В организме человека все системы взаимосвязаны, поэтому сбои в одной области могут негативно повлиять на работу другой. Все воспалительные и инфекционные заболевания отрицательно сказываются на фертильности
Поэтому так важно при планировании беременности пройти полное обследование, особенно если у вас есть хронические заболевания
Например, влияние сахарного диабета на фертильность мужчины не доказано. Но проводились исследования, которые указывают, что сахарный диабет ухудшает генетику сперматозоидов. Заболевание снижает вероятность зачатия у женщины: оно может произойти, но беременность будет протекать с осложнениями.
Можно ли восстановить фертильность правильным питанием и здоровым образом жизни?
Ответ Да, можно. Правильное питание и здоровый образ жизни увеличивают шанс зачать здорового ребенка как у мужчин, так и у женщин. Доказано, что при здоровом образе жизни гормональный фон приходит в норму, а фертильность повышается.
Почему нежелательно пользоваться сомнительными таблетками и БАДами?
Ответ Сомнительные таблетки и БАДы часто производятся нелегально и, как правило, не проходят предварительных клинических испытаний. Принимая их по совету знакомой или соседки, вы можете нанести своему здоровью непоправимый вред. Планируя беременность, обязательно обратитесь к своему лечащему врачу, он назначит вам все необходимые препараты для подготовки организма к беременности.
Диагностика бесплодия у женщин
Начинается с оценки клинико-анамнестических данных. К осмотру женщины приступают исключительно после обследования мужа для исключения у него бесплодия. У женщин сначала устанавливают наличие ежемесячной овуляции, делая с этой целью анализ крови и УЗИ яичников. Если она присутствует, а оплодотворения не происходит, проводят дальнейшее обследование. Во время гинекологического исследования определяют кислотность влагалищного содержимого, вязкость шеечного секрета и пробу на совместимость шеечной слизи и спермы. В обязательном порядке проводят пертубацию, метросальпингографию, биконтрастную геникографию, кимографическую гидротубацию. К применению этих методик есть определенные противопоказания, которые нужно учитывать. Если в качестве причины бесплодия предполагается эндокринная патология, то производится определение функции яичников тестами функциональной диагностики, производится биопсия эндометрия. Если бесплодие является следствием патологии маточных труб и матки, проводят лапароскопическое исследование. Эти обследования проводятся в стационарных условиях.