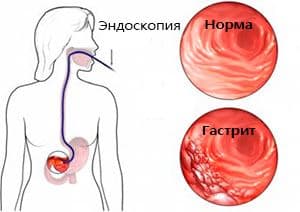
Бронхиолит у взрослых — симптомы и лечение
Содержание:
Плевроцентез или торакоцентез
В ходе этих процедур происходит механическое удаление жидкости. Обезболивание производится местной анестезией.
Обычно врач старается перед центезом стабилизировать состояние сердечно-сосудистой и дыхательной систем с помощью симптоматической терапии.
Пациент находится в положении сидя, слегка наклонившись вперед, руки кладет на специальный стол или заводит за голову.
Жидкость откачивается (аспирация жидкости из плевры), вставляются катетеры, через которые еще некоторое время выделяется экссудат. Откачивание жидкости из легких не занимает много времени – около 15 минут.
После этого катетеры изымаются и место прокола опять обрабатывают спиртом. Накладывается стерильная повязка.
Иногда, при необходимости, катетеры оставляют на некоторое время. Проводят контрольную рентгенографию.
Процедура откачивания жидкости должна выполняться исключительно в стерильных условиях. Поэтому откачивание жидкости из легких на дому не проводят.
В зависимости от цели аспирация может быть терапевтической или диагностической.
Процедуру выполняют опытные высококвалифицированные врачи, которые специализируются на лечении различных заболеваний, в том числе и у онкологических больных. После торакоцентеза легкие могут снова расправиться, состояние больного улучшается, возвращается возможность проведения активной терапии по назначению врача.
Наши врачи имеют большой опыт проведения торакоцентеза.
После проведения процедуры у больных восстанавливается дыхательная функция, повышается качество и продолжительность жизни.
Требуется предварительная запись!
Наши врачи высшей квалификационной категории со стажем работы более 20 лет!
и.о. главного врача
Дипломированный врач, и.о. главного врача, председатель лечебной комиссии, реабилитолог
Мокринский Юрий Александрович
Врач специалист
Дипломированный врач, специалист по лечению заболеваний органов дыхания и сердечно-сосудистой системы.
Валл Татьяна Евгеньевна
Врач специалист
Врач-специалист, реабилитолог, функциональный диагност, терапевт, кардиолог, пульмонолог, член научного совета.
Телефон: 8 (495) 648-62-44
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.
Также в разделе
| Синдром Леффлера Синдром Леффлера — аллергическая болезнь, при которой в периферической крови увеличивается чисто эозинофилов, в одном или двух легких образуются… | |
| Антракоз легких Антракоз легких — заболевание, известное также как пневмокониоз рабочих угольной промышленности, вызванное вдыханием угольной пыли. Пыль откладывается в… | |
| Дыхательная недостаточность Дыхательная недостаточность — синдром, который возникает на фоне или вследствие целого ряда болезней дыхательных органов (протекающих как в хронической,… | |
| Легочная гипертензия (первичная и вторичная) Легочная гипертензия — заболевание, которое характеризуется повышением давления в системе легочной артерии, что может быть вызвано существенным… | |
| Воспаление легких Воспаление легких — заболевание, которое характеризуется воспалительным процессом в ткани легких и отражается на всей дыхательной системе человека…. | |
| Пневмококковая пневмония Пневмония пневмококковая – это разновидность воспаления легких, встречающаяся чаще всего. Причиной этого заболевания становится Str. pneumoniae. Примерно 5-25%… | |
| Обструктивный бронхит: лечение народными средствами К лечению народными средствами стоит относиться серьезно. Ведь сила трав очень велика. Если вы решили прибегнуть к народным способам лечения обструктивного… | |
| Лейомиоматоз: причины, диагностика, лечение Лейомиоматоз — доброкачественная пролиферация гладкомышечных клеток во всех отделах легкого, в том числе легочных кровеносных, лимфатических сосудов и… | |
| Кавернозный туберкулез — симптомы Кавернозный туберкулез — отдельная клиническая форма туберкулеза, которая отличается формированием в области туберкулезного поражения полости, отделенной… | |
| Рецидивирующий обструктивный бронхит Рецидивирующий обструктивный бронхит – проявившееся повторно обострение обструкции бронхов, которое возникают несколько раз за сезон, в основном при… |
Постановка диагноза
Рентгенология легких
Такое исследование способно выявить повышение прозрачности легкого (гипервоздушность). Более редко появляется слабо выраженное распространение возбудителя по очагово-сетчатому типу. Но следует заметить, что такие изменения проявляются только у половины пациентов.
Компьютерная томография
Если в бронхиолах нет изменений, их невозможно рассмотреть на компьютерной томограмме, поскольку гораздо тоньше, чем разрешающая способность этого исследования. Но так как в случае облитерирующего бронхиолита возникает воспаление или фиброз, бронхиольные стенки утолщаются, и их видно при исследовании на томографе.
Характерные симптомы, проявляющиеся на КТ, следующие:
- Небольшие разветвленные затемнения и центролобулярные узелки, являющиеся следствием перибронхиальных утолщений.
- Бронхоэктазы, которые у 70% пациентов определяются при выдохе.
- Негомогенная вентиляция, как следствие недостаточной вентиляции – воздух не полностью выходит из бронхов. Зарастание бронхиол приводит ко вторичному сужению на фоне местного кислородного голодания. Признаками мозаичной олигемии является уплотненная на выдохе область паренхимы легких, которая соотносится с бронхиолами, не подвергшимися изменениям. Патологически измененные участки показаны на КТ слишком прозрачными.
Функциональные исследования
Изучение функций внешнего дыхания показывает изменения по обструктивному типу:
- Снижение максимального эксгаустирования легких.
- Уменьшение форсированной жизненной емкости легких и объёма форсированного выдоха за первую секунду. Кроме того, показатели индекса Тиффно (отношение ОФВ1/ЖЁЛ, выраженное в %).
Показательно также повышение количества окиси азота на выдохе.
Изучение газового состава крови
В большинстве случаев выявляются пониженное содержание кислорода в крови и недостаточность СО2 в крови, реже определяют гиперкапнию.
Бронхоскопия и биопсия легких
Бронхоскопия дает мало информации, поскольку патология локализована в отдалении от бронхов, в самих бронхиолах, поэтому практически невозможен осмотр. Трансбронхиальная биопсия легких помогает выявить показательные воспалительные, а также фибропластические патологии бронхиол.
4.Лечение
Говорить о лечении хрипов было бы некорректно: должна быть идентифицирована и устранена причина, тогда как обструктивный хрип – лишь симптом, признак. Однако в большинстве случаев симптоматическое лечение действительно необходимо: например, даже после успешного извлечения инородного тела или купирования аллергической реакции воспаление и ассоциированное сужение просветов может еще сохраняться более или менее долго.
В качестве такой паллиативной или адъювантной (вспомогательной, дополнительной) терапии могут быть назначены различные бронхолитические, муколитические, антигистаминные, иммуномодулирующие, противовоспалительные средства (в том числе гормональные), а также физиотерапевтические процедуры. Однако самоназначение и самолечение безрецептурными препаратами в данном случае очень опасно, поскольку эффект может оказаться прямо противоположным и привести к жизнеугрожающей острой дыхательной недостаточности.
Кроме того, в ряде случаев методом выбора является плановое, срочное, неотложное или экстренное хирургическое вмешательство по восстановлению проходимости дыхательных путей.
Клиническая картина
Основные жалобы у пациентов с ИЛФ – прогрессирующая одышка и сухой кашель, усиливающиеся при физической нагрузке. Реже отмечаются боль и дискомфорт в грудной клетке, повышенная утомляемость, общая слабость, снижение массы тела. В ряде случаев заболевание на начальных этапах протекает бессимптомно, а первыми проявлениями оказываются изменения функциональных легочных параметров . Типичным аускультативным феноменом при ИЛФ является крепитация, преимущественно в задне-базальных отделах легких. У больных c развернутой стадией ИЛФ могут отмечаться признаки вторичной артериальной легочной гипертензии с развитием легочного сердца и правожелудочковой сердечной недостаточности .
К сведению:
Бронхиола – это мелкий воздушный путь без хряща. Самые большие бронхиолы – 3 мм в диаметре и стенка их около 0,3 мм толщиной.
Фиброз – это заболевание, от которого может пострадать практически любой орган в человеческом организме. При возникновении фиброза легких происходит разрастание соединительных клеток, которые приводят к образованию рубцов.
Бронхиолоэктазы – это округлые образования 3—5 мм диаметром, соединяющихся с мелкими ветвями бронхов.
У большинства больных, особенно на ранних стадиях заболевания, изменения на бронхограммах отсутствуют. При длительности заболевания свыше 15 лет они выявляются у 96,8% больных.
Телефон: 8 (495) 648-62-44
Бронхиолит
Что это такое?
Бронхиолит — это воспаление бронхиол (мелких бронхов с диаметром просвета 2 мм и менее), приводящее к частичной или полной их непроходимости. Бронхиолы отличаются по строению от бронхов тем, что в их стенке отсутствуют хрящевые пластинки, поэтому воспаление бронхиол вызывает резкое их сужение и даже закрытие просвета, что становится причиной развития тяжелого обструктивного синдрома (приступа выраженного удушья с хриплым и со свистящим дыханием на выдохе), сопровождающегося нарушениями газообмена и кровообращения. Это состояние очень похожее на приступ бронхиальной астмы. Острый бронхиолит встречается преимущественно в детском и пожилом возрасте.
Причины
Бронхиолит чаще возникает в результате перехода воспалительного процесса с бронхов на бронхиолы, обычно обусловлен вирусной инфекцией (вирусами гриппа, респираторно-синцитиальными) и последующим присоединением бактериальной инфекции. Бронхиолит как самостоятельное заболевание может возникать при резком вдыхании очень холодного воздуха, раздражающих газов или токсичных паров — аммиака, хлора и др.
Причины пневмофиброза
Часто пневмофиброз возникает в результате гипоксии легочной ткани, которая приводит к активации фибробласты, вырабатывающие коллаген, что становится начальной стадией развития соединительной ткани.
Также можно выделить главные причины, провоцирующие патологические процессы в легких: нарушение процесса вентиляции легких, оттока секрета из бронхов и крово- и лимфооттока.
В норме ткань легких эластичная, что обеспечивает нормальную работу системы дыхания организма. Чем больше эластичность, тем больше организм прилагает усилий для растяжения ткани, что приводит к высокому внутрилегочному давлению. Давление внутри легких действует на внутреннюю стенку альвеолы и раскрывает её при вдыхании воздуха. При начавшемся пневмофиброзе, большая часть альвеол поражается, в результате эластичность в легких уменьшается, а организму требуется меньше силы для растяжения. В этом случае низкое внутрилегочное давление не раскрывает все альвеолы и часть из них выпадает из общей системы дыхания, из-за чего организм получает меньше кислорода, а процесс вентиляции легких нарушается.
Воспалительные процессы в бронхах нарушают отток секрета, который в них накапливается, что становится благоприятной средой для размножения патогенной микрофлоры.
Нарушение крово- и лимфооттока происходит из-за передавливания сосудов в легких, застойных процессов в прилегающих к легкому сосудах. Застой крови обычно происходит из-за воспалительных процессов, спазмов. В месте застоя начинает образовываться соединительная ткань, которая со временем замещает рядом расположенные альвеолы.
Другими словами, на развитие пневмофиброза влияет в первую очередь первичное заболевание в легких (очаг воспаления), которое и провоцирует замену легочной ткани на соединительную.
В каждом случае, в зависимости от фактора, спровоцировавшего патологический процесс, соединительная ткань развивается по-разному: при нарушении вентиляции легких появление соединительной ткани в легких становится первопричиной пневмофиброза, при застойных процессах – являются следствием.
При прогрессировании заболевания легочная ткань выпадает их системы дыхания, что приводит к развитию дыхательной недостаточности и нарушению газообменных процессов между сосудами, тканями, альвеолами.
Профилактика бронхиолита
Поскольку бронхиолит распространяется от человека к человеку, одним из лучших способов его профилактики является частое мытье рук, особенно перед прикосновением к ребенку, когда у вас ОРВИ. Ношение лицевой маски при ОРВИ также будет полезно, только не забывайте менять ее на новую каждые 2 часа. Если ваш ребенок болен бронхиолитом, старайтесь избегать его контактов со сверстниками, чтобы избежать их заражения.
Ограничьте контакты вашего ребенка с людьми, которые имеют лихорадку или простуду. Если ваш ребенок новорожденный, особенно недоношенный, максимально избегайте его общения с посторонними людьми до двух месяцев жизни.
Вакцинируйте ребенка против гриппа своевременно. Вакцина против гриппа разрешена с возраста 6 месяцев, и хотя вирус гриппа — не самая частая причина бронхиолитов, защитить от него ребенка будет не лишним.
Если вы болеете ОРВИ, используйте одноразовые носовые платки и часто обрабатывайте руки спиртовыми антисептиками.
Кормите ребенка грудью минимум до шести месяцев, это значительно снижает риск бронхиолита, поскольку через молоко ребенку передаются защитные вещества.
Вакцины против бронхиолита не существует. Однако иногда вместо вакцинации для профилактики бронхиолита у детей используют препарат паливизумаб (Palivizumab). Препарат показан не всем детям, а только при наличии высокого риска инфекции. Palivizumab обычно вводится внутримышечно однократно в крупную мышцу, такую как мышцу бедра, один раз в месяц в течение пика заболеваемости RSV — с ноября по март.
Диагноз
Диагноз ставится на основании клинических и рентгенологических данных.
Рентгенодиагностику проводят с помощью рентгенографии, т. к. при рентгеноскопии мелкие очаговые образования в легких часто неразличимы. На снимках определяются множественные различной величины очаги, преимущественно мелкие, на фоне вздутых легких.
Субстратом очагов являются скопления воспалительного экссудата в бронхиолах и бронхах, очаговые ателектазы, перибронхиальные инфильтраты. При сильном вздутии легких, особенно у детей младшего возраста, очаги могут быть незаметны на фоне очень светлых легочных полей. Диафрагма расположена низко, тень средостения сужена. При дыхании прозрачность легких почти не меняется. Рентгенологическая картина порой весьма напоминает острый диссеминированный туберкулез или рассеянную мелкоочаговую пневмонию. Дифференциальный диагноз Бронхиолита обычно приходится проводить с приступами бронхиальной астмы (см.), бронхитом (см.), милиарным туберкулезом легких (см. Туберкулез органов дыхания).
Рентгенологически, в отличие от туберкулеза, очаги при Бронхиолите обычно крупнее, с нерезкими очертаниями, различной величины, имеют тенденцию сливаться. Корни легких инфильтрированы. Рассасывание очагов происходит несравненно быстрее. Кроме того, при Бронхиолите значительно сильнее выражены симптомы острого вздутия легких и нарушения проходимости системы мелких бронхов. В случае затяжного течения Бронхиолита следует исключить муковисцидоз, при к-ром вследствие закупорок мелких бронхов также возникают дольковые ателектазы и пневмонические очаги. Для муковисцидоза характерны клинические признаки недостаточности поджелудочной железы; на рентгенограммах легких нередко определяются явления фиброза и бронхоэктазы, отсутствующие при Бронхиолите.
Дифференциальный диагноз
У пациентов с подозрением на ИЛФ должен проводиться тщательный дифференциальный диагноз. При выявлении КТ-картины, соответствующей вероятной или возможной ОИП, что происходит довольно часто, в круг дифференциального диагноза следует включать, в первую очередь, хронический экзогенный аллергический альвеолит и фибротический вариант НСИП. Тем не менее, у части пациентов рекомендованная в данном случае ХБЛ не проводится в связи с наличием противопоказаний (тяжелой дыхательной недостаточности, сопутствующих заболеваний, возрастных ограничений) или нежеланием пациента.
Лечение
Наряду с широкой аэрацией, рациональным применением кислорода, правильным питанием, внутривенными капельными вливаниями 5—10% раствора глюкозы и физиологического раствора, а при ацидозе 5% раствора гидрокарбоната натрия (под контролем состояния кислотно-щелочного равновесия) назначают антибиотики широкого спектра действия, поливитамины, сердечные средства, (коргликон, строфантин, эуфиллин, кокарбоксилаза, АТФ и др.), горячие ванны или горчичные обертывания.
Профилактика — см. Бронхит.
Библиография: Домбровская Ю.Ф. Заболевания органов дыхания у детей, М., 1957, библиогр.; Линденбратен Д. С. и Линденбратен Л. Д. Рентгенодиагностика заболеваний органов дыхания у детей, Л., 1957, библиогр.; Филатов Η. Ф. Семиотика и диагностика детских болезней, М., 1949; Zаmаr R. e ed. Bronchiolite grave nel lattante, Minerva pediat., v. 21, p. 2385, 1969.
Причины и патогенез
К главнейшим причинам болезни врачи относят следующие:
- Комплексная пересадка сердца и легких или костного мозга.
- Разного рода вирусные инфекции.
- Инфекция, вызванная микоплазмами.
- Вдыхание отравляющих веществ.
- Коллагенозы соединительной ткани.
- Воздействие определенных лекарственных препаратовсредств.
- Воспалительные и патогенные явления в кишечнике.
- Перенесенное облучение, в том числе и лучевое лечение.
- IgA-нефропатия.
- Синдром Стивена-Джонсона – многоформная экссудативная эритема, для которой характерно очень тяжелое протекание.
Лучше всего в современной медицине описаны формы болезни, которые развиваются, как осложнение трансплантации легкого. Если поставлен диагноз облитерирующий бронхиолит, то причина, в большинстве случаев, известна. В противном случае, речь идет об идиопатическом характере болезни. При указанном заболевании внутри бронхиол возникает воспаление, а позднее это может привести к возникновению фиброза.
К важнейшим патогенетическим факторами относят:
Чрезмерное производство цитокинов, важнейшие из которых – гамма-интерферон, а также интерлейкин 1-0. При случае облитерирующго бронхиолита генное выражение указанных межклеточных медиаторов увеличивается. Интерлейкин 1-бета отвечает за нормализацию рост, дифференцировку лимфоцитов и свойство их вызывать патологические изменения в клетках. Гамма-интерферон наводит экспрессию антигенов HLA-системы II класса на клетки эпителия бронхиол, а также управляет выработкой иммуноглобулинов.
Увеличение выраженности антигенов HLA-системы II класса на клетках эпителия бронхиол
Это важно большей частью при таких формах болезни как аутоиммунная или лекарственная посттрансплантационная.
Усиление Т-лимфоцитов, вызывающих патологию клеток.
Повышенная активность PDGF, усиливающего разрастание фибробластов.
Усиленное производство и выделение клетками эпителия бронхиол фибронектина – хемоапрактанта для фибробластов.
Усиленная активность трансмембранных гетеродимерных клеточных рецепторов, выполняющих сцепление фибробластов, клеток эндотелия с фибронектином и фибриногеном. Склеивание клеток с фибронектином невозможно без наличия альфа-5-бета-1-интегрина, а с фибриногеном – без содействия альфа-5-бета-3-интегрина
Названные явления усиливают образование фибром в бронхиолах.
Важнейшие симптомы патологических изменений
- Разная плотность флогистических бронхиолярных и перибронхиолярных участков ткани с не свойственными им клеточными элементами.
- Усиление расширения бронхиол со стазом секрета, увеличенным числом макрофагов, слизистыми пробками.
- Фрагментарная или тотальная закупорка бронхиол увеличивающимся количеством соединительной ткани.
Облитерирующих бронхиолит, в ряде случаев, приводит к патологии терминальных бронхиол. При этом воспаление не распространяется на респираторные бронхиолы, альвеолярные ходы, альвеолярные мешочки, сами альвеолы. Помимо МДП во время болезни воспаляются крупные бронхи, где нередко находят цилиндрические бронхиолоэктазы, пробки слизи, экссудат гнойного характера, хронический воспалительный инфильтрат.
Если диагностируется посттрансплантационный облитерирующий бронхиолит, то для него характерна патология сосудов легких.
Синусит
Что это такое?
Синусит — воспаление одной или нескольких придаточных пазух носа (синусов), возникающее как осложнение при остром рините и других инфекционных заболеваниях полости носа. Синусы — это четыре пары воздушных полостей, располагающихся вокруг носа. Их также называют параназальными полости или околоносовыми пазухами. Синусит может быть острым или хроническим, экссудативным (с воспалительной жидкостью внутри пазух) и продуктивным (с разрастанием ткани внутри пазух), а также односторонним и двухсторонним.
Причины
Каждый синус открывается в полость носа для свободного прохождения воздуха и слизи, поэтому любая инфекция, иммунная или аллергическая реакция в полости носа также распространяется и на синусы. Кроме того, причиной заболевания могут быть кариес или пульпит.
Предрасполагающие факторы:
- врожденные нарушения развития анатомических структур полости носа;
- полипозные разрастания в воздушных проходах;
- аллергические риниты;
- искривление носовой перегородки (врожденное или из-за травмы).