Рецидивирующий бронхит у детей
Содержание:
Лечение острого бронхита
Обычно лечение антибиотиками неосложненного острый бронхита не рекомендуется, независимо от продолжительности кашля.
Это самопроходящее заболевание.
Симтоматическое лечение — жаропонижающие, обильное питьё и шадящий режим.
Применение отхаркивающих и муколитиков: исследования показали, что декстрометорфан (препарат, подавляющий кашель) неэффективен для подавления кашля у детей с бронхитом. Эти данные в сочетании с риском побочных эффектов у детей, включая седативный эффект и смерть, побудили Американскую академию педиатрии и FDA рекомендовать не использовать противокашлевые препараты у детей младше двух лет. FDA впоследствии рекомендовало не использовать препараты от кашля и простуды у детей младше шести лет.
Есть данные о благоприятном влиянии мëда на снижение кашля у детей старше 1 года.
Симптомы острого бронхита
Всё начинается как обычное ОРВИ: насморк, боль в горле, температура, головная боль.
Через несколько дней на первый план выходит кашель.
Вначале он сухой, затем может стать влажным с небольшим количеством мокроты.
Мокрота может быть прозрачной, белой, жёлтой, зелёной или даже с примесью крови (при сильном надрывном кашле).
Пероксидаза, выделяемая лейкоцитами в мокроте, вызывает изменение цвета (она становится жёлтой и зелёной) ; следовательно, только цвет не следует рассматривать как свидетельство бактериальной инфекции.
Важно! Длительность кашля при обычном течении острого бронхита — 3 недели. Это норма и не требует дополнительного обследования и лечения
Лейкоцитоз в общем анализе крови присутствует примерно у 20% пациентов; значительный лейкоцитоз более вероятен при бактериальной инфекции, чем при вирусном бронхите.
У части детей могут появится свистящие хрипы при дыхании, что говорит об обструктивном бронхите.
При аускультации лёгких в первые дни не будут выявляться никакие хрипы, затем возможно выслушивание как сухих, так и влажных хрипов над всей поверхностью лёгких.
На рентгенограмме не будет никаких изменений, либо неспецифические (например, «усиление лёгочного рисунка» ).
Диагноз устанавливается на основании жалоб (кашель) и данных осмотра (хрипы в лёгких).
Дифференциальный диагноз:
Важно отличить острый бронхит от пневмонии (воспаления не бронхов, а лëгочной ткани), при этом вирусная пневмония у детей так же не требует лечения антибиотиками. Бактериальные пневмонии, а так же коклюш необходимо выявлять, так как основное лечение — антибиотики
Бактериальные пневмонии, а так же коклюш необходимо выявлять, так как основное лечение — антибиотики.
Диагностика обструктивного бронхита у детей
Для постановки диагноза ребенка осматривает педиатр или пульмонологом. При осмотре врач производит аускультацию (прослушивание грудной клетки фонендоскопом) и перкуссию (выстукивание).
Для диагностики обструктивного бронхита применяют:
- рентгенографию (флюорографию) – требуется для выявления изменения легочного рисунка и исключения пневмонию;
- трахеобронхосткопию – в бронхах обнаруживают секрет, изъязвление слизистой, наложения фибрина;
- бак посев мокроты – исследование материала для поиска возбудителя с определение чувствительности к антибиотикам;
- выявление антител к различным вирусам;
- ПЦР для выделения вирусного антигена;
- спирографию – исследование функции внешнего дыхания;
- анализ газового состава крови;
- исследование пиковой скорости выдоха;
- спирографию — измеряют объем и скорость выдыхаемого воздуха
- кожные аллергические пробы проводят для исключения аллергической природы патологии.
Ребенку назначают лабораторные исследования (общий анализ и биохимия крови, уровень С реактивного белка).
Лечение обструктивного бронхита у детей
Лечение детей с бронхитом чаще производят амбулаторно. Показанием к госпитализации считают возраст до года, тяжелое состояние малыша, наличие сопутствующих патологий. Основным лечением считают этиотропную терапию. Она включает противовирусные или антибактериальные препараты.
Патогенетическая терапия включает селективные бронхолитики или ингаляционные глюкокортикостероиды. Их вдыхают через компрессорный небулайзер. В качестве симптоматической терапии назначают следующие средства:
- разжижающие мокроту – они облегчают ее эвакуацию;
- отхаркивающие — активизируют движения ресничек и способствуют откашливанию;
- жаропонижающие;
- нестероидные противовоспалительные;
- общеукрепляющие (витамины, иммуномодуляторы).
В восстановительном периоде назначают физиотерапию, массаж и дыхательную гимнастику.
Острый бронхиолит
Острый бронхиолит — острое воспаление мелких бронхов и бронхиол, протекающее с дыхательной недостаточностью и обилием мелкопузырчатых хрипов. Заболевание развивается преимущественно у детей на первом году жизни. Наиболее часто бронхиолит вызывают респираторно-синцитиальный вирус, вирусы парагриппа, несколько реже — аденовирусы, ещё реже — микоплазмы и хламидии.
Клиническая картина острого бронхиолита
Обычно лихорадка продолжается 2-3 дня (при аденовирусной инфекции — до 8-10 дней). Состояние детей довольно тяжёлое, выражены признаки дыхательной недостаточности: цианоз носогубноготреугольника, одышка экспираторная или смешанная, тахипноэ. Часто наблюдают вздутие грудной клетки, участие вспомогательной мускулатуры вдыхании, втяжение уступчивых мест грудной клетки. При перкуссии выявляют коробочный перкуторный звук, при аускультации — рассеянные влажные мелкопузырчатые хрипы на вдохе и выдохе. Значительно реже выслушивают средне- и крупнопузырчатые влажные хрипы, количество которых изменяется после откашливания.
Осложнения осторого бронхиолита у детей могут развиться при прогрессировании дыхательных расстройств. Увеличение РаС02, развитие гиперкапнии, свидетельствующие об ухудшении состояния, могут привести к апноэ и асфиксии; очень редко возникают пневмоторакс и медиастинальная эмфизема.
Лабораторные и инструментальные исследования
При рентгенографии органов грудной клетки определяют признаки вздутия лёгких, в том числе повышение прозрачности лёгочной ткани. Возможны ателектазы, усиление прикорневого лёгочного рисунка, расширение корней лёгких. При исследовании газового состава крови выявляют гипоксемию, снижение Ра02и РаС02 (последнее из-за гипервентиляции). Спирографическое обследование в раннем возрасте провести обычно не удаётся. Показатели периферической крови могут быть не изменены или выявляют невыраженные увеличение СОЭ, лейкопению и лимфоцитоз.
Острый обструктивный бронхит у детей
Острый обструктивный бронхит — острый бронхит, протекающий с синдромом бронхиальной обструкции. Обычно развивается у детей на 2-3-м году жизни.
Клиническая картина острого обструктивного бронхита
Признаки бронхиальной обструкции нередко развиваются уже в первый день ОРВИ (раньше, чем при бронхиолите), реже — на 2-3-й день болезни. У ребёнка наблюдают шумное свистящее дыхание с удлинённым выдохом, слышное на расстоянии (дистанционные хрипы). Дети могут быть беспокойными, часто меняют положение тела. Однако общее их состояние, несмотря на выраженность обструктивных явлений, остаётся удовлетворительным. Температура тела субфебрильная или нормальная. Выражены тахипноэ, смешанная или экспираторная одышка; в дыхании может участвовать вспомогательная мускулатура; грудная клетка вздута, втягиваются её уступчивые места. Перкуторный звук коробочный. При аускультации выявляют большое количество рассеянных влажных средне- и крупнопузырчатых, а также сухих свистящих хрипов.
Лабораторные и инструментальные исследования
На рентгенограмме органов грудной клетки выражены признаки вздутия лёгких: повышение прозрачности лёгочной ткани, горизонтально расположенные рёбра, низкое расположение купола диафрагмы. При исследовании газового состава крови обнаруживают умеренную гипоксемию. В анализе периферической крови возможны небольшое увеличение СОЭ, лейкопения, лимфоцитоз, при аллергическом фоне — эозинофилия.
Диагностика
Чаще всего острый бронхит у детей необходимо дифференцировать с острой пневмонией. Для бронхита характерен диффузный характер физикальных данных при удовлетворительном общем состоянии детей, тогда как при пневмонии физикальные изменения асимметричны, выражены признаки инфекционного токсикоза, значительно нарушено общее состояние. Лихорадка более длительная, в периферической крови выражены воспалительные изменения: нейтрофильный лейкоцитоз, увеличение СОЭ. Рентгенологически определяются локальные инфильтративные изменения лёгочной ткани.
При повторных эпизодах бронхиальной обструкции необходимо проводить дифференциальную диагностику с бронхиальной астмой.
Патогенез обструктивного бронхита у детей
Патогенез заболевания имеет сложную структуру. При вторжении вируса возникает воспалительная инфильтрация слизистой, выстилающей бронхи. В ее ткани большом количестве мигрируют различные группы лейкоцитов. Выделяются медиаторы воспаления – гистамин, простагландин, цитокины. Развивается отек бронхиальной стенки.
Затем сокращается гладкие мышечные волокна в стенке бронхов, из-за чего развивается бронхоспазм. Бокаловидные клетки активизируют выделение бронхиального секрета. Слизь имеет повышенную вязкость. Возникает расстройство работы реснитчатого эпителия. Формируется мукоцилиарная недостаточность. Нарушается процесс откашливания мокроты.
Просвет дыхательных путей перекрывается бронхиальным секретом. Это создает идеальные условия размножения возбудителя бронхита. Воспалению подвергается подслизистый и мышечный слой бронхов. Включается в процесс перибронхиальная интерстициальная ткань. Легочная ткань в воспалении не задействована.
К каким докторам следует обращаться если у Вас Рецидивирующий бронхит у детей:
Пульмонолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о рецидивирующего бронхита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение рецидивирующего бронхита у детей:
Лечение рецидивирующего бронхита должно начинаться как можно раньше. Ребенок, перенесший на 1-2-м году жизни острую респираторную вирусную инфекцию или острую пневмонию и повторно болеющий респираторными заболеваниями, протекающими с кашлем, требует совместного обсуждения с рентгенологом и ЛОР-специалистом для уточнения диагноза и комплексного лечения.
При обострении бронхита назначается постельный режим на 5-10 дней, необходимо создание оптимального воздушного режима в помещении с частым проветриванием. Длительность антибактериальной терапии должна составлять 8-10 дней при условии одновременного лечения сопутствующих заболеваний. Показаны средства, разжижающие мокроту и способствующие ее отхаркиванию. Аэрозоли содо-солевых растворов или щелочных минеральных вод применяются в первые 7-10 дней болезни, затем продолжают аэрозоли фитонцидов или настоя ромашки с шалфеем. При гнойных эндобронхитах осуществляют курс бронхологических санаций. Необходимо применять препараты, повышающие неспецифическую резистентность организма и стимулирующие клеточный иммунитет. При стойкой гипогаммаглобулинемии проводится курс лечения гамма-глобулином. После обострения и в летний период рекомендуется лечение в местных пульмонологических санаториях. Более стойкая клиническая ремиссия наблюдается после лечения на Южном берегу Крыма или в Анапе.
В период клинической ремиссии необходимы постоянное соблюдение режима дня, утренняя гимнастика, занятия ЛФК с применением упражнений для укрепления дыхательных мышц, а также диафрагмы и мышц грудной клетки. Необходимы длительные прогулки на воздухе, подвижные игры, плавание, лыжные и пешие прогулки.
Прогноз рецидивирующего бронхита можно считать благоприятным . По нашему опыту, дети, заболевшие рецидивирующим бронхитом до 5-летнего возраста, часто и длительно болеющие, требуют продолжительного диспансерного наблюдения у педиатра-пульмонолога, несмотря на кажущееся клиническое благополучие, т. е. уменьшение частоты обострений. Перед снятием больного с диспансерного учета необходимо контрольное рентгенологическое и функциональное исследование. Необходима своевременная профессиональная ориентация подростков с объяснением невозможности работы по профессиям, связанным с охлаждением, работой на поле, в запыленной или загрязненной атмосфере крупных промышленных предприятий и кабинах сельскохозяйственных машин.
Также в разделе
|
Гемолитические анемии, связанные с внутренними аномалиями эритроцитов. Болезнь Минковского-Шоффара. Недостаточность глюкозо-6-фосфат дегидрогеназы. Талассемии. Серповидноклеточная анемия. Мембранопатии Наиболее частый вариант мембранопатий в Украине — наследственный сфероцитоз, или болезнь Минковского-Шоффара . Распространённость… |
|
|
Пограничные состояния у новорожденных Гормональный (половой) криз Гормональный криз наблюдают у 2/3 новорождённых. Эти изменения обусловлены переходом эстрогенов от беременной к плоду в последние… |
|
| Перикардиты у детей. Симптомы перикардитов. Диагностика. Лечение. Перикардит — острое или хроническое воспаление листков эпи- и перикарда. Перикардиты могут протекать клинически бессимптомно или развиваться остро, приводя к… | |
| Капли от насморка для детей Насморк у детей — это симптом, который сопровождает многие инфекционные заболевания и требует симптоматического лечения как составляющей комплексной… | |
|
Лечение при диатезах. Профилактика диатезов. В лечении аномалий конституции, как и в их профилактике, основная роль принадлежит диете, уходу и воспитанию. Немедикаментозные методы лечения и профилактики… |
|
| Гемофилии — гемофилия А, гемофилия В. Симптомы гемофилии. Диагностика. Лечение. Гемофилия — наследственное заболевание, обусловленное дефицитом плазменных факторов свёртывания VIII (гемофилия А) или IX (гемофилия В) и характеризующееся… | |
| Недоношенные дети Недоношенными считают детей, родившихся в период с 22-й по 37-ю неделю гестации с массой тела менее 2500-2700 г и длиной тела менее 45-47 см. Наиболее устойчивый показатель… | |
| Здоровый малыш — счастливая семья! Ничто так не омрачает родителей как заболевшее их чадо. А услышав диагноз «аденоидит» большинство родителей сразу же впадают в панику, начиная испробовать все… | |
|
Врождённые энзимопатии и экссудативная энтеропатия — целиакия, дисахаридазная недостаточность. Симптомы. Диагностика. Принципы лечения. Наиболее распространённые врождённые энзимопатии ЖКТ — целиакия и недостаточность дисахаридаз. |
|
| Острый гастрит у детей. Симптомы. Диагностика. Принципы лечения. Острый гастрит — острое воспаление слизистой оболочки желудка, обусловленное воздействием сильного раздражителя, поступающего (поступившего) в полость… |
Патогенез (что происходит?) во время Обструктивного бронхита у детей:
Анатомически обструктивный бронхит отличается от обычного изменением во всей толще бронха, что вызывает его сужение, отек и нарушение бронхиальной проводимости.
Генетическая склонность плюс влияние факторов окружающей среды приводит к тому, что развивается воспалительный процесс, в который вовлечены мелкие и средние бронхи, а также перибронхиальная ткань. Результат – нарушение движения ресничек мерцательного эпителия, а позже и его метаплазия, утрата клеток реснитчатого типа и увеличение количества бокаловидных клеток. Дальше изменяется состав бронхиального секрета, развивается мукостаз и блокада мелких бронхов, как результат – нарушение вентиляционно-перфузионного равновесия.
Уменьшается содержание неспецифических факторов местного иммунитета в секрете бронхов, а они отвечают за защиту организма от вирусов и микробов. К таким факторам относится интерферон, лактоферин, лизоцим. В вязком и густом бронхиальном секрете снижены бактерицидные свойства, потому в нем развиваются патогенны: бактерии, вирусы, грибки. Важная роль в патогенезе принадлежит активации холинергических факторов вегетативной нервной системы, которые провоцируют бронхоспастические реакции.
Описанные выше механизмы в комплексе вызывают отек слизистой бронхов, гиперсекрецию слизи и спазм гладкой мускулатуры. В сумме это обструктивный бронхит.
Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Амебиаз |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
| Бронхиальная Астма |
| Бронхиальная астма у ребенка |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый бронхит |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стенозы и трахеи крупных бронхов |
| Стрептококковый фарингит |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
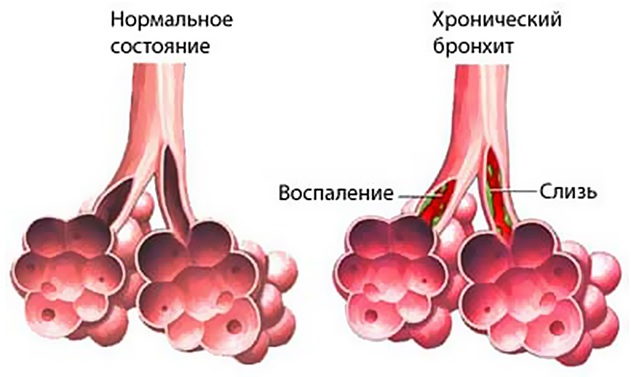
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Эпиглоттит |
| Этмоидальный синусит (этмоидит) |
Online-консультации врачей
| Консультация специалиста по лечению за рубежом |
| Консультация сосудистого хирурга |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация общих вопросов |
| Консультация вертебролога |
| Консультация специалиста банка пуповинной крови |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация эндоскописта |
| Консультация гастроэнтеролога |
| Консультация педиатра-аллерголога |
| Консультация кардиолога |
| Консультация нефролога |
| Консультация психолога |
| Консультация специалиста по лазерной косметологии |
| Консультация ортопеда-травматолога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Лечение Хронического бронхита у детей:
При обострении хронического бронхита у детей лечение направляют на ликвидацию воспалительного процесса в бронхах, восстановление нарушенной общей и местной иммунологической реактивности, улучшение бронхиальной проходимости.
Необходима бактериальная терапия. Средства подбираются индивидуально в каждом конкретном случае, поскольку чувствительность микрофлоры мокроты может быть различной. Препараты принимают внутрь или вводят парентерально. В некоторых случаях целесообразно сочетать с внутритрахеальным введением. Ребенку делают ингаляции.
Врачи при хроническом бронхите приписывают муколитические, отхаркивающие, бронхоспазмолитические препараты.
Во время лечения ребенок должен пить много жидкости (чая, воды, свежевыжатых соков). Это улучшает бронхиальную проходимость. Фитотерапевтические методы лечения заключаются в применении листьев мать-и-мачехи, алтейного корня, подорожника. Вязкость мокроты уменьшают такие препараты как химотрипсин и трипсин, но в сегодняшней педиатрической практике они не актуальны. Быстро разжижает мокроту ацетилцистеин, разрывая дисульфидные связи белков слизи. Бронхиальный дренаж можно улучшить, принимая мукорегуляторы. Они влияют на секрет и синтез гликопротеидов в бронхиальном эпителии. Эффективным средством считается бромгексин.
Если у ребенка недостаточность бронхиального дренажа и есть симптомы бронхиальной обструкции, системная терапия должна включать прием бронхоспазмолитических средств: холиноблокаторов, эуфиллина, адрено-стимуляторов. Среди последних актуальны сальбутамол, эфедрин, беротек.
При лечении хронического гнойного бронхита в стационаре используют промывания плюс санационную бронхоскопию. Проводят 3 – 4 санационные бронхоскопии, перерыв между которыми составляет от 3 до 7 суток. Дренажную функцию бронхов можно восстановить при помощи ЛФК, физиотерапевтических методов, массажа грудной клетки.
Если при хроническом бронхите у ребенка появляются аллергические синдромы, рекомендуется прием внутрь хлорида кальция и внутривенное введение антигистаминных препаратов. При неэффективности данного лечения проводят короткий курс глюкокортикоидов. Максимальная суточная доза составляет 30 мг. При длительных курсах приема глюкокортикоидов есть вероятность активации инфекции, потому они не рекомендованы.
При хроническом бронхите, который усложнен дыхательной недостаточностью и хроническим легочным сердцем, врачи назначают применение верошпирона. Доза составляет максимум 150 – 200 мг в сутки. Рекомендована витаминизированная диета с большим суточным калоражем. Ребенку дают аскорбиновую кислоту (доза 1 г на 24 часа), никотиновую кислоту, витамины группы В, иногда рекомендован также метилурацил и алоэ.
При хроническом бронхите, который усложнен легочной и легочно-сердечной недостаточностью, назначается оксигенотерапия, вспомогательная искусственная вентиляция легких.
В фазе стихающего обострения заболевания необходима противорецидивная и поддерживающая терапия, которая проводится в климатических санаториях. При диспансеризации она тоже нужна. Есть 3 группы диспансерных больных детей. Первая группа – это больные с легочным сердцем, дыхательной недостаточностью. Осмотр для первой группы рекомендован минимум 1 раз в месяц.
Ко второй группе относят детей с частыми обострениями хронического бронхита и умеренными нарушениями функции дыхания. Пульмонолог осматривает таких детей 3-4 раза в 12 месяцев. Весной и осенью назначают противорецидивные курсы, рекомендованы они и после ОРЗ. Лекарственные средства лучше применять ингаляционно. Если есть соответствующие показания, проводят санацию бронхиального дерева путем внутритрахеальных промываний, санационной бронхоскопии.
К третьей группе относятся дети, у которых процесс стих благодаря противорецидивной терапии. Для них необходима сезонная профилактическая терапия, что заключается в приеме средств для улучшения бронхиального дренажа и повышения реактивности.
Оценка эффективности лечения
Эффективность лечения при хроническом бронхите оценивают по ближайшим и по отдаленным клиническим исходам. Сначала оценивают выраженность и скорость исчезновения симптомов, динамику показателей нарушения бронхиальной проходимости. Отдаленные клинические исходы оцениваются по длительности периода отсутствия заболевания и по частоте обострений.
Патогенез (что происходит?) во время рецидивирующего бронхита у детей:
Рецидивы бронхита связывают также и с аллергической наследственностью, генетически обусловленной недостаточностью иммунного ответа на инфекцию или дисгаммаглобулинемией или групповым дефицитом противовирусных антител и различными системными заболеваниями.
Из экзогенных факторов придают значение климатическим особенностям (высокая влажность, низкое атмосферное давление, температура воздуха + 7 -7°С), загрязнению воздушной среды, пассивному курению, неблагоприятным социально-бытовым условиям.
Рецидивирующий бронхит значительно чаще развивается у детей дошкольного возраста после повторных вирусных инфекций или острых пневмоний, кори и коклюша, первичного туберкулеза. В патогенезе рецидивирующего бронхита важнейшая роль, по-видимому, принадлежит состоянию иммунокомпетент-ной системы, однако многие вопросы еще остаются нерешенными. В ряде исследований установлен адекватный ответ гуморального и клеточного иммунитета на инфекцию в период обострения этого бронхита. Другие авторы, напротив, подчеркивают своеобразие иммунологической реактивности ребенка: снижение неспецифических факторов защиты легких, нарушение гуморального или местного (секреторного) иммунитета. Нами совместно с И. В. Походзей изучалось состояние иммунологической реактивности и факторов неспецифической защиты в процессе длительного диспансерного наблюдения у 144 детей. При этом было установлено, что рецидивирующее течение болезни определяется снижением факторов естественной резистентности, нарушением в системе клеточного иммунитета и постепенно развивающейся транзиторной недостаточностью гуморального иммунитета.
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
Представление о патологоанатомических изменениях при рецидивирующем бронхите основаны на единичных публикациях. Характерны неравномерность проявлений воспаления слизистой оболочки бронхов, утолщение базальной мембраны, метаплазия бронхиального эпителия, лимфоцитарные инфильтраты в стенке бронхов.
А. Г. Бобков в лаборатории патоморфологии ВНИИП исследовал биоптаты слизистой оболочки у 28 больных рецидивирующим бронхитом. Обнаружены гиперплазия желез и бокаловидных клеток, преобладание в железах слизистого компонента над серозным, слабо или умеренно выраженная лимфоплазмоцитар-ная инфильтрация, некоторое утолщение базальной мембраны. Склероз и плоскоклеточная метаплазия встречались значительно реже. Эти данные подтверждают возможность формирования хронического бронхита «взрослого» типа в детском возрасте при длительно текущем рецидивирующем бронхите.
Острый бронхит у детей
Острый бронхит — это воспалительное поражение бронхов любого калибра различной этиологии (инфекционной, аллергической, токсической), развившееся за короткий промежуток времени. Выделяют острый бронхит, острый обструктивный бронхит, острый бронхиолит.
Причины острого бронхита
Чаще всего этиологический фактор острого бронхита — различные вирусы, реже бактерии. Ирритационные бронхиты возникают при воздействии токсических и химических веществ, физических факторов. Возможны аллергические острые бронхиты. Бронхит нередко сопровождает дифтерию, брюшной тиф, коклюш. Этиология бронхитов и их клинические особенности нередко зависят от возраста детей.
Этиология острых бронхитов
Патогенез (что происходит?) во время Хронического бронхита у детей:
Нарушается защитная и секреторная функция бронхов в организме ребенка, нарушается очищение бронхов, которые возникают вследствия влияния полютантов. Бронхиальная слизь в здоровом организме представляет собой многокомпонентное смешение секрета слизистых клеток, поверхностного эпителия, подслизистых желез, альвеолярного сурфактанта и тканевого транссудата. Ее состав: 95% воды и 5% секрета. Бронхиальная слизь нужна для местной защиты, она охраняет бронхи от влияния инфекций. Местная защита происходит при помощи лизоцима, сиаловых кислот, секреторного IgA и пр. Слизь является также биологическим протектором.
Полютанты вызывают гиперфункцию гиперфункции секреторных клеток. Слизь образуется в избыточном количестве. Возбуждается кашлевой рефлекс и патогенные факторы выводятся из бронхов. Но постепенно секрет становится более вязким, его выведение всё труднее. Вязкий секрет налипает на реснички, их движение ухудшается. Это приводит к нарушению мукоцилиарного клиренса.
Далее по причине наличия полютантов происходит дистрофия и гибель реснитчатых клеток, появляются «лысые пятна», свободные от мерцательного эпителия В этих участках мукоцилиарный транспорт прерывается и создается возможность прилипания микробов, что и вызывает воспаление.
Воспалительные процессы меняют клеточный состав бронхиального содержимого: увеличиваются нейтрофильные лейкоциты, за счет чего мокрота становится слизисто-гнойной, вязкой, труднооткашливаемой.
Если негативные изменения в легких вызывает табачный дым, то это говорит о том, что нерастворяющиеся его частицы длительное время находятся в бронхах, что приводит к раздражению последних.
Подводя итоги, следует сказать, что в патогенезе хронического бронхита у детей важны такие факторы:
- нарушение мукоцилиарного транспорта
- нарушение местной защиты
- дефекты образования слизи
- колонизация микробов
- нарушение факторов местной защиты
Профилактика Обструктивного бронхита у детей:
1. Приучайте малыша регулярно мыть руки, особенно зимой и осенью, когда очень распространены вирусные заболевания.
2. На случай, если нет возможности вымыть руки, при ребенке всегда должно быть антибактериальное дезинфицирующее средство. Аптеки и супермаркеты предоставляют широкий выбор таких средств разной ценовой категории.
3. Ограничить контакт ребенка с больными людьми.
4. Избегайте курения возле ребенка и, в особенности, курения в квартире. Даже если в комнате ребенка не чувствуется дым, он может там присутствовать, негативно сказываясь на дыхательной системе вашего сына или дочери.
5. Не водите ребенка в заведения, где курят.
6. Обсудите с вашим педиатром возможности вакцинации. Вакцины от гриппа и пневмонии снизят вероятность бронхита как осложнения данных заболеваний.
Симптомы рецидивирующего бронхита у детей:
Обострения рецидивирующего бронхита имеют доказанную связь с климатическими факторами. Чаще сезонность обострений приходится на осенне-зимний период, реже весну. Обычно обострения возникают после контакта с больными острыми респираторными вирусными инфекциями или после обострений хронических форм носоглоточных поражений, при переохлаждении, физическом перенапряжении и утомлении ребенка.
Обострения рецидивирующего бронхита, как правило, протекают легче, чем первичный острый бронхит, и продолжаются обычно 2-3 нед. Внезапно повышается температура, появляются головная боль, заложенность носа, изредка бывают гнойный насморк или боль в горле. Через 3-6 дней начинается кашель. Характер кашля бывает различным. В первые дни он сухой, болезненный, затем становится влажным, мокрота слизистая или слизисто-гнойная. Если рецидив бронхита сопровождается аде-ноидитом или синуитом, то кашель чаще возникает после сна.
Наибольшее укорочение перкуторного тона, равномерное с обеих сторон, появляется в прикорневых зонах, т. е. паравертебрально, на уровне II-VI грудных позвонков. Над легкими перкуторно определяется ясный легочный звук, иногда с тимпаническим оттенком. Аускультативные признаки разнообразны и непостоянны и в основном зависят от гиперсекреции слизи в бронхиальном дереве. Дыхание становится жестким, появляются рассеянные сухие и крупнопузырчатые влажные хрипы непостоянной локализации. Если бронхит протекает с преимущественным поражением крупных бронхов, то хрипы могут отсутствовать вообще, а жесткое дыхание определяется лишь в прикорневых зонах.
Оценить количество мокроты у детей дошкольного возраста трудно. У школьников суточное количество мокроты обычно не превышает 15 мл.
Наблюдаются и вялотекущие обострения с нормальной или субфебрильной температурой, со скудной мокротой только у,половины больных. Обострение при этом может продолжаться от 3 нед до 3 мес.
В фазу клинической ремиссии дети считают себя здоровыми, температура тела стойко нормальная. У большинства детей кашель отсутствует или наблюдается лишь по утрам. Аускульта-тивно иногда определяется лишь жесткое дыхание в прикорневых зонах.
Период обострения у половины больных характеризуется умеренной гипохромной анемией, лейкопенией или лейкоцитозом (не выше 15 тыс.), увеличенной СОЭ. По биохимическим тестам подтверждается умеренная активность воспалительного процесса. Однако и в период клинической ремиссии у ряда больных имеются лабораторные показатели умеренной активности воспаления.