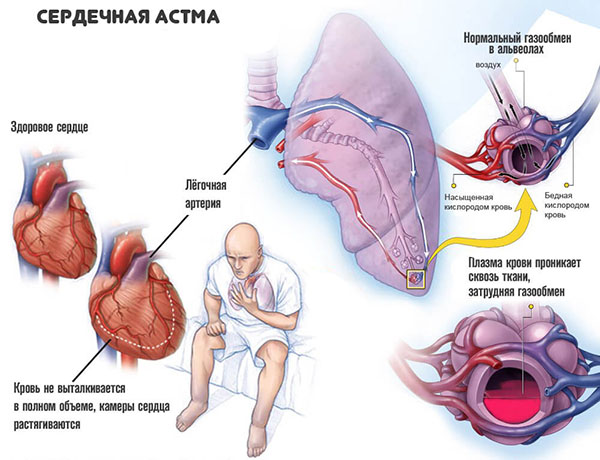
Бронхиальная астма — воспаление бронхов
Содержание:
Методика проведения спирометрии
До появления и широкого распространения цифрового медицинского оборудования использовались механические спирометры, наиболее часто — водяные. В таком аппарате выдыхаемый пациентом воздух проникал в цилиндр, который располагался в сосуде с водой. Во время выдоха цилиндр поднимался вверх, а соединённое с ним записывающее устройство оставляло на бумаге графическое изображение зависимости объема воздуха от времени. Проведение исследование на таком приборе было трудоёмким, требовало дополнительных расчётов необходимых параметров вручную. В настоящее время для исследования функции ФВД используются цифровые спирометры/спирографы, выполняющие запись и все необходимые расчёты с помощью программного обеспечения.
Оснащение для процедуры
- Спирометр
- Весы медицинские
- Ростометр
- Зажим-прищепка для носа
- Одноразовые стерильные мундштуки
- Стерильный пинцет
- Стерильные перчатки
- Контейнер для отходов класса Б
- Учётная документация
Проведение спирометрии
Перед тем, как будет проведена спирометрия, медицинской сестре необходимо представиться, идентифицировать пациента, проинформировать о назначении ему исследования и получить письменное информационное согласие на проведение процедуры. Спирография проводится либо совместно с врачом, либо после его инструкций и возможного назначения препаратов для проведения проб (бронходилататоры). Необходимо терпеливо и чётко объяснять пациенту, какие действия от него требуются.
- Медицинская сестра обрабатывает руки гигиеническим методом, надевает перчатки
- С помощью весов измеряется вес пациента без обуви, с помощью ростомера — рост
- Пациент усаживается в удобной позе перед спирометром
- Аппарат переводится в рабочий режим
- Стерильным пинцетом на трубке спирометра закрепляется мундштук
- Ручку трубки спирометра передать пациенту
- На нос пациента надеть зажим-прищепку
- Попросить пациента повернуть голову в сторону, сделать глубокий вдох и полный выдох
- Попросить пациента: повторно сделать глубокий вдох, затем плотно обхватить мундштук губами и медленно выдохнуть весь воздух из лёгких
- После полного выдоха попросить пациента отпустить мундштук, вновь сделать глубокий вдох, задержать дыхание на несколько секунд, а затем обхватить мундштук плотно губами и резко с усилием выдохнуть весь воздух
- При необходимости выдохи повторяются нужное количество раз (по назначению и усмотрению врача)
- Отсоединить мундштук от трубки, поместить его в контейнер для отходов класса Б
- Снять перчатки, поместить их в контейнер для отходов класса Б
- Вымыть руки
- Занести данные в учетную документацию
Бронхоспазм: первая помощь
Создано 29 мая 2017 | Обновлено 30 мая 2017
Бронхоспазм – острое состояние, возникающее при сокращении мышц бронхов и сужении их просвета.
Во время бронхоспазма затрудняется поступление в организм кислорода, а углекислый газ практически не выводится. Если такое состояние протекает длительно, ткани органов испытывают кислородное голодание.
Поэтому чтобы успешно справиться с бронзоспазмом, важно срочно оказать медицинскую помощь больному
Когда возникает бронхоспазм
Бронхоспазм может развиться при:
- бронхиальной астме;
- остром бронхите (особенно часто бронхоспазм возникает у детей до 7-ми лет);
- обострении ХОБЛ (хронической болезни легких обструктивного характера) у курильщиков и представителей вредных профессий;
- сильной аллергической реакции на вдыхание раздражающих веществ (это могут быть как пыль, табачный дым, так и пары бензина, испарения аммиака, промышленные выбросы в воздух);
- анафилактическом шоке;
- побочном действии некоторых лекарств, например, аспирина (встречается нечасто, в среднем у 1 пациента из 10000);
- чрезмерной физической нагрузке у больных астмой;
- попадании инородного тела в просвет бронха, что также нередко встречается у детей до 3-х лет.
Как распознать бронхоспазм:
- человек чувствует нехватку воздуха, ощущает тяжесть и заложенность в груди.
- больной делает быстрый вдох, а затем долго и мучительно выдыхает, при этом слышны свистящие хрипы.
- появляется мучительный кашель, часто непродуктивный, может отходить немного вязкой мокроты.
- под глазами и вокруг рта появляется синева, кожа бледная, на шее вздуваются вены, грудная клетка сильно расширена.
- больной напряжен, старается принять позу для облегчения дыхания: туловище наклонено вперед, руки упираются о твердую поверхность, голова втянута, плечи приподняты.
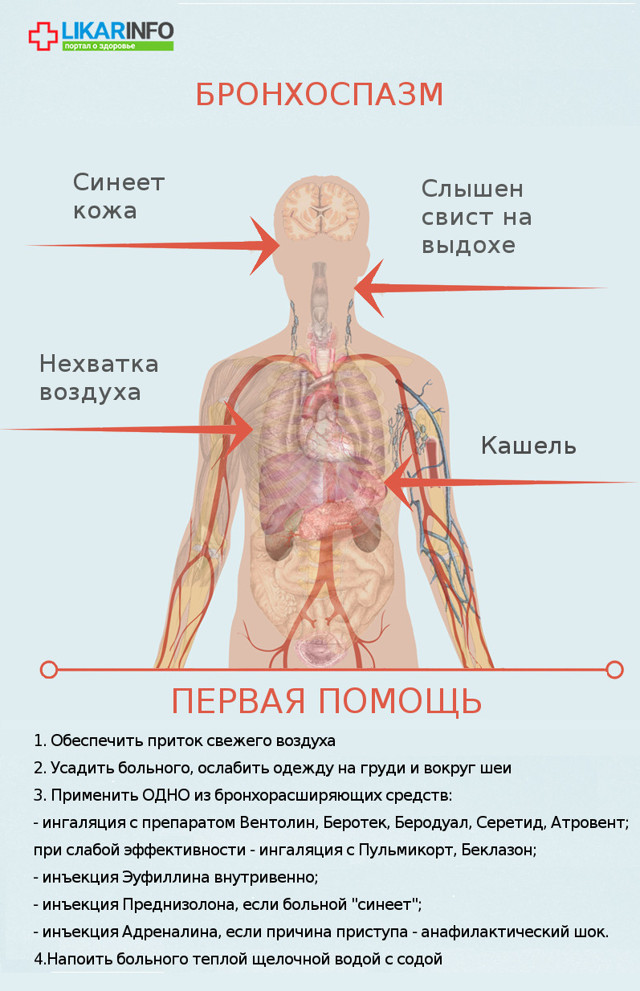
Первая помощь при бронхоспазме:
- Вызвать скорую помощь, если вы столкнулись с бронхоспазмом впервые, а также если человек (в особенности ребенок) — не астматик и приступ возник на фоне полного здоровья.
- Устранить аллерген, если известно, что он – причина бронхоспазма.
Обеспечить приток чистого воздуха (открыть окно, если нет аллергии на пыльцу), прополоскать горло и промыть нос водой.
- Не паниковать, успокоить больного, усадить его и ослабить тесную одежду на груди, снять галстук, ремень.
- Применить одно из средств, снимающее спазм мышц бронхов и расширяющее их просвет (они, как правило, имеются в наличии у больных астмой и были ранее назначены врачом):
— ингаляция через карманный ингалятор или небулайзер с бронхоспазмолитиками — бета2-адреномиметиками и/или м-холиноблокаторами — в возрастной дозировке – Вентолин, Беротек, Беродуал, Серетид, Атровент;
— ингаляция с глюкокортикостероидами при низкой эффективности бронхоспазмолитиков – Пульмикорт, Беклазон;
Загрузка…
- — инъекция эуфиллина внутривенно;
- — инъекция преднизолона внутривенно в случае сильно выраженного бронхоспазма и «синеющего» больного;
- — инъекция адреналина (применяется только в том случае, если бронхоспазм возник в результате анафилактического шока).
- Напоить больного теплым питьем. Желательно дать теплую щелочную минеральную воду, в которую добавить немного соды. Через 15-20 минут после применения бронхорасширяющих препаратов допускается прием отхаркивающих препаратов (Амбробене, Флуимуцил).
Внимание! Если вы ранее сталкивались с бронхоспазмом, пытались его устранить самостоятельно, но полное облегчение не наступило в течении 1 часа, вызывайте скорую. Рыльцов Александр Юрьевич терапевт, пульмонолог
Рыльцов Александр Юрьевич терапевт, пульмонолог
Бронхоспазм — состояние, которое достаточно успешно устраняется вдыханием специальных бронхорасширяющих препаратов, что является предпочтительней, чем инъекции гормонов, и, тем более, адреналина.
Но, безусловно, данные лекарства есть в аптечке далеко не у каждого и рекомендовать бежать в аптеку покупать их я не стану. Поэтому если вы столкнулись с бронхоспазмом впервые — самый лучший ваш друг — это спокойствие.
Вызовите скорую и старайтесь не паниковать.
Что категорически нельзя делать при бронхоспазме:
- Давать противокашлевые препараты.
- Растирать больного различными бальзамами, маслами, давать мед, травяные настои
- Принимать успокоительные препараты.
Важно! Появление бронхоспазма у взрослого или ребенка свидетельствует о наличии у него заболевания или предрасполагающего состояния, на фоне которого и возникло резкое сужение просвета бронхов. Поэтому после устранения бронхоспазма следует обследоваться и выявить его причину.
Поэтому после устранения бронхоспазма следует обследоваться и выявить его причину.
Симптоматика лекарственной интоксикации
Симптомы отравления лекарствами могут быть самыми различными, в основном проявления определяются видом лекарственного средства. Отличительной особенностью отравления медикаментами является пагубное влияние на центральную нервную систему. К общим симптомам относят слабость, заторможенность, снижение скорости реакции или сильное психомоторное возбуждение. Практике известны случаи с потерей сознания.
К одному из распространенных симптомов относят выраженные головные боли. Они могут быть спровоцированы даже гормональными средствами, особенно если у пациента есть предрасположенность к периодическим головным болям. При приеме гормонов возникает срыв компенсаторных механизмов, которые в обычном состоянии поддерживают отсутствие симптома. Это возникает при приеме большой дозы препаратов, содержащих кофеин, нитраты, гидралазин, бронходилататоры и др.
Передозировка антибактериальными лекарственными средствами часто сопровождается негативными проявлениями со стороны желудочно-кишечного тракта: диареей, болями в животе, повышенным газообразованием. Например, передозировка антибиотиками пенициллиновой группы приводит к сыпи, рвоте, судорогам. Избыток левомицетина может вызвать сердечную недостаточность.
К симптомам отравления лекарственными препаратами для нормализации сердечно-сосудистой функции относятся:
- нарушение сердечного ритма;
- спазмы и брадикардия;
- рвотные позывы.
Передозировка нестероидными противовоспалительными средствами влияет на ЦНС: наблюдается угнетение сознания, вялость, заторможенность, нарушения сна и пр. Употребление большого количества антигистаминных (противоотечных, противоаллергических) средств может спровоцировать слабость, расширение зрачков, галлюцинации, психомоторное возбуждение.
Отравление транквилизаторами опасно нарушением сердечного ритма, подавлением функции ЦНС и нарушениями дыхания, судорогами, сильным тремором конечностей, галлюцинациями. Речь больного может быть бессвязной, невнятной.
Важно понимать, что проявления зависят не только от наличия того или иного активного вещества в крови, но и от его концентрации. Даже традиционно полезные компоненты, такие как витамины, могут навредить и привести к необходимости проведения детоксикации
Что один человек перенесет легко, другой будет переносить с целым комплексом неприятных проявлений.
Литература
- Caillaud D. et al. Exercise‐induced bronchospasm related to different phenotypes of rhinitis without asthma in primary schoolchildren: the French Six Cities Study //Clinical & Experimental Allergy. – 2014. – Т. 44. – №. 6. – С. 858-866.
- George M. et al. Paradoxical bronchospasm from benzalkonium chloride (BAC) preservative in albuterol nebulizer solution in a patient with acute severe asthma. A case report and literature review of airway effects of BAC //Respiratory medicine case reports. – 2017. – Т. 21. – С. 39-41.
- Khosravi M., Lin R. L., Lee L. Y. Inhalation Of Electronic Cigarette Vapor Induces Bronchospasm In Guinea Pig Model Through A Cholinergic Reflex //A16. WHY SHOULD WE BE CONCERNED ABOUT E-CIGARETTES?. – American Thoracic Society, 2017. – С. A1028-A1028.
Нервный тик глаз: причины подергивания века и лечение
Если во время разговора с кем-то вам кажется, что собеседник постоянно подмигивает, ни о чем хорошем это не говорит — скорее всего, он страдает от нервного тика глаза. Это распространённое явление, которое возникает из-за самых разных факторов: от переутомления до генетической предрасположенности.
Подергивание глаза может проявляться не только как частое подмигивание: иногда создаётся впечатление, будто наружный уголок смещается либо вниз, либо в сторону виска.
Почему это происходит, есть ли специальные таблетки от тика или он лечится иным образом — расскажем подробнее.
Нервный тик: причины появления
В большинстве случаев подёргивание века — следствие сильного перенапряжения, однако не всегда: иногда оно является показателем серьезного заболевания. Поэтому, если тик нижнего или верхнего века не прекращается, стоит немедленно обратиться к врачу.
Среди причин, по которым он возникает у взрослых, выделяют следующие:
-
черепно-мозговая травма;
-
недостаток витаминов для глаз в питании, неподходящий рацион;
-
глазные болезни наподобие блефарита, которые сильно пересушивают оболочку — тогда человеку приходится часто моргать;
-
перенапряжение, если вы постоянно работаете за компьютером и при этом не меняете вид деятельности и не пользуетесь увлажняющими глазными каплями. Сюда же относятся долгое пребывание под ярким солнцем без очков, недостаток сна, вождение днями напролет без перерывов;
-
вредные привычки. Употребление табака и алкоголя переводит организм в режим стресса — а длительный стресс влечет за собой не только частое моргание глаз, но и много других проблем со здоровьем.
Многие считают, что если глаз дергается у ребёнка, то причины возникновения тика могут быть те же самые. На самом деле совпадает только фактор стресса: переработки и вредные привычки малышу взять точно неоткуда.
Нервный тик у детей появляется по трём причинам. В их числе:
-
сильная усталость. Например, частое моргание у ребёнка-школьника может возникнуть, потому что он ещё не привык к новому образу жизни, только поступив в первый класс, и нагрузки кажутся ему очень большими;
-
генетическая предрасположенность;
-
нездоровая обстановка дома и проблемы с воспитанием. Ребенок будет сильно запуган, если родители постоянно ругаются и кричат друг на друга, а потому может страдать от разных тиков, в том числе и глазного.
Как лечить нервный тик
В первую очередь тик — это сбой в работе нервной системы. Если он возник не из-за глазной болезни, а вследствие других перенесенных ранее заболеваний, вам стоит записаться на приём к неврологу.
Что вы можете сделать сами:
уделите внимание своему образу жизни, удостоверьтесь, что спите достаточно;
добавьте в рацион побольше пищи с магнием — это поможет нервной системе;
откажитесь от вредных привычек.
Также невролог, вероятно, пропишет вам успокоительные лекарства. Правильно подобранное средство поможет поддерживать душевное равновесие и не переводить организм в состояние стресса при малейшей перегрузке.
Если же причина не в нервной системе, нужно записаться к офтальмологу: скорее всего, обнаружится, что тик — следствие глазной болезни, и тогда вам пропишут подходящие препараты и научат нужным упражнениям.
Профилактика нервного тика
-
Почаще бывайте на свежем воздухе, особенно если работаете на дому и имеете возможность время от времени покидать рабочее место.
-
Не забывайте о смене деятельности, если долго сидите за компьютером — так глаза не будут перенапрягаться.
-
Научитесь находить баланс между работой и отдыхом, выделяйте время на то, чтобы дать организму полностью восстановиться.
-
Следите за состоянием организма и регулярно проходите все необходимые обследования, чтобы удостовериться, что всё в порядке.
-
Исключите всё, что вызывает у вас стресс. Разумеется, с работой так не поступишь, а вот прервать общение с кем-то, кто вас нервирует, можно всегда.
Позаботьтесь о своем здоровье!
Прогноз
Врачебный прогноз делают в зависимости от этиофактора. В большинстве случаев своевременное лечение полностью купирует приступ. При локальных процессах дыхание восстанавливается самостоятельно. Непосредственно вторичный бронхоспазм редко приводит к летальному исходу, в большинстве случаев опасно заболевание, ставшие первопричиной.
Статья носит исключительно информационный характер. При возникновении схожих симптомов необходимо срочно обратиться к врачу.
Литература
1. Бронхиальная астма, обострение тяжелой степени – протокол оказания помощи на этапе СМП/ Минздрав РФ – 2002.
2. Диагностический справочник терапевта: Клинические симптомы, программы обследования больных, интерпретация данных/ Чиркин А.А., Окороков А.Н., Гончарик И.И. – 1993.
3. Клинические рекомендации. Пульмонология / под ред. Чучалина А.Г. – 2009.
4. Болезни органов дыхания/ под ред. Палеева Н.Р. – 2000.
Дыхательный невроз
Существует много разновидностей неврозов, каждая из которых выделяется определенной группой симптомов. Одним из них является дыхательный невроз, который характеризуется, прежде всего, неврогенным расстройством дыхания.
Понятие было введено в обиход в 1871 году американским ученым Да Коста. Оно имеет несколько родственных названий: «респираторный невроз», «нейрореспираторный синдром», «дыхательная дистония». Но чаще всего используют термин «гипервентиляционный синдром» (ГВС). На него приходится примерно 10% случаев. Среди больных есть как дети, так и взрослые. Стоит отметить, что женщины страдают от этого недуга в несколько раз чаще, чем мужчины.
Причины появления синдрома делят на психические, органические, смешанные. Конечно, большинство (около 60%) приходится на психогенные факторы.
5% случаев включает в себя органическую этиологию. Сюда относят нарушения структуры ЦНС: энцефалопатии, гидроцефалия, воспаления оболочек мозга, а также такие заболевания, как сахарный диабет, гипертония, хронический бронхит. Иногда поводом становится прием некоторых медикаментов.
В течение болезни различают 3 группы признаков:
- дыхательные;
- психоэмоциональные;
- мышечные.
I группа имеет несколько форм проявлений:
- Пустое дыхание – чувство недостатка воздуха, его темп учащается.
- Кажется, что воздух с усилием поступает в легкие, ощущается ком в горле. К дыхательному акту привлекаются вспомогательные мышцы.
- Появляется предчувствие остановки дыхания, и человек вынужден контролировать его процесс, осознанно делая вдох.
- Зевание, стон, вздохи.
II группа симптомов включает в себя нервное перенапряжение и обеспокоенность своим состоянием. Больной не может расслабиться. У него появляются фобии, в частности, боязнь открытой местности и мест с большим скоплением людей.
К III симптоматической группе относят мышечный гипертонус, различные тактильные ощущения в виде покалывания, жжения, «мурашек по телу».
Такая триада признаков является типичным, ведущим проявлением болезни.
Заболевание характеризуется хроническим течением, при котором случаются обострения.
Обострение гипервентиляционного синдрома носит название гипервентиляционный криз. Это состояние, при котором усиливаются проявления болезни. Характерно повышенное чувство страха. Больной задыхается, истерит, ощущает «близость смерти». При этом его сопровождает озноб, головокружение, тошнота, он покрывается липким холодным потом.
Вызывает криз негативная психологическая обстановка. Уникален способ снятия приступа – нужно подышать в пакет. В таком случае в нем концентрируется углекислый газ, который и вдыхает невротик. Газовый баланс восстанавливается, дыхание выравнивается. Это является первой помощью при создавшейся ситуации.
Что касается детей, то для них также характерна такая патология, как дыхательный невроз, причиной которого также становятся стрессы, фобии и тревожные расстройства. Но стоит отметить, что главная роль в их возникновении отводится неблагоприятной обстановке в семье, причем это относится не только к грубому и неадекватному отношению к ребенку, но и к взаимоотношениям между родителями. Постоянные ссоры и конфликты в семье, агрессия могут спровоцировать развитие психогенной одышки у детей.
Такие детки отличаются тревожностью и лабильностью (нестабильностью) настроения. У них замечаются вспышки гнева по мелочам, общая нервозность, отказ от общения с друзьями, нарушается сон.
Родителям стоит быть более бдительными и чувственными в воспитании ребенка.
Виды астмы
У многих больных бронхиальной астмой вырабатываются антитела к одному или нескольким аллергенам. Эта форма получила название аллергической бронхиальной астмы. Она нередко сочетается с кожными болезнями (нейродермитом) и аллергическим ринитом (насморком). Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическая бронхиальная астма обычно развивается в детском и молодом возрасте. К самым частым аллергенам относятся пыльца, плесневые грибы, тараканы, домашняя пыль и эпидермис (внешний слой кожи) животных, особенно кошек.
Пищевые аллергены бывают причиной астмы гораздо реже, чем воздушные, но некоторые продукты и пищевые добавки могут провоцировать тяжелые приступы. Нередко у больных бронхиальной астмой обнаруживают рефлюкс-эзофагит (заброс кислого содержимого желудочка обратно в пищевод), и его лечение может уменьшить тяжесть бронхиальной астмы.
При бронхиальной астме повышена чувствительность дыхательных путей к целому ряду раздражителей, в том числе к холодному воздуху, парфюмерии, дыму. Приступ удушья могут спровоцировать тяжелая физическая нагрузка и учащенное, избыточное дыхание (вызванное смехом или плачем).
Лекарственные средства служат причиной примерно 10% приступов бронхиальной астмы. Самый частый вид лекарственной астмы — аспириновая астма. Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Приступ бронхиальной астмы могут спровоцировать бета-адреноблокаторы (пропранолол, метопролол, тимолол), в том числе те, которые входят в состав глазных капель.
Диагноз бронхоспазма
Врачу необходимо правильно диагностировать и назначать лечение бронхоспазма. В сложных или тяжелых случаях пульмонолог может помочь подтвердить диагноз. Как правило, врач вначале задаст вопросы об истории заболевания легких и аллергии у человека. В зависимости от тяжести симптомов, врач может назначить ряд методов исследования, чтобы оценить, насколько сужены дыхательные пути.
Диагностические методы, помогающие выявлять бронхоспазм:
- Спирометрия — больной вдыхает и выдыхает несколько раз с умеренной и максимальной силой через трубку, подключенную к компьютеру.
- Пульсоксиметрия — устройство измеряет количество кислорода в крови и крепится на палец или ухо.
- Анализ газового состава артериальной крови — определяет уровни кислорода и углекислого газа в крови.
- Рентгенография и компьютерная томография (КТ) грудной клетки — снимки грудной клетки и легких помогут исключить инфекцию легких.
- Для того чтобы определить, является ли бронхоспазм результатом тренировки, доктор может порекомендовать гипервентиляционную пробу. Во время данного исследования человек вдыхает смесь кислорода и углекислого газа, чтобы определить, как изменяется функция легких.
Причины патогенного состояния
Симптомы, которые возникают не из-за болезней. Если внезапно закружилась голова и затошнило, не стоит бояться. Обычно причинами такого состояния:
- человек вращался на карусели, качался на качелях или долго был на высоте;
- человек плохо питается, голодает и сидит на неправильной диете;
- запутались мысли;
- стресс и нервная обстановка;
- долгое нахождение в непроветриваемом и душном кабинете;
- магнитные бури;
- приём лекарств и витаминов без консультации врача;
- укачало в автомобиле;
- морская болезнь.
Причины патогенного состояния у девушек. У женского пола неустойчивое эмоциональное и гормональное состояние, в отличие от у мужчин. Они часто сидят на диетах, голодают, устраивают разгрузочные дни для похудения и поддержания формы тела.
В результате таких мероприятий у них снижается глюкоза, начинается частое головокружение, обостряются пищеварительные болячки, выпадают волосы, что приводит к стрессу и депрессии.
Головокружение у женщин возможно только, если они беременны, в последнее время находятся в стрессе, должен начаться предменструальный синдром или настало время климакса.
Причины тошноты и головокружения, связанные с болезнью. Сильное головокружение и тошнота влекут за собой потерю координаций движения, равновесия. Данные аномалии говорят о заболеваниях:
- остеохондроз шейного позвоночника;
- травмы головы, органов слуха и позвоночника;
- мигрень;
- воспаление среднего уха (лабиринтит);
- эписиндром;
- синдром Меньера;
- нарушение работы кровеносной системы головного мозга;
- опухоли головного мозга;
- алкогольная интоксикация;
- болезни спинного мозга;
- инфекции и менингит;
- перилимфатическая фистула;
- инсульт.
Скорую медицинскую помощь надо вызвать, если у больного, помимо тошноты и головокружения, возникают:
- обморок;
- рвота;
- повышенная температура;
- учащённое сердцебиение;
- покалывание рук;
- потемнение в глазах;
- плохо начали слышать уши;
- голова кружится больше часа лёжа;
- зернистое изображение;
- бледность.
Патогенное состояние из-за вегето-сосудистой дистонии. Пошатывание во время ходьбы, предметы, которые «плывут», тошнота, встревоженность, запутанность мыслей, ощущение сильного голода и недостаток кислорода в головном мозге (голову давит со всех сторон) и головокружение являются показателями вегето-сосудистой дистонии.
Когда внезапно и резко меняют положение тела, начинается кружиться голова на короткий промежуток времени, ухудшается самочувствие по причине того, что сосуды не успевают доставить в головной мозг достаточного объёма крови.
Причины патогенного состояния, возникающие в темноте. Такие системы, как зрительная, вестибулярная, проприоцептивная, мозговая, в совокупности регулируют наше равновесие. Но если хотя бы у одной из них нарушится деятельность органа, то ночью начнётся головокружение.
Причины патогенного состояния у больного с сахарным диабетом. Во время приступов у больного сахарным диабетом возникает озноб, кружится голова и тошнит. Это может привести к обмороку или даже коме. Чтобы избежать таких симптомов надо заблаговременно сдавать анализы, ставить инсулин нужного количества или принимать лекарственные препараты, соблюдать питание и мерить сахар чаще.
Что делать, если закружилась голова и начало тошнить
Самостоятельные действия при возникновении головокружения и тошноты:
не делать быстрые движения, восстановить дыхание;
смотреть на один конкретный предмет;
выпить холодную воду с маленьким куском сахара;
при сильном эмоциональном напряжении выпить успокоительное или чай с душицей или ромашкой;
при снижении давления выпить крепко заваренный чёрный чай с шоколадом (важно: зелёный чай, наоборот, понижает давление);
если гипогликемия (у диабетиков), съесть конфету с привкусом лимона или мяты, либо кусок сахара, запить тёплым чаем;
выйти на улицу или проветрить помещение;
если начинает сильно тошнить и кружиться всё вокруг, то надо наклониться и отпустить голову между коленями.
Если советы не помогли, срочно позвонить в 003.
Патогенез
Большое значение в развитии Б. придают механическому раздражению волокон блуждающего и диафрагмального нервов, действию препаратов, обладающих парасимпатомиметической и антихолинэстеразной активностью, накоплению в организме биогенных аминов (гистамина, серотонина) и высвобождению их из тканевых депо.
Развитию Б. при бронхиальной астме и других заболеваниях бронхолегочной системы способствуют инфекционно-аллергические факторы, непосредственно и рефлекторно воздействующие на холинергические структуры дыхательных путей. Попытка интубации или экстубации трахеи при активных вагусных рефлексах, недостаточная глубина анестезии, Гиперкапния и гипоксия во время или после наркоза могут спровоцировать Б.
Что вызывает бронхоспазмы?
Бронхоспазм может быть вызван респираторными заболеваниями, такими как бронхиальная астма или бронхит, а также лекарственными препаратами или аллергенами. Общие причины бронхоспазмов:
- бронхиальная астма;
- эмфизема или хроническая обструктивная болезнь легких (ХОБЛ);
- хронический бронхит;
- вирусы, бактерии и грибковая инфекция легких;
- курение;
- загрязнение воздуха или дым;
- экологические аллергены, такие как шерсть домашних животных, пыльца, плесень и пыль;
- некоторые пищевые добавки и химикаты;
- химические вещества, используемые в чистящих средствах и производстве
- холодная погода;
- общая анестезия, главным образом вызывающая раздражение дыхательных путей;
- упражнения;
- разжижающие кровь препараты, такие как от высокого артериального давления и нестероидные противовоспалительные средства (НПВС);
- антибиотики.
Ученые до сих пор не уверены, почему у некоторых людей упражнения могут вызвать бронхоспазм. Традиционно бронхоспазм, вызванный упражнениями, считался симптомом бронхиальной астмы, но новые исследования показали, что это не так.
Исследователи так же установили, что бронхоспазм связан с несколькими типами атопического ринита — хронического состояния, вызывающего образование сухих корок в полости носа и постепенное истончение слизистой оболочки. Исследователи также до сих пор пытаются определить, вызывают ли электронные сигареты бронхоспазмы. Показано, что никотин стимулирует нерв легких, вызывая бронхоспазмы. Ученые установили, что электронные сигареты, содержащие 12 мг/мл никотина, могут вызвать бронхоспазмы у морских свинок. Некоторые химические вещества, обнаруженные в лекарственных средствах, также могут вызвать бронхоспазмы, хотя и редко.
Причины одышки
Одышка вызывается различными причинами. Наиболее частыми причинами одышки являются:
- заболевания сердечно-сосудистой системы. Сердечно-сосудистые патологии приводят к недостаточному кровообращению. Органы не получают необходимое количество кислорода, в крови накапливается углекислый газ. Организм реагирует на подобное состояние учащением дыхания – через легкие за единицу времени прокачивается больше воздуха. Одышка, обусловленная сердечной патологией, возникает или усиливается после физических нагрузок или в положении лежа. В сидячем или полусидячем положении одышка проходит. Подобная одышка характеризуется затрудненным вдохом;
- патологии дыхательной системы. Одышка может быть обусловлена возникновением препятствий для прохождения воздуха через дыхательные пути, например, при сужении просветов бронхов. Поэтому одышка – типичный симптом при бронхиальной астме. В этом случае затруднён выдох. Также одышка может вызываться уменьшением дыхательной поверхности легочной ткани. В результате подобного уменьшения, для того чтобы сохранить необходимое количество поступающего в кровь кислорода, требуется более интенсивная работа легких, то есть более частый вдох. Список заболеваний дыхательной системы, при которых может наблюдаться одышка, обширен и включает такие опасные патологии как опухоли, пневмонию, хронические обструктивные болезни легких и другие;
- анемия. Недостаток красных кровяных телец (эритроцитов) и гемоглобина приводит к тому, что даже при нормальной работе сердца и легких, кровь не в состоянии обеспечить органы необходимым количеством кислорода, и организм пытается компенсировать это, увеличив частоту дыхания;
- неврозы и панические атаки. В этом случае клиническое обследование не выявляет патологий сердца и легких, но субъективно больной испытывает недостаток воздуха, а психоэмоциональные изменения приводит к учащению дыхания.
- ожирение и сахарный диабет также часто приводят к появлению одышки.
Симптоматическая картина
Клинические признаки зависят от патогенеза и распространенности обструкции. Они могут включать:
- Одышку смешанного или инспираторного характера;
- Ощущение нехватки воздуха;
- Непродуктивные приступы кашля;
- Чувство паники, страха;
- Увеличение тонуса дыхательных мышц;
- Незначительную артериальную гипертензию;
- Влажные хрипы и свисты;
- Цианоз кожных покровов и слизистой.
Бронхоспазмы аллергического генеза сопровождаются:
- Кожными высыпаниями;
- Слезотечением;
- Аллергическим ринитом.
При инфекционной нозологии прослеживается симптоматика основного заболевания. Гемодинамическим бронхоспазмам сопутствуют нарушения сердечного ритма, боль в груди, кровохарканье.
Самым опасным является тотальное протекание патологии. Его признаки:
- Утрата сознания;
- Синюшность кожи;
- Снижение частоты дыхательного ритма;
- Отсутствие дыхательных шумов при аускультации;
- Тахикардия;
- Гипотензия.
Лучшие клиники Москвы, проводящие МРТ
Больница №13 на Велозаводской (ГКБ 13)
Больница №15 им. Филатова на Выхино (ГКБ 15)
Больница №20 Ерамишанцева (ГКБ 20)
Показать все
Методы диагностики
Первичную диагностику проводят врачи скорой помощи и терапевты. Верифицируют болезнь пульмонологи. Для верификации проводят:
- Физикальное обследование: осмотр кожных покровов, аускультацию, перкуссию;
- Спирографию;
- Пульсоксиметрию;
- Рентгенографические исследования;
- КТ легких;
- В детском возрасте показано проведения бронхофонографии.
Где записаться на обследование
Современная медицина направлена на пациенториентирование
Людям важно знать для чего назначают ту или иную диагностику, по каким протоколам ее проводят. Посмотреть всю информацию про ведущие клиники Москвы и Санкт-Петербурга удобнее всего через 36go.ru
Тут есть адреса и контакты диагностических центров. На сайте размещены отзывы пациентов, которые уже обращались с аналогичными проблемами. При записи через сервис в подарок до 1000 рублей скидки на диагностику. Чтобы забронировать талон, достаточно позвонить по телефону, указанному на главной странице.
Терапия
Лечение медикаментозное. Оно включает:
- Ингаляции;
- Подачу кислорода через назальную канюлю;
- Инъекции системных кортикостероидов и метилксантинов;
- Назначение бронхолитиков;
- При тотальных бронхоконстрикциях требуется срочная интубация и подключение ИВЛ.
Больные с тяжелыми симптомокомплексами и астматическим статусом проходят терапию в стационаре. Может потребоваться бронхоальвеолярный лаваж, неинвазивная или инвазивная вентиляция легких.
Профилактика
В качестве профилактических мер необходимо соблюдать правила безопасности и носить респиратор при работе с токсичными веществами. При склонности к аллергии избегать контакта с аллергеном. Своевременно обследоваться и лечить респираторные заболевания.
Прогноз
Врачебный прогноз делают в зависимости от этиофактора. В большинстве случаев своевременное лечение полностью купирует приступ. При локальных процессах дыхание восстанавливается самостоятельно. Непосредственно вторичный бронхоспазм редко приводит к летальному исходу, в большинстве случаев опасно заболевание, ставшие первопричиной.
Статья носит исключительно информационный характер. При возникновении схожих симптомов необходимо срочно обратиться к врачу.
Литература
1. Бронхиальная астма, обострение тяжелой степени – протокол оказания помощи на этапе СМП/ Минздрав РФ – 2002.
2. Диагностический справочник терапевта: Клинические симптомы, программы обследования больных, интерпретация данных/ Чиркин А.А., Окороков А.Н., Гончарик И.И. – 1993.
3. Клинические рекомендации. Пульмонология / под ред. Чучалина А.Г. – 2009.
Психогенная астма
Вообще, бронхиальная астма относится к патологии дыхательной системы. Ее развитие связано с изменением структуры бронхов на фоне иммунных сбоев, то есть является вполне конкретным заболеванием, к этиологии которого психические факторы не имеют отношения.
У людей, страдающих данным недугом, может развиться такое состояние, как психогенная астма. Это случается, когда приступы удушья – основного симптома болезни, провоцируются нервным перенапряжением, как положительным, так и отрицательным, тогда как в обычных случаях это происходит под действием холода, инфекций или физических нагрузок.
Под действием сверхэмоций происходит выброс гистамина. Это один из главных медиаторов воспаления. Он вызывает спазм бронхов. Как результат – сухой кашель, одышка и приступ удушья.
Часто психогенная астма развивается у женщин в менструальный период и у детей, чья психика еще довольно нестабильна, очень чувствительна.