Мазок на онкоцитологию
Содержание:
Как проходит кольпоскопия? Это не больно?
Процедура продолжается 10–30 минут. Это не больно (хотя может быть некоторый дискомфорт), и для этого не нужно находиться в стационаре. Вы можете приехать в клинику, пройти кольпоскопию, а после сразу вернуться домой и заниматься привычными делами.
Во время исследования женщина находится в гинекологическом кресле. Во влагалище помещают только гинекологическое зеркало для улучшения обзора. Сам кольпоскоп находится снаружи, на расстоянии 20–28 см. Внешне он напоминает микроскоп или бинокль, установленный на штативе. Прибор оснащен оптикой, которая помогает получить увеличенное изображение, и источником освещения.
Сначала врач осматривает слизистую оболочку вульвы, влагалища и шейки матки, проверяет, нет ли на них патологических изменений, оценивает сосудистый рисунок, характер выделений. Затем проводят специальные тесты:
- Обработка раствором уксуса. При этом слизистая оболочка становится более бледной, выделяются патологически измененные участки.
- Обработка раствором Люголя. При этом нормальная слизистая оболочка окрашивается в темно-коричневый цвет, а патологически измененные участки — в горчичный или серый.
Если во время исследования на слизистой оболочке обнаружен патологически измененный участок, диагноз нужно уточнить с помощью биопсии. Используя специальные инструменты, врач получает некоторое количество подозрительной ткани и отправляет в лабораторию для изучения под микроскопом. В случаях, когда требуется биопсия, исследование может занять больше времени, около часа.
После биопсии в течение недели нельзя вести половую жизнь, применять свечи и другие вагинальные средства, проводить спринцевания, посещать бани, сауны, принимать горячие ванны, заниматься спортом и тяжелой физической работой. В течение 4–5 дней могут быть небольшие кровянистые выделения, это не страшно, они пройдут самостоятельно. Используйте прокладки. В течение пары дней могут беспокоить боли в области влагалища.
Т4 общий
Разбирая, какие гормоны щитовидной железы существуют, невозможно не сказать про одного из их важнейших представителей — Т4. Его подавляющая часть пребывает в связанном с белками состоянии. Показатели этого гормона нередко не соответствуют референсным значениям у лиц с эутиреоидным статусом или соответствует норме при расстройствах функционирования щитовидки. Из-за этого для диагностической оценки общего Т4 рекомендуется определить уровень циркулирующего в кровяном русле тироксин связывающего глобулина.
Максимальный уровень тироксина наблюдается с 8 до 12 часов, а самый низкий — с 23 до 3 часов. На протяжении года пик общего Т4 выявляется между сентябрем и февралем, а спад — в летний период. У беременной женщины общий Т4 увеличивается, достигая максимальных цифр во время третьего триместра. Этот скачок основан на повышении тироксин-связывающего глобулина, возникающий на фоне действия эстрогенов. Гормональный фон у обоих полов остается стабильным на протяжении жизни. Проверить эти гормоны щитовидной железы рекомендуется при:
- Симптомы гипертиреоза или гипотиреоза.
- Профилактика поражения щитовидки (как отдельным анализом, так и в комплексе с другими). Особенно полезно людям, проживающим в местности с низким йодосодержанием, придерживающихся определенных ограничений в еде и тем, кто имеет отягощенную наследственность.
- Оценка эффективности медикаментозной терапии — минимум 1 раз в 3 месяца.
- Первые дни жизни ребенка, родившегося от матери, имеющей проблемы с щитовидными гормонами.
Этапы процедуры
Процедура безболезненна и малоинвазивна. Рассекать ткани для соскоба не нужно. Процесс забора биологического материала выглядит так:
- Пациентка располагается на гинекологическом кресле.
- Врач обрабатывает промежность антисептиками, расширяет влагалище с помощью смотровых зеркал и других инструментов.
- Щеткой соскабливает тонкий слой поверхности цервикального канала, если нужно захватывает области в начале шейки матки.
- Полученный материал наносится на лабораторное стекло и обрабатывается специальным составом против пересыхания, после чего его отправляют в лабораторию.
Стоимость цитологических исследований в нашем медцентре
| Название исследования | Клинический материал | Срок испол. | Цена |
| ЦИТОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ | |||
| Лейшман 1 препарат | соскоб эпителия из эндоцервикса / экзоцервикса | 5 р.д. | 780,00р. |
| Лейшман 2 препарата | 5 р.д. | 1160,00р. | |
| Папаниколау 1 препарат | соскоб эпителия из эндоцервикса/ экзоцервикса | 5 р.д. | 1680,00р. |
| Папаниколау 2 препарата | 5 р.д. | 2210,00р. | |
| Цитологическая диагностика поражения кожи, исследование соскобов и отпечатков эрозий, ран, свищей | соскоб, мазок-отпечаток, пунктат, отделяемое (на стекле) | 5 р.д. | 660,00р. |
| Цитологическая диагностика заболеваний щитовидной железы | мазок-отпечаток, пунктат (на стекле) | 5 р.д. | 780,00р. |
| Цитологическая диагностика заболеваний мочеполовой системы | мазок-отпечаток, пунктат (на стекле) | 5 р.д. | 780,00р. |
| Цитологическая диагностика заболеваний молочной железы | соскоб, мазок-отпечаток, пунктат, отделяемое (на стекле) | 5 р.д. | 780,00р. |
| Исследование аспирата полости матки | аспират полости матки, мазок-отпечаток с ВМС (на стекле) | 5 р.д. | 1000,00р. |
| Исследование асцитической, плевральной, синовиальной жидкости, ликвора, содержимого кист | асцитическая, плевральная, синовиальная жидкость, ликвор, содержимое кист | 5 р.д. | 780,00р. |
| Исследование материала, полученного при оперативных вмешательствах | мазок-отпечаток, пунктат (на стекле) | 5 р.д. | 890,00р. |
| Исследование пунктата лимфатических узлов | мазок-отпечаток, пунктат (на стекле) | 5 р.д. | 890,00р. |
| Исследование мокроты и мочи на атипичные клетки | мокрота,моча | 5 р.д. | 890,00р. |
| Исследование эндоскопического материала | мазок-отпечаток (на стекле) | 5 р.д. | 890,00р. |
р.д. — рабочий день
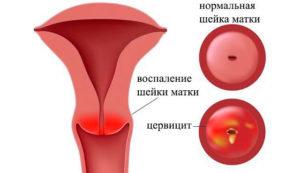
Симптоматика воспалительного процесса и определение патологии
Цитологические исследования являются эффективной диагностикой воспалительного процесса в полости матки. На фоне воспаления в матке могут развиваться также другие патологии, угрожающие жизни и здоровью женщины.
Цитограмма соответствует основным показателям жизнедеятельности матки и сопутствующих органов женской репродуктивной системы.
Воспалительному процессу слизистой оболочки соответствует ряд характерных симптомов:
- болевые проявления, локализирующиеся в области паха и внизу живота;
- кровянистые выделения из влагалища, не связанные с менструальным циклом;
- повышение температуры тела;
- дискомфорт во время полового контакта.
Цитограмма шейки матки позволяет своевременно определить развитие заболевания и назначить эффективное лечение.

Если у пациентки наблюдается умеренно выраженное воспаление, это повод для проведения цитологического исследования. Однако еще не критический диагноз. Этот тип воспаления скорее соответствует наличию определенного дисбаланса в организме, и свидетельствует о необходимости выявления и устранения причин воспалительного процесса.
3.Доброкачественные заболевания шейки матки
К доброкачественным заболеваниям шейки матки относятся:
- эрозия шейки матки;
- псевдоэрозия (эндоцервикоз);
- простая лейкоплакия (без атипии);
- полипы шейки матки;
- эндометриоз;
- эктопион шейки матки.
Эрозия шейки матки
При истинной эрозии шейки матки часть её слизистой оболочки лишена эпителия. Это может быть следствием механической травмы при половом акте, после родов или обследования. Обычно осмотр выявляет красное несимметричное пятно на шейке, которое может кровоточить в результате прикосновения к нему. Некоторое эрозии настолько стабильны, что годами не меняют своих размеров и степени нарушения эпителия. В других случаях без должного лечения эрозия захватывает всё большую площадь и требует лечения.
Псевдоэрозия шейки матки (эндоцервикоз)
На вид похожее на эрозию пятно вокруг шейки матки может оказаться псевдоэрозией. В результате гормональных сдвигов, вирусных заболеваний, травм внутренний эпителий цервикального канала выворачивается наружу. В этом случае образование обычно расположено симметрично вокруг шейки. Наблюдается усиленное выделение густой белой слизи, что чаще всего вызывает беспокойство женщины и служит поводом обратиться к гинекологу. Лечение в большой степени зависит от причин, динамики и риска осложнений. Женщине рекомендовано наблюдение. Ложная эрозия может быть нормальным пожизненным состоянием шейки матки, а может пройти, если устраняется провоцирующий фактор. Характерным примером псевдоэрозии, не требующей лечения, является эндоцервикоз при беременности, который проходит в первые три месяца после родов.
Простая лейкоплакия (без атипии)
Принято считать, что простая лейкоплакия возникает как проявление вируса папилломы человека. Выражена она белыми бляшками на поверхности шейки матки. Это результат ороговения эпителия. Поскольку картину этого заболевания трудно отличить от злокачественных образований, показана биопсия для уточнения диагноза. Срочность и глубина лечения зависит от динамики и фоновых факторов.
Полипы шейки матки
Полипы шейки матки — это наросты, представляющие собой разрастание эпителия. Часто заболевание протекает бессимптомно, в других случаях – может быть причиной менструальных кровотечений и бесплодия. При необходимости полипы подлежат удалению с последующей коагуляцией ножки.
Эндометриоз
Разрастание эндометрия за пределы внутреннего слоя матки характерно для эндометриоза. Поскольку аномальный эндометрий меняется по мере гормональных колебаний (так же, как и нормальный внутренний эндометрий), ежемесячно происходит смена симптоматики этого заболевания в зависимости от фазы менструального цикла. Наружное расположение эндометрия сопровождается болями и усиленными менструальными кровотечениями. Чаще всего заболевание диагностируется у женщин репродуктивного возраста, и без должного лечения эндометриоз может привести к бесплодию.
Эктопион
Это эрозия слизистой шейки матки травматического характера. Эродированный эктопион очень восприимчив к механическому воздействию и инфекциям и является постоянным источником воспалительного процесса. Из-за непрекращающегося процесса разрушения и восстановления эпидермиса эктопион несёт опасность перерождения доброкачественного образования в предраковое состояние.
Женщинам 21-24 лет
При ASCUS — повторная цитология ежегодно, немедленная кольпоскопия не показана. При повторном ASCUS или положительном ВПЧ-тесте — кольпоскопия, в соответствии с результатми кольпоскопии — биопсия.
Женщины, наблюдающиеся после хирургического лечения CIN
ASCUS у женщин, наблюдающихся после лечения CIN, — кольпоскопия.
Кольпоскопию можно отложить на послеродовый период (через 6 недель после родов).
женщинам с LSIL (плоскоклеточное интраэпителиальное поражение низкой степени)
LSIL значительно чаще ассоциированы с ВПЧ-инфекцией, чем ASC-US (ВПЧ имеется у 77% женщин с LSIL)
Женщинам с LSIL и положительным ВПЧ — кольпоскопия при:
— Отрицательном ВПЧ — повторное ко-тестирование через 1 год,
— Положительном ВПЧ или патологии в мазках — кольпоскопия, биопсия по показаниям,
— Отрицательных результатах обоих тестов — повторный скрининг через 3 года.
Причины
Одна из причин появления аномальных эпителиальных клеток — дисплазия шейки матки. В этом случае шеечные клетки растут ненормально, и они либо имеют странную форму, либо разрастаются в огромных количествах.
Рост клеток не является однозначно злокачественным симптомом, но со временем аномальная клетка может переродиться в рак в течение примерно 10 лет или немного дольше. Дисплазия шейки матки чаще встречается у женщин от 25 до 35 лет и обычно не имеет симптомов.Иногда сообщается о необычных клетках, возникающих из-за инфекций, таких как герпес и вирус папилломы человека. ВПЧ — один из ведущих факторов риска развития рака шейки матки.
Описание
Цитологический метод исследования является одним из наиболее точных методов диагностики патологии влагалища (предраковых и раковых процессов). Результат исследования зависит от квалификации цитолога и правильности забора материала. Мазки на цитологическое исследование соскоба влагалища должны браться у всех женщин старше 18 лет независимо от клинических данных. Частота цитологического исследования определяется врачом-гинекологом (не реже 2 раз в год).Показания:
- оценка состояния микрофлоры мочеполовой системы при профилактических осмотрах;
- диагностика бактериального вагиноза;
- диагностика некоторых специфических инфекций, передающихся половым путём (кандидоза, трихомониаза, гонореи).
Подготовка
У женщин репродуктивного возраста мазок для исследования желательно брать не ранее 5-го дня от начала менструального цикла или не позднее чем за 5 дней до предполагаемого начала менструации.
За 24 часа до взятия необходимо отказаться от использования вагинальных лекарственных средств, спермицидов, лубрикантов, исключить половые контакты. Нельзя спринцеваться накануне сдачи мазка.
Интерпретация результатов
Референсные значения для различных видов микроорганизмов зависят от их локализации (точки взятия биологического материала).На основании микроскопической картины выделяют 4 типа микробиоценоза влагалища:
Доминирование лактобацилл, отсутствие грамотрицательной микрофлоры, спор, мицелия и псевдогифов, наличие единичных лейкоцитов и «чистых» эпителиальных клеток. Такой тип мазка является вариантом нормы.
Умеренное или сниженное количество лактобацилл, наличие грамположительных кокков и грамотрицательных палочек, лейкоцитов, моноцитов, макрофагов, эпителиальных клеток. Этот тип мазка часто наблюдается у здоровых женщин и редко сопровождается явными симптомами.Незначительное количество или полное отсутствие лактобацилл, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая микрофлора, наличие «ключевых» клеток, вариабельное количество лейкоцитов, отсутствие или незавершённость фагоцитоза. Вместе с этим часто обнаруживаются гарднереллы, микоплазмы, уреаплазмы, вибрионы рода Mobiluncus, анаэробные кокки.
Полимикробная картина мазка с большим количеством лейкоцитов, макрофагов, эпителиальных клеток, с выраженным фагоцитозом и практически полным отсутствием лактобацилл. При обнаружении возбудителей специфических инфекций (гонококков, трихомонад, псевдогифов споры) можно предполагать наличие гонореи, трихомониаза или кандидозного вагинита.Что может влиять на результат?
Местное применение антисептиков, антибактериальных, противогрибковых и противозачаточных препаратов.
ЧТО ТАКОЕ ДИСПЛАЗИЯ ШЕЙКИ МАТКИ, И КАК ЕЕ ЛЕЧИТЬ?
Говоря о заболеваниях шейки матки, хочется внести ясность в некоторые основополагающие термины. Зачастую на приеме пациентку спрашивают: «Были ли у Вас какие-то операции?». После получения отрицательного ответа, задается еще один вопрос: «Шейку матки когда-нибудь лечили?». В 80% случаев женщины отвечают: «Да, давно уже эрозию прижигала».
Что же такое «эрозия» и почему к лечению этого состояния так легкомысленно относятся?
Во-первых, здесь имеет место неточность в самом названии заболевания. Оно максимально упрощается, чтобы женщине проще было его запомнить. Эрозией в большинстве случаев называются следующие состояния: эктопия и эктропион.
Что же такое «эктопия»? Шейку матки покрывают 2 типа эпителиев (клеток), различающихся по виду, функциям и расположению.
Первый тип – многослойный плоский эпителий, он представлен несколькими рядами клеток, различающихся по степени зрелости. Поверхностные клетки этого эпителия постоянно слущиваются (отпадают), унося с собой прикрепившиеся патогены (вирусы, бактерии). Таким образом, одна из основных задач этих клеток – защита шейки матки от болезнетворных воздействий.
Схема многослойного плоского эпителия
Второй тип – цилиндрический эпителий, покрывающий внутреннюю часть шейки матки – цервикальный канал. Его основная задача – продуцировать слизь, которая в зависимости от дня менструального цикла либо помогает сперматозоидам проникнуть в полость матки, либо, наоборот, препятствует этому процессу. Данная слизь также защищает вышерасположенную полость матки от проникновения болезнетворных бактерий.
Схема однослойного цилиндрического эпителия
Вернемся к нашему вопросу. Что же такое «эктопия»? Это состояния неправильного расположения внутреннего, цилиндрического, эпителия. Он «выходит» на поверхность шейки матки. Считается, что в норме до 25 лет этот эпителий может находиться снаружи, такое состояние называется «физиологической эктопией». Впоследствии окружающий многослойный плоский эпителий «заползает» на неправильно расположенный цилиндрический, как бы закрывая его собой, и эктопия больше не наблюдается. Однако такое «самозаживление» эктопии наблюдается не всегда.
«Эктропион» — это выворот слизистой цервикального канала наружу, с появлением цилиндрического эпителия на поверхности влагалищной части шейки матки. Эктропион также бывает врожденным, но чаще носит посттравматический характер – развивается после родов, абортов.
«Эрозия» шейки матки – это состояние, при котором эпителий, покрывающий влагалищную часть шейки отсутствует, представляя собой раневую поверхность.
Все мы в детстве срывали корочки с ран на коленках, при этом мы видели ямку, лишенную эпителия, красного цвета (за счет поверхностно расположенных сосудов). Состояние этой ранки напоминает состояние шейки матки при эрозии. Если имеет место истинная эрозия, то лечение направлено на ускорение роста клеток — заживления (антибактериальные мази; свечи и мази, способствующие регенерации и др.).
А чем же опасны эктопия и эктропион? Сами по себе они не представляют опасности для здоровья женщины, беспокоя, в основной, обильными выделениями
Однако мы не зря уделили внимание различиям в эпителиях влагалищной части шейки матки и цервикального канала. Цилиндрические клетки цервикального канала представляют собой один слой, в результате чего являются более уязвимыми для инфекционных агентов
Наиболее грозным из них является – вирус папилломы человека (ВПЧ).
Именно этот вирус признан основной причиной развития рака шейки матки, занимающего на сегодняшний день первое место в России по причинам смертности у молодых женщин. Проникая в клетку ВПЧ начинает размножаться и обеспечивать себя необходимым для жизни «строительным материалом» — белками.
Эти специфические белки нарушают функцию структур клеток, задача которых контролировать «поведение» клетки и предотвращать ее опухолевое перерождение. В результате клетка, в которой поселился вирус, постепенно приобретает черты опухолевой – развивается дисплазия.
Термин «дисплазия» в переводе с греческого обозначает «неправильное развитие». В зависимости от того, как много клеток поверхностного многослойного и цилиндрического эпителия видоизменились под действием вируса дисплазия бывает 3 степеней тяжести: легкая (CIN I), умеренная (CIN II) и тяжелая (CINIII). Наши зарубежные коллеги для того, чтобы подчеркнуть высокий риск развития онкологического процесса, назвали это состояние не «дисплазией», а «неоплазией» — цервикальной интраэпителиальной неоплазией (Cervical Intraepithelial Neoplasia, CIN). Таким образом, «Дисплазия» = «Неоплазия» = CIN.
Оценка результатов биопсии при СИН 1, 2 и 3
Дисплазия первая степень (LSIL, CIN 1)
При дисплазии 1 степени ВПЧ внедряется в клетки, постепенно изменяя строение клеток, вызывая ускорение их роста. При этом это касается не только эрози, аналогичный процесс приводит к образованию остроконечных и плоских кондилом. При крепком клеточном иммунитете, после удаления кондилом, процесс затормаживается. Так как папилломавирус внедряется в геном клеток, вылечить его невозможно, именно поэтому эрозию и папилломы удаляют разными методами, стараясь не оставить пораженных клеток.
Дисплазия вторая — третья степень (HSIL, CIN 2-3)
Развитие диспластического процесса напрямую зависит от иммунитета пациента. И даже при лечении, начатом в этих стадиях, инфекция остается и прогрессирует у 10% женщин, что гарантирует развитие рака. При этом скорость развития процесса может быть разной и доходить до 15 лет. По этой причине, если женщине хотя бы раз был поставлен диагноз CIN 1, контролировать состояние шейки матки ей придется всю жизнь.
Изменения клеток в стадиях CIN 2-3 носят только неопластический характер — т.е. они полностью трансформируются, а границы процесса расширяются. Количество атипичных клеток превалирует, они быстро размножаются, замещая нормальный эпителиальный слой цервикальных желез и даже канала.
Симптомы экзоцервицита
К общим признакам болезни относят:
- Дискомфорт в области влагалища;
- Обильные выделения нетипичного характера (они могут быть в виде белей, гнойного секрета в зависимости от того, какие микроорганизмы вызвали воспалительную реакцию);
- Болезненность при мочеиспускании, половом акте;
- Появление сукровичных выделений в том случае, если имеют место небольшие точечные изъязвления слизистой (могут появляться после врачебного осмотра, пользования гигиеническими средствами, спринцевания и других воздействий на рыхлые ткани);
- Редко — повышение температуры тела, недомогание, боли в нижних отделах.
- Острая — чаще формируется в результате специфической инфекции (попадания в половые пути патогенных микроорганизмов: гонококков, трихомонад и др.);
- Подострая— отличается слабовыраженными признаками, часто появляется в результате инфицирования хламидиями;
- Хроническая — в большинстве случаев не проявляет себя, могут возникать периодические обострения с появлением типичных симптомов (характерна для вирусного поражения, активации условно-патогенной флоры.
Показания для прохождения ПАП-теста
Мазок на цитологию берётся у всех женщин от 18 до 65 лет независимо от того, есть ли жалобы на здоровье и отсутствие внешних признаков заболевания. Единственным исключением являются девственницы: при заборе мазка во влагалище вводится зеркало, которым можно повредить девственную плеву.
Обязательное показание для мазка на цитологию — начало половой жизни. В “группе риска” находятся молодые неопытные девушки, только вступившие в сексуальные отношения с мужчиной. Недавно было сделано медицинское открытие, за которое его автор был удостоен Нобелевской премии: в 99,9% случаев рак шейки матки был вызван 16 и 18 штаммами вируса папилломы человека. ВПЧ передаётся исключительно половым путём спринцевание после секса не защитит от заражения.
Также рекомендуется пройти ПАП-тест в следующих случаях:
- для выявления причин бесплодия;
- во время планирования беременности;
- при нарушении менструального цикла (помогает выявить гормональные нарушения);
- при использовании оральных контрацептивов;
- если выявлен генитальный герпес, ведущий к изменению клеток эпителия;
- женщинам, страдающим ожирением;
- когда обнаружен ВПЧ;
- сексуально активным женщинам, часто меняющим партнёров;
- перед установкой внутриматочной спирали;
- перед операцией на репродуктивных органах.