Синусовый ритм — что это?
Содержание:
Патологическое спортивное сердце
В США ведут специальный регистр, где каждый третий день отмечают смерть спортсмена, и преимущественно гибнут футболисты — своеобразный американский футбол «густо замешан» на регби. У нас такого учёта нет, но все случаи гибели широко освещаются прессой, российские спортсмены явно погибают много реже. Причиной их смерти становится, как правило, патологическое спортивное сердце, которое формируют бессистемные запредельные нагрузки, допинг, тренировки на фоне банальных инфекций и, конечно, генетические особенности.
Масса и толщина стенок сердца в этой ситуации тоже больше нормы, но из-за отставания роста коронарных капилляров от увеличения непосредственно миокарда его питание нарушается. Мышца менее эластична, поэтому страдает сократительная способность и, следовательно, невозможно максимальное расслабление в покое. Растёт объём не только желудочков, выбрасывающих кровь, а и принимающих кровь предсердий. Объём сердца увеличен, но гораздо больше, чем надо бы — больше 1200 кубических сантиметров.
Так же сердце редко сокращается, возникает брадикардия. Она может быть более выраженной, то есть менее 40 сокращений за минуту, особенно ночью, что приводит к выраженному кислородному голоданию мозга. При нормальном спортивном сердце спортсмен никак не ощущает замедленное сердцебиение, когда брадикардия сопровождается клиническими симптомами, то это уже не обычная адаптация сердца к высоким нагрузкам, а патологическое состояние. Снижение артериального давления ниже 100/60 мм рт.ст. в такой ситуации тоже не приспособление организма, а реакция на болезненные изменения.
Мнение опытного врача-терапевта
Многие люди ищут ответы на вопросы, как снизить высокий пульс и какие показатели считаются нормой. Александр Шишонин отметил, что для каждой возрастной категории пациентов установлены свои нормы.
Итак, нормальный пульс для взрослых – 60-70 ударов в минуту. Если у человека пульс – 80, то это также не считается патологией. Ниже или выше указанных цифр – это уже отклонение. Как отмечает доктор Шишонин, низкий пульс более опасный для здоровья человека, чем высокий.
В медицине низкий пульс называют брадикардией, высокий – тахикардией. Гипертония часто сопровождается учащенным пульсом. При гипоксии нарушается работа головного мозга, в том числе и сосудистого центра. Для того чтобы организм нормально работал, головной мозг отдает приказ, в результате чего повышается давление или пульс, то есть частота сердечных сокращений.
Рекомендация. Для того чтобы снизить высокий пульс, если он возник на фоне гипертонии, спровоцированной шейным остеохондрозом, можно использовать гимнастику для шеи, разработанную доктором Шишониным. Простые упражнения способствуют насыщению мозга кислородом, в результате чего пульс автоматически снижается.
Природой так заложено, что центры, регулирующие наше дыхание и сердцебиение, работают совместно, поэтому при тахикардии возникает так называемое поверхностное дыхание. И стоит человеку только начать сознательно глубоко вдыхать, с паузой на вдохе и выдохе – он заметит, что через 5 мин. такого дыхания тахикардия снизится и ему станет легче.
В экстренных случаях, когда показатели биения сердца достигают 180-200 уд/мин, нужно, вызывать скорую помощь. До ее приезда необходимо вызвать рвоту, после чего глубоко выдохнуть и вдохнуть носом. Также полезно в течение нескольких секунд сильно надавливать на область внутреннего угла глазного яблока. Легкий массаж шеи в данном случае также не помешает. Эти простые действия помогут снизить пульс до допустимых показателей.
Причины пониженного пульса
Несмотря на то, что показатели максимальной частоты можно назвать условными и индивидуальными, зависящими от ряда факторов (несомненно, в определённых границах), то пульс ниже 50-ти уд./мин. — признак наличия заболевания. Его снижение до сорока ударов несёт в себе угрозу для здоровья и жизни, поскольку головной мозг страдает от кислородного голодания. Если он не превышает сорока ударов в течение семи дней — это признак брадикардии, а при прогрессирующем снижении следует срочно обратиться за профессиональной медицинской помощью.
Почти все инициирующие факторы пульса ниже нормы имеют отношение к патологическим состояниям. Специалисты для удобства разделяют их на различные категории, ознакомиться с которыми можно в нашей таблице.
Категория причин
Чем проявлена?
Физиологические
Выделяют ряд естественных факторов и внешних воздействий, инициирующих низкий пульс при нормальном давлении. Такие состояния не являются опасными. Это:
Ночной сон — когда человек спит, все процессы в его организме замедляются, в том числе ритмы сердца и циркуляция крови. В то же время, если в помещении спёртый воздух, слишком холодно или жарко, сердцебиение может снизиться критически;
Температура воздуха: чем она ниже, тем ниже сердцебиение. Такой явление обусловлено защитными процессами организма, они не имеют отношения к переохлаждению или обморожению;
Перестройка гормонального фона в подростковом возрасте. В период с 12-ти до 17-ти лет частота пульса может составлять от 30-ти до 200 ударов. Подобное происходит из-за «встряски» в период перестройки организма, его взросления;
Профессиональные занятия спортом. У многих спортсменов настолько хорошо прокачана сердечная мышца, а само оно имеет увеличенный объём, что создаются предпосылки для развития так называемого «синдрома атлетического сердца», при котором частота пульса не превышает 50-ти уд./мин
Стоит сказать, что подобное явление не очень полезно для здоровья из-за кислородного голодания мозга, а также высокого риска опухолей сердца злокачественной природы и инфарктов.
Кардиологические
Причины низкого давления и низкого пульса могут крыться в слабости такого жизненно важного органа, как сердце. Они возникают при следующих заболеваниях:
Снижение местного кровоснабжения — ишемия;
Ишемический некроз тканей миокарда из-за дефицита кровоснабжения — инфаркт миокарда;
Синдром сердечной недостаточности вследствие декомпенсированного нарушения функции миокарда;
Первичное поражение сердечной мышцы невоспалительной природы вследствие дистрофических и склеротических процессов в сердечных клетках — кардиомиопатия;
Воспалительные процессы сердечной мышечной оболочки инфекционного, аллергического или ревматического характера — миокардит;
Врождённые и приобретённые пороки сердца вследствие анатомических особенностей, формирования рубцов, сбоев насосной функции.
Токсикологические
Низкое давление и низкий пульс могут развиться вследствие взаимодействия с токсическими веществами при:
Острой интоксикации ядами на производстве, потреблении пищи, содержащей их, лучевой терапии;
Самолечении с приёмом фармакологических препаратов, не назначенных врачом;
Дефицит или переизбыток в организме калия, натрия, магния из-за приёма витаминных комплексов, не подходящих в том или ином случае;
Соблюдении диет, не включающих в себя важные для организма углеводы, белки, витамины;
Злоупотребление алкогольными напитками, табакокурение, потребление наркотиками.
Сопутствующие патологические состояния
Комплекс функциональных расстройств вследствие сбоев регуляции сосудистого тонуса ВНС — вегетососудистая дистония;
Сбои в работе эндокринной системы — заболевания ЩЖ, надпочечников, сахарный диабет;
Снижение уровня эритроцитов и гемоглобина в крови — малокровие;
Болезни органов дыхания, характеризующиеся сужением трахеи вследствие воспалительных процессов;
Тяжёлые заболевания инфекционной этиологии, характеризующиеся блокировкой рецепторов, контролирующих работу аорты, и клапанов;
Отёки, кровоизлияния, новообразования добро- и злокачественной этиологии в полости черепа.
Низкий пульс у пожилых связан с возрастными изменениями организма. Нередко он развивается из-за сопутствующих болезней или естественного замедления обменных процессов организма.
Ритмичность
В норме промежутки между ударами сердца должны быть одинаковыми. Такой пульс называют ритмичным. В норме человек не должен ощущать биения сердца в покое. Если биение сердца чувствуется, возможно у человека присутствует аритмия.
Она проявляется выпадением или появлением лишних ударов, увеличением или уменьшением интервалов между ними. При аритмии сердце как будто замирает или, наоборот, начинает биться слишком часто. Определить аритмию можно при помощи ЭКГ.
Наиболее часто диагностируются экстрасистолическая аритмия (экстрасистолия) и мерцательная аритмия.
Экстрасистолическая аритмия заключается в появлении лишних сердечных сокращений. Пациенты жалуются на ощущение замирания сердца, слабость, головокружение. Такое явление характерно для целого ряда заболеваний. В их числе — пороки развития сердца, ВСД, ишемия. Экстрасистолы могут свидетельствовать о наличии патологий внутренних органов, возникать при злоупотреблении табачными изделиями. Единичные появления лишних сердечных сокращений бывают у здоровых людей, но регулярные экстрасистолы являются основанием для обращения к врачу.
Мерцательная аритмия или фибрилляция предсердий характеризуется пульсовым дефицитом. При такой патологии частота сердечных сокращений не совпадает с пульсом. Мерцательная аритмия вызвана хаотическим подергиванием предсердий. Из-за этого желудочки сердца не могут сокращаться синхронно и в одинаковом ритме.
Мерцательная аритмия может быть эпизодической, длительной и хронической. Если патология возникает эпизодически, она может пройти самостоятельно. Люди с длительной (более недели) и хронической мерцательной аритмией нуждаются в медикаментозной терапии. Также для восстановления ритма сердца применяется специальная процедура — абляция или абляционная деструкция. Она заключается в воздействии на патологический участок электротоком.
При тяжелой аритмии, которая не поддается лечению, пациенту показана операция по установке кардиостимулятора или портативного дефибриллятора.
Как правильно измерять пульс?
Данная процедура может проводиться как врачом, так и самостоятельно в домашних условиях, используя автоматический тонометр с датчиком пульса или собственные пальцы. Данный метод называется пальпацией.
Чтобы избежать искаженных результатов, замеры стоит проводить в состоянии покоя, в положении сидя или лежа. Оптимальным является измерение ритма сердца после ночного сна, не вставая с постели. Не стоит измерять пульс сразу после еды, приема лекарств, прогулки, пребывания на холоде или жаре.
Традиционным способом является измерение пульса по артериям на запястье. Необходимо приложить указательный и средний пальцы к артерии и засечь время. Следует знать, что измерять пульс, прикладывая к запястью большой палец, неправильно.
Для точности результата время засекают на секундомере. Можно сосчитать пульсацию за минуту или воспользоваться методом 20 секунд. В течение этого времени замеряется пульс, после чего полученный результат умножают на три.
На каких участках тела можно измерять пульс?
Метод пальпации для определения частоты сокращений сердца применим не только на запястье, но и других участках тела:
- артерия в районе локтевого сгиба
- сонная артерия
- подмышечные впадины
- височная артерия
- область паха
- лучевая артерия.
Причины
Некоторые причины тахикардии включают:
- Адренергический шторм
- Анемия
- Беспокойство
- Мерцательная аритмия
- Трепетание предсердий
- Предсердная тахикардия
- AV-узловая возвратная тахикардия
- Синдром Бругада
- Раннее проявление циркуляторного шока
- Дизавтономия
- Упражнение
- Страх
- Гипогликемия
- Гиповолемия
- Гипертиреоз
- Гипервентиляция
- Узловая тахикардия
- Мультифокальная предсердная тахикардия
- Опосредованный кардиостимулятором
- Боль
- Феохромоцитома
- Синусовая тахикардия
- Недосыпание
- Наджелудочковая тахикардия
- Вентрикулярная тахикардия
- Синдром Вольфа – Паркинсона – Уайта
Связанные с наркотиками:
- Алкоголь
- Стимуляторы
- Каннабис (наркотик)
- Отмена препарата
- Трициклические антидепрессанты
- Нефопам
- Опиоиды (редко)
Когда делается КТГ
Применять КТГ можно уже начиная с 28-30-й недели беременности, однако получить качественную запись для правильной характеристики состояния плода можно только с 32-й недели, так как в этом сроке происходит становление цикла активность-покой, когда двигательная активность плода регулярно сменяется режимами отдыха. В среднем длительность сна плода составляет 30 мин, это нужно учитывать при проведении и оценке результатов исследования, чтобы избежать ошибочных выводов.
При нормальном течении беременности КТГ обычно проводят не чаще одного раза в неделю (в среднем – 1 раз в 10 дней). При осложнённой беременности, но благоприятных результатах предыдущих исследований, КТГ проводят с интервалом 5-7 дней, и при любых изменениях состояния женщины. При гипоксии плода исследование проводят ежедневно или через день до нормализации состояния плода или до принятия решения о необходимости родоразрешения.
Оптимальным временем суток для проведения кардиотокографического исследования плода, когда в наибольшей степени проявляется его биофизическая активность, является с 900до 1400 и с 1900до 2400 часов. КТГ нежелательно проводить натощак или в течение 1,5-2 часов после еды, а также во время или в течение часа после введения глюкозы. Если по каким-то причинам время записи не соблюдается, и при этом выявляются отклонения от нормального характера вариабельности сердечного ритма, повторное исследование необходимо провести с соблюдением этого правила. Это связано с тем, что организм плода напрямую зависит от матери, и изменение уровня глюкозы в её крови может влиять на его двигательную активность и способность реагировать на внешние раздражители.
Как происходит кардиотокография
При непрямом методе кардиотокография проводится в положении женщины на левом боку или в положении сидя. Выбор положения зависит от того, в каком положении женщины максимально хорошо прослушивается сердцебиение плода. Запись в положении на спине нежелательна из-за возможности сдавливания маткой магистральных кровеносных сосудов и, как следствие, получения неудовлетворительных данных теста. Наружный ультразвуковой датчик помещают на переднюю брюшную стенку женщины в месте наилучшей слышимости сердечных тонов плода, а тензометрический датчик накладывают в области правого угла матки. Средняя продолжительность записи КТГ составляет 40 минут, однако при получении удовлетворительных данных, время исследования можно сократить до 15-20 минут. При проведении функциональных проб идёт базовая запись (10 минут) плюс время выполнения теста.
Во время родов КТГ проводится не менее 20 минут и/или на протяжении 5 схваток. При изменениях состояния роженицы и плода длительность исследования определяется врачом.
По способу получения информации кардиотокография подразделяется на два типа и включает следующие разновидности:
Нестрессовая кардиотокография
- Нестрессовый тест — проводится запись сердечной деятельности плода в естественных условиях его обитания с регистрацией шевелений и отметках о них на кардиотокограмме.
- Шевеления плода – метод определения двигательной активности плода опосредованно через изменения тонуса матки. Используется при отсутствии датчика регистрации движений.
Стрессовая кардиотокография (Функциональные пробы) применяется при неудовлетворительных результатах нестрессового теста для дополнительной диагностики:
Тесты, моделирующие родовой процесс:
- Окситоциновый стрессовый тест. Вызывают схватки путём внутривенного введения раствора окситоцина и наблюдают за реакцией сердцебиения плода на возникшие сокращения матки.
- Маммарный тест (проба со стимуляцией сосков, эндогенный стрессовый тест). Схватки вызываются раздражением молочных желез путём покручивания сосков пальцами. Раздражение сосков производит сама беременная женщина до появления начала схваток, о котором судят по показаниям кардиотокографа. Данный метод более безопасен по сравнению с предыдущим и имеет меньше противопоказаний.
Воздействующие непосредственно на плод:
- Акустический тест – определение реакции сердечной деятельности плода в ответ на звуковой раздражитель.
- Атропиновый тест (в настоящее время не применяется).
- Пальпация плода – производят ограниченное смещение предлежащей части плода (головки или тазового конца) над входом в малый таз.
Функциональные пробы, изменяющие параметры маточного и плодового кровотока (сейчас практически не применяются)
Рефлекторные пробы – реакция сердечной деятельности плода в ответ на раздражитель, которая обусловлена нервно-рефлекторными связями между организмом матери и плода (применяются редко).
Почему ЭКГ позволяет судить о состоянии сердца
Человеческое сердце – это, по сути, насос, обеспечивающий движение крови. Для этого сердечная мышца то сокращается, то расслабляется. Частота сокращения сердца образует сердечный ритм. Здоровое сердце сокращается через одинаковые промежутки времени, причем продолжительность этого промежутка также должна укладываться в норму, которая зависит от возраста. Нормальная частота пульса в покое обычно лежит в диапазоне от 60 до 100 ударов в минуту. У детей младше 12 лет нормальными будут более высокие показатели (так, например, в возрасте до 1 года среднее значение – 130 ударов в минуту). С возрастом пульс замедляется: у людей преклонного возраста нормальным является пульс 60-65 ударов в минуту.
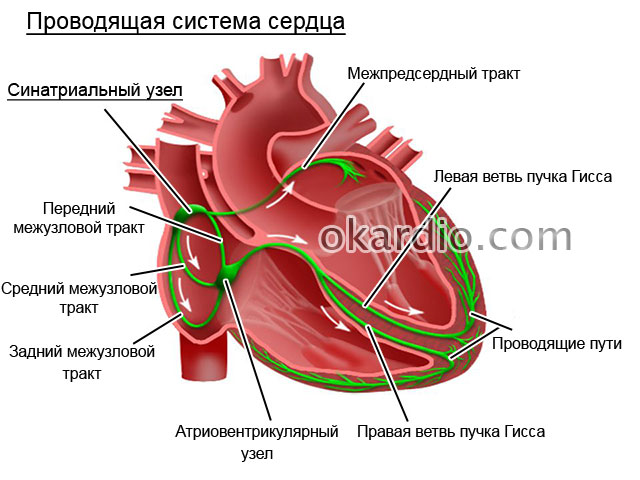
Сокращение сердечной мышцы регулируется электрическими импульсами, вырабатываемыми в самом сердце. Основная роль принадлежит группе клеток, образующих так называемый синусовый узел, находящийся в правом предсердии. Именно он генерирует импульсы, которые в норме задают сокращение сердца. При этом биоэлектрический механизм сердца устроен таким образом, что мышцы предсердий сокращаются практически одновременно, проталкивая кровь в желудочки сердца, а мышцы желудочков сокращаются тоже единовременно, но с опозданием относительно предсердий примерно в одну десятую секунды. Это время необходимо для того, чтобы желудочки наполнились кровью. Любое нарушение этого сложного и выверенного механизма генерации и распространения электрических импульсов приводит к нарушениям работы сердца, проявляющихся в виде симптомов сердечных заболеваний. И наоборот, патология сердца сказывается на точности работы биоэлектрического механизма . Поэтому при возникновении симптомов сердечных заболеваний, прежде всего, делается ЭКГ.
Тахикардия
Тахикардия означает увеличение частоты сердечных сокращений. Нормальная частота сердечных сокращение колеблется между 60-90/мин. Следовательно, при тахикардии частота сердечных сокращений составляет более чем 90 сокращений за минуту. За работу сердца отвечает синоатриальный узел, которые создает электрические импульсы в специализированном скоплении клеток и обеспечивает их распространение в сердце так, чтобы сердечная мышца сокращалась. Импульсы проводит так называемые водитель ритма сердца. Синоатриальный узел регулируется нервной системой и некоторыми гормонами.
Диагностика сердечной недостаточности
Электрокардиография (ЭКГ) помогает врачам выявлять признаки гипертрофии и недостаточности кровоснабжения (ишемии) миокарда, а также различные аритмии.
ЭКГ с нагрузкой — особая модификация велосипеда (велоэргометрия) или «бегущая дорожка» (тредмил) — дают информацию о резервных возможностях насосной функции сердца.
Эхокардиография (ЭхоКГ). С помощью этого метода можно не только установить причину сердечной недостаточности, но и оценить сократительную функцию желудочков сердца.
Рентгенологическое исследование органов грудной клетки при сердечной недостаточности выявляет застой крови в малом круге кровообращения и увеличение размеров полостей сердца (кардиомегалия).
Радиоизотопные методы исследования сердца, в частности, радиоизотопная вентрикулография, позволяют с высокой точностью у больных сердечной недостаточностью оценить сократительную функцию желудочков сердца, объем вмещаемой ими крови. Данные методы основаны на введении и последующем распределении в организме радиоизотопных препаратов.
Позитронно-эмиссионная томография – ПЭТ — позволяет с помощью специальной радиоактивной «метки» выявлять зоны жизнеспособного миокарда у больных сердечной недостаточностью.
Поддержка кровообращения
При сердечно-легочной реанимации кровообращение поддерживается путем ритмичных нажатий на грудную клетку, также известное как непрямой массаж сердца.Животным, имеющим явные повреждения грудной клетки, непрямой массаж сердца делать не следует.
Ваша цель – обеспечить приток крови к сердцу и головному мозгу в объеме, достаточном для поддержания их деятельности. Выбор методики массажа зависит от количества людей, оказывающих помощь, и размеров животного.
Поддержание кровообращения должно сочетаться с искусственным дыханием:• при оказании помощи в одиночку следует чередовать два последовательных вдоха с пятью нажатиями на грудную клетку• если реанимацию проводят двое, один человек выполняет только искусственное дыхание (15-20 вдохов в минуту). Второй осуществляет массаж грудной клетки как описано ниже:
Мелкие собаки (100 нажатий в минуту):• одной или обеими ладонями обхватывают грудную клетку снизу либо сверху, при этом животное должно лежать на боку • грудную клетку сжимают в центре, не обязательно над сердцем• сосредоточьте давление на одной точке. При грубом нажатии можно сломать ребра. Следите, чтобы из-за волнения вы не сдавливали грудную клетку слишком сильно.
Средние или крупные собаки (100 нажатий в минуту):• уложите животное на бок и встаньте у него за спиной. Во время массажа можно прижать животное ногой или бедром, чтобы обеспечить его неподвижность• выпрямите руки, сцепите пальцы обеих ладоней в замок и положите ладони на грудную клетку. Помните, надавливание на грудную клетку в области сердца не так эффективна, как сжимание грудной клетки на том участке, где ее ширина максимальна;• начинайте массаж в темпе 100 нажатий в минуту;• не сдавливайте клетку больше, чем на половину объема. Ребра можно сломать!
Основные приемы реанимации следует выполнять уже в пути в ветеринарную клинику, потому, что далее потребуются специальные реанимационные мероприятия и поддерживающее лечение, возможные только в условиях клиники.
Следует понимать, что даже в случаях, когда реанимацию осуществляют вовремя и правильно, случается, что ее приемов оказывается недостаточно для поддержания жизни головного мозга и предотвращения смерти, даже если удается восстановить сердечную и дыхательную деятельность.
Характеристики ритма сердца и их значение
При измерении пульса для оценки работы миокарда учитывают частоту и ритмичность.
Частота
Частота — количество сердцебиений за единицу времени. Пульс может измеряться в покое или под нагрузкой. Среднестатистические показатели для взрослых людей в возрасте от 18 до 50 лет составляют 60-80 ударов в минуту. Отклонения от нормы в большую и меньшую стороны называются тахикардия и брадикардия.
Тахикардия
Если частота пульса в покое превышает 100 ударов/мин, такое явление называют тахикардией. Она может возникать вследствие патологии и по естественным причинам. Учащенное сердцебиение в покое у здоровых людей наблюдается при повышении температуры, в стрессовой ситуации, из-за переутомления, при нахождении в жарком и влажном помещении, резком изменении положения тела. Патологические причины тахикардии связаны с болезнями сердечно-сосудистой системы, эндокринными нарушениями, алкогольной и наркотической зависимостью, болезнями нервной системы, нарушением кровообращения, злоупотреблением табачными изделиями, энергетическими напитками, приемом мочегонных средств, препаратов на основе кофеина.
Ярко выраженная тахикардия, при которой частота пульса без нагрузки увеличивается до 200-250 ударов, свидетельствует о серьезных патологиях, включая предынфарктное состояние, инфаркт миокарда. Это опасное для жизни состояние, при котором человеку необходимо обратиться к врачу.
Учащенное сердцебиение негативно влияет на работу сердца и общее самочувствие, может сопровождаться скачками артериального давления, болями в груди, одышкой, чувством сильной тревоги. Тахикардия требует обязательной диагностики для выяснения причины и подбора терапии.
Брадикардия
Если частота сердечных сокращений ниже нормы, это явление называют брадикардией. У взрослых людей брадикардию диагностируют, если частота пульса составляет менее 50 ударов в минуту. При отсутствии сердечных и других заболеваний физиологическая брадикардия может диагностироваться у хорошо тренированных людей, профессиональных спортсменов. При регулярных тренировках сердце приобретает способность прокачивать нужный объем крови за меньшее количество сокращений.
Также редкое сердцебиение может наблюдаться при гипотиреозе — дефиците гормонов щитовидной железы. С брадикардией сталкиваются пациенты с ишемической болезнью сердца, эндокардитом, другими сердечными заболеваниями, нарушениями в работе вегетативной нервной системы, хроническими болезнями органов пищеварения. При нарушении кислотно-щелочного баланса может замедляться пульс в связи с дисбалансом электролитов. Как правило, у пациента обнаруживается повышенный уровень калия.
Также к замедлению пульса приводит прием некоторых видов медикаментов, состояние сильного испуга или шока.
Если частота пульса снижается до 50 ударов в минуту и меньше, это негативно влияет на самочувствие и в ряде случаев представляет угрозу для жизни
При брадикардии пациент чувствует себя неважно из-за слабости, головокружения, тошноты, потливости. В таком состоянии нарушается кровоснабжение органов и тканей
Если пульс падает ниже 40 ударов в минуту, развивается кислородное голодание, пациент может потерять сознание. При признаках гипоксии человек нуждается в медицинской помощи.
Для лечения брадикардии применяют лекарственные препараты, физиотерапию. Если патология вызвана врожденным пороком или заболеванием сердца, рассматривается вопрос об установке кардиостимулятора.