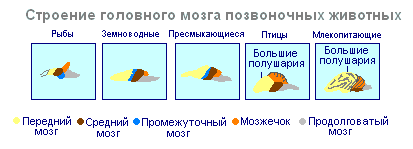
Демиелинизирующие заболевания
Содержание:
- Распространенные заболевания
- 1) Рассеянный склероз (РС)
- Как будет построено обследование при обнаружении очагов демиелинизации в головном или спинного мозге
- Психотерапия при рассеянном склерозе и других аутоиммунных нарушениях
- Как проявляется
- 3.Симптомы и диагностика демиелинизирующих заболеваний
- Интоксикация организма. Снятие интоксикации. Как снять интоксикацию?
- 3) Острый диссеминированный энцефаломиелит
- Контрактуры
- Принципы диагностики
- Наши врачи
- Правила лечения
- Возможности профилактики
- Методы лечения
Распространенные заболевания
Рассеянный склероз – демиелинизирующее, аутоиммунное заболевание с хроническим течением, поражающее главные элементы нервной системы (головной и спинной мозг). В ходе прогрессирования патологии происходит замещение нормальных мозговых структур соединительной тканью. Очаги появляются диффузно. Средний возраст пациентов составляет 15-40 лет. Распространенность – 30-70 случаев на 100 тысяч населения.
Геморрагический лейкоэнцефалит, протекающий в острой форме, развивается вследствие повреждения мелких элементов сосудистой системы. Часто определяется как постинфекционное осложнение с выраженной аутоиммунной реакцией. Характеризуется быстрым прогрессированием воспалительного процесса и многочисленными очаговыми поражениями мозговой ткани, сопровождается отеком мозга, появлением очагов кровоизлияния, некрозом.
Предшественником патологии обычно являются заболевания верхних дыхательных путей инфекционной этиологии. Спровоцировать болезнь также могут вирусы гриппа и Эпштейна-Барр или сепсис. Обычно приводит к летальному исходу. Смерть наступает из-за отека мозга в течение 3-4 дней с момента появления первых симптомов.
Для некротизирующей энцефалопатии, протекающей в острой форме, свойственно многоочаговое, симметричное поражение структур головного мозга демиелинизирующего характера. Сопровождается отеком тканей, некрозом и возникновением очагов геморрагии. В отличие от геморрагического лейкоэнцефалита, не обнаруживаются клетки, указывающие на воспалительный процесс – нейтрофилы.
Часто развивается на фоне вирусной инфекции, проявляется эпилептическими припадками и помрачением сознания. В цереброспинальной жидкости отсутствует плеоцитоз (аномально повышенная концентрация лимфоцитов), увеличена концентрация белковых соединений. В сыворотке крови выявляется повышенная концентрация аминотрансферазы. Развивается спорадически (единично) или вследствие наследственной генной мутации.
Псевдотуморозная демиелинизация проявляется общемозговой и очаговой церебральной симптоматикой. В 70% случаев сопровождается отеком мозгового вещества с повышением значений внутричерепного давления. Очаги демиелинизации обнаруживаются в белом веществе в ходе исследования МРТ головного мозга с использованием контрастного вещества.
Склероз Бало (концентрический) проявляется болями в области головы, патологическим изменением поведения, когнитивными расстройствами, эпилептическими приступами, гемисиндромами (неврологические нарушения в одной половине тела). Течение патологии клинически напоминает развитие внутримозговой опухоли. Очаги поражения ткани чаще наблюдаются в белом веществе.
В цереброспинальной жидкости обнаруживается лимфоцитарный плеоцитоз, повышенная концентрация белковых соединений. Нередко наблюдается присутствие олигоклональных антител в меньшем количестве, чем при обычном рассеянном склерозе. МРТ-исследование показывает типичные для рассеянного склероза .
На снимках отчетливо видны множественные кольцевидные очаги демиелинизации в белом веществе, чаще в лобных долях головного мозга, окруженные характерными участками ремиелинизации (восстановления нормального миелина). В большинстве случаев наступает летальный исход в течение нескольких недель или месяцев острого течения патологии. При ранней диагностике прогноз более благоприятный.
1) Рассеянный склероз (РС)
Это самая часто встречаемая патология среди демиелинизирующих заболеваний ЦНС; в мире приблизительно 2.1 миллиона человек больны рассеянным склерозом. Заболеваемость рассеянным склерозом лежит в границах от 2 до 150 больных на 10000 человек, в зависимости от региона.
Этиопатогенез
Считается что РС автоиммунное заболевание, которым страдают люди с генетической предрасположенностью, под действием внешних факторов. Повреждение образуется в результате того, что иммунная система организма атакует структуры собственной нервной системы. Обычно очаги повреждения локализованы в белом веществе головного мозга, перивентрикулярно, в стволе, базальных ганглиях и спинном мозге, а так же, не редко поражают зрительные нервы.

При РС поражены олигодендроциты – клетки, которые образуют миелин. Параллельно демиелинизирующему процессу, происходит воспалительная реакция, в которой участвуют Т лимфоциты, пересекая гематоэнцефалический барьер. Т лимфоциты атакуют миелин – это является триггером, запускающим воспалительную реакцию, в которую вступает множество цитокинов и антител. Доказано, что параллельно с Т лимфоцитами, в патологической реакции участвуют Б лимфоцыты.
Диагностика
Диагностика болезни сравнительно затруднительна ввиду того, что симптоматика похожа на другие заболевания. Разработаны диагностические критерии (McDonald criteria), которые были пересмотрены в 2010 году. Критерии основаны на клинической картине, лабораторных и радиологических данных.
Радиологические критерии заболевания, основаны на распространении процесса в пространстве и динамике, следовательно, в один момент диагноз установить не всегда возможно, иногда даже приходится проводить повторные МРТ. В пунктате спинномозговой жидкости можно обнаружить олигоклональные антитела (IgG) которые указывают на хронический воспалительный процесс. У 85% пациентов с РС в крови находят олигоклональные антитела.
Клиническая картина
Симптоматика при РС зависит от локализации очагов повреждения в ЦНС. Классическими симптомами считается межъядерная офтальмоплегия, симптом Лермитта, нарушения чувствительности проводникового типа, пирамидальная симптоматика, нейрогенный мочевой пузырь, оптический нейрит. Появление симптомов не прогнозируемо и в основном колеблется в диапазоне от 24 часов и более. Обычно симптоматика редуцируется медленно, ремиссии могут быть не полными. Любая инфекция, может спровоцировать псевдорецидив.
Существует клиническая классификация течения рассеянного склероза. Основываясь на нее, назначают лечение.
РС подразделяют на:
- рецидивирующее ремитирующее течение – обострения с полной/частичной ремиссией, между обострениями стабильное течение (50% в течении 10 лет переходят в вторично прогрессирующую форму);
- Вторично прогрессирующее течение – вначале рецидивирующее ремитирующее течение, за которой следует стабильно прогрессирующее ухудшение симптоматики, на фоне, или без обострений;
- Первично прогрессирующее течение – до 15% пациентов, без ремиссий, начиная с первого симптома;
Лечение
РС не является излечимым заболеванием.
Различают лечение острых эпизодов, иммуномодулирующую терапию, симптоматическое лечение и реабилитацию.
Лечение направленно на уменьшение воспалительного и демиелинизрующего процессов, на отдаление следующего рецидива и замедления прогрессирования инвалидности.
Для лечения обострений используют метилпреднизолон 1000мг / 3-5 дневным курсом в зависимости от тяжести обострения. В некоторых случаях, когда метилпреднизолон не даёт терапевтического эффекта, применяется плазмаферез.
В целях иммуномодулирующей терапии применяются медикаменты, которые снижают частоту рецидивов в случае рецидивирующе ремитирующего течения заболевания. К этой группе медикаментов пренадлежат: Interferon beta 1a (Avonex, Rebif); Interferon beta 1b (Betaferon, Extavia); glatiramer acetate (Copaxone); В целях иммуносупресивной терапии применяются: Natalizumab (Tysabri); Mitoxantrone.
Существую определённые критерии, соответствуя которым, по решению консилиума пациент может получить оплаченное государством медикаментозное лечение.
Как и у всех других, у этих медикаментов есть свои побочные эффекты, из-за которых пациент может отказаться принимать их.
Лечение РС – это командная работа, в которой следует принимать участие неврологу, нейрорадиологу, нейроофтальмологу и реабилитологу.
a
Как будет построено обследование при обнаружении очагов демиелинизации в головном или спинного мозге
Прояснить ситуацию помогут:
- Детальный неврологический осмотр. Для рассеянного склероза и других демиелинизирующих заболеваний характерны вполне определенные симптомы. Эти нарушения рефлексов, чувствительности, координации, гнозиса, праксиса и т.д. по определенной схеме. Неврологический осмотр помогает сузить круг поисков, сократить время обследования и снизить расходы на диагностику.
- Лабораторное обследование. Это анализы на нейроинфекции, аутоиммунные заболевания, иммунологические исследования. Обычно это несколько исследований из приведенных на этой странице.
- Исследование вызванных потенциалов входит в стандарт обследования при демиелинизирующих заболеваниях, в т.ч. при подтверждении диагноза рассеянного склероза.
- Электронейромиография (ЭНМГ) – это набор методов исследования проведения нервного возбуждения по проводящим путям нервной системы (головной мозг – спинной мозг – периферические нервы – мышцы). Часто именно ЭНМГ вносит окончательную ясность в диагноз при обнаружении очагов демиелинизации в головном мозге или спинном мозге.
 |
 |
| Клинический осмотр неврологом при подозрении на рассеянный склероз. Проверка рефлексов, чувствительности, координации и т.д. |
Если очаги демиелинизации активны (накапливают контраст), если нарастает неврологическая симптоматика – мы предложим лечение немедленно. В этой ситуации нужно срочно остановить разрушение головного и/или спинного мозга. В процессе лечения будем уточнять диагноз, и как только диагноз будет ясен – предложим Вам плановое лечение, исходя из результатов диагностики. Если на текущий момент активной демиелинизации нет – есть время спокойно разобраться в происходящем. Полученные данные исследований помогают понять причину демиелинизации и ложатся в основу схемы лечения.
Имеет ли практический смысл определять содержание основного белка миелина и антитела к миелину? Обычно не имеет. Почему:
- При инфекционном, ревматическом и даже травматическом поражении нервной системы может разрушаться миелин, потребуется его утилизация, и антитела к его белкам могут повыситься естественным образом. Дифференцировать диагноз в этих случаях достоверно невозможно.
- Иммунная агрессия может быть направлена не против основного белка миелина, а против других его белков (возможно сразу нескольких), молекулярное строение которых довольно различно. В этом случае высокого уровня антител к основному белку миелина не будет, несмотря на текущую демиелинизацию.
Более информативными исследованиями будут: исследование ликвора на олигоклональный IgG, анализ крови на антинейрональные антитела.
Психотерапия при рассеянном склерозе и других аутоиммунных нарушениях
Работа с психологом при восстановительном лечении проходит в двух направлениях:
- Восстановление нервной системы
- Восстановление корректной работы иммунитета.
Любое напряжение нервной системы, связанное с эмоциональными переживаниями, расценивается нашим организмом как необходимость приготовиться к физическому отражению опасности – убегать, прятаться или нападать. Даже если мы этого не собираемся делать.
Иммунная система тоже участвует в мобилизации при психическом стрессе, активируется на случай, если в предполагаемой атаке будут повреждены кожные покровы, и начнется внедрение микробов. Нормальная стрессорная реакция, по своей природе, кратковременное состояние. В норме стресс быстро разрешается и завершается. Если стресорная реакция превратилась из кратковременной (нормальной) в постоянную (патологическую), происходит две «поломки»:
- Иммунная система становится настолько активной, что может проявлять агрессию к тканям собственного организма (аутоиммунная агрессия);
- Иммунная система слабо отвечает на внедрение микробов.
Мы часто встречаем у наших пациентов разного рода тревожные состояния и состояния нервного истощения, часто видим, что активность демиелинизации подогревается избыточной активностью нервной системы, постоянной выработкой гормонов стресса, нарушением сна. Когда нервную систему удается привести в состояние покоя, интенсивность процесса демиелинизации снижается – это позволяет обойтись меньшим количеством лекарств и сроком приема.
Наиболее часто нервному истощению подвержены люди с определенным свойствами характера: тонкие и чувствительные, но в тоже время с сильной волей и самоконтролем. Стресс у людей такого клада запускаются легко, а выхода и разрешения не находит. Долгое застревание в негативных эмоциях нарушает работу нервной и иммунной систем.
Мы используем медикаменты, когда необходимо, но такое лечение хорошо лишь на первых порах, научить нервную систему утилизировать тревогу и стресс, не повреждая себя – это вполне разрешимая задача. Поэтому в нашей клинике есть психотерапевтическая служба.
Каждый из нас уникален. Не каждый метод подходит каждому пациенту, не каждый психотерапевт – каждому человеку. В нашей клинике работают профессионалы и вы можете выбрать, того специалиста, который вам нравится.
Метод психотерапии, вплоть до гипноза, обсуждается и согласуется между пациентов и психотерапевтом.
Вы сможете самостоятельно использовать полученные навыки для самопомощи, дальнейшего развития и совершенствования. Полученные знания можно использовать в самых разных областях жизни и профессиональной деятельности.
Если Вы живете в другом городе – возможно общение с психотерапевтом по интернету.
Когда ждать результатов? Обычно для получения результата требуется от 4 до 10 занятий. Скорость и эффективность работы зависит от способностей пациента и его мотивации.
Как проявляется
Для рассеянного склероза характерны рецидивы, когда симптомы появляются, и ремиссии – когда они исчезают. Признаки у людей проявляются по-разному: у двух больных могут быть различные симптомы, не похожие друг на друга, но у обоих будет диагностирован РС. Поэтому рассеянный склероз прозвали еще “болезнью с тысячью лиц”. Это создает проблемы врачам в плане диагностики. Например, в отчете 2017 года сообщается, что пятой части женщин в Европе, прежде, чем они получили диагноз РС, диагностировали другие заболевания.
Распространенные симптомы:
- Усталость и недомогание. Больные РС описывают свое недомогание как чувство полного истощения, когда нет сил делать даже самые простые вещи: чистить зубы, варить кофе, одеваться. Недомогание усиливается к концу дня и в жаркую погоду
- Снижение остроты зрения. У 25% больных нарушение зрения и цветового восприятия в одном глазу – один из первых признаков рассеянного склероза. При движении глазами в них может появиться боль и световые вспышки
- Нарушение чувствительности. Проявляется онемением и чувством покалывания в разных участках тела. Длится от нескольких дней до нескольких недель
- Мышечные нарушения. Проявляются болезненными мышечными спазмами. В результате мышцы становятся твердыми – это вызывает дискомфорт и замедляет движение руками и ногами
- Двигательные нарушения. Проявляются нарушением координации и поддержкой равновесия, дрожанием конечностей, неуклюжестью в движениях, человек становится будто неаккуратным
- Боль. При рассеянном склерозе бывает двух видов: нейропатическая и мышечная. Нейропатическая боль возникает из-за повреждения нервных окончаний, проявляется чувством покалывания и жжения на лице, руках и ногах. Мышечная боль возникает из-за спазма мускулатуры, чаще всего мускулатуры спины
- Головокружение, головные боли, нарушение речи.
Симптоматика при РС также охватывает когнитивную сферу – мышление, внимание и память. Больные часто говорят, что их мысли стали неупорядоченными, им стало труднее доводить до конца начатое дело
Больные описывают свое состояние как “мозговой туман”, из-за которого они не могут нормально думать. Рассеивается внимание, возникают трудности с концентрацией.
Возникают проблемы с памятью: людям с рассеянным склерозом труднее запоминать и обучаться новому. При этом долгосрочная память не нарушается. Биографическая и процедурная памяти, которые отвечают за воспоминания прошедших событий и воспроизведение механических действий, например, игра на гитаре или вождение автомобиля, сохраняются. Однако нарушения когнитивной сферы, в том числе памяти, при рассеянном склерозе возникают редко и обычно вызваны другими патологиями.
Если у человека возникает забывчивость, он не может вспомнить, куда положил ключи, что кушал на завтрак или о чем говорил минуту назад, возможно, это связано с возрастными изменениями головного мозга или другими неврологическими заболеваниями, например, деменцией или болезнью Альцгеймера.
Клиническая картина также может включать депрессию, , , нарушение работы и кишечника, включая диарею.
3.Симптомы и диагностика демиелинизирующих заболеваний
Клиническая картина различных демиелинизирующих заболеваний сильно варьирует, поскольку зависит от локализации патологического процесса и объёма вовлечённых в него нервных тканей.
Существенным фактором также является характер течения, которое может быть острым монофазным, прогрессирующим или ремитирующим.
Кроме того, степень клинических проявлений находится в зависимости от числа очагов разрушения миелина. Различают монофокальные, мультифокальные и диффузные демиелинизирующие процессы.
Патология, связанная с разрушением миелина, может проявляться следующими симптомами:
- парезы;
- спастические параличи;
- эпилептический синдром;
- психозы;
- атаксия, гиперкинез;
- деменция;
- снижение остроты зрения;
- псевдобульбарный синдром;
- гидроцефалия.
Наличие этих нарушений в любом сочетании позволяет предположить наличие демиелинизирующей патологии того или иного типа.
Диагностика ДЗ опирается на МРТ и электромиографию. При поражении центральной нервной системы наиболее информативна магниторезонансная томография, позволяющая выявить очаги разрушения миелина диаметром от 3 мм. Электромиография показательна при периферическом поражении.
Также проводятся иммунологические и генетические исследования с целью оценки роли наследственного фактора в развитии патологии.
Интоксикация организма. Снятие интоксикации. Как снять интоксикацию?
Интоксикация – это болезненное состояние, связанное с отравлением каким-либо вредным веществом (токсином), пагубно влияющее на состояние нервной системы, печени и т.д. Интоксикация может быть связана с попаданием токсина из внешней среды (употребление внутрь, вдыхание паров и др.) или образование его внутри организма при различных заболеваниях. Многие токсины приводят к гибели: периферических нервов (токсическая полинейропатия); вещества головного мозга (токсическая энцефалопатия); спинного мозга (токсическая миелопатия). Лечение токсических поражений (интоксикации) нервной системы в нашей клинике предполагает детоксикацию и лечение, направленное на восстановление работоспособности нервной системы. Часто используемые для детоксикации препараты:
- Детоксиканты,
- ноотропы,
- Антиоксиданты,
- витамины (при интоксикации алкоголем, свинцом, марганцем и т.д. бывает показано введение витаминов через капельницу),
- восстановительное лечение после интоксикации.
Детоксикация – выведение из организма вещества, вызвавшего токсическую энцефалопатию и введение лекарственных препаратов
- Алкоголь при регулярном употреблении приводит к страданию периферических нервов рук и ног (алкогольная полинейропатия) и головного мозга (алкогольная энцефалопатия). Подробнее про интоксикацию алкоголем.
- Свинец вызывает психическое возбуждение, нарушение памяти и интеллекта, боли в мышцах и суставах, повреждение нервных клеток спинного мозга с и другие нарушения. Отравление характерно при контакте с некоторыми сортами бензина, парами, содержащими свинец (испарения аккумуляторов и расплавов свинца).
- Марганцевая энцефалопатия развивается обычно после употребления эфедрона – кустарно изготовленного наркотического препарата, содержащего большое количество марганца. Характерен паркинсонизм, с нарушением координации движений, тремором конечностей, затруднениями при изменении положения тела, вплоть до полного обездвиживания.
- Длительное воздействие металлической ртути приводит к характерному сочетанию мозжечковых симптомов со ртутным эретизмом (раздражительность, снижение памяти, бессонница, патологическая пугливость и конфузливость). Иногда развивается психоз с психическим возбуждением (делирий). Он был впервые описан у рабочих, занятых на производстве фетровых шляп, и даже получил название “болезнь сумасшедшего шляпника”. У лиц с некоторыми особенностями иммунитета низкие дозы ртути из зубных пломб могут вызывать патологические иммунные реакции, но данных на этот счет пока недостаточно.
- Интоксикация при болезнях почек и печени связана с повышенным образованием и/или недостаточным выведением продуктов обмена веществ. Накопившиеся вредные продукты обмена могут причиной повреждения периферических нервов и головного мозга.
- Интоксикация при инфекционных болезнях обусловлена образованием токсинов в результате деятельности болезнетворных микробов и разрушения клеток организма.
3) Острый диссеминированный энцефаломиелит
Острый диссеминированный энцефаломиелит (ADEM от англ. Acute disseminated encephalomyelitis)развивается после перенесённой инфекции или вакцинации. У болезни монофазное течение, но у 25% могут быть рецидивы. Заболеваемость составляет 0.4-0.8 больных на 100000, смертность до 5%, полная ремиссия происходит у 50-70%. Для болезни характерны сезонные пики заболеваемости зимой и весной.
Патология
Патогенетические механизмы этого демиелинизирующего заболевания до конца не изучены, не смотра на большое количество иммунологических сдвигов констатированных в процессе изучения болезни. Изучение болезни, в основном, опирается на наблюдения экспериментальных моделей болезни. При ADEM образуется обширное воспаление белого и серого вещества мозга, перивенозной локализации со сливающимися очагами демиелинизации. Инфильтрат состоит из макрофагов/моноцитов и лимфоцитов. В последних исследованиях обнаружено, что перивенозная демиелинизация связанна с активацией микроглии коры без потери миелина. Макроскопически наблюдается отёк мозга, а микроскопически – гиперэмия, отёк эндотелия, инфильтрация стенки сосудов и периваскулярный отёк.
В отличии от РС, в патогенез ADEM вовлечены про и антивоспалительные цитокины и гемокины: IL-1beta, 2, 4, 5, 8, 10; TNF-alfa, IFN-gamma.
Клиническая картина
В анамнезе перенесённая в последние дни-недели инфекция или эпизод с повишенной температурой; или вакцинация. Нейрологическая симптоматика нарастает быстро, в течении 2-30 дней после инфекции или вакцинации, но полностью не доказана роль инфекции или вакцинации как триггера заболевания.
Клинически, наблюдаются общие симптомы: высокая температура, цефалгия, менингизм, которые появляются перед началом очаговой ЦНС симптоматики. Классические ADEM симптомы – это энцефалопатия, судорожный синдром, двусторонний оптический нейрит и симптоматика в зависимости от локализации очагов поражения в ЦНС.
Диагностика
В спинномозговой жидкости классически выявляется плеоцитоз (100/3), олигоклональные антитела негативны, высокая концентрациябазового миелинового протеина (MBP).
На МРТ визуализируются обширные очаги поражения белого вещества головного и спинного мозга. Классически повреждения локализованы субкортикально и в центральной части белого вещества. Есть свидетельства о локализации повреждений так же, в сером веществе коры головного мозга и базальных ганглиях при ADEM.
Лечение
Стероиды: Метилпреднизолон 20 мг/кг/день 3-5 дней, иногда продолжая Преднизолон п/о, постепенно снижая дозу, в течении 4-6 недель.
IVIG: альтернативный метод лечения, дозировка 0.4-2 г/кг и/в2-3 дня.
Плазмаферез: используется как последнее средстро для лечения ADEM, когда пациент не реагирует на метилпреднизолон в высоких дозах. Плазмаферез улучшает клинику, но нет доказательств, того, что применение этого метода на ранних стадиях эффективно.
Контрактуры
Контрактура – это ограничение подвижности в суставе, сопровождающееся болью. При заболеваниях нервной системы к контрактурам приводит, в основном, спастичность мышц конечностей или длительное обездвиживание.
Мягкие ткани опорно-двигательного аппарата нуждаются в постоянном движении и не переносят долгого бездействия. При контрактуре ограничивается движения в суставе, вплоть до полной его неподвижности (анкилоз). При полном анкилозе возможно только хирургическое лечение
Именно поэтому важно начать разработку контрактуры как можно раньше
В нашей клинике мы предложим Вам курс нехирургического восстановительного лечения:
- Лечение спастичности;
- Введение препаратов с противорубцовым, противосклеротическим эффектом в виде инъекций (Лонгидаза) или электрофореза (Карипазим, Карипаин);
- Разработка сустава и гимнастика;
- Специальные виды массажа и самомассажа.
В лечении контрактур лучше всего работает локальное введение препаратов, размягчающих и рассасывающих рубцы в сочетании с гимнастикой, массажем, остеопатией и другими методами разработки суставов. Из рассасывающих препаратов, на данный момент, мы чаще всего применяем препарат Лонгидаза. Лонгидазу можно вводить один-два раза в неделю, и она достаточно хорошо работает. Обычно Лонгидаза вводится локально в область склерозированной суставной капсулы или укороченной мышцы.
К применению Лонгидазы есть определенные противопоказания, как правило, это локальные воспалительные процессы в суставе или мышце, куда планируется инъекция. Но в любом случае лечение контрактуры проводится с участием врача.
Если есть контрактура на фоне спастичности – то во многих случаях можно вводить Лонгидазу вместе с биофармакопунктурой. Эффективность лечения контрактур зависит от того, насколько контрактура долго существует, насколько она тяжела а так же от того, насколько упорно Вы готовы делать физические упражнения для разработки контратуры.
Электрофорез карипазима (карипаина)
Карипаин и Карипазим – это ферментные препараты, обладающие сильным рассасывающим действием на рубцы и положительно влияющие на эластичность хряща и связок.
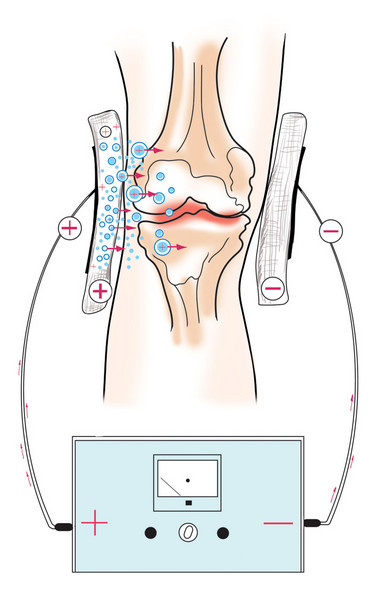 Слабый электрический ток проводит ионы лекарства через кожу в сустав
Слабый электрический ток проводит ионы лекарства через кожу в сустав
Под дейсвием лекарства сустав становится эластичнее, рубцы в суставе и вокруг него начинают рассасываться. В этот период мы начинаем разработку сустава с помощью специальных гимнастик, массажа, мануальной терапии и остеопатии. Процедуры нужно выполнять ежедневно около месяца. Мы научим Вас или Ваших близких их самостоятельному выполнению.
Обязательно просите у доктора «домашнее задание», потому что для успешного лечения контрактур нужно не только ходить на процедуры к врачу, но и самому делать специальные упражнения дома или на работе.
Разработка сустава и гимнастика
Перед началом процедур желательно убедиться, что кости, образующие сустав, не имеют повышенной хрупкости. Для этого выполняется рентгеновский снимок.
Правильный подходом является постепенная ненасильственная разработка. Форсирование процесса может привести к разрыву тканей.
Поэтому часть упражнений Вы будете выполнять дома самостоятельно. Периодические визиты в клинику (1-2 раз в неделю) необходимы для выполнения профессиональной разработки сустава и обучения самостоятельным занятиям.
Использование мышц антагонистов – щадящий вариант лечения. Если сустав фиксирован в состоянии сгибания, дается нагрузка на мышцы разгибатели, с отягощением небольшим весом или эспандером. Со временем возрастает сила мышц разгибателей, и увеличивается подвижность сустава.
Растяжение укороченных мышц и связок можно выполнять в очень мягком режиме, чередуя напряжение и расслабление (постизометрическая релаксация). Постепенно подвижность в суставе увеличивается.
Мануальная терапия выполняется врачом. Доктор улучшает подвижность в различных элементах сустава, освобождает сдавленные нервы, снимает перегрузку с сустава. Мы используем дозированные и очень бережные техники мануальной терапии и остеопатию.
Принципы диагностики
МРТ позвоночника
Стоимость: 16 000 руб.
Подробнее
клиники ЦЭЛТ знают о том, что начальные проявления ХВДП протекают под маской многих других распространенных болезней, по поводу которых пациенты долго и безуспешно лечатся. Диагностика включает такие исследования:
- Электронейромиография, позволяющая выявить нарушения проведения возбуждения по нервным волокнам, провести дифференциальную диагностику с другими заболеваниями периферической нервной системы.
- Анализ крови на содержание антител.
- спинного мозга (позвоночника) с контрастным усилением, накопление контраста иногда происходит в области воспаленных корешков нервных сплетений.
Результаты этих исследований, а также ответ на терапию позволяют отличить ХВДП от других видов полинейропатий.
Наши врачи
Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Правила лечения
Лечение начинается с введения кортикостероидных гормонов. Выбор конкретного препарата и его дозировка зависит от конкретной ситуации. Длительность курса лечения подбирается индивидуально, обязателен переход на поддерживающие дозы. Заболевание требует длительного периода иммуносупрессии, иначе обострения неизбежны. Гормоны чаще всего вводятся внутривенно.
По показаниям используется плазмаферез, во время которого происходит удаление иммунных комплексов, циркулирующих в крови. Плазмаферез и внутривенная иммуносупрессия относятся к методам лечения первой линии.
Ответ на специфическое лечение, качественная стойкая ремиссия после него считается важным диагностическим признаком.
Неврологи клиники ЦЭЛТ считают, что о ХВДП нужно думать во всех случаях прогрессирующей полинейропатиии. Особенно настораживает в этом смысле поражение нервов при сахарном диабете, когда невысокий уровень глюкозы не должен вызывать тяжелых расстройств мышечной силы и чувствительности.
Особого внимания заслуживают дети, которые отвечают на лечение быстрой ремиссией. Их состояние нужно постоянно отслеживать, поскольку ранний отказ от лечения приводит к очередному обострению, которое всегда протекает тяжелее, чем первоначальное расстройство.
Возможности профилактики
Профилактика ХВДП возможна только вторичная, поскольку человек не может изменить свой генетический код или избежать заражения вирусами. При всех состояниях, когда возникает слабость и нарушение чувствительности в конечностях, требуется тщательное клиническое обследование.
Неврологи ЦЭЛТа всегда настороженно относятся к таким проявлениям и максимально используют диагностические возможности. К эффективным мерам профилактики рецидивов и обострений, снижения выраженности прогрессирования заболевания относится полное прохождение лечебного курса, назначенного врачом. Нельзя останавливаться, когда достигнуто минимальное улучшение. Лечение нужно проводить до конца и вовремя являться на повторные осмотры лечащим врачом.
- Синдром крампи
- Вегето-сосудистая дистония
Методы лечения
Болезнь неизлечима. Усилия врачей направлены на устранение симптоматики и улучшение качества жизни пациента. Лечение демиелинизирующих заболеваний, поразивших головной мозг, назначают в зависимости от вида и характера течения. Обычно показаны фармацевтические средства, нейтрализующие проявления неврологических синдромов. Симптоматическая терапия включает препараты:
- Обезболивающие.
- Седативные, успокоительные.
- Нейропротекторные, ноотропные.
Чтобы лечить быстро прогрессирующие формы рассеянного склероза, применяют пульс-терапию кортикостероидами. Кортикостероиды могут комбинироваться с другими иммуносупрессивными (подавляющими иммунитет) лекарствами и цитостатиками.
В 40% случаев резистентные к кортикостероидной терапии пациенты положительно реагируют на плазмаферез (забор, очищение и повторное введение крови в кровоток). Терапия народными средствами малоэффективна. Параллельно с медикаментозным лечением больным показана диета, физиопроцедуры, массаж, лечебная гимнастика.