Аутоиммунные заболевания: доступные понятия
Содержание:
Оставьте Ваш контакт и консультирующий врач свяжется с Вами
Чтобы избежать необратимых изменений в организме — не откладывайте лечение, отправьте в регистратуру
| Заместительная гормональная терапия в лечении гипотиреоза |
|
Заместительную гормональную терапию назначают гормонозамещающие препараты, если развивается манифестный гипотиреоз. Дозу лекарства подбирают индивидуально в зависимости от возраста пациента и от сопутствующих болезней, главным образом это относится к заболеваниям сердечно-сосудистой системы. Обычно минимальная доза составляет 25 мкг, она постепенно увеличивается, пока не наступит медикаментозная компенсация, то есть, пока Т4 не повысится, а ТТГ не снизится но нормы. Если развивается субклинический гипотиреоз, то через 3-6 месяцев необходимо провести повторное гормональное исследование, чтобы подтвердить стойкий характер нарушений функции щитовидной железы. Стойкий субклинический гипотиреоз (ТТГ поднимается выше 10 мЕД/л) подразумевает проведение заместительной терапии гормонозамещающими препаратами. Если пациенту поставили диагноз «хронический аутоиммунный тиреоидит», значит, заместительную гормональную терапию гормонозамещающими препаратами он уже будет вынужден принимать всю жизнь, причём постоянно увеличивая дозировку лекарства. Объясняется это просто: получая гормоны извне, свои собственные гормоны наш организм начинает вырабатывать ещё в меньшем количестве, при этом щитовидная железа постепенно уменьшается в размерах и атрофируется. К сожалению, при заместительной гормональной терапии гормонозамещающими препаратами наблюдается большое количество побочных эффектов:
Если женщина принимает гормонозамещающие препараты большими дозами (150-175 мкг), ей очень сложно забеременеть и практически не удаётся выносить ребёнка. |
| Лечение гипотиреоза без гормональных препаратов компьютерной рефлексотерапией |
|
Компьютерную рефлексотерапию назначают при всех видах гипотиреоза. Причем, если лечение провести сразу после первичной диагностики заболевания щитовидной железы, уровень тиреоидных гормонов может нормализоваться через 3-4 месяца. Основной причиной развития гипотиреоза является хронический аутоиммунный тиреоидит. В свою очередь причиной возникновения аутоиммунного тиреоидита является сбой в работе иммунной системы. Следовательно, чтобы щитовидная железа начала вырабатывать собственные гормоны, необходимо привести в норму иммунную систему. К сожалению, иммунная система медикаментами пока не восстанавливается, несмотря на многочисленные исследования в этом направлении. Восстановить аутоиммунные процессы в щитовидной железепозволяет компьютерная рефлексотерапия. Лечение основано на восстановлении нейро-иммуно-эндокринной регуляции организма человека. Проводится воздействием сверх слабым постоянным током на биологически активные точки, связанные с головным мозгом через вегетативную нервную систему человека. Это комплексный метод лечения гипотиреоза без применения гормональных препаратов. Лечение методом компьютерной рефлексотерапии нормализует деятельность иммунной системы, а затем восстанавливает объём работающих тканей щитовидной железы. Она начинает производить собственные гормоны в том количестве, которое необходимо организму. Если пациент принимал гормонозамещающие препараты, то их дозировку постепенно снижают и в большинстве случаев отменяют полностью. В результате лечения гипотиреоза методом компьютерной рефлексотерапии:
|
Информация на сайте не предназначена для самодиагностики и самолечения. Если нездоровится, не запускайте болезнь, обратитесь за квалифицированной медицинской помощью.
- Чтобы приехать на лечение в Клинику Гавриловой из другого города, не теряйте время, думая как всё это организовать, звоните 8-800-55-00-128 из России бесплатно, для звонка из других стран набирайте +7 846 374-07-08. Помощник консультирующего врача оперативно ответит на ваши вопросы и поможет организовать поездку максимально комфортно.
- Чтобы записаться на прием к врачу обратитесь в регистратуру по телефону +7 (846) 374-07-08 , или через .
Диагностика АИГ
Диагностика аутоиммунного гепатита основывается на:
- результатах исследований: клинического, серологического и иммунологического;
- исключении других заболеваний печени, протекающих с аутоиммунным компонентом или без оного (хронический вирусный гепатит, токсический гепатит, неалкогольный стеатоз, болезнь Вильсона, гемохроматоз, а также криптогенный гепатит).
АИГ 1 и 3 типа схожи по демографическим характеристикам заболевших, профилю HLA, активности воспалительного процесса и ответу на терапию. Существенные отличия имеет АИГ 2 типа, поражающий чаще детей и подростков и обычно имеющий острое начало и более тяжелое течение.
Необходимо помнить о вероятном АИГ у пациентов с повышением уровня печеночных ферментов, а также у пациентов с циррозом печени. При наличии признаков холестаза в круг патологий для проведения дифференциального диагноза следует включить первичный билиарный цирроз и первичный склерозирующий холангит.
Клинический поиск включает в себя определение таких лабораторных показателей, как активность аланинаминотрансферазы и аспартатаминотрансферазы (АЛТ и АСТ), щелочной фосфатазы (ЩФ), уровень альбумина, гамма-глобулина, IgG, билирубина (связанного и несвязанного). Необходимо также определение уровня аутоантител в сыворотке крови и получение данных гистологического исследования .
Для больных, у которых в течение 4 лет не удалось достичь ремиссии и приостановить развитие цирроза, метод выбора — трансплантация печени. 10‑летняя выживаемость у пациентов, перенесших эту операцию, достаточно высока (75–85 %), однако и доля рецидивов достигает 11–41 %. Сохранение аутоантител в крови не является признаком рецидива АИГ и не позволяет предсказать его развитие.
Методы визуальной диагностики (УЗИ, КТ, МРТ) не имеют решающего вклада в диагностику АИГ, однако позволяют установить факт прогрессии АИГ и исход в цирроз печени, а также исключить наличие очаговой патологии.В целом диагностика базируется на 4 пунктах :
- Гипергаммаглобулинемия — один из наиболее доступных тестов. Показательно повышение уровня IgG при нормальном уровне IgA и IgM. Однако существуют трудности при работе с пациентами с исходно низким уровнем IgG, а также с пациентами (5–10 %) с нормальным уровнем IgG при АИГ. В целом этот тест считается полезным при мониторинге активности заболевания на фоне лечения .
- Наличие аутоантител. При этом антитела типов ANA и SMA не являются специфическим признаком аутоиммунного гепатита, также как и антитела anti-LKM-1, встречающиеся у 1/3 детей и малой части взрослых, страдающих АИГ. Только антитела anti-SLA/LP специфичны для АИГ. Также у пациентов могут определяться антитела к двухцепочечной ДНК.
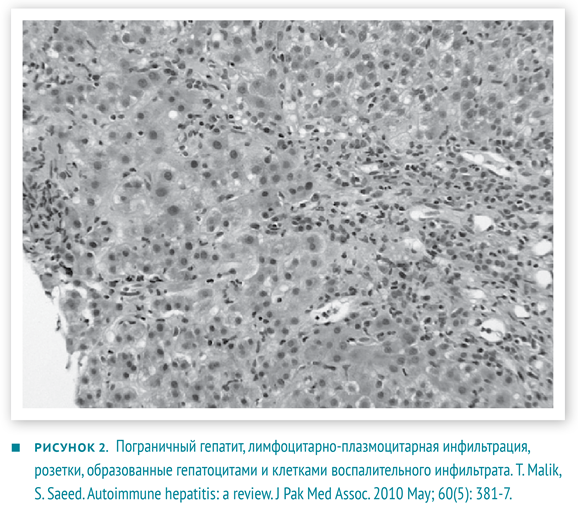
- Гистологические изменения, оцениваются в комплексе с предыдущими показателями. Не существует строго патогномоничных признаков АИГ, но многие изменения являются весьма типичными. Портальные поля инфильтрированы в разной степени Т-лимфоцитами и плазмоцитами. Воспалительные инфильтраты способны «отсекать» и разрушать отдельные гепатоциты, проникая в паренхиму печени, — данное явление описано как ступенчатый (мелкоочаговый некроз), пограничный гепатит (interface hepatitis). Внутри долек возникает баллонная дегенерация гепатоцитов с их отеком, образованием розеток и некрозом отдельных гепатоцитов — рис. 2. Для фульминантного течения часто характерны центролобулярные некрозы. Также могут наблюдаться мостовидные некрозы, соединяющие соседние перипортальные поля .
- Отсутствие маркеров вирусного гепатита.
- Международной группой по исследованию АИГ разработана балльная система для оценки достоверности диагноза — табл. 1.
Улучшайте свои митохондрии
Митохондрии – это генераторы энергии каждой клетки. Когда кто-то имеет расстройство иммунной системы, то это клинический признак того, что этот человек обладает нарушенной работой его митохондрий. Помочь своим митохондриям вы можете с помощью коэнзима Q10, L-карнитина, N-ацетил цистеина и липоевой кислоты. Включите эти добавки в свой ежедневный рацион.
Источники информации
- В Иммуногенетических Архитектура Аутоиммунное заболевание ссылке здесь
- Купер ГС, Бинум МЛК Сомерс ЕС. Последние выводы в эпидемиология аутоиммунных заболеваний: улучшение оценки распространенности и понимание Кластеризации заболеваний. Журнал аутоиммунитета. 2009;33(3-4):197-207.
- Фасано А. Негерметичной кишки и аутоиммунными заболеваниями. Клин Об Аллергии Immunol. Февраля 2012;42(1):71-8. PMID:
- Кэмпбелл ОУ. Аутоиммунитет и кишечнике. Аутоиммунные Заболевания. 2014;2014:152428.
- Stojanovich Л, Д. Marisavljevich стресс в качестве триггера аутоиммунного заболевания. Autoimmun Перераб. Января 2008;7(3):209-13. PMID:
- Анам к Амаре М, Наик с Сабо ка, Дэвис ТП. Тяжелая травма ткани инициирует аутоиммунные состояния СКВ на МРТ/++ волчанка, подверженных мыши. Лупус. 2009 Апрель;18(4):318-31. PMID:
Гемолитическая болезнь новорожденных
Антиэритроцитарные антитела возникают при «иногруппной» беременности. Наиболее выражен резус-конфликт в результате взаимодействия резус-положительных эритроцитов плода с антирезусными антителами резус-отрицательной матери, возникшими при первой беременности из-за резус-иммунизации организма матери резус-положительными эритроцитами плода. Антирезусные антитела, связываясь с резус-положительными эритроцитами, активируют комплемент, способствуя гемолизу и фагоцитозу эритроцитов.
Профилактика резус-конфликта проводится введением в организм резус-стрицательной женщины анти-КИ(Э)-иммуноглобулина (после родов, аборта или при других обстоятельствах, способствующих образованию антирезусных антител). Анти-ВИ(0)-иммуноглобулин может нейтрализовать ВИ(Э)-антиген и подавлять синтез антирезусных антител.
Диагностика заболевания
Кроме стандартных диагностических процедур, пациенту обязательно назначаются исследования иммунной системы. Иммунные факторы, которые приводят к поражению внутренних органов и кожного покрова, должны быть установлены с высокой степенью точности. От выявления сбоя будет зависеть назначение лечебных процедур. Выявление определенных для каждой болезни маркеров становится самым важным этапом в диагностике аутоиммунных кожных болезней в Израиле.
Комплекс обязательных процедур:
* скрининговый анализ на ANA (антинуклеарные антитела);
* клинический и биохимический анализ крови;
* тест Anti-CCP;
* биопсия кожного покрова в пораженных участках.
После анализа полученных результатов дерматолог выбирает комплексный путь лечения. Для получения длительной ремиссии используются профильные медикаменты и курсы восстановления деятельности иммунной системы.
Методы диагностики заболеваний щитовидной железы
При подозрении на нарушения функции щитовидной железы проводится комплекс диагностических процедур, который включает в себя, кроме осмотра врачом-эндокринологом, ряд лабораторных и инструментальных исследований. Конкретный перечень исследований определяет лечащий врач.
Общий анализ крови
Общий анализ крови относится к исследованиям обязательного диагностического минимума, которые назначаются практически при любом заболевании. Общий анализ крови поможет врачу оценить влияние заболевания щитовидной железы на общее состояние организма.
Общий анализ мочи
Общий анализ мочи, так же как и клинический анализ крови, относится к исследованиям обязательного диагностического минимума.
Биохимический анализ крови
Целью биохимического анализа крови является выявление изменений в органов и тканях, которые могут сопутствовать заболеванию щитовидной железы. Оцениваются такие показатели, как общий белок, мочевина, холестерин, билирубин, ферменты печени, креатинин.
Анализ крови на гормоны
Анализ крови на гормоны является одним из основных методов диагностики заболеваний щитовидной железы. Прежде всего, оцениваются такие показатели, как Т4 (тироксин) свободный, антитела к тиреоглобулину (АТ-ТГ), ТТГ (тиреотропный гормон). Эти три анализа составляют скрининговое исследование, которое выявляет патологию щитовидной железы. Развернутое исследование помимо названных включает в себя и другие показатели.
Анализ на маркеры аутоиммунных заболеваний
Анализ крови на маркеры аутоиммунных заболеваний щитовидной железы, прежде всего, включает такие показатели, как антитела к тиреоглобулину (anti-Tg) и антитела к тиреопероксидазе (anti-TPO).
УЗИ щитовидной железы
УЗИ щитовидной железы позволяет определить размер железы, а также наличие в ней узлов.
Радиотермометрия
Радиотермометрия позволяет обнаружить области с повышенной температурой в щитовидной железе. Более высокие температурные значения указывают на повышенную интенсивность обменных процессов, что характерно для злокачественных новообразований.
Другие инструментальные исследования
В случае неясной клинической картины могут быть назначены дополнительные исследования щитовидной железы – компьютерная томография (МСКТ), МРТ, сцинтиграфия.
Пункция щитовидной железы
Проводится пункция щитовидной железы, полученный материал исследуется под микроскопом, что позволяет изучить изменения в ткани железы.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Регулярно опорожняйте кишечник
Лучше всего, если у вас будет 2-3 стула ежедневно, что позволит выбросить из кишечника все продукты, которые вы употребляли за день. Желательно избавиться от съеденной пищи в период между 12-24 часового периода после еды, чтобы предотвратить развитие патогенной микрофлоры в кишечнике и снизить иммунную реакцию на эти микробы. Начните увеличивать потребление жидкости, если у вас присутствует запор. Стоит пить воду между приемами пищи, чтобы стимулировать кишечник и привести к дефекации.
При приемы высоких доз магния и витамина С кишечник также работает превосходно. Попробуйте принимать по 500 мг – 1 гр цитрата магния или его окиси. Вы также можете принимать витамин С в достаточно больших дозах, например 5 гр., что может привести к поносу, но очистит кишечник.
Факторы риска аутоиммунных заболеваний
Нарушения аутоиммунного характера могут поразить практически любого человека. Но исследователи все же признают, что некоторые группы лиц имеют более высокий риск заболеть.
Главные факторы риска:
- Генетика. Исследования показывают, что дети, чьи родители страдают аутоиммунными нарушениями, также попадают в группу повышенного риска возникновения болезни. Например, по наследственности часто передаются рассеянный склероз и волчанка.
- Пол. Женщины обычно более подвержены аутоиммунным нарушениям. Возможно, причина в гормонах или в том, что у женщин иммунитет, как правило, сильнее, чем у мужчин. Кроме того, ученые обнаружили, что чаще заболевают женщины детородного возраста.
- Возраст. Чаще всего болезни этой группы случаются в молодом и среднем возрасте.
- Этническая принадлежность. Американские специалисты обнаружили, что аутоиммунные расстройства намного чаще встречаются у коренных американцев, латиноамериканцев и чернокожих, нежели у европейцев и азиатов. Если говорить о статистике по типам болезней, то диабет 1 типа чаще проявляется у белокожих, а красная волчанка, например, у представителей негроидной расы и коренных жителей испаноязычных стран (23 страны Латинской Америки, Африки и Тихоокеанского бассейна). Влияние этого фактора ученые объясняют наличием общих генов у представителей одной этногруппы, а также влиянием окружающей среды, в которой они проживают, в том числе и солнечной активности.
- Инфекция. Если человек с генетической предрасположенностью страдал от специфических вирусных или бактериальных инфекций, риск, что в будущем у него может развиться аутоиммунное заболевание, повышается еще больше.
Причины
В процессе созревания иммунной системы, основное время которого приходится на период с рождения человека до 13-15 лет, лимфоциты — клетки иммунной системы — проходят «обучение» в тимусе и лимфатических узлах. При этом каждый клон клеток приобретает способность распознавать определенные чужеродные белки, чтобы в будущем бороться с различными инфекциями.
Часть лимфоцитов учится распознавать белки своего организма как чужеродные. В норме такие лимфоциты жестко контролируются иммунной системой и служат, вероятно, для того, чтобы уничтожать неполноценные или больные клетки организма. Однако у некоторых людей контроль над этими клетками теряется, их активность повышается и запускается процесс уничтожения нормальных клеток – развивается аутоиммунное заболевание.
Причины аутоиммунных заболеваний изучены недостаточно, но существующие сведения позволяют разделить их на внешние и внутренние.
Внешние причины — это в основном возбудители инфекционных заболеваний или физическое воздействие, например, ультрафиолетовое излучение или радиация. При поражении определенной ткани человеческого организма, они изменяют собственные молекулы таким образом, что иммунная система воспринимает их как чужие. После «нападения» на пораженный орган иммунная система вызывает хроническое воспаление и, соответственно, дальнейшее повреждение собственных тканей.
Другой внешней причиной является развитие перекрестного иммунитета. Такое происходит, когда возбудитель инфекции оказывается «похож» на собственные клетки — в результате, иммунная система одновременно поражает как микроб, так и клетки (одно из объяснений синдрома Рейтера при хламидиозе).
Внутренние причины — это, в первую очередь, генные мутации, передающиеся по наследству.
Одни мутации могут изменять антигенную структуру определенного органа или ткани, мешая лимфоцитам распознавать их как «своих» — такие аутоиммунные заболевания называются органоспецифическими. Тогда по наследству будет передаваться сама болезнь (у разных поколений будут поражаться одни и те же органы).
Другие мутации могут нарушать балансировку иммунной системы, нарушая контроль за аутоагрессивными лимфоцитами. Тогда человек, при воздействии стимулирующих факторов, может заболеть органонеспецифическим аутоиммунным заболеванием, затрагивающим многие системы и органы.
Аутоиммунные заболевания крови
Гемолитическая анемия
Гемолитическая анемия возникает, когда иммунная система разрушает эритроциты человека, что проявляется дефицитом кислорода и появлением таких симптомов, как:
- слабость
- одышка
- головокружение
- головная боль
- холодные руки или ноги
- желтая кожа и белки глаз
- сердечно-сосудистые проблемы, включая сердечную недостаточность
Врачи лечат гемолитическую анемию кортикостероидами, которые уменьшают воспаление, и иммунодепрессантами, которые снижают активность иммунной системы.
Врач может также рассмотреть возможность спленэктомии — хирургического удаления селезенки. Однако аутоиммунные процессы могут влиять и на другие клетки крови. При поражении тромбоцитов развивается тромбоцитопения. При поражении лейкоцитов отмечается лейкопения, лимфопения и нейтропения.
Лекарства и сложности с ними
Медицина не самая точная наука, и, по большому счёту, однозначные причины патологии понятны только при инфекциях или травмах. Правда, для успешного лечения причину можно и не знать — достаточно понимать механизм, то есть то, как развивается процесс. Поскольку речь идёт об атаке организма собственной иммунной системой, то суть лечения — в том, чтобы эту атаку подавить. Для этого используют иммуносупрессивные средства — к ним относятся препараты разных групп и поколений, в том числе кортикостероиды (гормональные средства) и цитостатики (препараты, которые тормозят процессы в клетках и используются также в онкологии). Помимо лечебного действия у них есть и негативные эффекты; учитывая, что терапия требуется длительная или даже пожизненная, за этими эффектами нужно постоянно следить.
Ещё есть другая группа лекарств: это современные биологические средства, полученные методами генной инженерии. С их помощью можно влиять на тончайшие механизмы аутоиммунных реакций, хотя и они не лишены побочных эффектов (впрочем, их не лишено вообще ни одно лекарство в мире). Лечение биологическими средствами может стоить 50–100 тысяч рублей в месяц и должно быть длительным — а чтобы оно стало доступным за счёт государства, нужно пройти множество формальностей, в том числе оформить инвалидность. Это может занять несколько лет — болезнь не ждёт и за это время прогрессирует. При этом далеко не все современные препараты вообще зарегистрированы в России, часто их появление запаздывает на несколько лет. Люди, у которых есть финансовая и физическая возможность, покупают препараты в других странах.
Сейчас можно говорить о приличных успехах: та же системная красная волчанка ещё полвека назад считалась летальной, а о беременности не могло быть и речи — она приводила к гибели и плода, и матери. Сегодня женщины с волчанкой работают, ведут активную жизнь и рожают детей. Правда, для некоторых ревматических болезней лекарств с доказанной эффективностью до сих пор нет. Отдельная сложность — процессы с так называемым катастрофическим, или молниеносным, развитием; за очень короткое время на фоне полного здоровья развивается тяжёлая недостаточность сразу многих органов. Чтобы определиться с диагнозом и начать лечение, у врача есть считаные часы или даже минуты — и в таких ситуациях смертность пока очень высока.
Эксперты сходятся во мнении, что активное участие самого пациента, его сотрудничество с врачом — это очень важно. Идёт работа над тем, чтобы лечение было более доступным, а распространённые и тяжёлые ревматические заболевания включены в списки льготных лекарств
Правда, и тут есть сложности: нередко вместо оригинальных препаратов в списки включают дженерики, которые теоретически так же эффективны, но на практике ведут себя неидеально.
Симптомы аутоиммунного гепатита
Симптомы аутоиммунного гепатита могут варьироваться от незначительных до выраженных. Начало заболевания может быть как внезапным, так и развиваться с течением времени.
Наиболее распространенным симптомом АИГ является усталость. В начале заболевания самочувствие может напоминать грипп. Течение заболевания имеет волнообразный характер с эпизодами ухудшения.
Симптомы аутоиммунного гепатита могут быть следующими:
- потеря аппетита
- желтуха (пожелтение кожи и белков глаз)
- дискомфорт в животе, тяжесть правом подреберье
- темная моча
- осветленный стул
- тошнота, рвота
- кожный зуд и высыпания
- сосудистые звездочки (телеангиэктазии) на коже
- боли в суставах
- нарушение менструального цикла у женщин
- увеличение печени и/или селезенки (определяет врач).
Аутоиммунная агрессия. Аутоиммунный процесс
Некоторые заболевания нервной системы связаны с агрессией организма против самого себя, а именно, с атакой иммунной системы на ткани собственной же нервной системы (). Некоторые аутоиммунные заболевания провоцируются инфекцией. Прежде чем составить план лечения, мы подробно исследуем Ваш иммунный статус и инфекционный фон.
Наша основная задача – найти причину аутоиммунной агрессии и предотвратить ее дальнейшее развитие. Во многих случаях реально ввести аутоиммунный процесс в длительную ремиссию или остановить его совсем.
- Рассеянный склероз;
- Рассеянный энцефаломиелит;
- Полиневрит, полиневропатия, полинейропатия;
- ХВДП (демиелинизирующая полинейропатия);
- Полинейропатия Гийена-Барре;
- Полинейропатия при ревматических болезнях;
- Энцефалопатия и полинейропатия при вирусном гепатите;
- Фибромиалгия и синдром хронической утомляемости.
Аналогичные явления наблюдаются при ревматических болезнях, когда иммунная агрессия направлена против суставов, связок, мышц, кровеносных сосудов.
Причины аутоиммунных процессов
Почему появляются аутоиммунные болезни? Обычно этому способствует неудачное совпадение трех основных факторов:
- Наследственные особенности – аутоиммунные реакции легче возникают у людей с определенными генетическими особенностями.
- Повышение активности и снижение «разборчивости» иммунитета, что часто происходит под влиянием стресса, дефицита сна, операций, травм, инфекций.
- Внедрение инфекционного агента (вирус, бактерия, паразит, грибок), похожего по своей антигенной структуре на белок миелина (оболочки нервных волокон). В такой ситуации иммунные антитела к инфекционному агенту будут проявлять агрессивность и к здоровой ткани организма.
Известен “феномен декомпактизации миелина”, когда в результате инфекционного или аутоиммунного повреждения обнажаются глубоко залегающие антигены миелина, с которыми иммунная система в норме вообще не контактирует. Эти антигены воспринимаются иммунной системой как чужеродные, к ним образуются аутореактивные иммунокомпетентные клетки и антитела (аутоантитела), запускающие дальнейшую иммунную агрессию.
Молекулярная мимикрия и аутоиммунная реакция. Антигены некоторых микробов похожи на аутоантигены здоровых клеток организма. 1-Клетка иммунитета; 2-Инфекционный агент; 3-Нерв; 4-Одинаковые рецепторы.
Образовавшиеся агрессивные аутоантитела могут участвовать в перекрестной аутоиммунной агрессии и к другим тканям организма. Поэтому пациентов с демиелинизирущими заболеваниями мы часто обнаруживаем и другие аутоиммунные процессы:
- Аутоиммунный тиреоидит (воспаление щитовидной железы);
- Фибромиалгию и хроническую утомляемость;
- Воспаление сухожилий и суставов;
- Антитела к инсулину и бета-клеткам поджелудочной железы (риск сахарного диабета и ожирения).
Лечение аутоиммунных заболеваний
Лечение любого аутоиммунного заболевания предполагает снижение аутоиммунной агрессии.
Наиболее убедительные результаты лечения мы получаем от воздействия сразу на три звена аутоиммунного процесса:







