Заболевания поджелудочной железы: лечение и профилактика
Содержание:
У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями. Что не так?
Скорее всего, как и многим другим россиянам, диагноз панкреатита в такой ситуации поставили исключительно по результатам УЗИ. Грамотный специалист по ультразвуковой диагностике не станет устанавливать диагноз за терапевта, гастроэнтеролога или хирурга. Он только опишет изменения и предложит коллеге самому интерпретировать изменения поджелудочной железы. Нередко так называемые диффузные изменения поджелудочной железы становятся поводом поставить диагноз панкреатита человеку вообще без каких-либо симптомов. Это неправильно.
Достоверно судить о панкреатите при УЗИ, строго говоря, можно только обнаружив явные осложнения заболевания — сужения и расширения протока, кальцинаты, кисты.
Да и у ультразвукового метода, как у любого способа диагностики, возможности не безграничны. При настоящем панкреатите предпочтение отдаётся магнитно-резонансной или эндоскопической холангиопанкреатографии. При этих методах получают очень точное изображение протоков поджелудочной железы.
Диффузные изменения поджелудочной железы чаще всего оказываются довольно безобидным накоплением в железе жировой ткани. При отсутствии типичных симптомов хронического панкреатита — изматывающей боли после еды у человека, уже перенёсшего когда-то острый панкреатит, такая ультразвуковая картинка должна всего лишь стать поводом проверить холестерин и, возможно, активнее бороться с избыточной массой тела. Кроме того, очень часто за хронический панкреатит принимают самые частые заболевания в гастроэнтерологии — функциональные расстройства, например синдром раздражённого кишечника. Это неопасное, но очень неприятное заболевание, при котором кишка становится слишком чувствительна к растяжению газом и пищей, реагируя спазмом (коликами). Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
Патологии и болезни простаты
Одной из форм врожденной патологии является недоразвитие предстательной железы в процессе эмбриогенеза. В большинстве случаев при этом наблюдается также аномалия других мочеполовых органов, взаимосвязанных с простатой.
Предстательная железа анатомически расположена в глубине таза мужчины, окружена плотным сплетением мышечной ткани и вен, защищена от внешних воздействий костными структурами. Поэтому прямые повреждения крайне маловероятны. Чаще всего ранения возникают при умышленном введении в задний проход посторонних предметов большого размера или острых, колющих предметов. Также ранение, разрыв тканей возможны при попаданиях пули из огнестрельного оружия, нанесении травмы ножом, очень сильных ударах в области промежности, переломах тазовых костей опорно-двигательного аппарата.
Самое распространенное заболевание простаты – это простатит. Воспалением предстательной железы, по разным данным, хоть раз в жизни страдали от 50 до 80% взрослых мужчин. Болезнь может иметь бактериальную природу, вызываться как осложнение после простудных и венерических заболеваний. Воспаление провоцирует сдавливание внутренних органов малого таза, сидячая работа, низкая физическая активность, слабый иммунитет, нарушение гормонального фона, значительное переохлаждение, длительное половое воздержание и другие факторы. Простатит может протекать в острой или хронической форме, иногда практически не дает заметных внешних симптомов. После вовремя начатого комплексного лечения острой формы прогноз преимущественно положительный, однако могут возникать осложнения.
Еще одно распространенное заболевание – аденома или доброкачественная гиперплазия простаты. Доброкачественная опухоль обычно возникает как узелковое новообразование небольшого размера, которое постепенно начинает увеличиваться в размерах, сдавливать мочеиспускательный канал. Аденому называют болезнью мужчин старшего возраста, преимущественно она развивается на фоне затухания функции выработки мужских половых гормонов в период так называемого мужского климакса. Крайне редко встречается у молодых мужчин в период активной половой жизни. Медикаментозное лечение при аденоме часто малоэффективно. В сложных случаях назначают оперативное вмешательство – удаление разросшихся опухолевых тканей. В последнее время применяют преимущественно малоинвазивные эндоскопические методы.
При туберкулезе мочеполовых органов инфекция может распространяться на предстательную железу. На начальных стадиях болезнь обычно не вызывает заметных симптомов. Позже могут появляться гнойные выделения из мочеиспускательного канала, нарушение мочеиспускания. Туберкулез простаты диагностируют по лабораторным анализам, КТ, уретрогафии.
Злокачественные опухоли простаты у мужчин в большинстве случаев диагностируют после 50-ти лет. По статистике, из общего числа злокачественных опухолей у мужчин примерно 5-7 случаев приходится на рак простаты. Причины заболевания до конца до сих пор не выяснены, но так как патология поражает мужчин старшего возраста, то онкологи склоняются к тому, что болезнь вызывают гормональные изменения в организме мужчины и нарушение баланса. Лечение болезни комплексное: оперативное вмешательство и химиотерапия. Во многих случаях удается добиться стойкой ремиссии и продлить жизнь больного, в некоторых – полного выздоровления.
| Эта статья входит в число хороших статей проекта S Class Wiki. |
| Анатомия репродуктивной системы человека | |
|---|---|
| Репродуктивная система мужчины | Кавернозные тела • Половой член • Предстательная железа • Придатки яичка • Семенные пузырьки • Сперма • Яички |
| Репродуктивная система женщины | Влагалище • Клитор • Матка • Фаллопиевы трубы • Яичники |
| Методы лечения сексуальных дисфункций, проблем простаты и амбулаторной урологии | |
|---|---|
| Аппаратные методы | Вакуумные устройства • Лазерная Терапия • Массаж простаты • Матрикс-уролог • Сургитрон • Ударно-волновая терапия • Электрокоагуляция |
| Инъекционные методы лечения ЭД | Интракавернозная инъекционная терапия • Техника интракавернозного введения |
| Таблетированное лечение ЭД | Виагра • Ингибиторы PDE5 (Ингибиторы цГМФ-специфической ФДЭ5) • Левитра • Сиалис • Стендра • Препараты для лечения ЭД на растительной основе |
| Другие методы | Интракавернозный протез • Психологические методы лечения раннего семяизвержения |
|
Патология, выявляемая спермограммой |
|---|
| Агглютинация сперматозоидов • Азооспермия • Акиноспермия • Аспермия • Астенозооспермия • Гемоспермия • Криптоспермия • Лейкоцитоспермия • Некроспермия • Олигозооспермия • Олигоспермия • Тератоспермия MAR-тест |
Гипер- и гипофункция поджелудочной железы.
Гиперфункция поджелудочной железы — очень редкое заболевание. Оно проявляется в гипогликемии и в связанном с этим нарушении деятельности центральной нервной системы, которая чрезвычайно чувствительна к недостатку глюкозы. Возникают слабость, судороги, потеря сознания. Введение глюкозы снимает все эти явления.
При гипофункции поджелудочной железы возникает сахарный диабет. Она характеризуется целым рядом симптомов, возникновение которых связано с увеличением содержания сахара в крови. Количество его может повышаться до 200-500 мг%. При этом в кровь переходит жидкость из тканей, что приводит к их обезвоживанию. Больной постоянно испытывает жажду. Он выпивает около 10 л воды, большая часть которой поступает в кровь и выделяется почками. За сутки у таких больных выделяется от 3 до 12, а в редких случаях до 25 л. Ослабление процессов окисления глюкозы приводит к нарушению обмена жиров. Образуются продукты неполного окисления жиров — кетоновые тела, что приводит к сдвигу реакции крови в кислую сторону — к ацидозу.
Инсулин — эффективное средство лечения диабет. Он дает возможность в течение десятилетий сохранять трудоспособность больных.
Местоположение, размер и структура поджелудочной железы.
Поджелудочная железа является органом и внешней и внутренней секреции. Эндокринная часть железы представлена отдельными клеточными группами, образующими небольшие островки в массе всей остальной ее ткани.
Эти группы клеток называют островками Лангерганса. Число островков наибольшее в хвостовой части железы. Размер одного островка составляет 0,1-0,3 мм, число их от 200 тыс до 1,8 млн. Некоторые островки отделены от окружающих их тканей тонкой соединительнотканной оболочкой. В островках Лангерганса различают четыре группы клеток: альфа, бета, игрек и гамма. Они неодинаково окрашиваются и выполняют разные функции. Больше всего встречается бета-клеток (70%), примерно 20% от числа всех клеток приходится на альфа-клетки и примерно по 5% составляют игрек и гамма-клетки.
Немного о поджелудочной железе
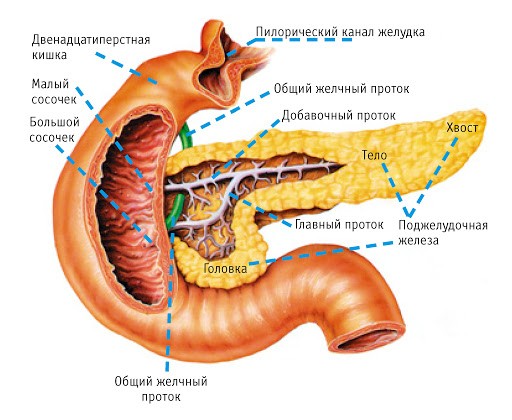
Глубоко в брюшной полости, за желудком, локализуется довольно крупная листовидная железа. Именно она, возможно за специфическое размещение, получила название поджелудочной. Железа плотно соприкасается с двенадцатиперстной кишкой и прилежит к стенке желудка. В проекции на внешнюю поверхность живота — это уровень выше пупа приблизительно на 5-10 см.
Поджелудочная железа выполняет сразу несколько важнейших функций. Она обеспечивает переваривание пищи. Поэтому ее относят к пищеварительной системе. Кроме того, поджелудочная железа синтезирует важные гормоны. Без них человеческий организм не способен правильно работать. Учитывая такую функцию, уникальный орган относят и к эндокринной системе.
Поджелудочную железу разделяют на 3 отдела:
- головка – это толстый конец органа, который находится в петле двенадцатиперстной кишки;
- тело – средняя часть;
- хвост – заключительный отдел, имеющий конусовидную форму, доходящий до селезенки.
Здоровая поджелудочная железа у взрослого человека достигает в длину 15-22 см при толщине в 3 см. Вес органа в среднем варьирует в пределах 70-80 г.
Строение поджелудочной железы
Чтобы понимать, как работает уникальный орган, нужно немного углубиться в анатомию. Микроскопическое строение поджелудочной железы и её функции неразрывно связаны.
Железа включает в себя 2 типа тканей:
- Экзокринная. Это основная часть органа. Она состоит из небольших долек (их называют ацинусами), которые разделены соединительной тканью. Все дольки обладают протоками, сливающимися в одно русло. Оно проходит через весь орган, начиная от хвоста железы, и доходит до самой головки. Здесь проток объединяется с желчным протоком и открывается прямо в двенадцатиперстную кишку. Именно так панкреатический секрет, вырабатывающийся в ацинусах, проникает в пищеварительный тракт.
- Эндокринная. Между ацинусами локализуются небольшие группы клеток. Их принято называть островками Лангерганса. У них нет выводных протоков. Но такие группы снабжены целой сеткой капилляров. Островки Лангерганса вырабатывают несколько видов гормонов, среди которых инсулин, глюкагон, соматостатин.
Основные функции
Анализируя строение поджелудочной железы, уже можно предположить, зачем она нужна. Итак, орган выполняет следующие важные функции.
Расщепление пищи
Еда поступает в организм в сложном виде, в котором она не может усваиваться. Пища подвергается расщеплению еще в желудке. Но этого недостаточно, чтобы вещества, необходимые для жизнедеятельности организма, стали усваиваемыми.
Поэтому за дело берется поджелудочная железа. Она синтезирует панкреатический сок. Последний сразу проникает в двенадцатиперстную кишку. Здесь он расщепляет пищу до веществ, способных усваиваться организмом.
Панкреатический сок включает в себя такие ферменты:
- трипсин – он позволяет расщеплять белки;
- липазу – водорастворимое вещество, которое растворяет некоторые виды жиров;
- амилазу – фермент, позволяющий перерабатывать углеводы.
Синтез гормонов
Довольно значима роль поджелудочной железы в эндокринной системе организма. Небольшие островки Лангерганса вырабатывают следующие важные гормоны:
- Инсулин. Пища, поступающая в пищеварительную систему, расщепляется. При расщеплении углеводов выделяется глюкоза, которая в больших количествах выбрасывается в кровь. Это вещество жизненно необходимо для работы всех органов. За правильное распределение глюкозы отвечает инсулин.
- Глюкагон. Этот гормон обеспечивает действие, обратное действию инсулина. При недостатке глюкозы в крови он дает команду превращать гликоген в необходимый сахар.
- Соматостатин. Этот гормон вырабатывается не только островками Лангерганса, но и гипоталамусом. Данное вещество подавляет синтез соматотропина (его еще называют гормон роста).
Лечение панкреатита
Что делать, если вам поставили диагноз «панкреатит»? Лечение этого заболевания проводится комплексно. Большое значение имеет соблюдение диеты, отказ от вредных привычек, здоровый образ жизни. Диета при панкреатите является отдельным и важным методом лечения. Так как алкоголизм является одной из самых частых причин панкреатита, пациент может пройти курс лечения зависимости от спиртного.
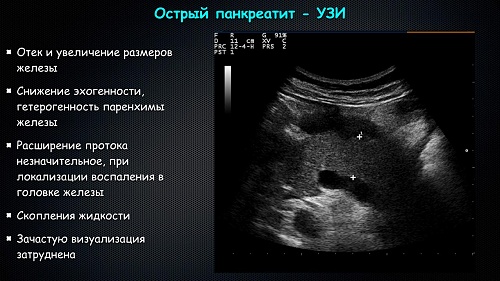
Лечение острого панкреатита
Как лечить острый панкреатит? Острое воспаление поджелудочной железы может потребовать многоэтапного лечения с применением хирургических и консервативных методов. На начальных стадиях пациенту назначается полный голод для исключения нагрузки на больной орган. Для поддержания энергетического баланса питательные вещества вводят через зонд.
Важно установить причины, вызвавшие острый панкреатит. Хирургическое лечение
Лечение осложненных форм заболевания может потребовать экстренного вмешательства на органах брюшной полости. Травмы поджелудочной железы и осложнения острого панкреатита могут потребовать удаления органа. При наличии причин, затрудняющих отток секрета поджелудочной железы, проводятся эндоскопические операции: удаляют камни из выводящих протоков поджелудочной железы, устанавливают расширяющие просвет протока конструкции, проводят растяжение стенок специальными баллонами
Хирургическое лечение. Лечение осложненных форм заболевания может потребовать экстренного вмешательства на органах брюшной полости. Травмы поджелудочной железы и осложнения острого панкреатита могут потребовать удаления органа. При наличии причин, затрудняющих отток секрета поджелудочной железы, проводятся эндоскопические операции: удаляют камни из выводящих протоков поджелудочной железы, устанавливают расширяющие просвет протока конструкции, проводят растяжение стенок специальными баллонами.
Выраженная боль снимается с помощью анальгетиков, иногда могут потребоваться опиоидные препараты из-за высокой интенсивности боли.
Также, согласно , применяются следующие препараты и методы лечения:
- холод на живот;
- откачивание желудочного содержимого;
- интенсивная дезинтоксикационная терапия;
- антациды в виде растворов (Н-2 блокаторы или ингибиторы протонной помпы);
- противовоспалительные лекарства;
- спазмолитики;
- антибактериальные средства (при присоединении инфекции).
Лечение хронического панкреатита направлено на:
- избавление от привычек, которые могут провоцировать заболевание (алкоголизм, нездоровое питание);
- обеспечений условий для восстановления поджелудочной (диета);
- контролирование боли;
- восстановление полноценного переваривания пищи (прием ферментативных препаратов);
- восстановление гормонального баланса (прием гормональных препаратов).
Лечение хронического панкреатита начинают с назначения ферментных препаратов при каждом приеме пищи. Результатом терапии становится нормализация пищеварения, снижение воспалительных явлений в поджелудочной железе, улучшение самочувствия пациента. Если заболевание находится в фазе обострения, может потребоваться госпитализация. Проводится дезинтоксикационная, противовоспалительная терапия. Лечение хронического панкреатита немыслимо без строгой диеты. Без этой меры все попытки вылечить пациента сводятся к нулю. Запрещается употребление алкоголя, исключается жирное, соленое, пряное и острое, рекомендован отказ от курения.
Хирургическое вмешательство при хроническом панкреатите необходимо очень редко. Его проводят только если операция – единственный действенный способ лечения. Необходимость может возникнуть при:
- выявлении псевдоцист поджелудочной железы;
- абсцессе (полость, заполненная гнойным содержимым);
- фистуле;
- асците (накоплении жидкости в брюшной полости);
- сужении или закупорке выводящего протока.
Основные меры по профилактике панкреатита.
1. Отказ от злоупотребления алкоголем.
2. Отказ от курения.
3. Здоровое питание.
4. Здоровый образ жизни.
Отказ от злоупотребления алкоголем.
Злоупотребление алкоголем – главный фактор риска развития панкреатита. Наибольший вред поджелудочной железе наносит ежедневное или очень частое употребление алкогольных напитков, пусть даже и некрепких (пиво, вино).
Этиловый спирт в любых количествах всегда повреждает клетки поджелудочной и вызывает ряд патологических изменений в органе (отек, образование камней и т.д.), приводящих в конечном итоге к панкреатиту. Поэтому постарайтесь свести к минимуму прием спиртных напитков – до редких эпизодов (не чаще 1-2 раз в месяц), исключите избыточное употребление алкоголя (желательно ограничиться 1-2 бокалами вина или парой рюмок крепкого алкоголя) и выбирайте только качественное спиртное. Но оптимальный вариант – полный отказ от алкоголя.
Помните, что не существует безопасных доз спиртного, и каждый выпитый глоток наносит зачастую необратимые повреждения (и не только поджелудочной железе).
Отказ от курения
В том, что курение чрезвычайно вредно для здоровья, сейчас не сомневается, пожалуй, никто. Тем не менее, миллионы людей продолжают курить. Никотин и другие компоненты табачного дыма воздействуют абсолютно на все органы и системы нашего организма.
Для поджелудочной особое значение имеет сочетание курения и употребления алкоголя, когда их негативный эффект взаимно усиливается. Но и без алкоголя курение оказывает тоже множество отрицательных влияний (стимулирует желудочную секрецию, вызывает раздражение и воспаление в слизистых оболочках желудочно-кишечного тракта, канцерогены из дыма повреждают клетки железы). Если вы заботитесь о своем здоровье – от курения необходимо отказаться полностью.
Здоровое питание
В случае отсутствия проблем с пищеварением для профилактики панкреатита не потребуется соблюдения слишком уж строгой диеты: рекомендации по питанию достаточно общие, и включают отказ от таких безусловно вредных видов пищи, как жареные, жирные, чрезмерно соленые или острые блюда. Кроме того, следует снизить в рационе долю продуктов с высоким содержанием вредных и канцерогенных веществ (красители, ароматизаторы, консерванты, улучшители вкуса и прочие искусственные добавки) – они повреждают клетки поджелудочной железы, одновременно снижая их способность защищаться от негативных воздействий и подавляя процессы восстановления.
Дополнительно можно ограничить количество легкоусвояемых углеводов (сахара, кондитерских изделий), для усвоения которых требуется повышение активности бета-клеток поджелудочной железы, вырабатывающих инсулин.
А вот в плане употребления свежих фруктов и овощей, бобовых, круп и многих других продуктов ограничений нет – в отличие от уже сформировавшегося заболевания, когда необходимо отказываться от них, либо включать в меню с осторожностью
Здоровый образ жизни
Ежедневные прогулки на свежем воздухе, достаточный сон и полноценный отдых, устранение стрессов, умеренная физическая активность – все эти факторы укрепляют организм, защищая его от разного рода болезней и повышая устойчивость к вредным внешним воздействиям.
Врач-гастроэнтеролог
Альшевская А.В.
Т3 общий
Биологическая активность Т3 в несколько раз больше, чем у Т4. Определенная часть трийодтиронина синтезируется в щитовидке, но большинство создается после дейодирования ториксина из внешней среды. Большинство циркулирующих гормонов связывается с плазменными белками (примерно 99%). Гормон отвечает за регулировку теплопродукции, стимуляцию костного роста, выработку половых гормонов и витаминный метаболизм. В детском возрасте Т3 контролирует рост и развитие ЦНС. Помимо этого, данные гормоны щитовидки способствуют предотвращению формирования атеросклеротических бляшек, снижению уровня холестерина, ускорению белкового обмена.
Если щитовидка не способна синтезировать достаточную концентрацию тироксина или производится низкое количество тиреотропного гормона для её стимула, у человека возникают клинические признаки гипотериоза. Они страдают от резкого набора веса, сухости кожных покровов, повышенной утомляемости и неспособности выдерживать длительные физические нагрузки. Больные отмечает чрезмерную чувствительность к низким температурам, а у женщин возникают сбои в менструальном цикле. Если свободный Т3 вырабатывается в избытке, то происходит усиление всех обменов веществ. В результате этого возникает гипертиреоз, при котором наблюдается увеличение частоты сердечных сокращений, похудение, нарушение сна, тремор верхних конечностей, гиперемия слизистой оболочки глаз, отеки на лице. Сдать анализ Т3 вы можете в клинике medart в удобное для вас время.
Клинические проявления хронического панкреатита
Проявления хронического панкреатита зависят от его формы, стадии, длительности развития, возникших осложнений, сопутствующих заболеваний.
Ведущим клиническим симптомом является болевой синдром. Возникает он из-за развития повышения давления в протоках ПЖ, или по причине развития панкреатит-ассоциированного неврита. Механизмы возникновения боли описаны выше, однако стоит отметить, что распространение боли связано с вовлечением в воспалительный процесс нервных сплетений, которые расположены между дольками железы, а также давлением на них увеличившейся воспаленной железой или псевдокистами.
Чаще всего, в начале заболевания единственной жалобой является именно боль выше пупка, она может беспокоить несколько лет. Характерна боль опоясывающего характера, может быть изнуряющей, постоянной, а может иметь приступообразный повторяющийся характер. Она может отдавать в спину, в левую лопатку и плечо, в левую часть грудной клетки, реже — вправо. Однако, описаны случаи иррадиации боли в подвздошную и паховую область, а также в половые органы. Особое значение имеет связь с пищей — боль появляется после каждого приема пищи, особенно кислой, острой, соленой, а также той, которая стимулирует желчеотделение, например, желтка, жира. Плохо переносят больные алкоголь.
Значительно позднее нарушается пищеварение: появляются различные диспептические расстройства, стеаторея, панкреатогенная диарея, недостаточность кишечного всасывания, синдром мальабсорбции, который возникает в связи с недостаточной выработкой ферментов в ПЖ. Человек теряет вес, слабеет, появляются кальцинаты в поджелудочной железе. Вырабатывается мало инсулина, что приводит к вторично присоединившемуся сахарному диабету.
Какие заболевания щитовидной железы сегодня наиболее распространены?
- Эндемический зоб – поражение щитовидки, связанное с недостаточным поступлением йода в организм.
- Базедова болезнь (диффузный токсический зоб) – заболевание, развитие которого связано с избыточной функцией щитовидной железы.
- Гипотиреоз – снижение функции щитовидной железы.
- Аденомы (доброкачественные новообразования) щитовидной железы.
- Злокачественные опухоли щитовидной железы.
Наши врачи
Михайлова Елена Владимировна
Врач-эндокринолог, диабетолог, кандидат медицинских наук
Стаж 46 лет
Записаться на прием
Словеснова Татьяна Алексеевна
Врач-эндокринолог, кандидат медицинских наук, врач высшей категории
Стаж 48 лет
Записаться на прием
Колодко Инна Михайловна
Врач — эндокринолог, врач высшей категории
Стаж 26 лет
Записаться на прием
В многопрофильной клинике ЦЭЛТ работают опытные специалисты, которые могут вовремя выявить заболевание и назначить эффективное лечение.
Как проводится обследование щитовидной железы?
Оно начинается с осмотра эндокринолога. Специалист расспрашивает пациента об имеющихся симптомах, проводит осмотр, ощупывает щитовидную железу.
- Анализ крови на гормоны щитовидной железы и гипофиза.
- .
- В отдельных случаях назначают радиоизотопное сканирование.
- При подозрении на опухоль щитовидной железы может быть назначена ее пункция: при помощи иглы берут небольшой фрагмент железы, который отправляют на гистологическое исследование в лабораторию.
В многопрофильной клинике ЦЭЛТ обследование щитовидной железы проводится при помощи современного оборудования, которое позволяет получить точные результаты, верно установить диагноз и назначить максимально эффективное лечение.
Лечение щитовидки
- применение синтетических аналогов гормонов щитовидной железы при их недостатке в организме;
- применение гормональных препаратов, которые подавляют функцию щитовидной железы, если она патологически повышена;
- применение радиоактивного йода (при диффузном токсическом зобе, злокачественных опухолях щитовидной железы).
При некоторых заболеваниях применяется хирургическое лечение – полное или частичное удаление щитовидной железы. В многопрофильной клинике ЦЭЛТ вы можете получить консультацию высококвалифицированного эндокринного хирурга.
Врачи многопрофильной клиники ЦЭЛТ руководствуются современными схемами лечения и применяют препараты последних поколений. Сегодня существуют возможности для успешного лечения большинства заболеваний щитовидной железы.
- Диабет
- Остеопороз