Каловый камень: причины заболевания, основные симптомы, лечение и профилактика
Содержание:
Причины
Причины формирования копролит можно разделить на механические и химические. К механическим факторам относят гипотонию и атонию толстого кишечника, которые возникают в старческом возрасте. Ухудшение кишечной моторики могут вызвать, также и такие заболевания, как болезнь Паркинсона и синдром паркинсонизма или дивертикулы кишечника. Также формирование каловых камней вызывают некоторые врожденные патологии, например, мегаколон, болезнь Гиршпрунга, дополнительные петли кишечника. При таких патологических состояниях длина толстого кишечника увеличивается, что провоцирует более длительный пассаж по нему каловых масс. К механическим причинам также относят инородные тела, которые попадают в кишечник – это могут быть косточки ягод, твердые, трудно перевариваемые куски пищи либо кости животных, так как они могут становится ядром для формирования калового камня.
Среди химических причин образования каловых камней различают слишком щелочную среду кишечника, употребление в пищу большого количества тугоплавких жиров и продуктов с высоким содержанием кальция, изменение состава кала, вызванное воспалительным процессом, усиленным всасыванием воды стенками толстой кишки.
Для образования калового камня необходимо ядро. В качестве которого могут выступать инородные тела кишечника, недостаточно переваренные куски пищи, твердые куски кала, которые появились в результате продолжительного запора. Вокруг ядра начинают накапливаться каловые массы, которые быстро теряют воду, в следствии чего в них начинают откладываться соли. В результате таких процессов такой комок затвердевает и образуется каловый камень. Ускорение процесса отмечается при употреблении значительного количества жирной пищи либо нарушения усвоения жиров. Образованию каловых камней способствуют воспалительные процессы с выделением большого количества слизи, кровотечения.
Как так? Нет воспаления, откуда же тогда боль в фактически здоровой кишке?
В толще стенки толстой кишки имеется сеть из нервных волокон, которые управляют ее моторикой — тем, какие сегменты кишки будут сокращаться, выталкивая стул. При повышении давления в просвете кишки (прохождении стула или газа) активируются специальные клетки, выделяющие нейромедиаторы (например, серотонин). Это дает сигнал нервной системе сократить кишку и освободиться от содержимого. В норме эту «работу» кишечника мы почти не ощущаем.
При воспалении дивертикула баланс нейромедиаторов нарушается, чему отчасти способствуют и изменения состава бактерий внутри дивертикула. Дисбаланс нейромедиаторов может оставаться и тогда, когда воспаление уже прошло. Это приводит к повышению чувствительности кишки к растяжению (врачи называют это «висцеральной гиперчувствительностью»). Этот феномен подтверждается экспериментами. Если здоровому человеку и пациенту с дивертикулярной болезнью ввести в кишку баллончик и начать плавно надувать его воздухом, то у человека с заболеванием неприятные ощущения появятся раньше, чем у человека здорового (то есть боль возникнет при меньшем объеме баллончика). Такой же механизм боли описан и при синдроме раздраженного кишечника.
Медикаментозные средства борьбы с каловыми камнями
Самый простой и действенный способ вывести скопившийся кал из организма – это клизма. Ее несложно сделать и в домашних условиях, используя в качестве наполнения простую кипяченую и остуженную воду либо отвар трав комнатной температуры. Клизма замечательно очищает весь кишечник, что позволяет ему работать лучше. Однако регулярное применение этого метода на протяжении длительного времени может привести к нарушениям в организме, могут возникнуть сложности с естественным опорожнением.
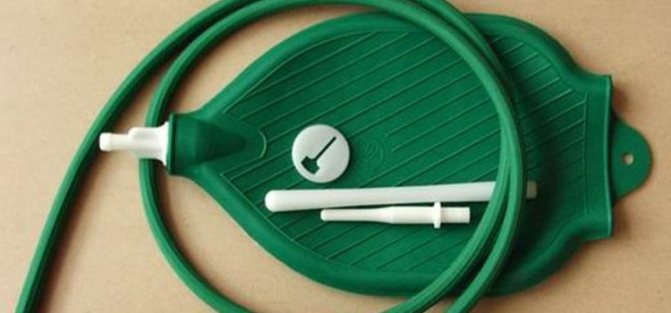
Стоит помнить и о том, что клизма вместе с каловым мусором вымывает из кишечника бактерии, которые позволяют переваривать пищу. Поэтому после процедуры стоит принять лекарство, восстанавливающее микрофлору.
Перед тем, как решиться на клизму, не будет лишней консультация врача. Эти процедуры имеют ряд ограничений, их нельзя проводить людям, страдающим внутренними кровотечениями, геморроем и т.д.
В таком случае стоит присмотреться к мягким слабительным средствам для очищения кишечника. Сегодня они продаются в виде таблеток, суспензий, свечей и в других формах выпуска. Остается выбрать подходящий препарат и внимательно изучить инструкцию.
Причины повышенного газообразования в кишечнике
При повышенном газообразовании в кишечнике причиной часто становится чрезмерный прием в пищу таких продуктов:
- бобовые (горох, фасоль и пр.),
- яблоки,
- капуста,
- хлеб(особенно черный),
- пиво,
- газированные (особенно сладкие) напитки и пр.
Алиментарный или пищевой метеоризм — наиболее безобидная его форма. Такое состояние легко устраняется исключением из рациона вышеописанных продуктов или уменьшением их количества.
Реже у пациентов с повышенным газообразованием в кишечнике причиной выступают заболевания ЖКТ. Гастрит, эзофагит, колит, ферментативная недостаточность, спаечная болезнь, опухоли брюшной полости — вот далеко не полный список патологий, которые могут сопровождаться меторизмом. Иногда у пациентов со стойким метеоризмом обнаруживается паразитарная инвазия — различные виды глистов, меняющих нормальные процессы пищеварения.
Домашняя гидроколонотерапия
В домашних условиях можно применить клизму орального способа. Суть ее заключается в употреблении соленой воды за короткий промежуток времени. Итак, для очищения кишечника необходимо в стакан теплой воды добавить 1 чайную ложку соли и растворить ее. После этого полученный раствор нужно выпить залпом. Количество таких стаканов, которые нужно выпить за два часа составляет около двенадцати — пятнадцати штук.
Кроме того, результат отсутствия смазки и запоров вызывает токсикоз. Сопровождайте хорошее питание и регулярные физические упражнения с использованием эффективных и мощных природных средств, помогающих очистить толстую кишку и детоксифицировать ваше тело.
Важно подчеркнуть, что устранение токсинов и правильная очистка толстой кишки необходимы для хорошего здоровья. Когда устранение токсинов происходит не так, как должно, и нет эвакуации, последствия могут варьироваться от небольших инфекций до серьезных патологий, таких как рак
Поэтому важно контролировать здоровье толстой кишки.
Такое средство позволяет в первый же день вывести из организма все шлаки, токсины и прочие негативные вещества. Узнать о том, что очистка прошла успешно можно по такому признаку, когда замечается выведение чистой воды из анального отверстия. Начинать процедуру рекомендуется в первой половине дня и желательно до приема пищи, так как съеденная пища будет тотчас же удалена из организма.
Что такое функция колона? Нерегулярные движения кишечника и запор могут привести к появлению токсичных отходов, которые обычно повторно поглощаются кишечником. Здоровая толстая кишка сжимает ваши мышцы, создавая перистальтику кишечника и перемещая ее твердое и жидкое содержимое, чтобы выгнать его из организма. Во время толстой кишки вода и пища поглощаются кишечником. Мышцы таза и анального сфинктера должны расслабиться в нужное время, чтобы позволить выпустить стул.
Естественное лечение для улучшения очищения кишечника
Основная функция толстой кишки состоит в том, чтобы поглощать воду и минералы из пищи, поступающей в организм. Форма стула Устраняет фекалии Двоеточие содержит различные типы сапрофитных бактерий, также называемых кишечной флорой, которые помогают в процессе пищеварения, способствует производству Питательных веществ, поддерживает кислотно-щелочной баланс и предотвращает рост вредных бактерий. Травники и натуропаты из разных культур использовали его, чтобы помочь организму избавиться от токсинов и способствовать движению кишечника.
Как проходит операция?
Операция проводится под общим наркозом, относится к числу сложных. Анастомозы могут накладываться разными способами:
- «конец-в-конец» (Бильрот I);
- «бок-в-бок» (Бильрот II);
- «конец-в-бок».
Предпочтение хирурги отдают первому методу, а второй и третий применяют только при невозможности его использовать.
«Конец-в-конец»
Самый физиологичный, простой и быстрый способ анастомозирования. Предполагает сшивание двух концов кишечника. Полностью восстанавливает непрерывность, не возникает «слепого» кармана. Применяется, если разница в диаметрах сшиваемых частей кишечника небольшая. Не подходит грудным и маленьким детям, потому что просвет кишечника у них очень мал.
«Бок-в-бок»
Две части кишечника сшиваются боковыми поверхностями, на их концы накладываются двухрядные швы. Дополнительно культи прошиваются швом Лэмберта. Такой анастомоз накладывают, если была проведена резекция большого участка кишки. Через несколько месяцев под влиянием перистальтики такой анастомоз распрямляется и становится таким же по виду, как и «конец-в-конец». Однако все еще существует опасность появления «слепого» кармана.
«Конец-в-бок»
Это усовершенствованный вариант метода «бок-в-бок». Применяется при сложных хирургических лечениях. Суть заключается в том, что одна часть кишечника сшивается с формированием культи, а к ее боковой поверхности подшивается вторая часть швом Лэмберта. После этого на поверхности «глухой» кишки формируют разрез, такой же по диаметру, как и вторая часть, и сшивают края.
Симптоматика заболевания
В начале формирования камней присутствует симптоматика панкреатита. О наличии камней говорят следующие признаки:
- опоясывающая живот и отдающая в спину либо под лопатку жгучая боль, возникающая после приема алкоголя или употребления очень жирной пищи;
- тошнота, рвота желчью;
- эпизодически – присутствие большого объема жира в каловых массах.
По мере прогрессирования заболевания ухудшается секреторная и ферментативная функция железы, появляется некроз ее тканей. При пальпации эпигастрия больной ощущает сильную боль, у него присутствует слюнотечение. При попадании камня в общий проток возможно развитие желтухи. У большинства пациентов на этом этапе обнаруживается сахарный диабет.
Для чего нужна проницаемость кишечника и когда она бывает повышенной
Стенка кишечника не герметична, благодаря чему вода и питательные вещества попадают в кровь и поступают к органам. Но также это помогает защищать организм от эндотоксинов, проникновения бактерий и вирусов. Врачи называют это «кишечная проницаемость».
За поддержание целостности барьера кишечника отвечают определенные белки. Благодаря им, а также некоторым другим уровням защиты, клетки кишечника закрывают межклеточное пространство и не пропускают крупные молекулы, и, наоборот, помогают стенкам кишечника стать более проницаемыми, когда это требуется.
Кишечная проницаемость регулируется на разных уровнях. Один из них — физический слой из клеток и слизистой оболочки, который препятствует прохождению больших молекул. Еще один слой не виден невооруженным глазом — им управляет иммунная система. Чтобы реагировать на угрозы, она использует воспаление в качестве главного оружия. За иммунную реакцию отвечают бактерии кишечника, которые с детства «тренируют» иммунную систему распознавать потенциальную опасность.
Так как еда и напитки не стерильны, с ними в организм попадают чужеродные микроорганизмы. Когда иммунная система распознает их, то включает иммунный ответ.
Именно из-за реакции иммунной системы повышенная проницаемость сопровождается скрытым воспалением, которое длится около четырех часов после приема пищи. Это значит, что после каждого завтрака, обеда, перекуса или ужина организм подвергается небольшому стрессу. Воспаление усиливается при приеме большого количества жирной пищи, сахара и алкоголя.
Так работают стенки здорового кишечника. Но иногда отвечающие за проницаемость белки не справляются со своей задачей. На их работу влияют гены и питание, стресс, алкоголь, некоторые лекарства и дисбиоз — нарушение баланса микробов кишечника. Возраст также может играть роль в нарушении целостности кишечника.
1.Общие сведения
Лимфоциты – один из важнейших иммунных факторов, представляющий собой разновидность белых кровяных телец (лейкоцитов). Основная задача лимфоцитов заключается в запоминании (иммунная память) и уничтожении чужеродных, зараженных, мутировавших клеток, в том числе опухолевых. Повышенный уровень лимфоцитов в крови при отсутствии клинических проявлений инфекции, – или каких-либо иных симптомов, – рассматривается как возможный ранний признак начавшегося онкопроцесса. Однако в некоторых случаях злокачественно увеличивается концентрация самих лимфоцитов; размножаясь хаотично, неудержимо и неадекватно (по отношению к внутренней ситуации в организме), они накапливаются в лимфоузлах и иных органах, что приводит к развитию специфической клинической картины.
Такого рода патология лимфатической системы обозначается собирательным термином «лимфома» и включает группу редких гематологических болезней. Выделяют два гистологически и клинически разных типа лимфом: лимфогранулематоз Ходжкина (составляет не более одного процента в общем объеме регистрируемой онкопатологии) и т.н. неходжкинская лимфома, которая встречается значительно чаще первого типа (около 70% всех злокачественных лимфом).
Лимфома кишечника, таким образом, – одна из разновидностей лимфомы, которая характеризуется патологически быстрым, прогрессирующим накоплением лимфоцитов преимущественно в кишечнике. Со статистической точки зрения, лимфома кишечника встречается реже любых других вариантов локализации, и практически всегда относится к неходжкинскому типу.
1.Общие сведения
Применительно к человеческому организму слово «камни» (конкременты) означает плотные отложения в полых органах или на твердых поверхностях, – например, на зубной эмали, – которые образуются как «осадочная порода» и по составу представляют собой сложный композит из различных солей. В зависимости от того, где именно запускается конкрементогенез (процесс образования камней), это могут быть соли мочевой, щавелевой, фосфорной, угольной и других кислот. Наиболее распространенная локализация – почки, мочевой и желчный пузырь, соответствующие протоки, а также кишечник.
Каловые камни, как видно из названия, образуются в толстом кишечнике, на пути вывода отходов пищеварения из организма. Их состав и механизм образования несколько отличается от состава и этиопатогенеза, скажем, пузырных конкрементов, однако проблемы могут возникнуть не менее серьезные, – вплоть до кишечной непроходимости.
Статистических данных о распространенности этого явления практически нет; доступные источники сходятся лишь в том, что вероятность толстокишечного конкрементогенеза находится в прямой корреляции с возрастом, т.е. по мере взросления и старения, тканевого износа и накопления разного рода патологических изменений создаются все более благоприятные условия для образования каловых камней.
Клизмы
Устранить каловые массы в кишечнике можно с помощью народных средств. Клизма – один из доступных и простых способов убрать скопившиеся шлаки самостоятельно.
- Клизма Огнева. Способ чистки придумал отечественный врач Огнев. Для приготовления потребуется стакан пероксида водорода 3%, стакан глицерина, 200 г мыла и ½ стакана сухого вина. После осуществления спринцевания пациент находится в положении лежа в течение четверти часа. В процессе очищения может возникнуть жжение. Данный способ запрещен при воспалительных процессах в толстой кишке, а также при заболеваниях сигмовидного и ободочного отделов кишечника.
- Бережной и щадящей чисткой обладает клизма на основе тыквенного меда. Вначале следует провести очищение обычной клизмой, состоящей из воды. После чего готовят смесь, состоящую из 300 г меда и стакана теплой воды. Получившийся раствор вводят в прямую кишку и выдерживают 30 минут. Процедуру проводят на протяжении 5-7 дней. Данным способом можно безболезненно вывести уплотнения, а также вылечить некоторые кожные патологии и папилломы.
- Чистка на основе масел оливы, облепихи, а также с помощью вазелинового, растительного или конопляного масел. Масла применяют отдельно, не сочетая между собой. Для процедуры потребуется около 100 г ингредиента, прогретого до комнатной температуры. Такая клизма обладает обволакивающим воздействием на камни, способствует их легкому удалению, не оказывает раздражающего влияния на кишечник. Больному необходимо находиться в положении лежа на протяжении 30 минут.
2.Причины
Прямой и непосредственной причиной образования каловых камней считаются те или иные нарушения гидробаланса в толстокишечной среде. Имеется в виду повышенная всасываемость воды стенками, склонность к запорам, гипотония или атония кишечника (слабая перистальтика неизбежно приводит к застойным явлениям и резко затрудняет пассаж кишечного содержимого). Факторами риска могут выступать определенные врожденные анатомические аномалии в строении кишечника (мегаколон, «лишние петли», болезнь Гиршпрунга и пр.), паркинсонический синдром и болезнь Паркинсона, а также сидячий образ жизни, общая гиподинамия, диетологические перекосы в сторону жирной пищи, отсутствие навыка и сформированной потребности к регулярному опорожнению кишечника (последний фактор практически гарантирует стойкую тенденцию к запорам, начиная с определенного возраста).
Каловые камни представляют собой плотные обезвоженные (слежавшиеся порой действительно до каменной твердости) сгустки кала, которые, судя по данным микроскопических исследований на срезах, могут формироваться вокруг частичек непереваренной пищи, плодово-ягодных косточек, кусочков орехов, случайно проглоченных мелких инородных объектов.
Описаны случаи, когда такими центральными «ядрами» становились таблетки, принятые, по-видимому, с нарушением инструкции и потому не растворившиеся должным образом. Есть данные о том, что образованию каловых масс способствует регулярный прием пероральных антацидных «обволакивающих» гелей в больших дозах, поскольку такие препараты содержат нерастворимые компоненты. При наличии хронических воспалений с многолетним течением, фиброзом и сформированными свищевыми сообщениями камни в толстый кишечник могут попадать даже из мочевых и желчевыводящих путей, хотя настолько запущенная картина встречается достаточно редко.
Причины образования каловых камней
Все факторы, способствующие появлению каловых камней, подразделяются на две большие категории:
- физические;
- химические.
К первой группе относятся следующие:
- Нарушения моторики кишечника. Развиваются на фоне болезни Паркинсона и прочих заболеваниях, сопровождающихся патологией экстрапирамидарной системы. Так же причиной образования каловых камней могут стать дивертикулёз кишки (образование выпячиваний кишечной стенки в области прохождения крупных сосудов), болезнь Гиршпрунга, пороки и аномалии развития кишечника (дополнительные петли, атрезия отдельных участков и т.п.).
- Попадание инородных тел. Любые твёрдые или неперевариваемые частицы пищи, косточки от ягод и фруктов, кости животных и рыб способны перекрыть просвет кишки на отдельном участке и способствовать нарушению скоординированной работы гладкой мускулатуры.
Среди группы химических факторов существуют:
- изменение кислотности (основная среда);
- употребление продуктов, богатых ионами кальция или тугоплавкими жирами;
- повышенное всасывание жидкости из просвета толстого кишечника повышает вероятность образования каловых камней

Симптомы
Кишечный камень небольшого размера может длительно никак не проявлять себя и обнаруживаться случайно при рентгенологическом или колоноскопическом исследовании. В том случае если каловый камень частично перекрывает просвет толстой кишки, больные начинают жаловаться на запоры, вздутие живота, спастические боли. Жидкие каловые массы могут проходить мимо калового камня, поэтому у пациентов периодически появляется жидкий стул на фоне хронического запора. При повреждении каловым камнем стенки кишечника, боли могут усиливаться. В кале появляется большое количество слизи, иногда прожилки алой или темной крови. В следствии хронического запора у больного возникает раздражительность, незначительное снижение массы тела, потеря аппетита, тошнота и общая слабость.
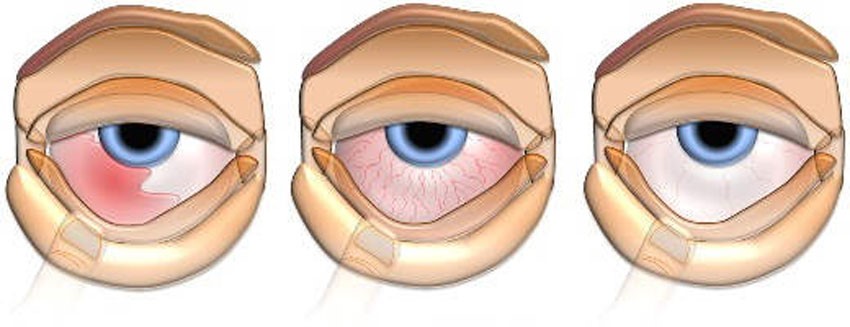
Диагностика геморроя
стадии геморроя
Несмотря на то, что современное оборудование позволяет быстро и просто диагностировать геморрой, врач обычно назначает целый ряд обследований и анализов, чтобы подобрать правильную терапию. Так, лечение наружного геморроя и внутреннего различаются, выбор тактики зависит от наличия у пациента хронических заболеваний и стадии болезни.
Обращение с типичными жалобами начинается с осмотра у . По внешним признакам можно определить стадию заболевания и назначить дополнительные обследования. Врач оценивает возможность вправления узлов, наличие или отсутствие анальных трещин, узнает степень кровоточивости и степень болевых ощущений. Использование современных средств диагностики позволяет оценить размеры геморроидальных узлов.
Правильная оценка стадии заболевания важна при подборе терапии. Перед операцией по поводу геморроя необходимо провести обследование толстой кишки, которое включает аноскопию, ректороманоскопию, . Исследования необходимо выполнять для исключения новообразований и других заболеваний толстой кишки.
Наши врачи
Предыбайло Сергей Михайлович
Врач-проктолог, кандидат медицинских наук
Стаж 42 года
Записаться на прием
Марченко Вита Константиновна
Врач-проктолог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием
Лечение геморроя
В клинике ЦЭЛТ лечением этого неприятного заболевания занимаются опытные специалисты, которые владеют передовыми медицинскими знаниями и подбирают максимально эффективную и надежную терапию для каждого пациента.
Если диагностирован острый геморрой, то назначают консервативное лечение. Операция может быть проведена только при длительном стойком отсутствии эффекта от назначенной терапии. При лечении геморроя у беременных стараются отложить операцию.
Латексное лигирование геморроидальных узлов
- Стоимость: 10 500 руб.
- Продолжительность: 5-10 минут
- Госпитализация: Амбулаторно
Подробнее
Если диагностирован хронический геморрой, лечение выбирают исходя из стадии и здоровья пациента. При возможности стараются провести консервативную терапию. Все хирургические методы можно поделить на две большие категории: радикальные и малоинвазивные. Второй вариант гораздо менее травматичен и выгодно отличается коротким периодом восстановления. Показание к таким операциям — лечение внутреннего геморроя вплоть до 4 стадии.
Есть несколько малоинвазивных методик, из которых врач выбирает подходящую, основываясь на клинической картине – это инфракрасная фотокоагуляция, латексными кольцами, склерозирующее лечение. Если малоинвазивное лечение в сочетании с консервативное терапией не оказывает должного эффекта, назначают радикальное вмешательство. Оно подходит и для лечения внешнего геморроя на 3 и 4 стадиях. Классическим примером радикальной операции считается операция Миллигана-Моргана, при которой удаляют все основные узлы, и дезартеризация внутренних геморроидальных узлов под контролем допплерометрии. Какую операцию выполнять – решает лечащий врач.
Благодаря использованию современных технологий, кровопотеря при оперативном вмешательстве минимальная. В послеоперационный период возможны незначительные болевые ощущения, раны заживают быстро, и период реабилитации не занимает много времени.
- Анальные трещины
- Кондиломы анальные
Лечение Неходжкинской лимфомы:
Терапия лимфосарком определяется в первую очередь морфологическим вариантом (степень злокачественности), характером распространенности патологического процесса (стадия), размерами и локализацией опухоли, возрастом больного, наличием других заболеваний.
Основополагающим методом лечения неходжкинских лимфом является полихимиотерапия, способная обеспечить развитие клинико-гематологической ремиссии, консолидацию ее и противорецидивное лечение. Локальная лучевая терапия в большинстве случаев оправдана в комбинации с химиотерапией или в качестве паллиативного облучения опухолевых образований. Как самостоятельный метод лучевая терапия при неходжкинских лимфомах может быть использована лишь в четко доказанной I стадии заболевания при неходжкинских лимфомах низкой степени злокачественности, при вовлечении в процесс костей.
После локальной лучевой терапии или оперативного удаления опухоли полная ремиссия сохраняется у многих больных более 5-10 лет. Заболевание прогрессирует медленно при генерализации процесса.
Пожилым больным с неходжкинскими лимфомами низкой степени злокачественности, а также при наличии тяжелых сопутствующих заболеваний может быть применена монохимиотерапия (хлорбутин, пафенцил, циклофосфан и др.). При первичном поражении селезенки независимо от морфологического варианта заболевания проводят спленэктомию с последующим курсом химиотерапии. При изолированном поражении желудка в программу комбинированного лечения включают его резекцию. При поражении кожи используют химиотерапию, включающую проспидин и спиробромин.
В III-IV стадиях заболевания при агрессивных неходжкинских лимфом индукция ремиссии проводится курсами полихимиотерапии с последующим консолидирующим лечением. На области наиболее агрессивного опухолевого роста может применяться локальная лучевая терапия, она эффективна также при первичных лимфосаркомах глоточного кольца. Однако, поскольку нельзя исключить возможность генерализации процесса, целесообразно сочетать лучевое лечение с химиотерапией.
При генерализованных стадиях неходжкинских лимфом низкой степени злокачественности применяют программы ЦОП, ЦОПП, БАЦОП и др.
При бластных вариантах лицам молодого возраста целесообразно назначать программы лечения острых лимфобластных лейкозов и профилактику нейролейкоза.
Результаты цитостатической терапии неходжкинских лимфом зависят также от своевременно примененных средств гематологической реанимации» иммуно-коррекции и антибактериальной терапии.
Поскольку кроветворение у части пациентов некоторое время остается сохранным, существует возможность проведения полихимиотерапии в амбулаторных условиях, что при четкой организации диспансерного наблюдения облегчает лечебный процесс, позволяет больным избежать тяжелых психологических воздействий онкологических и гематологических стационаров.
После достижения клинико-гематологической ремиссии в течение 2 лет с промежутками в 3 мес. осуществляется противорецидивная терапия. При достижении стойкой ремиссии лечение прекращается.
В последние 10 лет выживаемость при агрессивных неходжкинских лимфом заметно увеличилась благодаря использованию программ, включающих 5-6 цитостатических препаратов. Современная терапия способствует достижению полных ремиссий у 70-80% и 5-летней безрецидивной выживаемости у 65-70% больных.
В последние годы накапливается клинический опыт по применению при неходжкинских лимфомах трансплантаций аллогенного и аутологичного костного мозга.
Лимфоцитомы на протяжении длительного времени могут не требовать специального лечения. В их терапии применяются по показаниям оперативное удаление опухоли, монохимиолечение (циклофосфан, хлорбутин), глюкокортикостероиды, антигистаминные препараты и другие средства. В случаях трансформации в лимфосаркому или хронический лимфолейкоз назначают программы комбинированной цитостатической терапии, использующиеся при этих заболеваниях.
Прогноз заболевания зависит от вида лимфомы, стадии заболевания, распространения его, реакции на лечение и др. Правильно подобранное лечение увеличивает прогнозы на выздоровление.