Иридоциклит (передний увеит). симптомы, причины, диагностика и лечение заболевания
Содержание:
Причины увеита
Причины увеита разнообразны – от ослабления иммунитета до серьезных хронических заболеваний.
Воспаление сосудистой оболочки возникают в результате:
-
инфекционных и бактериальных заболеваний (токсоплазмоз, герпес, бруцеллез, туберкулез, сифилис и др.);
-
наличия вторичный очагов инфекций (заболевания ЛОР-органов (отиты, ангина, синусит, гайморит и др.), стоматологические заболевания, заболевания мочеполовой системы и др.);
-
иммунодефицита (в т.ч. ВИЧ);
-
проникающей травмы глаза;
-
системных заболеваний соединительной ткани (ревматизм, СКВ, ревматоидный артрит, синдром Рейтера и др.);
-
идиопатической (невыясненной этиологии) патологии.
Что такое увеит глаза?
Увеит глаза является термином в офтальмологии, которые объединяет воспалительные процессы во всех частях сосудистой оболочки глаза. Сам глаз представлен цилиарным телом, хориодеей и радужкой.
Заболевание способно затрагивать один или оба глаза. Одни глаз может поражаться увеитом в случае инфекционного воспаления. Если аутоиммунное заболевание, то воспаление идет на оба глаза.
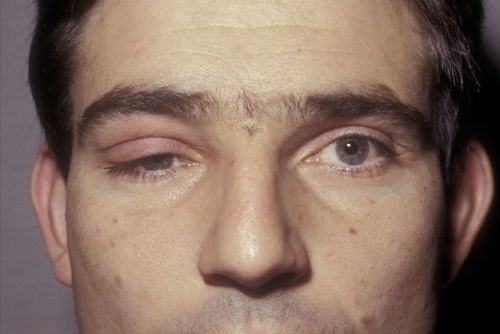
 Патология может сопровождаться достаточно высокой чувствительностью к свету, покраснением, болевыми ощущениями, слезотечением, плавающих пятен перед глазами, а также покраснением.
Патология может сопровождаться достаточно высокой чувствительностью к свету, покраснением, болевыми ощущениями, слезотечением, плавающих пятен перед глазами, а также покраснением.
Есть достаточное количество различных причин увеита глаза. Заболевание может быть острым, а видимые клинические симптомы развиваться постепенно.
Во многих случаях у пациента развивается инфекция воспалительного характера, которая вызывается присутствием вирусов (герпетический увеит) или бактерий. В некоторых случаях у человека может развиваться токсический или аллергический увеит глаза.
Пациенты, имеющие увеит глаз, считаются сложными в плане диагностического обследования. Следует понимать, что прогноз и лечение увеита достаточно вариативны. Задача офтальмолога заключается в том, чтобы установить максимально точный диагноз. Проводят многоплановую диагностику и вести заболевшего могут несколько специалистов.
Если у пациента наблюдается начальная стадия острого негранулематозного переднего увеита, то может не потребоваться лабораторная оценка. Как правило, составляют список потенциальных диагнозов и уже после полноценного сбора анамнеза и тщательного обследования, можно будет говорить о точном заболевании.
Первая помощь больному
Нельзя принимать никаких мер без установления природы заболевания, так как все его виды лечатся по-разному. Исключение составляет передний увеит (ирит, иридоциклит), который может привести к сращиванию краёв радужки с хрусталиком или полному их спаиванию. Первая помощь в этом случае заключается в назначении препаратов из группы мидриатиков:
- Мидриацил;
- Мидримакс;
При начальных формах заболевания врач может назначить Мидримакс.
- Ирифрит;
- Визофрин;
- Тропикамид;
- Цикломед.
Расширяя зрачок, они не дадут зарасти ему полностью, что позволит пациенту сохранить зрительную способность. Дополнительный эффект — снижение внутриглазного давления.
Классификация
В офтальмологии принята классификация увеитов, основанная на анатомическом расположении. Она же в свою очередь разделяется по:
- характеру воспаления;
- причинам проявления;
- процессу протекания;
- морфологическим характеристикам.
Анатомическое расположение
Заболевание поражает большое количество секторов увеального тракта, поэтому его разделяют на три основных категории:
Передний
Передний увеит разделяется на следующие типы:
- ирит;
- передний циклит;
- иридоциклит.
Воспаление при этих разновидностях проявляются в радужке и стекловидной среде. Подвиды этой патологии из всех разновидностей диагностируются в большей степени.

Промежуточный
Его также принято называть срединным. Представлен данный тип тремя подвидами:
- задний циклит;
- парс-плантит;
- переферический увеит.
Срединный увеит распространяется на ресницы, сетчатку, хориоидею и стекловидное тело.
Задний
Задний увеит затрагивает сетчатку, хориоидею и часть зрительных нервов. Он разделяется на:
- хориоидит;
- хориоретинит;
- ретинит;
- нейроувеит.
Генерализованный увеит заключается в воспалении всей сети сосудистых оболочек (он также имеет другие названия: диффузный увеит, иридоциклохориоидит, панувеит).
Данный критерий разделяет недуг на несколько групп:
- пластинчатую;
- гнойную;
- геморрагическую;
- смешанную.
Причина проявления
Разделяется на первичный и вторичный тип, экзогенный и эндогенный подвид.
- Первичный и эндогенный тип связывают с расстройствами человеческого организма общего характера.
- Вторичный и экзогенный подвиды проявляются в виде осложнений офтальмологических заболеваний. Например, ревматоидные увеиты могут возникать, как последствия развития катаракты, дистрофических процессов в оболочке роговицы и т.п.
Процесс протекания
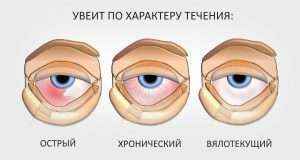
- Хронический увеит характеризуется наличием симптомов на протяжении всей жизни (более трех месяцев беспокоят без перерыва).
- Острый увеит проявляется очень редко в виде приступов, при этом все болевые ощущения присущие болезни обостряются в несколько раз по сравнению с хроническим. Может идти до трех месяцев.
- При вялотекущем виде воспаление очень выражено, поэтому его часто относят к острому состоянию. Характеризуется слабовыраженными симптомами в течение 2-3-х месяцев с возможным переходом в хронический вид.
- Хронический рецидивирующий проявляется при осложнении лечения и характеризуется неярким, но постоянным возникновением.

Морфологические характеристики
Учитывая морфологическую обстановку, недуг разделяется на два подвида:
- гранулематозный (очаговый метастический);
- негранулематозный (диффузный токсико-аллергический).
Клинические рекомендации и прогноз
Лечение увеитов в домашних условиях должно быть своевременным, тогда пациент может избежать осложнений, ведь это сложный воспалительный процесс, требующий особого внимания и комплексного медикаментозного подхода. Определить начальную стадию можно по характерной симптоматике (помутнение в глазах, падение четкости зрения, боль, покраснение и прочие признаки).
Клинические рекомендации:
- своевременная консультация офтальмолога;
- регулярный контроль увеита;
- использование защитных мер при контакте с поражающими элементами;
- укрепление иммунитета;
- прием витаминных комплексов;
- правильный уход за контактными линзами;
- своевременное лечение инфекционных заболеваний;
- ограничение контакта с аллергенами.
На прогноз дальнейшего течения и динамики увеита влияет своевременность начатой терапии. Острая форма при адекватном лечении проходит уже спустя месяц. Хроническое течение требует более продолжительного приема лекарственных средств, борьба с заболеванием иногда продолжается до полугода.
Если к увеиту присоединяется вторичное поражение, то лечение в домашних условиях не даст положительной динамики. Например, при отслоении сетчатки, образовании катаракты или глаукомы прогнозы неблагоприятные. В таких ситуациях назначаются операции, а результат индивидуален, так как зависит от тяжести и формы болезни.
Прогноз и профилактика
При вовремя начатом лечении прогноз для здоровья и сохранения трудоспособности положительный. Не существует единых превентивных мер для профилактики ирита, так как этиология заболевания может быть абсолютно разной. Специалисты рекомендуют придерживаться общих правил безопасности и соблюдать гигиену зрения. Так, людям, работающим на производствах с повышенной опасностью (металло- или деревообработка) следует защищать лицо маской или очками, чтобы предотвратить случайное попадание стружки или опилок в глаза. При наличии системных заболеваний организма (сахарный диабет, расстройства эндокринной системы), а также после перенесенных офтальмологических операций на радужной оболочке следует совершать профилактические визиты к офтальмологу хотя бы раз в полгода для исследования органов зрения. Многие глазные заболевания дают о себе знать уже в развитой стадии, а своевременная диагностика играет большую роль в успешном лечении.

Разновидности увеита
Широкая классификация увеита может привести к трудностям при диагностике. Воспалительный процесс различается по признакам, причинам, локализации. В зависимости от того, где расположен очаг воспаления, различают такие увеиты:
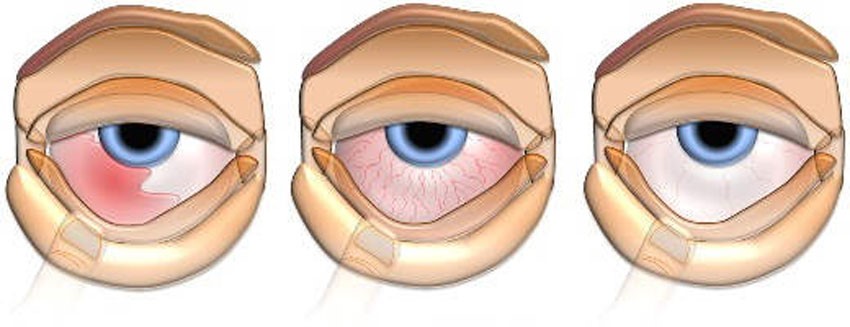
- Передний. Выявляется в 70% случаев. Характеризуется поражением ресничного тела (циклит) или радужной оболочки (ирит). Если воспаление распространилось и на радужку, и на ресничное тело, его называют иридоциклитом.
- Периферический (промежуточный). Воспаление затрагивает ту часть зрительных органов, которая расположена за ресничным телом. Такой процесс диагностируется редко.
- Задний. Нечастое явление, при котором поражается сосудистая оболочка. Если не остановить развитие воспаления, оно перейдет на зрительный нерв и сетчатку (хориоритенит). Поражение задних участков сосудистой оболочки называют хориоидитом. Поражение всего увеального тракта именуют панувеитом.
Опираясь на характер воспаления, ученые дали увеиту такую классификацию:
- Серозное воспаление.
- Фибринозно-пластинчатый увеит.
- Гнойный процесс.
- Геморрагическое воспаление.
- Увеит смешанного типа.
Характеристика течения заболевания дает основания выделить такие типы увеита:
- Острый. Развивается на фоне всплеска активности микроорганизмов, вызывающих инфекцию. При этом ярко выражаются симптомы воспаления. Отмечается переполнение сосудов глазного яблока кровью. Глаз болит. Зрительные функции ухудшаются.
- Хронический. В эту форму увеит переходит, если его не долечить. К причине его развития относятся также аутоиммунные заболевания. Симптоматика болезни периодически обостряется.
- Вялотекущий. Симптомы заболевания выражены плохо. Их проявление отмечается в течение 2 месяцев. После чего выявляется острая стадия воспаления.
Различают также первичную и вторичную патологию. В первом случае ее причиной становятся общие заболевания организма. Во втором – болезни зрительных органов.
Уважаемые пациенты!
Институт является головным учреждением по проблемам офтальмологии в системе Минздрава России. Он координирует научно-исследовательскую работу ведущих кафедр офтальмологии медицинских вузов РФ. Директор института является главным офтальмологом, членом Экспертного совета и возглавляет профильную комиссию по офтальмологии Минздрава России. В институте работает более 600 человек. Научный потенциал института: 37 сотрудников имеют степень доктора медицинских наук, из них 17 профессоров, 88 — кандидата медицинских наук, 2 имеют почетное звание «Заслуженный деятель науки»; 64 врача имеют высшую квалификационную категорию, из них 11 — звание «Заслуженный врач».
Организационная структура института состоит из 57 подразделений (научные, клинические и вспомогательные). В Институте имеется отделение экстренной и неотложной помощи, где медицинская помощь пациентам оказывается круглосуточно. Ежегодно в данном подразделении получают помощь свыше 19000 человек.
Функционируют взрослое и детское консультативно-поликлинические отделения с ежегодным посещение 200 тысяч пациентов. Институт обладает 6 стационарными отделениями, развернуто 300 коек. В стационарных отделениях получают лечение около 9000 человек в год. Им оказывается высокотехнологичная медицинская помощь с применением современных технологий, имплантов, лекарственных препаратов. На базе отдела травматологии, реконструктивной, пластической хирургии и глазного протезирования функционирует центр медицины катастроф «Защита» для оказания медицинской помощи пострадавшим в террористических актах, катастрофах, при стихийных бедствиях.
Большое значение в институте уделяется детской офтальмологии
Многие диагностические исследования и хирургические методики, разработанные в отделе патологии глаз у детей, являются уникальными и представляют большую научно-практическую ценность.
В институте основное внимание уделяется болезням глаз, имеющим наибольшее социальное значение. С этой точки зрения институт является уникальным научно-практическим учреждением в области офтальмологии.
Институт занимается разработкой тех приоритетных проблем офтальмологии, от успешного решения которых в первую очередь зависит предупреждение слепоты и слабовидения
Это повреждения органа зрения, глаукома, онкологические заболевания глаз детей и взрослых, близорукость, врожденная патология глаз у детей, патология сетчатой оболочки и зрительного нерва, инфекционные и аллергические заболевания глаз.
В результате многолетних научных исследований по названным проблемам были разработаны новые технологии и методы диагностики, лечения и профилактики заболеваний глаз, внедрение которых в широкую практику позволило существенно повысить уровень и улучшить качество офтальмологической помощи населению.
Научные и практические работы сотрудников Института в разные годы отмечались — Государственной премией СССР, премиями Совета министров СССР и Правительства России, премиями имени академика М.И.Авербаха и академика В.П.Филатова, многочисленными дипломами и медалями ВДНХ, золотыми, серебряными медалями и дипломами Брюссельской выставки.
Институт за большие успехи в развитии науки и практической офтальмологической помощи населению страны был награжден орденом Трудового Красного Знамени.
Сформированная в институте в течение более чем 100 лет самостоятельная офтальмологическая школа, является ведущей в России и получила заслуженное признание. Многие сотрудники института являются действительными членами престижных международных Академий и офтальмологических обществ. На базе института с 1978 года работает Сотрудничающий центр ВОЗ по профилактике слепоты.
Институт является крупнейшим центром по подготовке научных и практических кадров для офтальмологической службы России, а также для стран СНГ и ряда зарубежных стран. На базе института имеются аспирантура и ординатура, действует совет по защите докторских и кандидатских диссертаций, проводятся курсы повышения квалификации и сертификации специалистов из различных регионов России и стран СНГ. Ученики института работают практически во всех ведущих клиниках РФ и СНГ, а также в ряде зарубежных стран.
Коллектив института принимает активное участие в работе Всероссийского общества офтальмологов, а его ведущие специалисты входят в Правление и Президиум общества. В конечном итоге все научные исследования и разработки сотрудников института имеют одну цель — улучшение офтальмологической помощи больным, и с этой целью институт выступил инициатором по разработке отраслевой программы по офтальмологии.
Причины и симптомы увеита
Увеит – это воспаление сосудистой оболочки глаза. Воспаление может быть вызвано инфекцией (например, герпесом – герпетический или герпесный увеит) и/или агрессией иммунной системы к здоровым тканям глаза. Увеит может быть острым, хроническим, рецидивирующим или вялотекущим.
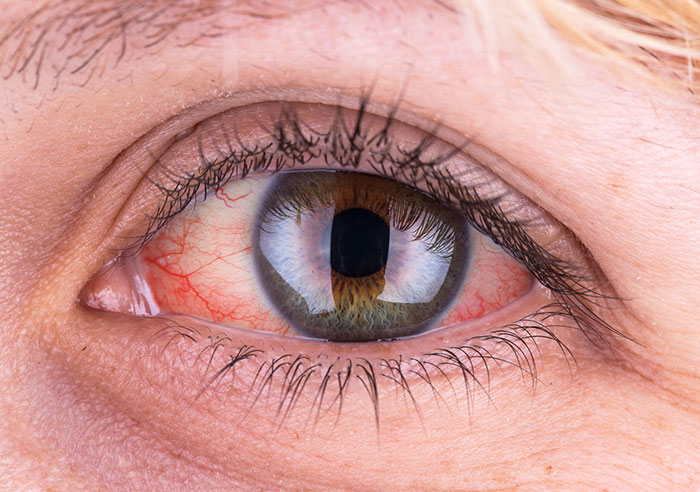
Выделяется три вида увеита: периферический увеит, передний увеит (иридоциклит) и задний увеит (хориоидит). Задний и периферический увеит наиболее агрессивны т.к. в процесс часто вовлекается зрительный нерв.Основные симптомы увеита – боль, появление плавающих помутнений и снижение зрения. Возможно покраснение глаза.
Самый опасный симптом – снижение и потеря зрения. Связано это с активными воспалительными изменениями в сетчатке и зрительном нерве или исходом воспаления (атрофия зрительного нерва, отслойка сетчатки).Обычно причина обнаруживается в нарушении взаимодействия ослабленной иммунной системы с инфекцией. Контактируя с инфекцией, истощенная иммунная система с трудом распознает «своё» и «чужое»: распознает микробов, а агрессию по ошибке проявляет к ткани собственного глаза. Увеиту подвержены люди с генетической особенностью иммунной системы, но есть носители такого гена, не страдающие от увеита, т.к. иммунная система у них работает нормально.
Увеит поддается лечению. Нужно поддержать противоинфекционный иммунитет и при этом «охладить» агрессию иммунитета к тканям собственного глаза. Это непросто, но современные иммунологические исследования помогают нам соблюсти этот тонкий баланс.У увеита всегда есть причина, а диагноз «увеит неясной этиологии» – следствие недостаточного обследования.
Симптомы увеита
Коварство увеита заключается в том, что данное заболевание достаточно долгое время может протекать незаметно для больного, не вызывая у него никаких болезненных или иных неприятных симптомов. Это связано с тем, что сосудистая оболочка глаза лишена нервных окончаний, раздражение которых и могло бы свидетельствовать о начале патологического процесса.
В дальнейшем симптоматика увеита во многом зависит от причины заболевания, патогенности вызвавшей его микрофлоры, объема поражения, общего состояния здоровья пациента и многих других факторов.
В начальных стадиях переднего увеита многие пациенты предъявляют жалобы на появление перед глазами небольшого «тумана» или «пелены», что сопровождается быстрой утомляемостью. При этом нередко снижается и острота зрения. В итоге привычные контактные линзы или очки уже перестают удовлетворять пользователя.
Для заднего увеита покраснение глаз и появление в них болевых ощущений не характерно. Постепенно прогрессирует снижение остроты зрения. Перед пораженным глазом пациенты нередко наблюдают «пятна» или «затуманивания». В запущенных стадиях нередко возникают тупые боли в самой глубине глазницы. Появление этого симптома носит неблагоприятный характер, так как указывает на вовлечение в воспалительный процесс волокон зрительного нерва.
Диагностика увеитов
Важнейшим в диагностике увеитов является правильный и полный сбор анамнеза. Это позволяет избавить пациента от проведения ненужных видов обследования. Многими специалистами даже предложены к внедрению различные опросники, содержащие ключевые вопросы. Они помогают стандартизировать опрос и избежать недостаточно полного уточнения медицинского анамнеза.
Каких-либо обязательных специфических офтальмологических методов диагностики увеитов нет. Общий полный осмотр позволит выявить те или иные характерные признаки заболевания
Важно обратить внимание на уровень внутриглазного давления, который, по данным Herbert, склонен к повышению приблизительно у 42% пациентов. Незаменим осмотр переднего отрезка, который поможет выявить преципитаты на задней поверхности роговицы, гипопион или псевдогипопион, изменения в радужке и иные характерные изменения. Для дифференциации изменений заднего отрезка глаза помимо стандартного осмотра глазного дна могут применяться ФАГ, ОКТ
Для дифференциации изменений заднего отрезка глаза помимо стандартного осмотра глазного дна могут применяться ФАГ, ОКТ.
Лабораторная диагностика (ПЦР, HLA-типирование и другие), рентгенологические, МРТ и цитологические методы исследования проводятся по показаниям в зависимости от предполагаемой причины увеита.
В 2005 году рабочей группой по стандартизации номенклатуры увеитов были разработаны рекомендации по объему диагностических мероприятий при различных формах увеитов (см. приложение). Они содержат в себе перечень основных необходимых в каждом конкретном клиническом случае обследований и помогают избежать назначения необоснованных.
Особое место занимает диагностика «маскарадного» синдрома, который имитирует симптомы увеита. Заподозрить его необходимо в случаях минимального ответа на проводимую агрессивную медикаментозную терапию. Объем диагностических манипуляций зависит от предполагаемой причины.
Важно понимать, что целью обследования при увеитах может быть не только установление причины заболевания, но и исключение патологии, лечение которой исключается теми или иными препаратами (например, инфекционные, в частности, те, которые не могут быть идентифицированы специфическими тестами, «маскарадный» синдром); системных заболеваний, которые могут ухудшить общее состояние пациента, прогноз выздоровления, требовать коррекции схемы лечения
Увеит: этиология
Как правило, увеит – самостоятельное заболевание, иногда связанное с другими патологиями. Например, передний увеит часто является одним из синдромов, обусловленным присутствием антигена HLA-B27 (риск увеличен на 15 %). Чаще всего с HLA-B27 ассоциируется острый передний увеит.
Неинфекционные (аутоиммунные, системные) причины увеита:
- системный васкулит (болезнь Бехчета);
- саркоидоз;
- болезнь Уиппла;
- системная красная волчанка;
- болезнь Крона;
- энтезит;
- ювенильный идиопатический артрит;
- тубулоинтерстициальный нефрит;
- болезнь Кавасаки;
- спондилоартрит.
Увеит может представлять иммунный ответ на какой-либо возбудитель.
Инфекционные причины:
- лептоспироз;
- бруцеллез;
- болезнь Лайма;
- синдром глазного гистоплазмоза;
- токсокароз;
- сифилис;
- туберкулез.
Увеит бывает вызван побочными эффектами лекарств, например, рифабутина (производное рифампицина), моксифлоксацина (фрорхинолон).
Зачастую увеит не связан с патологиями: воспаление имеет неясную этиологию и ограничивается глазом.
К каким докторам следует обращаться если у Вас Увеит у детей:
Офтальмолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Увеита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Причины увеитов (ирита, иридоциклита и хореоретинита)
Существует множество причин развития увеита. Обозначим самые распространенные:
- инфекции, вызванные стрептококками, микобактериями туберкулеза, бледной трепонемой, токсоплазмой, вирусом герпеса, цитомегаловирусом, грибками;
- синдромные и системные болезни: ревматизм, ревматоидный артрит, псориаз, спондилоартрит, саркоидоз, рассеянный склероз, синдром Рейтера, язвенный колит и др.;
- травмы глаз;
- аллергические реакции: пищевая и лекарственная аллергии, сенная лихорадка;
- эндокринные заболевания, гормональная дисфункция, болезни органов зрения, заболевания системы крови и др.
Причины увеита
Главными причинами увеитов являются:
Инфекции (до 45% всех случаев), среди которых особенно часто выявляют – бактерии (стрептококки, стафилококки, палочка Коха, бледная трепонема), вирусы (цитамегаловирусы и другие герпесвирусы), грибки, протисты (токсоплазмы). Таким образом, когда человек инфицируется этими болезнетворными микроорганизмами и заболевает на сифилис, туберкулез, различные ОРЗ (ангина, фарингит, ларингит, пневмония, синуситы и т.д.), менингит, энцефалит, герпес и другие инфекционные болезни, они становятся отправной точкой в этиологии увеитов, т.к. инфекция с током крови способна достигать и органов зрения. Фактически, это основная причина большинства болезней, ведь до конца неизвестно как инфекция себя поведет в том или ином человеке и куда она направится, вызывая воспалительные процессы, перитонит или сепсис в любой точке человеческого организма.
Аллергические реакции – местные или системные аллергии также способны вызвать отечность и нарушения, приводящие к развитию воспаления в глазах. Обычно наблюдается у аллергиков при контакте с животными, тополиным пухом, пыльцой амброзии, химическими испарениями/веществами или применении вакцин и других лекарственных препаратов, употреблении некоторых высокоаллергенных продуктов питания.
Травмирование органов зрения – это или ожоги (химические, от ультрафиолетового излучения, сварочной дуги), или механические травмы, или даже попадание в глаз инородных предметов, особенно песка.
Системные заболевания, которые из-за мультифакторности этиологии могут способствовать развитию и воспаления сосудистого слоя органов зрения. Такими болезнями обычно являются – спондилоартрит, ревматоидный артрит, саркоидоз, ревматизм, гломерулонефрит, язвенный колит, болезнь Крона, болезнь Бехчета, псориаз, рассеянный склероз, системная красная волчанка, синдром Рейтера и СПИД.
Гормональные или обменные нарушения, которые характерны для таких состояний и болезней, как — аутоиммунный тиреоидит, сахарный диабет, климакс.
Глазные болезни – собственно, из-за большого количества расположенных друг с другом глазных элементов, воспаление и другие патологические процессы могут достаточно быстро вовлекать в себя окружающие ткани. Среди глазных болезней, виновных в увеитах нередко выделяют – конъюнктивит, кератит, блефарит, отслойка сетчатки, склерит, язва роговицы с ее прободение.
Диагностика увеита
Первичная диагностика заболевания подразумевает наружный осмотр кожи век и конъюнктивы, оценку реакции зрачков и проведение визометрии. Еще одной необходимой мерой является измерение внутриглазного давления, исходя из того, что увеиты могут развиваться на фоне как гипертензии, так и гипотензии.
Обследование с применением щелевой лампы позволяет обнаружить локализацию лентовидной дистрофии, скопление различного клеточного материала/эпителия на поверхности роговицы, выявить спайки радужки с , капсулярную катаракту и пр. Выявить патологическое разрастание сосудов радужной оболочки и угла передней камеры глаза, оценить объем экссудата и выявить прилипание радужки к роговице можно при помощи гониолинз (гониоскопов).
Преимуществами методов офтальмоскопии является то, что они дают возможность установить изменения глазного дна очагового характера, подтвердить явление отслаивания либо отека сетчатки. В случаях, когда подобные методы диагностирования неприменимы (низкая прозрачность оптических сред , например), пораженную зону поможет определить УЗИ глаза.
При диагностировании задних увеитов, оценке аномального разрастания сосудов хориоидеи и сетчатки, а также отека сетчатки и диска зрительного нерва рекомендованы такие методики как ангиография сосудов, оптическая когерентная томография диска зрительного нерва и макулы, а также лазерная сканирующая томография.
Не следует исключать и такие способы оценки состояния глаза как измерение реакции скорости кровотока под воздействием электростимуляции (реоофтальмографию) и регистрацию биопотенциалов, позволяющую диагностировать функциональность сетчатки (электроретинографию). Способы инструментальной диагностики уточняющего характера объединяют дополнительный разрез – парацентез – передней камеры, а также биопсию хориоретинальной и витреальной локализаций.
Поскольку на риск образования и динамику развития увеитов разнообразной этиологии способны влиять различные расстройства, для уточнения диагноза могут понадобиться следующие консультации либо методы диагностики:
- Рентгенограмма легких;
- Проведение туберкулиновой пробы;
- Заключение фтизиатра;
- Заключение невролога;
- Организация люмбальной пункции;
- КТ или МРТ головного мозга;
- Заключение аллерголога-иммунолога;
- Заключение ревматолога;
- Рентгенограмма суставов и позвоночного столба.
Что касается лабораторных способов постановки/уточнения диагноза, то пациентам с увеитом могут назначить антикардиолипиновый тест, анализ уровня С-реактивного протеина, анализ уровня циркулирующих иммунных комплексов, оценку ревматоидного фактора и тест на выявление антител к уреаплазме, цитомегаловирусу, микоплазме, токсоплазме, хламидиям, герпесу и т.д.