Эндоцервицит
Содержание:
Виды УЗИ в гинекологии
УЗИ в гинекологии может выполняться тремя способами. Различают следующие виды:
- трансректальное УЗИ (проводится через прямую кишку у девочек, не живущих половой жизнью);
- трансвагинальное УЗИ (осуществляется с помощью введения датчика во влагалище для точного обследования заболеваний органов малого таза);
- трансабдоминальное (или просто абдоминальное) УЗИ, или просто абдоминальное УЗИ (проводится через стенку живота при обнаружении признаков воспаления органов малого таза или у девушек, не живущих половой жизнью).
1
УЗИ в гинекологии
2
Ультразвуковой сканер Voluson 10
3
УЗИ в гинекологии
При каких показаниях делают УЗИ органов малого таза у женщин?
- выявление причин бесплодия;
- нарушения менструального цикла;
- оценка патологии матки и яичников;
- боли внизу живота;
- воспалительные заболевания органов малого таза: эндометрит, параметрит, вульвовагинит, сальпингоофарит;
- выделения из влагалища;
- исследование природы опухолей малого таза (рак мочевого пузыря, миома, рак матки);
- воспалительные заболевания мочевыделительной системы (цистит, пиелонефрит, мочекаменная болезнь);
- изучение состояния яичников и матки во время ЭКО;
- хирургические манипуляции на мочевом пузыре, матке, маточных трубах или яичниках;
- осложнения беременности;
- наблюдение за установленной внутриматочной спиралью (см. методы контрацепции).
Какие заболевания и состояния может выявить УЗИ в гинекологии?
- опухолевые процессы в области малого таза;
- перекрут кисты яичника; киста яичника;
- осложнения после беременности и родов;
- патология развития матки и придатков (удвоение маточных труб, недоразвитая «инфантильная» матка, двурогая, седловидная матка);
- полипы эндометрия;
- непроходимость маточных труб (образование спаек и перетяжек);
- наличие жидкости в органах малого таза;
- миома матки;
- воспалительные заболевания органов малого таза, эндометриоз;
- беременность (маточная и внематочная).
1
УЗИ в гинекологии
2
Ультразвуковой сканер Voluson 10
3
УЗИ в гинекологии
Женское УЗИ поможет определить следующие показатели:
- размеры яичников;
- наличие и разновидность кист яичников (фолликулярные, лютеиновые, эндометриоидные);
- размер и форма матки;
- толщина слизистой оболочки матки (изменяется в зависимости от дня цикла);
- наличие опухолей матки и придатков, их расположение и природа образования (доброкачественные или злокачественные).
Профилактика цервицита
Так как цервицит в большинстве случаев служит проявлением заболеваний, передающихся половым путем, для профилактики необходимо либо пользоваться презервативом при случайных связях, либо быть уверенным, что у партнера отсутствуют заболевания, передающиеся половым путем. В идеальном случае, прежде чем вступить в открытые отношения, пара должна пройти анализы на эти заболевания. При условии моногамных отношений это будет служить гарантией защиты от возникновения болезней, передающихся половым путем. В нашей клинике более десяти лет успешно применяется программа профилактики этих заболеваний после незащищенного контакта. В течение 1- 2 суток можно успеть предпринять необходимые действия, чтобы даже после контката с носителем инфекции, остаться здоровой.
Также для профилактики цервицита, который вызывается условно-патогенной микрофлорой, необходимо соблюдение правил личной гигиены, периодические осмотры у гинеколога. Осмотры у гинеколога с взятием анализов выделений и цитологическим исследованием желательно проводить 1 раз в 6 месяцев. Если же у женщины больше, чем 1 партнер или есть неуверенность в постоянном партнере, необходимо проходить осмотр у гинеколога 1 раз в 2 месяца. Важным условием недопущения цервицита является лечение молочницы, которой страдают многие женщины.
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС — предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)
Полип и эктопия — одно и то же
Многие путают такие заболевания как полип шейки матки и эндоцервикоз. Это разные патологии, которые тесно связаны между собой. Полип и эктопия могут протекать одновременно и независимо друг от друга.
Полип образуется из эпителия шейки матки и растет в ее просвет, а эктопия произрастает из цервикального канала во влагалище. Симптомы у обеих патологий могут быть одинаковы, и отличить полип от эндоцервикоза поможет кольпоскопия в сочетании с ультразвуковым исследованием.
Стоит помнить, что для лечения полипов лекарственные препараты, которые прописывают при эктопии, малоэффективным. Полипы рекомендовано удалять. Как и эктопия, полип может перерасти в рак, если не проводить лечение. Однако, до появления онкологии полип должен пройти несколько стадий развития заболевания (степени дисплазии).
Помните о своем здоровье и вовремя проходите осмотр гинеколога. Эндоцервикоз можно вылечить еще до наступления серьезных осложнений. Если начать лечение на ранних стадиях развития патологии, пациентка не чувствует сильного дискомфорта и ущерба здоровью. Будьте здоровы.
Список статей
Принципы физиотерапии
Чтобы использование физиотерапии являлось рациональным, следует ответственно подходить к выбору используемой энергии, а также к методу проведения процедуры. На основе особенностей воздействия физических факторов на организм женщины, можно выделить несколько принципов физиотерапии в гинекологии:
- Принцип единства этиопатогенетической и симптоматической физиотерапии – при лечении патологий методами физиотерапии, следует подбирать их таким образом, чтобы они одновременно устраняли этиологию заболевания и ликвидировали основные признаки. Также этот принцип подразумевает воздействие как на очаг патологии, так и генерализованно на весь организм. В зависимости от этого происходит реализация специфических эффектов фактора (при очагах) и неспецифических (при генерализованном воздействии).
- Принцип индивидуального лечения – основан на том, что все параметры лечебных физических факторов подбираются строго индивидуально, для чего врач должен проводить осмотр и опрос больного.
- Принцип курсового лечения – подразумевает, что эффективность физиотерапии проявляется тогда, когда она была проведена целым курсом. Чаще всего, продолжительность курса составляет от 10 до 20 процедур.
- Принцип оптимального лечения – разные физиологические факторы могут проявлять разную эффективность в зависимости от вида гинекологического заболевания. Все параметры лечения должны соответствовать характеру и фазе патологии.
Причины
ШМ у женщин выполняет функцию биологического барьера, препятствующего проникновению патогенных агентов в половую систему. А цервикальный канал (ЦК) принимает в ней секреторное участие, формируя бактерицидную слизистую пробку.
Эти естественные защитные механизмы могут нарушаться при ШМ-травмах во время абортов, родоразрешения, инвазивных лечебно-диагностических манипуляциях, во время которых происходит свободное проникновение возбудителя и инициация ЭЦ-развития.
Инфицирование на начальном этапе альтерации сопровождается повреждением и слущиванием эпителиальных ЦК-клеток с обнажением базальной мембраны. На стадии экссудации происходит разрыхление тканей, выделение лимфоцитов и гистиоцитов. А в фазе пролиферации идет формирование клеток, участвующих в тканевой регенерации.
Противопоказания
Однако, у физиотерапевтических процедур существуют и противопоказания. Поэтому следует провести тщательное обследование, которое поможет выявить отсутствие или наличие какого-нибудь из противопоказаний. К ним относят:
- тяжелые нарушения кровообращения;
- онкологию;
- высокая температура и лихорадка;
- эндометриоз;
- острые формы заболеваний и обострение хронических инфекций;
- острые кардиологические заболевания;
- печеночная или почечная недостаточность;
- опухоли яичников или матки;
- тромбозы;
- гнойные заболевания;
- маточные кровотечения;
- мочекаменная болезнь;
- психические заболевания в стадии обострения;
- дисплазии, кондиломы, лейкоплакии;
- кахексия;
- наличие кожных поражений, особенно в области воздействия;
- генитальный туберкулёз.

Опасность
Эндоцервицит опасен только в тех случаях, когда вызывает осложнения. Так, запущенное воспаление может привести к:
- переходу инфекции на органы и ткани, расположенные выше, — брюшину, эндометрий, маточные придатки,
- развитию бартолинита,
- раку шейки матки (в группу риска попадают женщины, у которых эндоцервицит протекает параллельно с вирусом папилломы человека),
- синдрому Фитц-Хью-Куртиса (если болезнь сочетается с хламидиозом, возникает спаечный процесс, приводящий к бесплодию).
Эндоцервицит при беременности может спровоцировать:
- повышенный тонус матки,
- гипоксию плода,
- преждевременные роды,
- выкидыш на ранних сроках,
- рыхлость плодных оболочек,
- преждевременное излитие околоплодных вод.
Как лечат цервицит
Лечение цервицита определяется характером возбудителя и степенью поражения тканей шейки матки. В зависимости от возбудителя применяются антибиотики, противовирусные, противогрибковые и противопротозойные препараты. Если причиной стало одно из ЗППП, лечить нужно и полового партнера.
В комплексе применяется фитотерапия – спринцевание настоями ромашки, календулы и др
Но важно знать, что не все формы цервицита допускают спринцевания, поэтому это делается только по назначению гинеколога
Почему не помогают антибиотики при самолечении?
Выбор препарата возможен только после сдачи и расшифровки результатов анализов. Антибиотики широкого спектра действия могут быть бесполезны, если цервицит вызван вирусом или грибком. Нет ни одного лекарства, одновременно уничтожающего все виды инфекции.
Важна и индивидуальная чувствительность возбудителя к антибиотикам. Если женщина уже принимала лекарства, лечась, например, от простуды, и не долечила цервицит (о котором не знала), возбудитель приобретает устойчивость к препаратам этой группы — они уже не помогут. В лаборатории делают пробы, подбирая лекарство, которое уничтожит бактерию или вирус.
Лечение вирусного цервицита
Наиболее сложным с точки зрения терапии считается цервицит, вызванный вирусом папилломы человека (ВПЧ). Проблема лечения заключается в том, что сам генитальный вирус устранить не удастся — медицина этого еще не умеет. Но можно снять симптомы болезни и вызвать ремиссию. Лечиться придется комплексом препаратов, включающим противогерпетические вещества, иммуностимуляторы, цитостатики и витамины.
Как лечится атрофический цервицит?
Если гинеколог диагностировал атрофический цервицит, сопровождающийся отмиранием тканей, назначаются препараты, содержащие эстрогены. Цель такого лечения — восстановление слизистой оболочки влагалища и шейки матки и нормализация микрофлоры женских половых органов.
Лечение хронического цервицита
Помимо основной причины, нужно уделить внимание и сопутствующим факторам, которые способствуют прогрессированию заболевания. Так, нарушения иммунитета корректируются приемом иммуностимуляторов
Могут также назначаться гормональные препараты и активаторы обменных процессов, ускоряющие восстановление тканей шейки матки.
Антибиотики назначаются в форме таблеток для перорального применения, а также в виде местных кремов, гелей и свечей. После того как стихнет острая фаза патологии, можно назначить дезинфицирующие растворы для спринцевания влагалища и шейки матки. Их подберет врач.
Часто хронический цервицит требует хирургического вмешательства. Современная медицина предлагает пациентам инновационные методики аппаратного лечения, наиболее эффективными и безопасными среди которых выступают лазер и радиоволновое лечение. Также иногда в качестве метода лечении хронического цервицита применяют обработку пораженного участка специальными лекарственными средствами, этот метод актуален в случае, если женщина планирует рожать детей в будущем. После этой процедуры пациентке назначают курс противовоспалительных и иммуномодулирующих препаратов.
Виды заболевания
В зависимости от возбудителя выделяют специфический и неспецифический эндоцервицит.
Неспецифический эндоцервицит появляется в результате изменения нормальной микрофлоры во влагалище. Этот вид заболевания не передается половым путем. Зачастую причиной развития заболевания является бактериальный вагиноз.
Клинические проявления неспецифического цервицита, это боли в низу живота, которые могут отдавать и в поясницу, частые, иногда болезненные мочеиспускания, боль при половом контакте.
По давности на острый и хронический (при наличии симптомов 1 месяц и более). Для острого эндоцервицита характерны обильные выделения, могущие сопровождаться зудом или чувством дискомфорта во влагалище, а также могут иметь место резь при мочеиспускании, болезненный коитус, нарушение менструального цикла.
При хроническом цервиците картина немного «стирается» и тогда выделения становятся не такими обильными, как при начале заболевания, но они присутствуют всегда. Могут иметь место боли в пояснице, болезненные менструации, нарушение менструального цикла, а также бесплодие.
Также выделяют трихомонадный цервицит и гонорейный эндоцервицит. Специфические инфекции проявляют себя особенно «бурно»: обильные гнойные выделения с неприятным запахом, боли внизу живота, подъём температуры, симптомы интоксикации (вялость, апатия, снижение аппетита, ухудшение общего самочувствия).
Причины
Эндоцервицит: причины
Причины эндоцервицита многочисленны
Факторов для активизации воспалительного процесса слизистой цервикального канала большое количество. Это могут быть различного рода возбудители инфекционного генеза. Условно причины развития эндоцервицита делят на специфические, к которым относят условно-патогенные микроорганизмы и неспецифические те, которые являются источниками инфекций, передающихся половым путем.
Симптомы и лечение эндоцервицита у женщин зависят от этиологии процесса.
Необходимо учитывать, что при условиях только присутствия агентов, заболевание не развивается. Возникает вопрос: эндоцервицит от чего появляется? После попадания возбудителя для дальнейшего течения заболевания необходимы провоцирующие факторы, к которым относятся:
- сопутствующие воспалительные процессы половых органов;
- механическая травматизация шейки матки;
- аллергическая реакция на спермицидные средства;
- возрастные изменения шейки матки, на фоне гормональных нарушений;
- опущение или пролапс матки;
- сниженный иммунитет, в сочетании с вредными привычками;
- хаотичная половая жизнь с разными половыми партнерами;
- нарушения правил личной гигиены;
- безконтрольное применение методов народной медицины (спринцевание) с химически активными веществами.
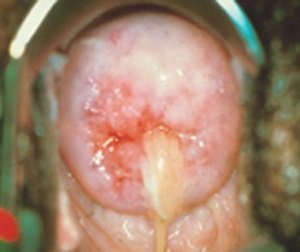
Симптомы
Лечащий врач отвечает на вопросы не только, что такое эндоцервицит, и как его лечить, но и как проявляется характерный недуг в женском организме. На начальной стадии активность патогенной флоры умеренная, но со временем неприятная симптоматика только усиливается, пугает свой интенсивностью. Эндоцервицит протекает в острой и хронической форме, причем вторая стадия развивается при отсутствии мер своевременного реагирования на симптомы первой.
Острый эндоцервицит
Заболевание беспокоит неожиданно, пациентка может перепутать эндоцервицит с признаками классической молочницы. Все начинается с внутреннего дискомфорта, чувства жжения и зуда в области влагалища. Не исключены специфические выделения из половых органов, которые имеют неприятный запах, слизистую консистенцию, примеси гноя. Другие характерные признаки острого эндоцервицита представлены ниже:
- вагинальное жжение;
- выделение гнойных масс;
- нестабильность эмоциональной сферы.

Хронический
Если проигнорировать острую стадию воспаления, болезнь приобретает хроническую модификацию с менее выраженной симптоматикой. Эндоцервицит шейки матки можно обнаружить при тщательном обследовании, комплексном исследовании жидкости в цервикальном канале на флору. Характерные симптомы болезни настигают периодическими рецидивами и периодами ремиссии, когда женщина ошибочно полагает, что патология отступила навсегда. Очагами становятся глубинные слои слизистой оболочки цервикального канала.
Эхопризнаки эндоцервицита
Если женщина после аборта или длительного приема антибиотиков испытывает внутренний дискомфорт, жалуется на проявление молочницы, не исключено, что это эхопризнаки эндоцервицита, которые при отсутствии своевременного реагирования пациентки только прогрессируют. Начинается процесс воспаления при ослаблении защитных сил, под влиянием других провоцирующих факторов в некогда здоровом организме. Заболевание не является венерическим, но носит инфекционно-воспалительный характер, передается половым путем.
Лечение гонореи у женщин. Местное и общее лечение.
Цель лечения — удаление возбудителя из организма пациента. Лечению также подлежат половые партнёры при обнаружении хотя бы у одного из них гонококков бактериоскопическим или бактериологическим методом.
В лечении гонореи основное место принадлежит антибиотикотерапии для воздействия на возбудителя. Лечение назначают с учётом формы заболевания, локализации воспалительного процесса, наличия осложнений, сопутствующей инфекции, ограничения применения лекарственных средств из-за наличия у них побочных эффектов, чувствительности возбудителя к антибиотикам.
При отсутствии острых явлений воспалительного процесса также применяют физиотерапию в виде магнитотерапии, индуктотермии, электрофореза и фонофореза лекарственных веществ, лазеротерапии, терапии ультрафиолетовым облучением и ультравысокими частотами
Самолечение при гонорее опасно! Назначать лечение должен медицинский специалист, т.к. неправильно леченная гонорея может привести к серьёзным осложнениям.
Причины возникновения
В норме во влагалище присутствует нормальная микрофлора с преобладанием анаэробных бактерий над аэробными, что обуславливает защиту тканей от воздействия патогенных факторов. Также в защите организма участвует цервикальная слизь с высокой концентрацией бактерицидных веществ, препятствующих проникновению воспалительных агентов в матку. Нарушения возникают из-за деструкции анатомо-физиологических защитных механизмов.
Этиология заболевания
Вирусы. В 75% случаев деятельность вируса папилломы человека (ВПЧ) способствует цервициту. Возбудителя сложно выявить из-за латентной формы течения вирусного заболевания, однако современные ПЦР анализы упростили эту задачу. Кроме ВПЧ выделяют цитомегаловирус, вирус герпеса и аденовирус.
Хламидиоз. У 37% женщин хламидии, ассоциированные с облигатной (постоянной) флорой влагалища, вызывают цервицит.
Трихомониаз. Выявляется в 20% случаев из всех женщин, болеющих цервицитом. Протекает в хронической форме, часто без особых жалоб и симптомов.
Грибковая инфекция. Candida albicans, реже другие ее формы, являются причиной цервицита. Возникает в результате дисбаланса микрофлоры на фоне употребления антибиотиков, гормональных нарушений и скрытых хронических заболеваний.
Условно-патогенная микрофлора. Это группа бактерии, населяющих влагалище и не вызывающих воспаления в норме
Могут провоцировать цервицит в случаях неосторожного применения местных контрацептивов, лекарственных препаратов, на фоне общего снижения иммунитета, нарушения баланса микрофлоры. Чаще всего при цервиците определяется грамотрицательная флора: кишечная палочка, стафилококки, стрептококки.
Местные контрацептиве ( точнее, некорректное их использование)
Неправильная постановка шеечных и внутришеечных контрацептивов, использование химических спермецидов и спринцевание химическими растворами в качестве контрацепции.
Возрастные изменения. В перименопаузальном возрасте воспаление шейки матки на фоне кольпита при сниженном синтезе эстрогенов.
Индивидуальная непереносимость (латекса) может провоцировать цервицит.
Гинекологические процедуры, грубые вмешательства в роды, травматические роды с разрывами, аборты, хирургические и диагностические манипуляции с расширением цервикального канала.
Опущении органов малого таза.
Иммунодефицитные состояния, снижающих способность организма противостоять инфекциям.
Диагностика и дифференциальный диагноз
Несмотря на отсутствие явных субъективных клинических проявлений, диагностика эндоцервицита устанавливается относительно легко на основании данных объективного обследования.
Осмотр шейки матки при помощи гинекологических зеркал позволяет выявить покраснение вокруг наружного отверстия цервикального канала, из которого выделяется слизисто-гнойное содержимое. Пальпаторно определяется утолщенная и уплотненная шейка матки.
Для верификации диагноза необходимо в обязательном порядке использовать дополнительные методы исследования: микроскопический, бактериологический, кольпоскопический, цитоморфологический.
Для исключения инфекций, передающихся половым путем, проводятся реакция прямой иммунофлюоресценции, иммуноферментный анализ, полимеразная цепная реакция.
Бактериологическое исследование помогает обнаружить не только возбудителя заболевания, но и определить его чувствительность к антибактериальным фармсредствам.
Эндоцервицит приходится дифференцировать от эктопий шейки матки, рака шейки матки, специфического эндоцервицита при гонорее, сифилисе, туберкулезе.
Диагностика
Распознавание эндоцервицита не представляет затруднений. Используют следующие лабораторные и инструментальные методы:
- мазок на флору выделений из шеечного канала, влагалища и мочеиспускательного канала;
- бактериологический посев выделений для определения возбудителя и его чувствительности к антибиотикам;
- цитологическое исследование мазка с шейки матки и цервикального канала;
- исследование на инфекции, передающиеся половым путем;
- кольпоскопия – позволяет определить участки воспаления;
- УЗИ органов малого таза с целью выявления сопутствующей патологии;
- кровь на сифилис, ВИЧ-инфекцию и гепатиты;
- общий анализ мочи при наличии жалоб на расстройства мочеиспускания;
- биопсия при хроническом эндоцервиците.
Применение антибактериальных препаратов
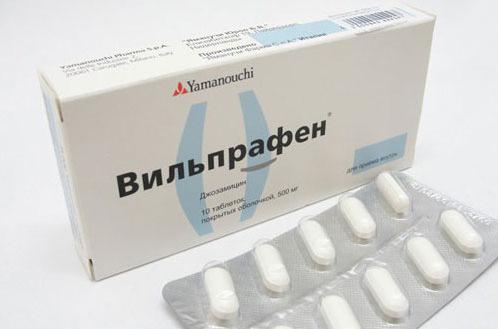
После проведения бактериологического посева назначаются именно те медикаменты, которые в силах убить возбудителя болезни. Наиболее часто ими становятся стрептококки, стафилококки, трихомонады и так далее. Среди лекарств можно выделить «Вильпрафен», «Амоксиклав», «Сумамед», «Тризхопол», «Наксоджин» и многие другие. Помните, что без предварительного исследования лечение может оказаться бесполезным.
Помимо пероральных препаратов медики часто назначают лекарства для местного применения. Чаще всего это составы для спринцевания, содержащие противомикробные компоненты, и вагинальные таблетки. К ним можно отнести «Тержинан», «Гиналгин», «Бетадин» и так далее. Использовать их лучше одновременно с препаратами, принимаемыми внутрь.
Средства для восстановления микрофлоры
После проведенного лечения обязательно нужно использовать средства для восстановления микрофлоры влагалища. В противном случае высока вероятность повторного размножения микроорганизмов в данной области. Помните, что препараты, содержащие полезные бактерии, не используются одновременно с антибактериальной терапией. Дождитесь полного окончания курса противомикробных средств и лишь после этого приступайте к восстановительной коррекции.
Среди лекарств подобного типа можно выделить следующие: «Линекс», «Ацилакт», «Вагинорм» и так далее. При необходимости врач может назначить противогрибковую терапию, которая включает применение таких лекарств, как «Дифлюкан», «Флюкостат», «Пимафуцин» и пр.

Лечение эндоцервицита

Целями лечения эндоцервицита являются устранение симптоматики и купирование воспалительного процесса. Методы лечения таковы:
- иммунотерапия помогает повысить общее сопротивление организма к возбудителям и нормализует ответную иммунную реакцию;
- лечебное использование специальных физических средств способствует усовершенствованию процессов восстановления и укреплению противовоспалительного действия определенных медикаментов;
- ультравысокочастотная терапия (УВЧ-терапия) и ультрафиолетовое излучение трусиковой зоны показано при острой форме эндоцервицита;
- при хроническом воспалительном процессе применяются такие методы:
- дециметровые волны;
- магнитотерапия;
- введение лекарственных препаратов через слизистые оболочки с использованием небольшого заряда электрического тока;
- лазерное лечение влагалища;
- грязевые тампоны.
Если у женщины обнаружены наботовы кисты, которые содержат инфекционных агентов, то рекомендуется проведение диатермопунктуры.
Медикаментозное лечение
Лечение заболевания можно проводить с помощью некоторых групп медикаментов. Лекарственные препараты таковы:
- антимикробные и антибактериальные препараты – Дифлюкан, Сафоцид, Цефуроксим, Эритромицин, Микосист, Кандид клотримазол, Кандизол;
- эубиотики – Бифидумбактерин Форте, Лактобактерин, Колибактерин, Споробактерин, Энтерол, Бактисубтил;
- антибиотики – Абифлокс, Азицин, Амфолип, Блеоцин, Гинекит, Заноцин, Келикс, Левофлокс;
- противогрибковые средства – Аморолфин, Бутоконазол, Изоконазол, Кетоконазол, Леворин, Нафтифин;
- антипаразитарные препараты – Никлозамид, Пирантел, Декарис, Карбендазим, Мебендазол.
Хирургическое вмешательство
Пластические и другие хирургические вмешательства требуются только в случае наличия других гинекологических воспалительных заболеваний.
Цитограмма
Цитограмма эндоцервицита, что это
Цитологический анализ взятого материала из шейки матки позволяет оценить структурные изменения в слизистой оболочке, а так же выявить наличие клеток атипии. Кроме того цитологическое исследование позволяет проанализировать реакцию организма на инфекции. Так же при цитологическом исследовании возможно определение типа повреждения и изменения выстилающего эпителия. Для точности результата мазки берутся отдельно из влагалищной части шейки матки и так же из цервикального канала шейки матки.
Цитогрмма соответствует воспалительному процессу (эндоцервициту) в том случае, когда при исследовании будут видны изменения, характеризующие воспаление: дегенеративные, репаративные изменения. Клетки атипии воспалительного характера со специфическими ядрами и цитоплазмы. Для подтверждения диагноза так же необходимо присутствие в анализе признаков плоскоклеточной метаплазии, гиперкератоза, паракератоза.
Цитограмма соответствует эндоцервициту, что значит в цервикальном канале происходит замещение цилиндрического эпителия на плоскоклеточный. Что характерно замещение происходит не только на оболочке, но и в тканях желез. Процесс сопровождается лейкоплакией, появляются атипии, что в дальнейшем может привести к развитию дисплазии различной степени.
Цитограмма соответствует экзо-эндоцервициту, что значит
в результатах анализа будет примерно такая картина:
при описании мазка с влагалищной части шейки матки будет описано наличие или отсутствие многослойного плоского эпителия, и какой его тип реакции, к примеру, 3-4 тип
Важно, чтобы не было признаков атипии. Так же в анализе будет определять слизь, лейкоциты и возможно эритроциты;
при описании мазка из цервикального канала, при эндоцервиците будут определяться клетки эпителия (большое количество), признаки гиперпластических изменений с клетками атипии или без
В большинстве случае диагноз подтверждается, если в цитограмме определяются клетки метеплазированного эпителия. В острой стадии будет большое количество лейкоцитов, возможно и присутствие небольшого количества эритроцитов.
Проведение цитологического анализа является важным диагностическим моментов в классифицировании и дальнейшем лечении патологии шейки матки.
Эхопризнаки эндоцервицита распознать очень сложно