Фурадонин таблетки 100 мг 20 шт
Содержание:
Показання
Бактеріальні інфекції сечовивідних шляхів (пієліт, пієлонефрит, цистит, уретрит), у тому числі для терапії рецидивів, а також для попередження інфекції при урологічних операціях, катетеризації, цистоскопії.
Протипоказання.
— Підвищена чутливість до нітрофурантоїну або до допоміжних речовин препарату;
— гіперчутливість до інших нітрофуранів;
— легеневий фіброз;
— пієлонефрит при наявності супутнього паренхіматозного запалення нирок або паранефрального абсцесу;
— анурія;
— олігурія;
— гостра порфірія;
— ниркова недостатність (кліренс креатиніну менше 60 мл/хв);
— цироз печінки;
— хронічний гепатит;
— хронічна серцева недостатність;
— проведення гемодіалізу;
— недостатність глюкозо-6-фосфатдегідрогенази (загроза гемолітичної анемії);
— неврит і поліневропатія.
Передозування
Симптоми: нудота, блювання, головний біль, запаморочення.
Порушення з боку нервової системи вказують на підвищену концентрацію нітрофурантоїну у плазмі крові. Розвиток поліневриту є наслідком кумуляції нітрофурантоїну та його метаболітів, тому в разі ниркової недостатності збільшується ризик розвитку поліневриту
Лікування: відміна лікарського засобу; вживання великої кількості рідини, що сприяє виведенню нітрофурантоїну з сечею; застосування ентеросорбентів, антигістамінних засобів, вітамінів групи В. Терапія симптоматична. Специфічного антидоту немає.
У випадку гострого передозування необхідно проводити промивання шлунка. Нітрофурантоїн виводиться при гемодіалізі.
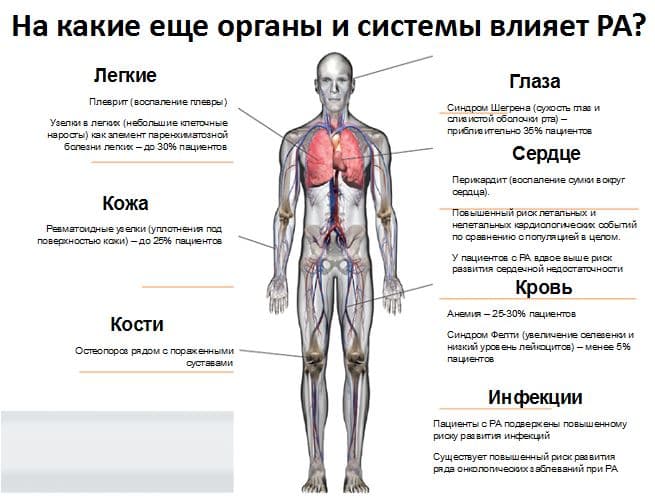
Побічні реакції.
З боку шлунково-кишкового тракту: нудота, блювання, відсутність апетиту, частота та вираженість яких дозозалежна, біль у животі, діарея, панкреатит. Побічні ефекти з боку шлунково-кишкового тракту бувають рідше, якщо препарат приймати з їжею, запиваючи великою кількістю рідини.
З боку нервової системи: головний біль, сонливість, запаморочення, депресія, ейфорія, ністагм, сплутаність свідомості, психотичні реакції, невгамовність (збудженість), астенія, підвищення внутрішньочерепного тиску. У поодиноких випадках відзначені серйозні та навіть необоротні периферичні поліневропатії (відчуття оніміння і печіння в ногах, м’язова слабкість), що пов’язано з нирковою недостатністю та тривалим застосуванням великих доз препарату. При згаданих симптомах прийом препарату необхідно припинити.
З боку імунної системи: реакції гіперчутливості, включаючи аутоімунні реакції, асоційовані з хронічними змінами в печінці та легенях, вовчакоподібний синдром.
Основними симптомами даного вовчакоподобного синдрому є лихоманка, скороминущий висип, артралгія та еозинофілія. Спостерігається збільшення значень в сироватці крові більше двох зі згаданих параметрів: антинуклеарні антитіла, антитіла до гладких м’язів або до ниркових клубочків та тест Кумбса.
З боку дихальної системи: гострі легеневіреакції підвищеної чутливостіхарактеризуються неочікуваною появою гарячки, еозинофілією, кашлем, болем у грудях, задишкою. Легеневий
інфільтрат або ущільнення та плевральний випіт можуть виникнути протягом кількох годин або днів від початку терапії; після припинення прийому препарату вони зазичай розсмоктуються. Підгострі або гострі легеневі симптоми, у тому числі фіброз легень, можуть непомітно розвинутися у хворих, які приймають тривалу терапію; фіброз може бути необоротним, особливо якщо терапію продовжували після появи симптомів.
У хворих з бронхіальною астмою можуть відзначатися астматичні напади. При появі перших ознак порушення дихальної системи прийом препарату необхідно припинити.
З боку печінки та/або жовчовивідних шляхів: гепатит, холестатична жовтяниця (є дозонезалежними та зникають після відміни препарату), холестатичні порушення функції печінки.
З боку судин: гіперемія, циркуляторний колапс.
З боку шкіри і підшкірної клітковини: реакції підвищеної чутливості: шкірні висипи, макулопапульозні висипання, кропив’янка, свербіж, зворотне випадання волосся; в окремих випадках: ангіоневротичний набряк, анафілаксія, запалення слинних залоз, екзема, ексфоліативний дерматит, мультиморфна еритема(синдром Стівенса-Джонсона), вовчакоподібний синдром.
З боку кровотворної і лімфатичної систем:мегалобластна анемія, лейкопенія, гранулоцитопенія або агранулоцитоз, тромбоцитопенія, апластична анемія, гемолітична анемія у пацієнтів з дефіцитом глюкозо-6-фосфатдегідрогенази.
Порушення скелетно-м’язової і сполучної тканини: подагра, міалгія, біль у суглобах.
Інфекції та інфестації:псевдомембранозний коліт, грибкова суперінфекція.
З боку органу зору: порушення зору.
З боку статевих органів і молочної залози: транзиторне порушення сперматогенезу.
Інші: можлива резистентність до таких мікроорганізмів як Pseudomonas.
Взаємодія з іншими лікарськими засобами та інші види взаємодій
Застосування нітрофурантоїну не можна поєднувати з прийомом препаратів, що спричиняють порушення функції нирок.
Антациди та адсорбенти знижують всмоктування препарату, тому не рекомендується застосовувати одночасно з нітрофураном.
Урикозуричні засоби (пробенацид і сульфінпіразон) зменшують виведення нітрофурантоїну (збільшується концентрація нітрофурантоїну у крові, знижується ефективність та підвищується ризик токсичності), тому не рекомендується застосовувати одночасно з препаратом.
Інгібітори карбоангідрази зменшують антибактеріальну активність препарату.
Препарат зменшує реабсорбцію естрогенів.
У разі застосування одночасно з контрацептивними засобами можливе зниження контрацептивного ефекту.
Нітрофурантоїн інактивує пероральну вакцину проти черевного тифу.
In vitro нітрофурантоїн зменшує антибактеріальну дію препаратів групи хінолону (налідиксова кислота, фторхінолони). Слід уникати одночасного застосування цих препаратів.
Не слід застосовувати одночасно з ристоміцином, левоміцетином, сульфаніламідами, оскільки можливе пригнічення процесів кровотворення.
При нирковій недостатності не рекомендується одночасне застосування нітрофурантоїну з аміноглікозидами.
У разі застосування одночасно з антибіотиками (пеніциліни і цефалоспорини) значно підвищується антибактеріальна дія. Препарат добре комбінується з тетрацикліном, еритроміцином.
Антибактеріальна дія нітрофурантоїну знижується у лужній сечі, тому не слід комбінувати його з препаратами, що підвищують рН сечі.
Під час лікування не можна вживати алкогольні напої, оскільки можуть посилитися небажані побічні реакції (наприклад головний біль, нудота, блювання).
Препараты для лечения кандидоза
-
Лекарства Азолы – это семейство притивогрибковых препаратов, название которых заканчивается суфиксом«-азол». Они блокируют производство эргостерина, важнейшего материала клеточной стенки дрожжевых грибков, что приводит к гибели грибков.К счастью эргостерин не является компонентом клеточной стенки клеток человека, поэтому эти препараты не повреждают клетки человека. Примеры таких препаратов – миконазол, тиоконазол, клотримазол, флуконазол, бутоконазол.
-
Полиеновые антибиотики – включают нистатин и амфотерицин. Нистатин используется для лечения молочницы и поверхностных микозов. Амфотерицин применяют при более сложных системных кандидозах. Противогрибковыепрепараыт из группы полиенов, связываясь со стеролами в клеточной мембране грибов, нарушает ее проницаемость, что приводит к выходу основных компонентов клетки и ее гибели. Оказывают фунгистатическое действие.
а) В первые 2 недели жизни следует использовать такую же дозу мг / кг, как и у детей старшего возраста, но вводить каждые 72 часа; в возрасте 2-4 недели жизни, такую же дозу следует вводить каждые 48 часов. При отсутствии положительной реакции пациентов на лечение флуконазолом или при нечувствительности Candidaalbicans к флуконазолу назначают препарат второй линии – интраконазол.
b) У пациентов со СПИДом и нейтропениями рекомендуется мониторинг уровня крови и, при необходимости, увеличение дозы итраконазола до 200 мг bd.
Недавно разработан препарат вориконазол, который показал высокую эффективность при кандидозе. Более того, вориконазол является эффективным в отношении устойчивых к флуконазолу штаммов C. albicans, что значительно расширяет возможности лечения кандидоза.
Особенности течения
- I стадия. Характеризуется появлением воспалительного процесса и усиленным функционированием простаты. Общее состояние остается в норме, за исключением появления клинической картины болезни. Первая стадия длится на протяжении 1-3 лет. На этом этапе возможно полное излечение с помощью медикаментов.
- II стадия. Симптомы утихают. Спустя некоторое время возникает нарушение эрекции и раздражительность. При половом акте может отсутствовать семяизвержение. Возникает слабость и боли в промежности. Сопровождается нарушением структуры органа, что чревато нарушением кровоснабжения. Терапия проводится с помощью антибиотиков, иммуномодуляторов и физиотерапии.
- III стадия. Последний этап развития болезни, который сопровождается некрозом тканей. На ней появляются рубцы, которые начинают давить на внутренние органы. Железа сморщивается и деформируется, что чревато дисфункциями мочеполовой системы. Возникает острая боль при мочеиспускании и усиливаются признаки радикулита. Больной должен находиться под постоянным врачебным контролем.
Классификация
Существует множество классификаций простатита, отсюда весьма своеобразная терминология.
Наиболее распространенной является классификация простатита, предложенная Национальным институтом здоровья США (NIH) в 1995г:
| Категория | Описание |
|---|---|
| Категория I | Острый бактериальный простатит |
| Категория II | Хронический бактериальный простатит |
| Категория III | Хронический абактериальный простатит |
| Категория IIIA | Синдром воспалительной хронической тазовой боли |
| Категория IIIB | Синдром невоспалительной хронической тазовой боли (простатодиния) |
| Категория IV | Бессимптомный воспалительный простатит |
Данная классификация простатита основывается на клинических признаках, наличии или отсутствия лейкоцитов и микроорганизмов в секрете простаты, эякуляте и моче.
Категория I
Острый бактериальный простатит выражается острым инфекционным воспалением предстательной железы со всеми сопутствующими признаками:
- повышенное количество лейкоцитов в моче;
- наличие бактерий в моче;
- общими признаками инфекции (повышение температуры тела, симптомы интоксикации).
Категория II
Хронический бактериальный простатит – сопровождается соответствующими симптомами и повышением количества лейкоцитов и бактерий в секрете простаты, эякуляте и моче, полученной после массажа простаты.
Категория III
Синдром хронической тазовой боли (СХТБ) – ведущим клиническим симптомом является болевой синдром на протяжении более 3 месяцев при отсутствии патогенных микроорганизмов в секрете простаты, эякуляте и моче, полученной после массажа простаты.
Критерием разделения на III A и III B является наличие повышенного количества лейкоцитов.
Категория III A
Воспалительный синдром хронической тазовой боли – характеризуется наличием болевого синдрома и симптомов простатита, при этом отмечается повышенное количество лейкоцитов в секрете предстательной железы, эякуляте и порции мочи, после массажа простаты, патогенные микроорганизмы стандартными методами не выявляются в указанных образцах.
Категория III B
Невоспалительный синдром хронической тазовой боли – характеризуется наличием болевого синдрома и симптомами простатита, при этом отсутствует повышение количества лейкоцитов и не выявляются стандартными методами патогенные микроорганизмы в секрете простаты, эякуляте и моче, полученной после массажа простаты.
Категория IV
Бессимптомный воспалительный простатит – отсутствие характерных для простатита симптомов, заболевание выявляется случайно при гистологическом исследовании образцов ткани простаты, полученной в связи с диагностикой по другим причинам (например проведение биопсии простаты в связи с повышением уровня простатического специфического антигена — ПСА)
Что такое кандидоз
Кандидоз – это заболевание, вызванное поражением грибами рода Candida, наиболее распространенным представителем которых является Candidaalbicans. Грибы рода Candid aявляются обычными представителями микрофлоры кожи и слизистых оболочек человека. Патогенными они становятся тогда, когда нарушается хрупкое равновесие микрофлоры организма человека. Это происходит, когда пострадала нормальная микрофлора организма (бифидумбактерии и лактобактерии), которая в норме сдерживала рост патогенной микрофлоры и развился дисбактериоз кишечника. При дисбактериозе кишечника погибают целебные бифидумбактерии и лактобактерии, которые вытесняют плохие бактерии, грибки, вирусы и поддерживают иммунитет организма человека на должном уровне. Если нет бифидумбактерий и лактобактерий в достаточном количестве, то патогенная микрофлора размножается и развивается заболевание. С возникшим заболеванием организм тоже не может бороться с высокой эффективностью, т.к. при отсутствии бифидумбактерий и лактобактерий резко снижается иммунитет. Поэтому заболевание приобретает хроническую или генерализованную форму. Лечить дисбактериоз необходимо обязательно, иначе даже легкие заболевания могут приобрести угрожающее течение, вплоть до рака («Опасности нелеченного дисбактериоза»)
Чаще всего кандидоз развивается на коже или слизистых оболочках. Реже Candidaalbicans вызывает септицемию ( прорывается в кровь и разносится по всем органам и системам организма (сепсис) или висцеральные поражения (кандидоз органов). Существует несколько типов кандидоза в зависимости от его локализации: кандидоз кишечника, генитальный кандидоз, кандидоз полости рта, кандидоз пищевода и др.
Различают острую и хроническую форму кандидоза. Хроническим кандидоз становится в случаях сильного ослабления нормальной микрофлоры и иммунитета, когда организм не может защититься.