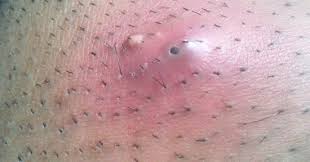
Фурункул: симптомы, лечение
Содержание:
Что делать при появлении абсцесса на животе?
Если у вас или ваших близких появился любой вид абсцесса, первое, что нужно сделать – это обратиться к врачу. Даже если есть факторы, препятствующие этому, хирурга нужно вызвать на дом, чтобы он провел обследование и проконсультировал о подходящем способе терапии.
Найти же такую клинику стало особенно просто сейчас, когда появился сервис «Ваш Доктор», на котором вы сможете собрать данные о медицинских учреждениях города, а также записаться в любое из них на прием.
Полезная информация по теме:
- Диагностика хирургических заболеваний
- Лечение хирургических заболеваний
- Как проходит консультация хирурга
- Осмотр хирурга
- Хирургия — наука о внутренних болезнях
- Как проводится прием хирурга
- Детский хирург
- Удаление новообразований на коже
- Платный хирург
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Внешние абсцессы на животе
Абсцесс – это локальное воспалительное заболевание, при котором в ткани образуется гнойная полость, ограниченная достаточно плотной капсулой. Её организм формирует, чтобы защитить окружающие ткани и органы от воспалительного процесса и вызвавших его микроорганизмов. Но постепенно количество гноя увеличивается, и он может расплавить капсулу или порвать её, изливаясь наружу или под кожу.
Формируется абсцесс, если под кожу через небольшие ссадины, раны и другие, даже микроскопические повреждения проникают болезнетворные микроорганизмы. Такой абсцесс на животе проявляет себя явными признаками:
- покраснением кожи,
- припухлостью,
- образованием плотного инфильтрата.
Кожа вокруг него горячая на ощупь, а часто повышается и общая температура организма.
Также могут возникнуть и общие симптомы:
- недомогание,
- слабость,
- признаки интоксикации и так далее.
Лечение такого абсцесса достаточно простое:
- хирург вскрывает полость,
- удаляет из неё гной, промывая бактерицидными препаратами.
- После этого полость ушивается, но на несколько дней в ней в ней остаются дренажные трубки, через который её промывают и вводят лекарства.
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия
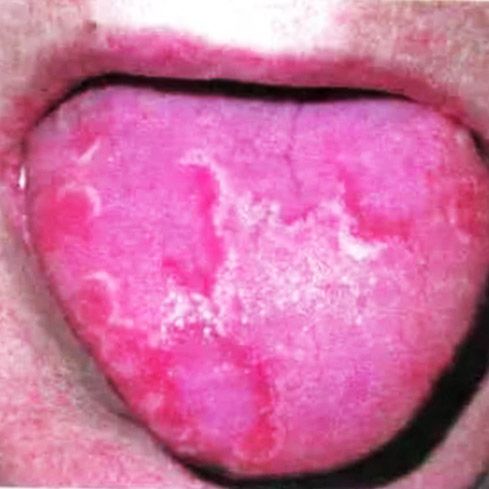
Причины воспаления под языком
Воспаление под языком может возникнуть из-за весьма незначительной причины – из-за травмирования тканей острым сколом зуба или из-за прикусывания слизистой. В этом случае под языком образуется ранка, в которую и попадают бактерии, провоцируя воспаление.
Однако главная причина, по которой возникает воспаление под языком – это воспаление слюнных желез. Чаще всего воспаляется именно подъязычная слюнная железа, из-за чего и можно говорить о воспалении под языком. Слюнная железа может воспалиться из-за:
- Перенесенных вирусных заболеваний
- Камней в слюнных протоках
- Стоматологических заболеваний
- Попаданий в железы инородных тел
- Воспаления миндалин
В редких случаях воспаление под языком возникает на фоне общих заболеваний:
- Рака
- Авитаминоза
- Анемии
- Дерматологических болезней
- Аллергических реакций
- Воспаления лимфатических узлов
Из-за такого широкого круга причин очень важно провести правильную диагностику и как можно раньше заняться лечением воспаления под языком.
Воспаление под языком
3.Симптоматика, диагностика
Воспалительный процесс в яичке, а тем более с формированием абсцесса, не заметить практически невозможно: основным субъективным симптомом является интенсивная боль. Иногда пациенты описывают ее как тянущую или ноющую, зависящую от положения тела, эрекции и/или эякуляции, периодическую – однако чаще всего боль резкая, постоянная и нарастающая. Острой болью реагирует пораженное яичко и на диагностическую пальпацию. Кроме того, нередко наблюдается значительное повышение локальной и общей температуры, выраженное недомогание, иррадиация боли в смежные области. Яичко увеличивается в размерах (при тяжелых орхитах – более чем впятеро), краснеет, напрягается, придаток существенно уплотняется.
Диагностически информативен клинический анализ крови (выявляется характерный сдвиг лейкоцитарной формулы); по показаниям назначается УЗИ или иные визуализирующие методы исследования. В ситуациях дифференциальной диагностики, когда необходимо исключить, например, быстро растущую опухоль, туберкулез яичка и т.п., производится биопсия.
Лечение воспаления под языком
Чаще всего воспаление под языком лечат амбулаторно. В зависимости от состояния больному назначают сульфаниламидные препараты, либо антибиотики. Из слюнного протока удаляется весь содержащийся в нем гнойный секрет, после чего туда вводится стрептомицин или пенициллин, разведенный с новокаином.
Эти методы используются, если причина воспаления под языком заключается в воспалении слюнных желез. Если же дело в общем заболевании, то в первую очередь надо заняться его лечением.
Вне зависимости от причины воспаления под языком, больному прописываются полоскания рта. Чаще всего для этого применяются растворы уксусной или борной кислоты, способствующие активному слюноотделению, что облегчает состояние больного. Кроме того, больной должен тщательно ухаживать за полостью рта. Иногда при серьезных воспалениях прописываются различные физиопроцедуры: грелки, соллюкс, УВЧ и другие.
В самых крайних случаях воспаления под языком из-за проблем со слюнными железами, слюнные железы приходится удалять хирургическим путем.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
3.Как это работает и возможные риски
Как это работает
В целом после операционного лечения бурсита большого пальца стопы заметно улучшение внешнего вида и снижение болевых ощущений. Статистических данных о том, какой вид операции наиболее успешен, на настоящее время не существует. Около 30% пациентов, перенёсших эту операцию недовольны, несмотря на уменьшении боли и улучшение внешнего вида, т.к. после операции нельзя носить некоторые виды обуви.
Риски операции
Операционное лечение бурсита большого пальца стопы имеет следующие риски:
- Инфекция мягких тканей или костей;
- Рецидив бурсита;
- Искривление, уменьшение длины или отёк пальца;
- Боли;
- Снижение чувствительности;
- Потеря двигательных функций сустава;
- Развитие костной мозоли;
- Дегенеративные заболевания сустава (артрит) или бессосудистый некроз.
4.Лечение
Абсцессы яичка и придатка, как и собственно воспалительные процессы в этих структурах, чреваты бесплодием и импотенцией, фиброзом (рубцеванием, заменой паренхимы соединительной тканью), тяжелыми гнойно-деструктивными изменениями с прорывом экссудата в мошонку и дальнейшим развитием жизнеугрожающих состояний. Поэтому фактор времени критически важен: с описанной выше симптоматикой обратиться к урологу или андрологу следует немедленно, без попыток «переждать» или справиться «народными методами» (парить яичко, греть, охлаждать, чем бы то ни было мазать – не просто бесполезно, но и опасно!). При достоверно установленном абсцессе методом выбора является хирургическое вмешательство, которое, впрочем, даже при своевременном обращении и применении органосохраняющей оперативной методики не гарантирует благоприятного прогноза, – в некоторых случаях сохранить само яичко или его функции не удается, а при тяжелом, с абсцедированием, двустороннем воспалении ставится вопрос об удалении обоих яичек, т.е. о хирургической кастрации. Учитывая сверхценную психологическую значимость и репродуктивную незаменимость данных органов для мужчины, это должно послужить решающим и мотивирующим аргументом в пользу своевременного излечения любых очагов инфекции в организме, профилактики половых инфекций и исключения факторов риска.
Новообразования в области сетчатки
Рак сетчатки по-другому называется ретинобластомой (retina в переводе с лат. — «сетчатка»). Это довольно редко встречаемое заболевание глаз, и встречается оно в основном у детей, не достигших пятилетнего возраста. Почти 80% пациентов — младше четырех лет. При этом ретинобластома может передаваться по наследству или возникнуть в результате мутации клеток глаза. Обычно она возникает в одном глазу, однако у 1/3 маленьких пациентов диагностируется сразу на обоих. Такой признак — почти всегда показатель наследственного фактора.
Как правильно, это новообразования сетчатки растут довольно быстро. Появляясь внутри глазного яблока, они через зрительный нерв попадают в головной мозг и центральную нервную систему. При поздней стадии заболевания раковые клетки по кровеносным или лимфатическим путям проникают в другие органы. Ретинобластома — смертельно опасная болезнь, и при несвоевременном лечении, увы, она приводит к летальному исходу. Только в очень редких случаях (у 1-2% детей) опухоль может исчезнуть сама по себе — специалисты называют это спонтанной регрессией.
Пока опухоль остается небольшого размера, она себя не проявляет, поэтому дети ни на что не жалуются. Но как только начинается ее активный рост, качество зрения ухудшается довольно быстро. Первый визуальный симптом при диагностировании новообразований сетчатки, по которому примерно у 1/3 заболевших определяют ретинобластому, является белый цвет зрачка при специальном освещении. Например, при фотовспышке здоровый глаз становится красным, а у больного ребенка — белым. Может также развиться косоглазие или повыситься внутриглазное давление, при этом глаза краснеют и начинают болеть.
Для диагностики используют метод офтальмоскопии, УЗИ, МРТ, при поздних стадиях берут анализ спинномозговой жидкости, проводят обследование костей. После проведения всех необходимых исследований принимается решение о методе лечения. Сегодня существуют два способа:
-
Лечение с помощью лучевой или лазерной терапии, криотерапии и/или химиотерапии, которое позволяют убить раковые клетки, но сохранить глаз;
-
Хирургическое удаление такого новообразования опухоли вместе с глазным яблоком. Это приходится делать при слишком запущенной стадии болезни — приоритетным становится сохранение жизни ребенка.
Формирование абсцесса в брюшной полости
Поверхностный абсцесс на животе – явление достаточно распространенное и крайне неприятное, хотя и не слишком опасное (при своевременном обращении к врачу). Но в некоторых случаях встречается другая его форма – внутренний абсцесс брюшной полости.
В этом случае гнойник формируется на брюшной стенке, внутри брюшного пространства или даже во внутренних органах. Подобное состояние может достаточно долгое время не проявлять себя, вызывая лишь общие симптомы.
Причин формирования абсцесса в брюшной полости достаточно много:
- Подобное состояние может появиться на фоне перфорационного аппендицита, когда его содержимое изливается в брюшную полость, а также других заболеваний внутренних органов.
- Иногда его провоцируют гнойные гинекологические заболевания у женщин.
- Теоретически, можно занести инфекцию во время медицинских процедур, требующих проникновения в брюшную полость, к примеру, пункции внутренних органов.
- Иногда причиной становятся травмы.
 Главная опасность такого абсцесса живота в его медленном развитии. После операции по удалению аппендицита может пройти несколько недель, пока он проявит себя. Для подтверждения этого заболевания используют ультразвуковое исследование брюшной полости, которое позволяет определить наличие и размеры капсулы.
Главная опасность такого абсцесса живота в его медленном развитии. После операции по удалению аппендицита может пройти несколько недель, пока он проявит себя. Для подтверждения этого заболевания используют ультразвуковое исследование брюшной полости, которое позволяет определить наличие и размеры капсулы.
Лечение такого абсцесса также оперативное. Под контролем УЗИ в полость вводят иглу, через которую отсасывают гнойное содержимое и проводят промывание. Дренаж также оставляют до полного выздоровления, чтобы дать образующемуся гною возможность выходить, а также проводить периодические промывания полости. Но в некоторых случаях может потребоваться проведение открытой операции на брюшной полости.
Клиническая картина
Наличие жировика не опасно, особенно если шишка маленькая и ее практически не видно. Небольшие липомы не проявляют себя выраженными симптомами, так как последние характерны для присоединения инфекции.
Признаки того, что жировик воспалился:
- новообразование опухает еще больше;
- появляется резкая пульсирующая боль;
- дискомфорт при ощупывании шишки;
- кожа над пораженной областью краснеет и становится горячей;
- гнойный экссудат может выделяться наружу через выводное отверстие;
- повышается температура тела, ухудшается самочувствие.
При опросе чаще всего выясняется, что воспалению предшествовало механическое повреждение области жировика. При появлении симптомов инфицирования следует срочно обращаться к врачу, так как гной может оттекать во внутренние полости организма, вызывая осложнения вплоть до сепсиса. Нельзя самостоятельно купировать воспаление, даже если гной нашел выход наружу, потому что полного излития все равно не произойдет, а жировик остается открытым очагом инфекции.
Лечение панариция
Лечение заболевания любой формы должно проводиться под контролем специалиста. Опасность игнорирования проблемы или самолечения заключается в том, что даже при видимом минимальном воспалении процесс может сочетаться с более тяжелыми формами, а также отсутствие полной асептики, антисептики и стерильности зачастую приводит к распространению гнойного процесса на окружающие ткани.
Лечение кожной формы допускает местную терапию – срезание отслоившегося эпидермиса и полную обработку гнойной раны вне зависимости от ее размеров.
При подногтевом панариции ноготь удаляется полностью под местной анестезией.
Лечение сухожильной, суставной и костной форм также требуют оперативного, причем незамедлительного, хирургического вмешательства: гнойная полость вскрывается, промывается и тщательно обрабатывается антисептиками, при этом возможно повторное проведение манипуляции (в зависимости от распространенности и запущенности процесса).
Терапия также включает в себя:
- антибактериальные лекарственные средства: для легкой степени применяются повязки с антибактериальными мазями, в тяжелых случаях включаются антибиотики широкого спектра действия;
- противовоспалительные препараты;
- симптоматическая терапия – жаропонижающие, обезболивающие;
- при тяжелых вариантах течения лечение включает иммуномодуляторы.
Категорически запрещается применение горячих ванночек и компрессов, так как это благоприятная среда для более быстрого размножения возбудителя и распространения инфекции.
Гнойнички на лице: что делать?
Так как гнойнички указывают на воспалительный процесс, большинство косметических процедур при них противопоказано. Остается медикаментозное лечениеи домашний уход. Вот несколько рекомендаций, которым необходимо следовать:
- Бережный уход. При обилии гнойничков необходимо осторожнее ухаживать за кожей, чтобы их не повредить. Необходимо отбросить мысль о выдавливании угревых элементов. Это чревато распространением воспаления, усугублением клинической картины.
- Исключение спиртосодержащих средств из ухода. Попытки подсушивания угревых элементов не принесут пользы. Кожа ответит еще большей выработкой кожного сала, гиперкератинизацией. А это уже два звена в механизме образования акне.
- Коррекция питания. Так как появление акне может быть связано с употреблением некоторых продуктов, например, молочных. Есть данные, что при избытке в рационе сахара и жиров, а также питание «на ходу» может провоцировать обострение акне.60
- Легкий макияж. Гнойничковые высыпания очень сложно спрятать с помощью косметики. Как правило, при обильном накладывании тональной основы создается эффект маски. Лицо выглядит неестественным, а кожа не может дышать. В результате поры только больше закупориваются. Макияж при акне допустим, но лучше, чтобы он был легким. Вечером его нужно тщательно удалять, например, мицеллярной водой или молочком.
- Отказ от народных методов лечения. Не пытайтесь самостоятельно готовить маски или кремы. Во-первых, использование многокомпонентных составов, приготовленных своими руками, может спровоцировать раздражение, зуд, покраснение, аллергическую реакцию. Во-вторых, вы потеряете время и можете усугубить проблему.
Избавиться от гнойничковых высыпаний можно только с помощью применения лекарственных препаратов, которые назначены дерматологом.
1.Что такое бурсит большого пальца стопы и какие бывают типы операций?
Бурсит большого пальца стопы – это болезненная шишка на первом суставе большого пальца. Операционное лечение бурсита большого пальца предполагает удаление или перестройку мягких тканей и костей. Операция делается для того, чтобы убрать боль и вернуть ровность суставу. К сожалению, операционное лечение бурсита не всегда справляется со всей болью.
Во время операции используется местный анестетик, который действует только на стопу. Вам также могу дать седативное средство. Операция длится около часа.
Типы операции
Существует множество разных способов операционного лечения бурсита большого пальца стопы. Вот некоторые из них:
- Удаление головки плюсневой кости. Эта операция называется бурсэктомия или удаление экзостоза;
- Перестройка мягких тканей вокруг сустава;
- Остеотомия (рассечение кости) с последующим перемещением её в более удобную позицию;
- Артродез (сплавка) сустава большого пальца;
- Имплантация сустава или нескольких суставов.
Доктор подберёт операцию специально для вас.
Почему появляются атеромы за ушами?
Исследование механизма возникновения атером продолжается до сих пор.
На сегодняшний день известно, что эпидермис (поверхностный слой кожи) состоит из слоев клеток, которые в процессе роста постоянно слущиваются с поверхности. В случае, когда клетки кожи перестают слущиваться и, накапливаясь, а также размножаясь, начинают продвигаться внутрь тканей — формируется стенка кисты — атеромы. Внутри сформировавшейся полости накапливаются мертвые клетки кожи, богатые протеинами — кератин, и кожное сало. Так формируется атерома.
На поверхности атеромы всегда можно найти расширенную пору, через которую киста может дренироваться. В этом случае мы можем заметить желтоватые массы с неприятным запахом, разлагающегося кожного сала.
На атеромы очень похожи по внешнему виду другие кисты, которые называются эпидермальными. Однако эпидермальные кисты образуются из потовых желез и содержимое их сильно отличается по составу от содержимого атером.
Гиперандрогения и бесплодие. Причины, симптомы и диагностика гиперандрогении
Валентина Дюльгер
11.12.201909:18
Акушер-гинеколог, гинеколог-эндокринолог, гемостазиолог
Здравствуйте, сегодня я расскажу о гиперандрогении, о повышении уровня мужских половых гормонов у женщин.Андрогены – это группа гормонов, которая включает тестостерон, андростендион, дигидротестостерон, дегидроэпиандростерон и дегидроэпиандростерона сульфат. Их принято называть мужскими половыми гормонами, но на самом деле это очень условно. Андрогены есть и в женском организме, и они выполняют важные функции. Именно из них синтезируются женские половые гормоны – эстрогены.
Зачем женщине нужны мужские половые гормоны?
Другие функции андрогенов в женском организме: это участие в процессе полового созревания, рост волос на лобке и в подмышечных областях, регуляция функций репродуктивных органов, участие в формировании костной ткани, образовании мышечных клеток; а также они играют роль в половом влечении, удовлетворении и привлекательности.Андрогены – это часть сложного женского гормонального фона. Их уровни в крови меняются циклически, и их нельзя оценивать в отрыве от других гормонов.
Симптомы (проявления) гиперандрогении
Выраженное повышение содержания андрогенов в организме женщины отмечается при таких патологиях, как синдром поликистозных яичников, гиперплазия коры надпочечников, адреногенитальный синдром, синдром Кушинга и некоторые опухоли.Гиперандрогения бывает яичникового, надпочечникового и смешанного генеза. Повышение уровня андрогенов может приводить к появлению признаков характерных для мужчин: * гирсутизму (росту волос на теле по мужскому типу)* облысению или аллопеции* появлению угрей* а так же приводит нарушению менструального цикла * бесплодию* невынашивания беременности.
Диагностика гиперандрогении
Если речь идет о выяснении причин бесплодия, то в данном случае проведение анализов на половые гормоны имеет некоторые тонкости. Во-первых, как я уже упомянула, андрогены нельзя оценивать в отрыве от остальных гормонов. При таком подходе обследование может растянуться надолго, когда врач предлагает проверить женщине один показатель, потом другой, потом третий и так далее.Мы в Центре Иммунологии и Репродукции придерживаемся такого подхода: лучше сдавать комплексный анализ, оценивать все необходимые показатели сразу. Это позволяет сразу увидеть общую картину, разобраться в причинах расстройства и назначить правильную коррекцию. Во-вторых, показатели нужно оценивать в определенные дни менструального цикла, потому что уровни половых гормонов у женщины – это не что-то замершее на одних значениях, они меняются циклично. В первые дни цикла, пока не обозначился основной, доминирующий фолликул, уровень тестостерона не определяют. Его нужно оценивать на 7–10 дни цикла, в совокупности с другими гормонами. Для того чтобы оценить овуляторную функцию В раннюю фолликулярную фазу – на 3–4 дни – лютеинизирующий гормон (ЛГ), фолликулостимулирующий гормон (ФСГ), пролактин. В среднюю фолликулярной фазы – эстрадиол,тестостерон (свободный и биодоступный), глобулин, связывающий половые гормоны, альбумин
На основе этих показателей можно рассчитать индексы, которые дадут представление о функции фолликула.В комплексном анализе важно проверить стероидные гормоны надпочечников: 17-гидроксипрогестерон, дигидроэпиандростерон-сульфат, андростендиол глюкуронид. Уровень андрогенов может быть повышен в результате инсулинорезистентности – состоянии, при котором ткани организма слабее реагируют на инсулин, и поджелудочной железе приходится вырабатывать больше гормона, чтобы держать глюкозу крови на нормальном уровне
При этом инсулин заставляет яичники вырабатывать больше андрогенов.В нашем центре для диагностики инсулинорезистентности проводится так называемый метаболический блок анализов. Он включает HOMA-индекс и другие показатели. На 20–21 дни цикла или на седьмой день после овуляции определяют прогестерон, изменения его уровня помогают выявить недостаточность лютеиновой фазы. Такой комплексный подход помогает достоверно оценить гормональные причины бесплодия и понять, как с ними бороться. Напомню: не стоит оценивать уровни гормонов-андрогенов в отрыве от общего гормонального фона, это не очень информативно.Если у вас обнаружили высокий уровень андрогенов, и вы хотите получить консультацию у опытного специалиста, пройти комплексный анализ, чтобы прояснить ситуацию – мы ждем вас в нашем Центре Иммунологии и Репродукции!Памятка по сдаче гормонов
Файлы:
Памятка по сдаче гормонов.pdf
(106.04 КБ)
Удаление атером за ушами.
Атерома за ухом может быть удалена двумя способами:
- Лазером;
- Скальпелем.
При традиционном удалении скальпелем после инъекционной анестезии выполняется разрез кожи, обнажается атерома. Затем проводится удаление кисты вместе с ее содержимым. Рана на коже зашивается.
Рис. 3. Лопнувшая атерома за ухом
Понятно, что при работе скальпелем на коже остается шрам, сравнимые по размерам с самой атеромой, а иногда и больший.
Лазерные технологии позволяют удалить атерому целиком без единой капли крови из небольшого прокола на коже, что позволяет обеспечить максимально возможный косметический результат.
Аналоги
Если нет возможности по разным причинам приобрести медикамент, тогда можно поискать в аптеках его аналоги:
- 1.Тридерм – имеет аналогичный состав и спектр действия на заболевания кожи. В дерматологии пользуется большой популярностью, поскольку является качественным лекарственным средством с быстрым положительным эффектом. С его назначением нужно быть аккуратными из-за его особенностей взаимодействия с прочими медикаментами и веществами.
- 2.Канизон-плюс – крем наружный, в его состав в большем количестве входит бетаметазон. Лекарство показывает себя с хорошей стороны: уничтожает грибок, бактерии и снимает воспаления. Необходимо тщательно читать вкладыш, чтобы избежать негативных последствий.
- 3.Триакутан – качественный аналог с широким действием на очаги кожных заболеваний. Влияет на причину болезни и устраняет ее в течение одной, максимум двух недель. Благодаря входящим в его состав антибиотикам эффективно снимает болевые ощущения на пораженных участках.
1.Общие сведения
Яичко и его придаток, семенной канатик, а также орхит, эпидидимит, фуникулит, – все эти термины относятся только и исключительно к мужчинам. В силу эволюционного разделения на два пола и соответствующего анатомического диморфизма функционально сходные образования у женщин находятся внутри, в брюшной полости; называются они иначе, и только их воспаления обозначаются по тому же принципу – добавлением общепринятого в медицине «воспалительного» суффикса «-ит».
Универсален и термин «абсцесс». Его особенностями (в отличие от воспалений вообще) являются обязательное присутствие гноеродного инфекционного возбудителя, локализация на ограниченном участке, распад (гнойное расплавление в медицинской терминологии) функциональной ткани и образование заполненной экссудатом капсулы повышенного давления.
Яички, как известно, представляют собой парный орган мужской половой системы, укрытый в кожаном мешочке, – мошонке, которая, в свою очередь располагается в паху у основания полового члена. Каждое яичко в своей тыловой части, в основном на верхнем полюсе, снабжено т.н. придатком, – узким лабиринтом-инкубатором сперматозоидов, которые, созревая, в нужный момент поступают через проток в семенном канатике (служащем также механической «подвеской» яичка) в семенной пузырек-накопитель, насыщаются энергоносителем-фруктозой, и уже оттуда выбрасываются в уретру, где смешиваются с секретом предстательной железы и образуют конечный состав оплодотворяющего эякулята, или спермы.
Воспалительные процессы яичка обобщают термином «орхит», придатка яичка – «эпидидимит», обоих образований одновременно – орхоэпидидимит. Любой из этих вариантов воспаления опасен сам по себе, и любой может дополнительно осложниться образованием абсцесса. Примерно в каждом пятом случае воспаление приводит к бесплодию; с вероятностью около 65% в структурах яичка может начаться атрофический процесс. Во многих случаях абсцедирование яичка и/или придатка не оставляет иного выбора, кроме орхиэктомии (хирургического удаления яичка). Иными словами, любые признаки воспаления в этих органах требуют немедленной специализированной медицинской помощи.
2.Причины
Основные пути заноса инфекции в яичко – гематогенный (с током крови) и лимфогенный (через лимфатические протоки); в придаток болезнетворный агент почти всегда попадает с кровью. Принято считать, что до половины всех случаев орхоэпидидимита вызываются хламидиями, однако возбудителем воспалительного процесса в яичке могут становиться практически любые патогенные или условно-патогенные микроорганизмы, – вирусы, бактерии, внутриклеточные паразиты, грибковые культуры, – доставляемые из первичных очагов острого или хронического инфекционно-воспалительного процесса (легкие, кишечник, уретра, кожа, полость рта, носоглотка и т.д.). Провоцирующую роль могут играть травмы, частичный перекрут, семенной гранулематоз, залеченные или недолеченные ЗППП и другие факторы, нарушающие целостность, анатомию или естественную защиту яичка.
Фармакология и фармакокинетика Акридерма ГК
Действующие активные вещества препарата оказывают на кожный покров положительное действие: антибактериальное, противогрибковое, противоаллергическое и другие. Каждый из активных компонентов важен и не зря входит в состав лекарства.
Дипропионат бетаметазона снимает воспаление, успокаивает зуд, оказывает положительный эффект на высыпания, спровоцированные аллергией. Этот компонент высвобождает лизосомальные ферменты в очаге воспаления, затормаживает накопление лейкоцитов и уменьшает в несколько раз тканево-сосудистую проницаемость. Бетаметазон проникает в кожный покров маленьких деток намного быстрее, нежели у взрослых мужчин и женщин.
Противогрибковым веществом с мощнейшим эффектом считается клотримазол. Он разрушает грибки, мешая их росту и развитию, благодаря чему они гибнут. Многие виды грибков очень чувствительны к данному активному веществу.
Эффективным антибиотиком с бактерицидным действием является гентамицин. Этот компонент Акридерма ГК убивает штаммы аэробных разновидностей бактерий.
Активные компоненты при полном трансдермальном всасывании практически не попадают в кровь. При нанесении на кожный покров скорость проникания действующих веществ зависит в первую очередь от так называемого эпидермального барьера. Воспалительные процессы и болезни кожи повышают в несколько раз процесс всасывания клотримазола, бетаметазона и гентамицина.
Передозировка и побочные действия
При наружном использовании лекарства исследования показали, что острых признаков передозировки обнаружено не было. Если назначается большая дозировка или длительный курс терапии, может возникнуть передозировка действующими веществами (в частности бетаметазоном), вследствие чего есть риск появления нефротоксического и ототоксического эффекта.
Если передозировка перейдет в хроническую фазу, у больного могут развиться признаки гиперкортицизма, угнетение функций и задач коры надпочечников, повышение показателя глюкозы в крови.
Антидота не существует, поэтому при первых подозрениях передозировки следует отменить медикаментозное средство. От общего самочувствия пациента будет зависеть, какое именно лечение будет проведено.
Акридерм ГК в редких случаях может привести к появлению нежелательных эффектов:
- Зуда.
- Жжения.
- Чрезмерной сухости и раздражения кожи.
- Гипертрихоза.
- Фолликулита.
- Высыпаний в виде акне.
- Аллергических реакций.
- Потницы.
У детей может повыситься внутричерепное давление и нарушиться процесс роста. Поэтому перед тем, как покупать препарат следует ознакомиться с инструкцией к нему и узнать о всевозможных рисках перед его нанесением на участки тела.
Мелатонин
Хорошее самочувствие и свежий вид едва ли возможны без нормального сна, а за его качество отвечает мелатонин. Его синтез происходит в ночное время, приблизительно с полуночи до четырёх утра, во сне и только в полной темноте. «Совам», не спящим в это время, следить за уровнем мелатонина нужно особенно внимательно.
Мелатонин нейтрализует разрушительные последствия окислительных процессов — он связывает свободные радикалы, которые образуются при окислении, например, жиров. Окислительный стресс — одна из главных причин визуального старения кожи (потери блеска и упругости), так что от уровня мелатонина состояние кожи зависит напрямую
Уровень мелатонина тесно связан с уровнем другого важного гормона — кортизола, и именно плавное изменение их концентраций выводит нас из состояния сна в бодрствование, когда наступает светлое время суток. Если спать при свете, кортизола в организме становится больше, а мелатонина меньше