Грыжи передней брюшной стенки
Содержание:
- Какой метод удаления грыжи белой линии живота самый эффективный?
- Пупочная грыжа: лечим или ждем? Причины возникновения грыж
- Проявления грыжи белой линии живота
- 400 методик
- Часто задаваемые вопросы
- Лапароскопический адгезиолизис малого таза
- Диагностика
- Как определить наличие диастаза мышц живота самостоятельно
- Тактика лечения спаечного процесса
- Заплатка на живот или новые методики
- Расшифровка анализа на обнаружение Эпштейн Барра
- Грыжа белой линии живота . Автор Профессор хирург Русаков В.И.
- Реабилитационный период
Какой метод удаления грыжи белой линии живота самый эффективный?
Наши хирурги в совершенстве владеют эндоскопической техникой, однако эта методика не всегда применима при сложных грыжах. Нередко гораздо лучший результат может дать открытая герниопластика.
На основании многолетнего опыта в пластике грыж, наш хирург выберет оптимальный способ доступа исходя из особенностей именно вашего заболевания.
Главный фактор успешного исхода операции при грыжах — её безукоризненное техническое выполнение. Плохая хирургическая техника может свести на нет любой, даже самый лучший метод. Если все этапы операции произведены правильно, то при любом виде доступа вероятность рецидива грыжи минимальна.
Пупочная грыжа: лечим или ждем? Причины возникновения грыж
Пупочная грыжа у младенцев – довольно частый диагноз, который ставят детям на первом году жизни. Вообще, любая грыжа – выход каких-либо органов через ослабленные слои апоневроза, разошедшиеся мышцы или другие образования туда, где их быть не должно. В пупочную грыжу обычно выпадают петли кишечника ребенка.
Анатомически предрасполагающим моментом к образованию именно такой локализации грыжи служит тот факт, что в передней брюшной стенке ребенка изначально существует слабое место – пупочное кольцо. Через него проходят сосуды для сообщения кровеносной системы матери и плода. Обычно пупочное кольцо небольшое, как раз по размерам сосудов. Но бывает, вследствие каких-то нарушений созревания коллагеновой ткани брюшной стенки это кольцо становится больше, чем надо.
После рождения ребенка и заживания ранки на месте пуповины пупочное кольцо постепенно зарастает рубцовой тканью. Но если оно большое, то при повышении внутрибрюшного давления – при крике, натуживании – как раз и образуется грыжевое выпячивание, его часто заметно на глаз.
Профилактика пупочной грыжи
Профилактикой возникновения пупочных грыж является, в первую очередь, предупреждение чрезмерного натуживания ребенка и вздутия живота, причиной которого обычно являются повышенное газообразование, запоры.
Для предотвращения чрезмерного вздутия кишечника у ребенка и развития запоров наиболее благоприятным для детей раннего возраста является кормление грудным молоком, однако при этом мама должна соблюдать диету. Мы можем посоветовать мамам временно исключить из своего рациона следующие продукты: цельное молоко, белокочанную капусту, бобовые, орехи, сладости, копчености, колбасы. Предпочтительно употребление кисломолочных продуктов, отрубей, цельнозерновых каш, свежих овощей, фруктов. Во время кормления грудью для профилактики запоров полезны чернослив и курага (не более 3-5 ягод в день).
Если малыш по каким-либо причинам находится на искусственном вскармливании, чтобы исключить запоры, вздутие живота, колики, аллергическую реакцию, смесь должен подобрать педиатр.
Лечение
Каким же образом лечится пупочная грыжа у младенцев?
Обычно первым методом, применяемым хирургом, становится простое перетягивание места выхождения грыжи пластырем после ее вправления на место. Такой пластырь надо держать десять дней. Если несколько «сеансов» пластыревого лечения не помогают, больше пробовать не стоит. Применяются также массаж и лечебная физкультура, которую должен делать опытный, профессиональный массажист.
Важно выкладывать ребенка на живот, как только он научится держать головку, причем лежать надо на твердом покрытии. При этом не только вправляются органы на место, но и нормализуется стул ребенка, что в дальнейшем исключит натуживания при запорах
Все меры консервативного лечения направлены на то, чтобы кольцо в апоневрозе, через которое и выходят органы, зарубцевалось, для этого пупочная грыжа у младенцев максимально должна находиться во вправленном состоянии. Если к году пупочная грыжа у младенцев не исчезает, скорее всего, ее придется оперировать. Сделать это могут и раньше, если грыжевое кольцо очень большое, грыжа часто выпадает и мешает развитию ребенка, беспокоит его.
Кроме того, всегда существует опасность ущемления грыжи – когда ее невозможно вправить – а это всегда показание к срочной операции в любом возрасте.
Основные признаки ущемления грыжи, кроме ее невправляемости – сильная боль в области пупка, которую, кстати, маленький ребенок правильно показать не может и скорее всего, покажет просто на живот. Может быть повышение температуры.
В основном же оперируют детей в возрасте 3-5 лет, операция недолгая, проводится из небольшого разреза под пупком, шрам обычно незаметен. Но сделать ее обязательно надо, так как во взрослом состоянии, если грыжа не прооперирована в детстве, она доставляет массу неприятностей, операция переносится тяжело и возможны осложнения.
Проявления грыжи белой линии живота
Заболевание можно заподозрить, если вдруг на средней линии живота у пациента пальпируется небольшая выпуклость. Очень часто она не доставляет болезненных ощущений и может быть обнаружена случайно самим пациентом либо врачом при осмотре. В связи с тем, что в нормальном состоянии новообразование, как таковое, может не приносить болезненных ощущений, одним из показателей, позволяющих её все-таки заподозрить, является появление боли при занятиях тяжелым трудом, после приема пищи или в иных ситуациях, приводящих к усилению внутрибрюшного давления. Повышение болевых ощущений может быть связано с натяжением органов и других, фиксированных к грыжевому мешку, структур, или являться следствием ущемления содержимого грыжевого выпячивания, что в свою очередь требует экстренного хирургического вмешательства. Болезненные ощущения могут отдавать во всевозможные области груди, живота и спины. Во время расслабления мышц брюшной стенки в горизонтальном положении на спине грыжевое выпячивание, а с ним и болевые ощущения зачастую пропадают. В случае возникновения такого грозного и крайне опасного осложнения как ущемление грыжи, возникают все симптомы острого живота и нарастает общая интоксикация организма: повышается температура, появляются пронизывающие, интенсивно усиливающиеся боли в животе, тошнота и рвота, задержка стула и газов, присутствует кровянистое отделяемое в кале, а грыжевое выпячивание уже не может вправиться в положении лежа на спине. Нередко симптомами, сопровождающими заболевание, являются такие нарушения пищеварительной системы как тошнота, изжога, отрыжка, связанные с попаданием в грыжевой мешок органов пищеварительного тракта.
400 методик
Хирургическое лечение паховых грыж имеет уже вековую историю. На сегодняшний день насчитывается около 400 способов укрепления пахового канала. Именно такое количество показывает, что среди так называемых «традиционных» методов нет одного наиболее эффективного. Все они основаны на различных способах ушивания или, — как принято говорить, — пластиках стенок пахового канала. Однако пластика сопровождается довольно значительным натяжением сшитых тканей, что в дальнейшем может привести к растяжению рубцовой ткани и образованию рецидива грыжи. Рецидив после традиционных операций, к сожалению, не редкость и возникает в 12-20% случаев в зависимости от вида операции и величины грыжевого дефекта.
Часто задаваемые вопросы
Нужно ли оперировать грыжу у детей?
Грыжу у ребенка целесообразно оперировать в возрасте после 3-5 лет. До этого возраста грыжа может самостоятельно исчезнуть. Но в каждом конкретном случае вопрос решается в зависимости от размеров грыжи, от наличия или отсутствия жалоб.
В более старшем возрасте, как правило, отмечается увеличение размеров грыжи и появляется вероятность ущемления.Ущемление грыжевого выпячивания — осложнение грыжи, состояние, когда существует опасность повреждения ущемленного органа (например, кишки) из-за нарушения его кровоснабжения. Такое состояние может стать поводом для срочной госпитализации и экстренной операции. Чтобы не доводить до этого, операцию следует выполнить в плановом порядке.
От чего зависит категория сложности?
Категория сложности и стоимость операции зависит от соматического состояния ребенка, размеров грыжи, наличия или отсутствия ущемления в анамнезе, а также анатомо-топографических особенностей.
Какое обследование нужно пройти перед госпитализацией?
На предварительной консультации врач -хирург после осмотра назначает предоперационное обследование, которое, как правило, включает:
- анализ крови клинический с гемосиндромом;
- анализ мочи общий;
- исследования сердца: ;
- анализ крови на группу, резус-фактор, резус-антитела (сдается в ЦЭЛТ);
- анализ крови на ВИЧ, сифилис, гепатит В и С.
Нужна ли специальная подготовка?
Утром в день операции разрешается легкий завтрак, о чем вы будете предупреждены лечащим врачом на предварительной консультации.
Нужна ли послеоперационная реабилитация?
Обычно послеоперационная реабилитация заключается в соблюдении домашнего режима в течение 5-10 дней после операции и ограничении физических нагрузок в течение 3-4 недель.
Лапароскопический адгезиолизис малого таза
Для лечения спаечного процесса сегодня широко применяется хирургическое вмешательство, но проводится оно преимущественно лапароскопическим методом. Применяется адгезиолизис – рассечение спаек малого таза при помощи специальных хирургических инструментов, которые вводятся сквозь проколы брюшной полости. Операцию проводят в условиях операционного блока с применением наркоза, но само вмешательство не столь травматично, как полноценная операция с разрезами. Спайки рассекаются, удаляются для того, чтобы восстановить функциональность органов женской репродуктивной системы, устранить проблемы с кишечником. Это наиболее безопасный и эффективный способ, после которого женщина быстро восстанавливается и может жить полноценной жизнью.
Диагностика
Диагностировать ректальный пролапс и степень выпадения кишки проктолог может даже не основании осмотра и анализа симптоматики. Выпавший участок органа имеет конусообразную, цилиндрическую или шарообразную форму, окрашен в ярко-красный или синюшный оттенок. Слизистая оболочка отличается выраженной отечностью, кровоточит при контакте. На ранних стадиях можно вправить кишку и восстановить нормальное состояние тканей. Если на момент осмотра пролапс не наблюдается, пациенту предлагают натужиться, чтобы спровоцировать выпадение.
В ходе пальцевого исследования врач определяет тонус сфинктера, дифференцирует заболевание от геморроя и анальных полипов. После этого для точной постановки диагноза, выявления осложнений и точной стадии болезни проводят инструментальную диагностику, которая включает:
- колоноскопию – для выявления причин, по которым появилась патология;
- ирригоскопию – чтобы обнаружить функциональные изменения в толстой кишке;
- дефектографию (проктографию) – для определения степени пролпаса;
- аноректальную манометрию – с целью оценки функций мышц;
- эндоскопическое обследование (ректороманоскопию) – для выявления инвагинации, наличия язв;
- эндоскопическую биопсию с исследованием тканей – назначается при обнаружении солитарной язвы для исключения онкологии прямой кишки;
- гинекологический осмотр – для женщин.
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Тактика лечения спаечного процесса
При выявлении спаечного процесса тактика лечения будет зависеть от тяжести и степени выраженности. Если речь идет об остром спаечном процессе или интермиттирующей форме патологии, хирургическое вмешательство будет единственным эффективным способом решения проблемы. Обычно проводится диагностическая лапароскопия маточных труб, матки, яичников и одновременное удаление спаек. Этот метод очень эффективен и не требует длительной реабилитации, дает выраженный эффект.
При выраженных спайках в малом тазу проводится диагностическая лапароскопия с одновременным иссечением спаек, их удалением, которые были выявлены в ходе полного обследования органов малого таза. Сегодня наиболее эффективным методом устранения спаечной болезни считают адгезиолизис малого таза. Процедура малоинвазивна, эффективна и не требует длительного периода реабилитации.
Заплатка на живот или новые методики
В последние годы стали применяться методики, позволяющие избегать натяжения тканей. Во время операции в проекции грыжевого кольца через разрез вставляются специальные сетки, удерживающие выход грыжевого мешка через дефект апоневроза. Смысл действия понятен: если ребенок протер штаны, то хозяйка не зашивает дыру, а вшивает заплатку. Сравнение может быть и курьезное для столь серьезной темы, но передающее основную мысль, заложенную в
методике.Следует заметить, что все «открытые» операции — это, прежде всего, разрез, связанный с ним болевой синдром, опасность воспаления шва и,
наконец, грубые рубцы на коже. Поэтому в хирургии грыж не прекращается поиск новых операций, которые сочетали бы в себе не только надежность, но и малую травматичность.
Расшифровка анализа на обнаружение Эпштейн Барра
Расшифровывать анализы может только врач, которому известны особенности протекания болезни.
Ответ ИФА касается иммуноглобулинов разных классов: к капсидному G (анти-IgG-VCA), капсидному М (анти-IgМ-VCA), раннему G (анти-IgG-ЕА), к ядерному G (анти-IgG-NA).
Показатели анализов зависят от того, как долго находится возбудитель в организме. Для острой стадии характерно повышение антител класса М, но уже через 3 месяца от начала процесса увеличивается количество иммуноглобулинов класса G.
Анти-IgG-ЕА к раннему антигену обнаруживаются только в остром периоде, но их концентрация сохраняется повышенной при аутоиммунных процессах, при опухолях и ВИЧ.
Анти-IgG-NA к ядерному антигену появляются только через 3 месяца от начала болезни, но держатся на высоком уровне много лет.
Соотношения разных классов иммуноглобулинов указываются в стандартной таблице, по которой можно определить такие состояния:
- инфекции нет;
- первичное инфицирование, ранняя стадия;
- острая стадия;
- давность инфицирования менее или более 6 месяцев;
- инфицирование хроническое;
- обострение (реактивация);
- медленная инфекция или спровоцированные ей опухоли.
Ответ ПЦР бывает всего 2-х видов ─ положительно или отрицательно, т.е. обнаружена ДНК или нет.
Врач оценивает не только изолированные лабораторные ответы, но весь комплекс признаков заболевания. Лабораторная диагностика важна, но при установлении правильного диагноза учитываются все имеющиеся проявления, а также пол, возраст и вероятный источник инфицирования.
Грыжа белой линии живота . Автор Профессор хирург Русаков В.И.
Грыжа белой линии встречается довольно редко и бывают преимущественно у мужчин (в 5—6 раз чаще, чем у женщин) в возрасте 30—50 лет.
Понятно, что к грыжам белой линии живота относятся грыжи, образующиеся в упомянутом анатомическом образовании. Белой линией живота называют апоневротический участок передней брюшной стенки (шириной от 1—2 мм до 2—3 см), идущий от мечевидного отростка до лонного сочленения между прямыми мышцами. Практическое значение имеет в основном белая линия выше пупка, так как на остальном протяжении она представлена тонкой перегородкой, расположенной в сагитальной плоскости, между соприкасающимися мощными пучками прямых мышц.
Белая линия образуется из перекрещивающихся фиброзных волокон, идущих с обеих сторон из передней и задней стенок влагалища прямых мышц живота. Образующие белую линию пучки фиброзных волокон обычно плотно прилежат друг к другу. Но иногда между пучками волокон имеются щели и углубления, которые и могут служить предрасполагающим фактором в образовании грыж белой линии живота.
Грыжа белой линии развивается медленно, нередко без ясных клинических проявлений. Вначале через грыжевые ворота выпячивается предбрюшинный жир, затем формируется грыжевый мешок с последующим образованием всех элементов грыжи (рис.75). У многих больных развитие грыж останавливается на стадии предбрюшинной липомы.
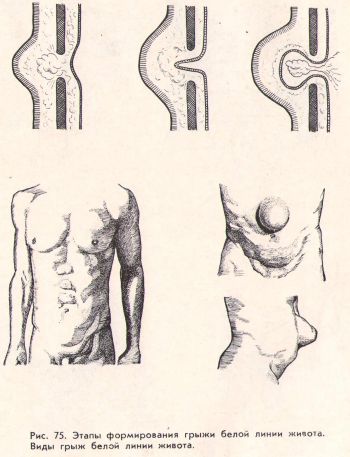
Грыжа белой линии живота . Автор Профессор хирург Русаков В.И.
Грыжа белой линии живота редко бывает большой. Обычно это неправильно округлой формы выпячивание в диаметре от 0,5 до 1,5—2 см. Грыжевый мешок может задержаться в толще белой линии живота, и грыжевое выпячивание не определяется.Такие грыжи называют скрытыми (hernia occulta). Большая грыжа белой линии живота относится к редкому явлению, их описывают в литературе: В. С. Маят (1947) опубликовал наблюдение, когда содержимым грыжи белой линии был желудок с поперечной ободочной кишкой; В. А. Жмур (1934), Н. И. Атясов (1955), Н. Е. Повстяной (1956) сообщили об ущемлении желудка в грыже белой линии, а О. С. Исаев (1969) опубликовал наблюдение, когда в огромной грыже белой линии живота были желудок, поперечная ободочная кишка и сальник.
Клиника грыж белой линии живота складывается из двух ведущих симптомов: боли по ходу средней линии живота и прощупываемое выпячивание. Боли носят различный характер и бывают разной интенсивности. Могут быть симптомы холецистита, язвенной болезни желудка и других заболеваний органов живота.Это объясняется попаданием в грыжевое содержимое названных органов, их связок или воспалительными изменениями в сальнике. Следует помнить о том, что одновременно с грыжей белой линии живота может быть заболевание любого органа пищеварения.
В. Э. Салищев (1948) считал, что « грыжа белой линии живота очень часто влечет за собой ряд патофизиологических процессов, на основе которых могут развиться симптомы язвенной болезни желудка. Боль в области грыжи рефлекторно-вызывает спазм привратника и повышенную секрецию». Поэтому при необычной иррадиации болей и наличии симптомов, свойственных болезням органов брюшной полости, надо провести соответствующее исследование и вдумчиво разрешить все вопросы, возникающие при проведении дифференциальной диагностики.
Объективное исследование обнаруживает мягкоэластические или плотноватые образования в области белой линии. Чаще всего грыжа локализуется в эпигастральной области, реже— в околопупочной и совсем редко—в подчревной. При вправимых грыжах иногда удается прощупать щелевидные грыжевые ворота с острыми краями. У многих больных грыжа белой линии протекает бессимптомно и остается всю жизнь незамеченной. Иногда они являются находкой при профилактических осмотрах или при обращении больного к врачу по другому поводу.
Хирургическое лечение грыж белой линии живота не представляет труда. Под местной анестезией рассекают ткани (продольным или поперечным разрезом) над грыжевым выпячиванием, выделяют грыжевый мешок, рассекают грыжевые ворота и после удаления грыжевого мешка ушивают узловыми швами рану апоневроза, иногда прибегая к созданию дубликатуры его.
Во время операции могут возникать трудности в отыскании грыжевых ворот. Это не должно смущать. Расширение разреза и тщательное выделение белой линии позволяют быстро справиться с этим затруднением.
Реабилитационный период
Период восстановления после кольпорафии
Первые 2-3 дня нужно провести в стационаре, после этого можно возвращаться домой, но еще 2 недели надо находиться только в горизонтальном положении и ни в коем случае не сидеть. Врач назначает курс антибиотиков и обезболивающий препарат. Также рекомендована физиотерапия и ношение поддерживающего компрессионного трикотажа, бандажа. Нужно заниматься легкой ЛФК, если назначит врач.
В первые два месяца нельзя:
- заниматься спортом или по-другому нагружать себя физически;
- вести половую жизнь;
- поднимать тяжелые предметы;
- напрягать брюшной пресс.
Другие рекомендации:
- делать профилактику запоров;
- обеспечивать тщательную гигиену наружных половых органов;
- не допускать кишечных расстройств или своевременно лечить их;
- исключить баню, сауну, бассейн;
- полгода носить лечебное нижнее белье.
Леваторопластика – советы на период реабилитации
Швы снимают на 6-7 день. В течение 2 недель требуется избегать положения сидя. Планировать беременность можно только через год и после консультации с гинекологом. Если планируются естественные роды, то нужно учитывать, что есть вероятность разрыва по послеоперационному рубцу. Это сведет на нет результат пластики, и потребуется еще одно хирургическое вмешательство.
Рекомендации на период восстановления:
- соблюдать постельный режим;
- не садиться;
- придерживаться диеты для профилактики запоров;
- на протяжении месяца отказаться от половой жизни;
в первые две недели не заниматься спортом и другими видами физической активности.
Вопрос-ответ
Какие существуют стадии опущения стенок влагалища? Как понять, какая у меня?
Согласно наиболее распространенной классификации, выделяют четыре стадии опущения стенок влагалища. Если первая стадия характеризуется дискомфортом при половом акте, слишком емким влагалищем и расположением влагалища выше девственной плевы (гимена) на 1 см, то на четвертой стадии влагалище и матка выпадают полностью. Определить степень опущения стенок влагалища, подобрать лечение и назначить операцию может только квалифицированный врач-гинеколог после осмотра пациентки и диагностики патологии.
Что мне нужно сделать перед процедурой самостоятельно? Какая предварительная подготовка необходима?
Операция не требует длительной и сложной подготовки. Помимо прохождения стандартного предоперационного обследования в «СМ-Клиника» пациентке нужно сделать две очистительные клизмы накануне операции. Также следует провести депиляцию, так как в зоне операции волосы должны отсутствовать. За две недели до вмешательства рекомендуется исключить прием алкоголя и препаратов, которые влияют на свертываемость крови. Подробную консультацию по подготовке к операции обязательно проведет лечащий врач «СМ-Клиника».
Что нужно взять с собой в больницу?
В больнице пациентке потребуются прокладки, спринцовка, компрессионное белье. На консультации врач «СМ-Клиника» предоставит подробный перечень необходимых лекарственных препаратов и дополнительных требований. Более того, по предварительному запросу администраторы клиники подготовят необходимый набор к моменту госпитализации пациентки.
Нужно ли после операции соблюдать половой покой? Можно ли возбуждаться?
Операция достаточно травматична и требует длительного реабилитационного периода. Вести половую жизнь после кольпорафии нельзя в течение двух месяцев. Леваторопластика также требует соблюдения полового покоя на протяжении как минимум одного месяца. Это нужно для того, чтобы между прилегающими органами и влагалищем сформировался адекватный и нежный послеоперационный рубец. Следует также учесть, что планировать беременность можно только после консультации с гинекологом и не менее чем через год после вмешательства. В противном случае существует вероятность разрыва по послеоперационному рубцу, который сведет на нет результаты вмешательства.