Грыжа шморля причины появления. патологии, вызывающие разрушение позвонков. лечение грыжи шморля
Содержание:
Методы лечения
Полностью вылечить грыжу Шморля консервативными или профилактическими методами невозможно. Повреждения костной ткани имеют необратимый характер.
Исключение – хирургическая замена позвонка, но такая процедура показана исключительно для устранения осложнений (компрессионных переломов).
Небольшие и единичные грыжи достаточно безобидны. Сразу лечить их лекарственными препаратами (например, хондропротекторами, витаминами или противовоспалительными средствами) не имеет смысла.
Необходимость в лечении грыж Шморля возникает, если дефекты:
- множественные;
- продолжают появляться (прогрессируют);
- увеличиваются в размерах;
- осложняются до нарушений подвижности, осанки и других патологических состояний;
- при появлении выраженных симптомов (боли, усталости в спине).
Цель лечения – предотвратить дальнейшее развитие болезней позвоночника, но не устранить уже имеющиеся дефекты.
Если у вас выявили грыжу Шморля, нужны профилактические меры:
- Следите, прогрессирует ли патология, делая рентгенологические обследования (не чаще 2 раз в год).
- Отрегулируйте диету, введите в рацион продукты, богатые микроэлементами и витаминами (у взрослых грыжи Шморля часто возникают из-за недостатков минерального обмена, нехватки кальция): в рационе должны быть кисломолочные продукты, растительное масло, свежие фрукты, овощи и зелень.
- Нормализуйте вес.
- Выполняйте профилактический комплекс упражнений для укрепления спины (хороший результат дает плавание).
- 2–3 раза в год повторяйте курс лечебного массажа, комплекс физиопроцедур.
- Несколько раз в год (весной и осенью) принимайте курс препаратов кальция.
Все профилактические мероприятия нужно предварительно согласовать с лечащим врачом.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Лекарственная терапия
Препараты, которые применяют:
- для обезболивания и противовоспалительного эффекта – Мелоксикам, Ревмоксикам, Ибупрофен, Мовалис;
- для миорелаксации (расслабления мышц) – Мидокалм;
- для улучшения метаболизма и восстановления нервной ткани – витамины группы В;
- хондропротекторы для профилактики межпозвоночных грыж – Румалон;
- сосудорасширяющие для улучшения кровоснабжения тканей – Трентал;
- препараты кальция для укрепления плотности костей и нормализации минерального обмена – Кальцитонин, Кальциум Д.

При наличии прогрессирующей грыжи Шморля пациентам рекомендуют:
- ограничить нагрузки на позвоночник (танцы, поднятие тяжестей, прыжки, бег, конный спорт);
- использовать специальные стабилизирующие корсеты, чтобы снять напряжение мышц спины во время работы.
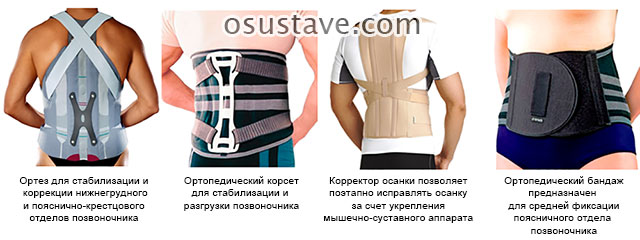 Виды стабилизирующих корсетов. Нажмите на фото для увеличения
Виды стабилизирующих корсетов. Нажмите на фото для увеличения
https://www.youtube.com/watch?v=N6t8GJ7S5ZU
Физиотерапия
Физиотерапевтические методы улучшают кровоснабжение и обменные процессы в тканях, помогая предотвратить развитие осложнений.
Врач назначает:
- Магнитотерапию (лечение электромагнитными импульсами).
- Электрофорез с Лидокаином (обезболивание с помощью электростимуляции).
- Диадинамотерапию (импульсное воздействие электрическим током определенной частоты).
- Лечебный массаж.
- Иглоукалывание (стимуляцию биологически активных точек).
- Упражнения лечебной физкультуры.
Иногда больному показана процедура ретракции (вытягивание позвоночника с помощью специальных тренажеров или приспособлений).
Локализации межпозвоночных грыж
При поражении разных отделов позвоночника развиваются определяющие симптомы, характерных именно для данного отдела. Симптомы грыжи отдельных межпозвоночных дисков также имеют свои характерные особенности.
Шейный отдел позвоночника
Грыжи верхних дисков шейного отдела (С2 – С3, С3 – С4) – явление редкое. Проявляются они приступами сильнейших головных болей и паническими атаками. Корешковый болевой синдром (при ущемлении корешков спинномозговых нервов) развиваются обычно на одной стороне шеи, распространяясь на лицо. Болезненные волны часто иррадиируют в зубы и ухо на стороне поражения. Иногда развиваются расстройства зрения и слуха.
Грыжи С4 – С5 встречаются часто, в том числе, диффузные, и проявляются корешковым болевым синдромом, продвигающимся по шее, внутренней и передней поверхности плеча. Особенно опасны секвестрированные грыжи. Характерны также онемение в этой области и мышечная слабость. Трудно повернуть голову, согнуть руку в локте. Возможно развитие парезов и параличей. Частый вид грыж позвоночника.
Грыжи С5 – С6 и С6 – С7 также встречаются часто. Для них характерны болезненность и нарушения чувствительности в шее, отдающие в заднюю и наружную поверхности плеча и распространяющиеся до пальцев кисти. Особенно болезненны медианные и парамедианные грыжи. Вегетативные проявления в виде кашля и бронхоспазмов. При поражении самого нижнего шейного диска часто нарушается функция щитовидной железы. Избавиться от таких нарушений можно только пролечив грыжу позвоночника. Как это сделать, читайте в статье про шейную межпозвоночную грыжу.
Грудной отдел позвоночника
Грыжи грудного отдела встречаются относительно редко. Основными их симптомами являются вегетативные расстройства. Возможны также корешковые боли, нарушения чувствительности и движений.
При поражении Th1 – Th2, Th2 – Th3, Th3 – Th4 появляются боли в сердце самого разного характера, иногда очень похожие на боли при стенокардии, но не снимающиеся нитроглицерином. У женщин появляются боли в грудных железах (как при мастопатии). Характерны также ноющие болевые ощущения в верхней части спины и приступы сильнейших опоясывающих болей (межреберная невралгия.
Для грыж Th5 – Th6, Th6 – Th7, Th7 – Th8 также характерны вегетативные симптомы в виде одышки, кашля, бронхоспазмов, а также опоясывающих болей, характерных для заболеваний поджелудочной железы. Корешковый синдром проявляется приступами межреберной невралгии.
Грыжи Th8 – Th9, Th9 – Th10, Th10 — Th11, Th11 — Th12 проявляются болезненными спазмами в желудке, в проекции желчных путей и желчного пузыря. Характерны ноющие боли в нижней части спины и приступы межреберной невралгии.
Подробно о симптомах и лечении межпозвоночной грыжи грудного отдела читайте тут.
Поясничный отдел позвоночника
Это самая частая локализация грыж. При грыжах поясничного отдела позвоночника максимально проявляется корешковый синдром – боли по ходу ущемленного нервного корешка.о межпозвоночной грыже поясничного отдела
- L1-L2, L2-L3 – встречаются реже остальных поясничных грыж. Симптомы: болевые волны и выпадения чувствительности по внутренней и передней поверхности бедра.
- L3-L4 — корешковый болевой синдром локализуется на передней и внутренней поверхности бедра распространяется на голень и внутреннюю лодыжку. Чувствительность в этой области может, как выпадать, так и быть слегка повышенной.
- L4-L5 — корешковые боли начинаются в области ягодицы, по наружной поверхности бедра и голени передаются на 1 – 3 пальцы ног. Возможно онемение в тех же отделах.
- L5-S1 — болевая точка начинается со средины ягодицы и идет волной по задней и наружной поверхности бедра на голень, переходит на пятку, по наружному краю стопы до 4 — 5 пальцев ног. Часто сопровождается повышенной кожной чувствительностью. При грыже L5-S1 могут появляться симптомы тазовых нарушений – расстройства функции мочеполовых органов. Чтобы избавиться от этих симптомов, иногда приходится делать операцию.
О других симптомах читайте в статье «Межпозвоночная грыжа поясничного отдела позвоночника».
Грыжа поясничного отдела встречается чаще остальных грыж
Что такое мануальная терапия
Методика лечения, основанная на немедикаментозном воздействии на организм, пришла к нам из восточных практик «ручного» влияния на поврежденную область. Она развивалась в течение сотен лет, и сейчас активно используется квалифицированными врачами в современных медицинских центрах.
Мануальный терапевт во время сеанса не использует специального оборудования или медикаменты. Все воздействия осуществляются руками, поэтому он все время способен контролировать состояние пациента. Работая не только с тканями, но и с суставами и позвонками, врач способствует улучшению обмена веществ и кровообращения, возвращая их в нормальное состояние.
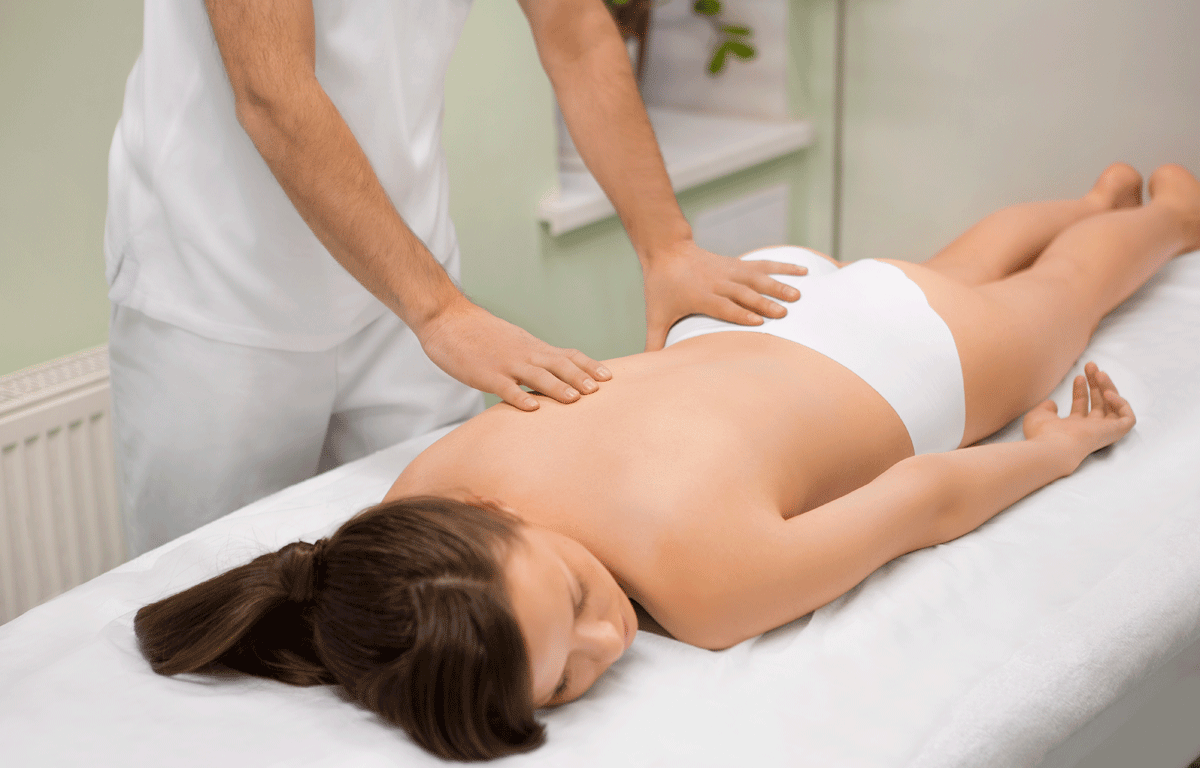
Эффективность методики в том, что удается напрямую повлиять на пораженные позвонки — например, в случае применения мануальной терапии при поясничном остеохондрозе. Испытываемые пациентом боли и онемение конечностей обычно вызваны защемлением нерва. Если снизить нагрузку до его необратимого повреждения, можно восстановить подвижность, избавиться от прочих неприятных симптомов.
Существует деление терапии на несколько разновидностей, отличающихся способом воздействия и показаниями. Это артро-вертебральный, краниальный и кожно-миофасциальный методы. Если мануальная терапия нужна при лечении грудного остеохондроза или других его разновидностей, используется 1 из перечисленных типов.
Топографическая классификация грыж по локализации
Еще одна классификация разделяет грыжи позвоночника, в зависимости от того, куда они выступают.
Внутри-спинномозговое выпячивание
Грыжа выпадает в позвоночный канал, затрагивая спинной мозг. В этом районе находится много нервных волокон, сдавливание которых может привести к различным проблемам внутренних органов, вплоть до паралича.
По направлению выпадения выделяют такие виды внутри-спинномозговых грыж:
- Заднесрединная – ядро выпадает в заднюю часть и сдавливает срединный мозг по центру канала. Это опасно, поскольку сюда приходится самая большая нагрузка. Тут проходит нервы, которые иннервируют работу внутренних органов. Передавливание нервов может отдавать в любую часть тела. В тяжелых случаях межпозвонковая грыжа вызывает парез.
- Срединная или медиальная – ядро выпадает по центру позвоночного канала, способно передавить спинной мозг. В тяжелых случаях необходима операция, иначе может нарушиться функция тазовых органов.
- Околосерединная (парамедианная) – межпозвонковая грыжа возникает возле серединной линии, может передавить нервные волокна и спровоцировать паралич ног. Также парамедианная грыжа вызывает стеноз позвоночного канала, парапез (ослабление мышечной силы конечностей).
-
Заднебоковая – выходит через заднюю половину фиброзного кольца сбоку от средней линии. Она бывает:
- Фораминиальная – находится в фораминальном отверстии позвоночника, откуда выходит спинномозговой корешок из канала. Это болезненный тип грыжи. Если возникает в поясничном отделе, может ощущаться слабость в стопе, когда нельзя стать на носок или пятку.
- Экстрафораминальная – находится вне пределов форамидального отверстия, сбоку от корней дуг позвонка. Дискомфорт возникает, когда большой секвестр окутывает со всех сторон нервный корешок. Боль держится постоянно, интенсивность не снижается, хирургическое вмешательство быстро исправляет ситуацию.
- Боковая – ядро отрывается от диска и оказывается в латеральном кармане, самом узком месте у входа нерва в просвет позвоночного канала. Если образование там остается, боль держится постоянно, отдает в ногу, анальгетики не помогают. Нужна операция.
Внутри-спинномозговая грыжа выпадает в позвоночный канал, затрагивая спинной мозг
Заднее выпячивание
При задней (дорзальной) грыже выпячивание характеризуется выпадением в заднюю часть позвоночного канала. В тяжелых случаях вызывает не только боль, но и паралич конечностей, проблемы с мочеиспусканием, дефекацией. Такая грыжа часто требует хирургического лечения.
Переднее выпячивание
Передняя (вентральная) – это самый безопасный вид межпозвонковой грыжи, поскольку выпадает она кпереди от тела позвонка. Также есть переднебоковые виды, расположенные за чертой передней полуокружности позвонков. На эту часть приходится наименьшая нагрузка, поэтому ее возникновение неопасно, редко вызывает боль. Передние грыжи обнаруживаются случайно во время рентгена.
Диффузное выпячивание
Характеризуется поражением всего фиброзного кольца, которое равномерно растягивается под давлением ядра. Самой опасной считается заднее диффузное образование. Оно способно перекрыть позвоночный канал, сдавить спинной мозг, нервные корешки. На определенном этапе кольцо может разорваться, ядро – оторваться. Обычно диффузная грыжа располагается в поясничном отделе, но нередко фиксируется и в других частях позвоночника.
Симптомы грыжи Шморля
В подавляющем большинстве случаев грыжи Шморля клинически абсолютно никак не проявляются и являются сравнительно частыми рентгенологическими находками. Тем не менее, в некоторых случаях пациента может беспокоить болевой синдром, интенсивность которого может достигать крайне высоких значений.
Болевой синдром, ассоциированный с грыжей Шморля, отмечается при:
- острой грыже Шморля;
- компрессионном переломе позвонка, вызванном грыжей Шморля;
- вторичной грыже Шморля, вызванной опухолевым разрушением позвонка и др.
Острая грыжа Шморля
Острая грыжа Шморля является достаточно редким явлением, заключающимся в одномоментном продавливании замыкательной пластины позвонка под воздействием силы, превышающей пределы ее прочности. Как правило, это происходит при падении на ноги или ягодицы с вертикально ориентированным корпусом. Чаще данный недуг поражает пациентов, начиная с возраста 50 лет, в связи с постепенным оскудением костного матрикса и снижением процентного содержания кальция в нем. Однако встречаются подобные случаи и у молодых пациентов, у которых часто обнаруживаются сопутствующие метаболические нарушения.
По механизму повреждения острая грыжа Шморля является своего рода переломом, однако как на рентгенографии, так и на компьютерной томографии признаков перелома часто не обнаруживается. Таким образом, в данном случае грыжа Шморля возникает в результате острого разрушения замыкательной пластины позвонка. Болевой синдром при таком механизме повреждения является следствием разрушения надкостницы, скопления крови и литических ферментов и развития острого воспалительного процесса.
Компрессионный перелом позвонка, вызванный грыжей Шморля
В отличие от описанной выше острой грыжи Шморля в данном случае грыжа формируется на протяжении длительного времени и часто никак не беспокоит пациента. Тем не менее, по мере ее роста происходит истончение позвонка, в который она вдается, что, несомненно, приводит к уменьшению его прочности. Рано или поздно под воздействием даже обычной нагрузки позвонок ломается, а его осколки сильно сдавливают нервные корешки, отходящие от соответствующего сегмента спинного мозга, что и становится причиной выраженных болей.
Вторичная грыжа Шморля, вызванная опухолевым разрушением позвонка
В случае развития первичных костных опухолей в позвонках или появления метастазов опухолей иных локализаций в позвонках они прорастают, замещая функциональную костную ткань гораздо менее прочной опухолевой тканью. Если такая опухоль располагается вплотную к запирательной пластине позвонка, то по мере ее роста под запирательной пластиной будет формироваться область, характеризующаяся меньшей плотностью. Давление, оказывающееся межпозвоночным диском на ослабленный сегмент позвонка, остается тем же, в связи с чем запирательная пластина продавливается или ломается, и образуется грыжа Шморля. По мере продолжения роста опухоли размер грыжи Шморля будет также увеличиваться, пока не разрушит весь позвонок и не произойдет его компрессионный перелом. Болевой синдром в данном случае вызван массивным повреждением надкостницы и сдавлением нервных корешков в случае перелома.
Когда уже точно пора бежать к врачу
Начало заболевания острое. Над пораженным суставом появляется мягкая упругая припухлость диаметром до нескольких сантиметров. Образование имеет четкие границы. При прощупывании определяется четкая точка наибольшей болезненности, вокруг которой можно увидеть покраснение. Боль усиливается по ночам и при движении.
Если воспаление носит негнойный характер, общее состояние больного может не страдать. Такие больные часто запускают заболевание, стараясь справиться с ним самостоятельно, что приводит к переходу острого процесса в подострый. Признаком хронизации является снижение интенсивности болей.
При гнойном бурсите появляется недомогание, высокая температура. Боли усиливаются и становятся невыносимыми. Опасностью такого состояния является прогрессирование гнойного воспаления с формированием гнойников и свищей (каналов выхода гноя через кожу).
Острая травма сустава может сопровождаться кровоизлиянием, на фоне которого развивается острый геморрагический бурсит. Функция пораженного сустава сохраняется, но движения ограничены из-за боли.
Чтобы избежать осложнений, лучше всего при подозрении на воспаление бурсы сразу же обращаться к специалисту и своевременно начинать лечение.
Острый бурсит локтевого сустава
Заболевание в области локтевого сустава начинается на фоне постоянного травмирования локтевых сумок у работников, постоянно сидящих за компьютером, часовщиков и др. Симптомами этого процесса являются: резкое выпячивание бурсы, боли в области локтя. Инфицирование воспалительного процесса сопровождается подъемом температуры, отеком и покраснением в области локтевого сустава. Гнойные процессы легче поддаются лечению при раннем обращении за медицинской помощью.
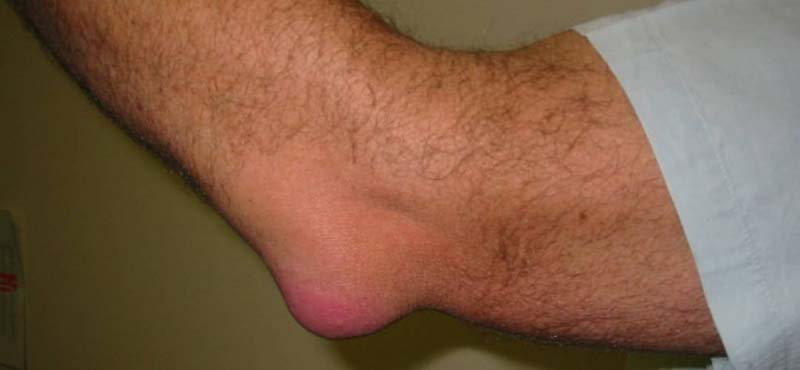
Иногда поражается плечелучевая бурса, в результате чего развивается воспалительный процесс, получивший название «бурсит теннисистов». Это заболевание часто изначально протекает стерто, что быстро приводит к переходу острой формы локтевого бурсита в подострую.
Острый бурсит коленного сустава
В области колена болезнь развивается в подкожной, подфасциальной и подсухожильной преднадколенниковых сумках. Эти бурсы не имеют сообщения с полостью сустава, поэтому процесс редко осложняется артритом.
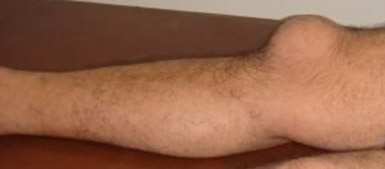
Начало острого коленного бурсита обычно связано с травмированием сустава. В области колена появляется болезненная шишка. При присоединении инфекции появляется лихорадка, гиперемия и отек в области колена, боли усиливаются, воспаляются близлежащие лимфоузлы.
При воспалении подколенной бурсы, находящейся глубоко в тканях, заболевание выявляется с трудом, так как протекает стерто. Из-за позднего выявления и начала лечения коленный бурсит может осложниться.
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Диагностика грыжи Шморля
Диагностировать грыжу Шморля возможно методами, основанными на рентгенологическом просвечивании позвонков. В число данных методов входит простая и прицельная рентгенография и компьютерная томография. Также можно использовать магнитно-резонансную томографию, при помощи которой с большей четкостью удается визуализировать хрящевую ткань.
Грыжа Шморля на простой рентгенограмме
Для того чтобы диагностировать грыжу Шморля методом простой рентгенографии, необходимо, как минимум, сделать снимок позвоночного столба в прямой проекции. Таким образом, удается первично определить уровень, на котором находится грыжа. Впоследствии для уточнения ее характеристик (размеров, формы, соотношения с окружающими тканями) рекомендуется проведение еще двух прицельных снимков интересуемого позвонка в прямой и боковой проекции.
Грыжа Шморля на компьютерной томографии
Для диагностики грыжи Шморля методом компьютерной томографии необходимо всего лишь провести сканирование туловища. В результате исследования у врача появляется возможность как послойно, так и в объеме изучить размеры и строение грыжи Шморля, а также как она изменяет целостность позвонка. Кроме того, данное исследование в ряде случаев позволяет с высокой вероятностью заподозрить онкологические заболевания позвонков, при которых данные грыжи развиваются вторично.
Грыжа Шморля на магнитно-резонансной томографии
Особенности технологии магнитно-резонансной томографии позволяют более четко, чем при компьютерной томографии, визуализировать богатую жидкостью хрящевую ткань межпозвоночного диска со всеми ее особенностями. Одной из таких особенностей может быть прободение вещества хряща в тело позвонка, что, по сути, и является грыжей Шморля. Кроме того, поскольку надкостница и нервная ткань в основе своей также содержат воду, то их повреждения будут более четко видны на магнитно-резонансной томографии, чем на компьютерной томографии.
Лабораторная диагностика грыжи Шморля
К сожалению, достоверных лабораторных проб, непосредственно указывающих на формирование грыжи Шморля, не существует. Тем не менее, некоторые анализы в совокупности с болевым синдромом четкой локализации в определенном позвонке могут и пригодиться.
Изменениями в анализах, косвенно указывающими на грыжу Шморля, могут быть:
- увеличение лейкоцитов (белые кровяные тельца) в общем анализе крови;
- увеличение скорости оседания эритроцитов (красные кровяные тельца) в общем анализе крови;
- увеличение уровня С-реактивного белка и тимоловой пробы;
- появление повышенных концентраций кислой и/или щелочной фосфатазы;
- появление повышенных концентраций онкомаркеров;
- увеличенные концентрации паратиреоидного гормона;
- более высокие, чем в норме, показатели кальция в крови и др.
Виды по степени выпячивания
Еще одна классификация выделяет грыжи по степени их выхода за пределы межпозвоночного пространства, целостности фиброзного кольца. Существуют такие виды – протрузия, пролапс, экструзия, секверстрация.
Протрузия
Разновидность малой грыжи позвоночника, когда повреждаются лишь внутренние волокна фиброзного кольца, само оно не разрывается. Причина – деформация и обезвоживание межпозвонкового диска, из-за чего снижается его упругость. В кольце появляются трещины, ухудшается фиксация позвонков друг с другом.
Выпячивание происходит при вертикальных нагрузках. Поэтому если при обследовании пациент лежал, дефект можно не заметить. Образование часто возникает в поясничном отделе позвоночника, реже – в зоне шеи и груди. Сдавление нервных окончаний быстро проходит. От места выпячивания зависит и характер болевых ощущений:
- грудной отдел – ноют сердце, легкие, другие органы внутри грудины;
- поясничная зона – дискомфорт в спине, онемение в ногах, паховой зоне;
- шейный отдел позвоночника – боль в шее, снижение артериального давления, головная боль, шум в ушах.
Пролапс
Пролапс – это грыжа позвоночника средних размеров, которая характеризуется частичным выходом ядра в спинномозговой канал. Кольцо может просто сильно растянутся или порваться. Ядро сдавливает нервные корешки, вызывая воспаление и отек тканей.
Появление выпячивания сопровождается хронической болью, нарушением чувствительности в пояснице, шее, ногах и руках. Дискомфорт усиливается при резких движениях (кашле, чихании), способен уложить человека в постель на несколько дней.
Пролапс обычно появляется в пояснице. Основная причина – травма позвоночника из-за подъема тяжестей, резкого выпрямления с поворотом, работы в неудобном положении, переохлаждения, стресса.
Экструзия
Экструзия – грыжа, при которой фиброзное кольцо разрывается, но продольная связка остается цела. Дискомфорт появляется, если пульпозное ядро задевает нервные корешки.
Болевые симптомы могут быть разными, в зависимости от размера и смещения выпячивания. При сильном сдвиге возникает тупой спазм в шее, который переходит на голову, в плечо. Возможно онемение, покалывание, нарушение чувствительности кожи. При грудной экструзии болит сердце, ребра, желудок, кишечник. При поражении поясничного отдела появляются проблемы в пояснице, паху, ногах. Развитие патологии чревато нарушением мочеиспускания, эрекции у мужчин.
 Протрузия, пролапс, экструзия, секверстрация — виды грыж по степени их выхода за пределы межпозвоночного пространства
Протрузия, пролапс, экструзия, секверстрация — виды грыж по степени их выхода за пределы межпозвоночного пространства
Секверстрация
Секвестрация – тяжелая форма грыжи, которая характеризуется образованием секвестра – выпадением ядра или части диска в позвоночный канал. Из-за разрыва продольной связки пульпозное ядро полностью или частично отделяется от диска. Оно выпадает в канал, сдавливая нервы. Образование может остаться на месте или мигрировать вверх или вниз, имитируя грыжу другого позвонка.
Диагноз обычно ставят пожилым людям. Яркий симптом – прострелы в спине, которые отдают в ноги или руки с последующим онемением, иногда параличом.
ЛФК после удаления грыжи
Чтобы нормально восстановиться после удаления грыжи позвоночника, без лечебной физкультуры не обойтись. Реабилитация проходит в несколько этапов:
- Первые две недели после операции. Пациент пребывает в больнице, должен носить корсет, пройти медикаментозное лечение. Вставать можно на 2-3 день, сидеть не рекомендуется. Запрещено поднимать вес больше 3-5 кг, нельзя делать массаж.
- 2-6 недели. Пациента выписывают из больницы. Он должен ходить в клинику на физиотерапевтические процедуры. Долго сидеть и стоять еще нельзя. Тяжести не больше 8 кг.
- 1,5-2 мес. после операции. Лечащий врач назначает ЛФК, массаж.
- 2-6 мес. Доктор разрешает увеличить нагрузку при выполнении ЛФК. Поднимать тяжести и переутомляться еще нельзя.
- После 6 мес. Надо пройти курс ЛФК на специальных тренажерах.
Таким образом, после операции больной первые две недели почти неподвижен. За это время мышцы слабнут, слегка атрофируются. Информацию, когда начинать лечебную гимнастику, скажет врач. Обычно ЛФК назначают с 6 недели после операции. Занятия в это время такие же, как и при лечении грыжи, зависят от локализации протрузии. Но увеличивать нагрузку можно только по решению врача.
О всех методах лечения грыж читайте в нашей статье «Лечение межпозвоночной грыжи».
Когда нельзя упражнения делать после удаления
ЛФК после удаления грыжи должен назначить врач, а пациент – в точности соблюдать его инструкции.
В первое время после операции нужно носить корсет, который способствуют заживлению швов. В это время запрещены любые нагрузки. Вес до 5 кг можно поднимать только с корсетом. Активные упражнения под запретом, в т.ч. резкие скручивающие движения.
Через 2 недели после операции пациента выписывают из больницы, но в это время ЛФК еще под запретом. Только минимум через 1,5 мес. (к этому моменту швы затягиваются) и после обследования у врача можно начинать делать упражнения.
Лучшие упражнения
Врач назначает ЛФК, исходя из клинической картины. Занятия возможны только под присмотром специалиста. Основные усилия направлены на укрепление мышечной массы, восстановление работы прооперированной части позвоночника. Если состояние пациента позволяет, ему рекомендуют «Полукобру», «Кобру», «Кошку», поворотам и наклонам головы, затем переходят к более сложной гимнастике.
Через 6 месяцев после операции реабилитолог назначает работу на тренажерах. При необходимости пациент проходит тесты, на основании которых компьютер разрабатывает программу занятий. Больной занимается на компьютеризованных установках, которые:
- тестируют состояние пациента во время занятий, что позволяет вовремя корректировать программу;
- измеряют и рассчитывают мускульную силу, амплитуду движений больного;
- контролируют занятие, исключая возможность травмирования позвоночного столба.
Первые занятия ЛФК после операции должны проводиться только под наблюдением врача
Когда основная реабилитация закончится, пациенту надо ходить на групповые занятия по лечебной гимнастике. Если такой возможности нет, он может делать упражнения дома с учетом рекомендаций реабилитолога и инструктора по ЛФК.