Грыжа поясничного отдела позвоночника
Содержание:
Как лечат грыжу в клинике ЦЭЛТ?
На начальном этапе применяются консервативные методы лечения грыжи. На первый план выходит клиника сопутствующих заболеваний желудочно-кишечного тракта, поэтому терапия направлена на их устранение. клиники подберут индивидуальную схему лечения, предусматривающую основной перечень групп препаратов:
- антациды;
- ингибиторы протонной помпы;
- блокаторы Н2-гистаминовых рецепторов;
- препараты, улучшающие моторику (прокинетики);
- витамины группы В.
Показания к хирургическому удалению ГПОД:
- Фиксированная большая ГПОД.
- Длительная и неэффективная консервативная терапия.
- Развитие осложнений заболевания.
- Предраковое состояние слизистых (так называемые диспластические изменения).
Различают основные группы хирургических вмешательств:
- Крурорафия (ушивание грыжевого отверстия и укрепление связочного аппарата).
- Гастропексия (крепление желудка к брюшной стенке).
- Фундопликация (операция восстанавливает нормальное соотношение дна желудка с нижней частью пищевода).
- Частичное удаление пищевода (проводится при наличии рубцовой стриктуры).
Специалисты дадут все необходимые рекомендации, подробно опишут принципы диетотерапии и правильного образа жизни. Так, людям, страдающим ГПОД, следует принимать пищу не позднее, чем за 3 часа до сна, спать с приподнятым головным концом, нормализовать вес, избегать перееданий и поднятия тяжестей. После операции пациентам необходимо наблюдаться у гастроэнтеролога. Рецидивы заболевания отмечаются крайне редко.
Заплатка на живот или новые методики
В последние годы стали применяться методики, позволяющие избегать натяжения тканей. Во время операции в проекции грыжевого кольца через разрез вставляются специальные сетки, удерживающие выход грыжевого мешка через дефект апоневроза. Смысл действия понятен: если ребенок протер штаны, то хозяйка не зашивает дыру, а вшивает заплатку. Сравнение может быть и курьезное для столь серьезной темы, но передающее основную мысль, заложенную в
методике.Следует заметить, что все «открытые» операции — это, прежде всего, разрез, связанный с ним болевой синдром, опасность воспаления шва и,
наконец, грубые рубцы на коже. Поэтому в хирургии грыж не прекращается поиск новых операций, которые сочетали бы в себе не только надежность, но и малую травматичность.
Профилактика грыжи белой линии живота:
- не поднимать слишком тяжелые предметы.
- тренировка мышц живота;
- ношение бандажа во время беременности;
- правильное питание;
- использовать правильную технику поднятия тяжестей.
Лечение грыжи белой линии живота
Избавиться от грыжи можно только хирургически в условиях стационара.
Виды операций (герниопластики):
- Пластика местными тканями — ушивание дефекта белой линии живота с ликвидацией возможного диастаза прямых мышц. Однако из за слабости соединительной ткани и значительной нагрузки на швы после операции в 20-40% случаев возникают рецидивы (повторное образования грыжи).
- Пластика с применением синтетических протезов — установка сетки для закрытия дефекта апоневроза после устранения диастаза прямых мышц при грыже белой линии живота. Вероятность рецидива очень мала. Операция выполняется под наркозом.
Особенностью хирургического лечения грыж белой линии живота является то, что устранения только грыжи недостаточно. Необходимо также устранение диастаза прямых мышц живота.
Грыжа спигелиевой линии
Грыжа спигелиевой линии – боковая грыжа живота, выходящая через щели в апоневрозе брюшной стенки по латеральному краю прямой мышцы живота.
Данную патологию специалисты фиксируют с одинаковой частотой у представителей обоих полов. В клинической практике она встречается достаточно редко.
Диагностика. Наличие грыжевого выпячивания и дефекта в апоневрозе по линии, соединяющей пупок с передней верхней остью подвздошной кости, дает основание поставить диагноз грыжи спигелиевой линии. Имеющиеся болевые ощущения в области грыжи усиливаются при физическом напряжении и уменьшаются в горизонтальном положении. Из-за узких грыжевых ворот очень часто возникает ущемление грыжи спигелиевой линии.
Лечение оперативное. Для доступа к грыжевому мешку и его выделения применяют различные разрезы: косой, параректальный, поперечный. Грыжевой мешок выделяют и обрабатывают по общим правилам. Культю грыжевого мешка погружают под оперечную фасцию. Ушивают края мышц и апоневроза.
Послеоперационные грыжи
Послеоперационная грыжа – состояние, при котором органы брюшной полости (кишечник, большой сальник) выходят за пределы брюшной стенки в области рубца, образовавшегося после хирургической операции.
Симптомы послеоперационной грыжи
- болезненное выпячивание в области послеоперационного рубца;
- боль в животе, особенно при натуживании и резких движениях;
- тошнота, иногда рвота.
Течение послеоперационной грыжи
Послеоперационные грыжи на ранних стадиях являются вправимыми и не сопровождаются болевыми ощущениями. Однако при резком натуживании, падении, поднятии тяжести появляются боли и выпячивание увеличивается. При прогрессировании грыжи болевые ощущения усиливаются, приобретая схваткообразный характер. Одновременно развиваются вялость кишечника, запор, метеоризм, тошнота; резко снижается активность больных, периодически наблюдаются каловые застои, сопровождающиеся интоксикацией.
Причины появления послеоперационной грыжи
Послеоперационная грыжа является следствием ранее выполненного оперативного вмешательства. Определяющими причинами для ее развития служат:
- нагноение, воспаление операционного шва;
- повышенная физическая нагрузка после операции;
- нарушение режима ношения бандажа в послеоперационном периоде;
- недостаточные восстанавливающие силы и низкий иммунитет;
- ожирение;
- сильный кашель, рвота, запоры в послеоперационном периоде;
- хирургические ошибки, допущенные по ходу первой операции.
Профилактика послеоперационных грыж
- ношение бандажа после операции на брюшной полости;
- правильное питание;
- нормализация веса;
- ограничение физических нагрузок в послеоперационном периоде.
Лечение послеоперационной грыжи
Избавиться от послеоперационной грыжи можно только хирургическим путем. Виды операций (герниопластики):
- Пластика местными тканями — ушивание дефекта апоневроза передней брюшной стенки. Пластика местными тканями возможна лишь при небольшом размере дефекта — менее 5 см. При устранении малых послеоперационных грыж допустимо местное обезболивание, в остальных ситуациях операция выполняется под наркозом.
- Пластика с применением синтетических протезов — укрытие дефекта апоневроза при послеоперационной грыже синтетическим протезом. Существуют различные способы, отличающиеся различным расположением сетки в анатомических структурах передней брюшной стенки. Вероятность рецидива очень мала. Операция выполняется под наркозом.
Грыжи «поддающиеся» и грыжи «неподдающиеся»
Все грыжи паховой локализации можно оперировать с использованием лапароскопической техники. К ним относятся прямая, косая паховые и бедренные грыжи.
Особенно показана лапароскопическая герниопластика:
- При больших пахово — мошоночных грыжах;
- При рецидивных паховых грыжах;
- Двусторонних паховых грыжах;
- При сочетании паховой грыжи с другими хирургическими заболеваниями, если планируется симультанная операция.
В первых двух случаях традиционные операции сопровождаются большим числом рецидивов. В двух остальных — открытые операции, как правило, выполняются поэтапно.
Относительными противопоказаниями к лапароскопической герниопластике мы считаем наличие у больного тяжелых сопутствующих сердечно сосудистых заболеваний. Не показаны так же эти операции при поздних сроках беременности.
Симптоматика грыж передней брюшной стенки
Нередки ситуации, когда грыжа ПБС никак не проявляется и может быть выявлена врачом случайно. Первым и главным клиническим проявлением является выбухание вдоль апоневроза, характеризующееся болезненностью. Она возрастает после принятия пищи, поднятия тяжести, кашля и прочих факторов, провоцирующих повышение внутрибрюшного давления. Болевые ощущения отдают в поясницу, лопаточную и подрёберную области. Они теряют интенсивность и нередко пропадают после того, как давление снижается. Помимо этого, больные отмечают такие неприятные явления, как изжога и тошнота.
Наши врачи
Прохоров Юрий Анатольевич
Врач-хирург, заведующий хирургической службой ЦЭЛТ, кандидат медицинских наук, врач высшей категории
Стаж 32 года
Записаться на прием
Гордеев Сергей Александрович
Врач-хирург, кандидат медицинских наук, врач высшей категории
Стаж 41 год
Записаться на прием
Луцевич Олег Эммануилович
Главный хирург ЦЭЛТ, заслуженный врач РФ, главный специалист ДЗ г. Москвы по эндохирургии и эндоскопии, членкор РАН, заведующий кафедрой факультетской хирургии № 1 ГБОУ БПО МГМСУ, доктор медицинских наук, врач высшей категории, профессор
Стаж 42 года
Записаться на прием
Почему лечение грыжи должно быть своевременным?
Отсутствие адекватного и своевременного лечения грыжи может привести к развитию такого грозного осложнения, как её ущемление. В процессе происходит сдавление её содержимого в грыжевых воротах и развитие соответствующей симптоматики:
- Резкие боли в области живота, которые быстро усиливаются;
- Тошнота и рвота;
- Нарушения стула;
- Примесь крови в кале;
- Невозможность вправить грыжу в положении лёжа за счёт лёгкого нажатия.
Лечение грыж передней брюшной стенки в ЦЭЛТ
Перед тем, как приступить к лечению грыжи, наши специалисты проводят комплексную диагностику, позволяющую точно определить, какие анатомические структуры вовлечены в патологический процесс. Для этого помимо физикального осмотра проводят контрастную рентгенографию, , УЗ-исследование, .
Поскольку консервативных методик лечения грыж не существует, хирурги ЦЭЛТ прибегают к оперативному вмешательству. Оно направлено на выделение и вскрытие грыжевого мешка и удаление его части. В процессе обязательно нужно устранить растяжение прямых мышц живота. В зависимости от индивидуальных показаний пациента применяется герниопластика грыжи с задействованием местных тканей или синтетических сетчатых протезов.
| Вид герниопластики грыжи | Чем отличается? |
|---|---|
| Натяжная | Предусматривает использование собственных тканей: в процессе сшивают листки аноневроза или ушивают дефект специальными швами. Характеризуется высоким риском развития рецидива. |
| Ненатяжная | Направлена на укрепление грыжевых ворот изнутри за счёт использования полипропиленовой сетки, которую вшивают внутрь брюшной полости, либо размещают над апоневрозом, либо устанавливают между его листками. Со временем родные ткани прорастают в клетку, за счёт чего исключается риск выпячивания и рецидива. |
В нашей клинике применяются лапароскопические методики, имеющие ряд преимуществ:
- Минимальная травматичность;
- Сведение к минимуму болевого эффекта;
- Минимизация риска развития осложнений;
- Отличный косметический эффект, исключение швов;
- Быстрое восстановление.
Операцию по удалению грыжи проводят врачи высшей категории с десятилетиями опыта практической работы. Вы может узнать цену на наши услуги в соответствующей вкладке. Она может меняться, поэтому во избежание недоразумений уточняйте цифры у наших операторов или записавшись на консультацию в Москве: +7 (495) 788-33-88.
- Доброкачественные опухоли желудка
- Кисты печени, почек, забрюшинного пространства
Проявления грыжи белой линии живота
Заболевание можно заподозрить, если вдруг на средней линии живота у пациента пальпируется небольшая выпуклость. Очень часто она не доставляет болезненных ощущений и может быть обнаружена случайно самим пациентом либо врачом при осмотре. В связи с тем, что в нормальном состоянии новообразование, как таковое, может не приносить болезненных ощущений, одним из показателей, позволяющих её все-таки заподозрить, является появление боли при занятиях тяжелым трудом, после приема пищи или в иных ситуациях, приводящих к усилению внутрибрюшного давления. Повышение болевых ощущений может быть связано с натяжением органов и других, фиксированных к грыжевому мешку, структур, или являться следствием ущемления содержимого грыжевого выпячивания, что в свою очередь требует экстренного хирургического вмешательства. Болезненные ощущения могут отдавать во всевозможные области груди, живота и спины. Во время расслабления мышц брюшной стенки в горизонтальном положении на спине грыжевое выпячивание, а с ним и болевые ощущения зачастую пропадают. В случае возникновения такого грозного и крайне опасного осложнения как ущемление грыжи, возникают все симптомы острого живота и нарастает общая интоксикация организма: повышается температура, появляются пронизывающие, интенсивно усиливающиеся боли в животе, тошнота и рвота, задержка стула и газов, присутствует кровянистое отделяемое в кале, а грыжевое выпячивание уже не может вправиться в положении лежа на спине. Нередко симптомами, сопровождающими заболевание, являются такие нарушения пищеварительной системы как тошнота, изжога, отрыжка, связанные с попаданием в грыжевой мешок органов пищеварительного тракта.
Классификация по виду тканей, выступающих за пределы позвонка
Ситуация, когда пульпозное ядро растягивает и разрывает фиброзное кольцо – самая типичная, но не единственная разновидность грыжи позвоночника.
Также грыжи бывают:
- Костные – нервные корешки сдавливаются костными наростами, которые образовались по краям позвонка. Такой вариант встречается в пожилом возрасте, сопровождается постоянной болью.
- Хрящевые – результат различных воспалений, при которых хрящевая ткань потеряла эластичность. Она неспособна сопротивляться давлению позвоночника, который выталкивает ее в другую структуру. Примером такого варианта является грыжа (узелок) Шморля.
Локализации межпозвоночных грыж
При поражении разных отделов позвоночника развиваются определяющие симптомы, характерных именно для данного отдела. Симптомы грыжи отдельных межпозвоночных дисков также имеют свои характерные особенности.
Шейный отдел позвоночника
Грыжи верхних дисков шейного отдела (С2 – С3, С3 – С4) – явление редкое. Проявляются они приступами сильнейших головных болей и паническими атаками. Корешковый болевой синдром (при ущемлении корешков спинномозговых нервов) развиваются обычно на одной стороне шеи, распространяясь на лицо. Болезненные волны часто иррадиируют в зубы и ухо на стороне поражения. Иногда развиваются расстройства зрения и слуха.
Грыжи С4 – С5 встречаются часто, в том числе, диффузные, и проявляются корешковым болевым синдромом, продвигающимся по шее, внутренней и передней поверхности плеча. Особенно опасны секвестрированные грыжи. Характерны также онемение в этой области и мышечная слабость. Трудно повернуть голову, согнуть руку в локте. Возможно развитие парезов и параличей. Частый вид грыж позвоночника.
Грыжи С5 – С6 и С6 – С7 также встречаются часто. Для них характерны болезненность и нарушения чувствительности в шее, отдающие в заднюю и наружную поверхности плеча и распространяющиеся до пальцев кисти. Особенно болезненны медианные и парамедианные грыжи. Вегетативные проявления в виде кашля и бронхоспазмов. При поражении самого нижнего шейного диска часто нарушается функция щитовидной железы. Избавиться от таких нарушений можно только пролечив грыжу позвоночника. Как это сделать, читайте в статье про шейную межпозвоночную грыжу.
Грудной отдел позвоночника
Грыжи грудного отдела встречаются относительно редко. Основными их симптомами являются вегетативные расстройства. Возможны также корешковые боли, нарушения чувствительности и движений.
При поражении Th1 – Th2, Th2 – Th3, Th3 – Th4 появляются боли в сердце самого разного характера, иногда очень похожие на боли при стенокардии, но не снимающиеся нитроглицерином. У женщин появляются боли в грудных железах (как при мастопатии). Характерны также ноющие болевые ощущения в верхней части спины и приступы сильнейших опоясывающих болей (межреберная невралгия.
Для грыж Th5 – Th6, Th6 – Th7, Th7 – Th8 также характерны вегетативные симптомы в виде одышки, кашля, бронхоспазмов, а также опоясывающих болей, характерных для заболеваний поджелудочной железы. Корешковый синдром проявляется приступами межреберной невралгии.
Грыжи Th8 – Th9, Th9 – Th10, Th10 — Th11, Th11 — Th12 проявляются болезненными спазмами в желудке, в проекции желчных путей и желчного пузыря. Характерны ноющие боли в нижней части спины и приступы межреберной невралгии.
Подробно о симптомах и лечении межпозвоночной грыжи грудного отдела читайте тут.
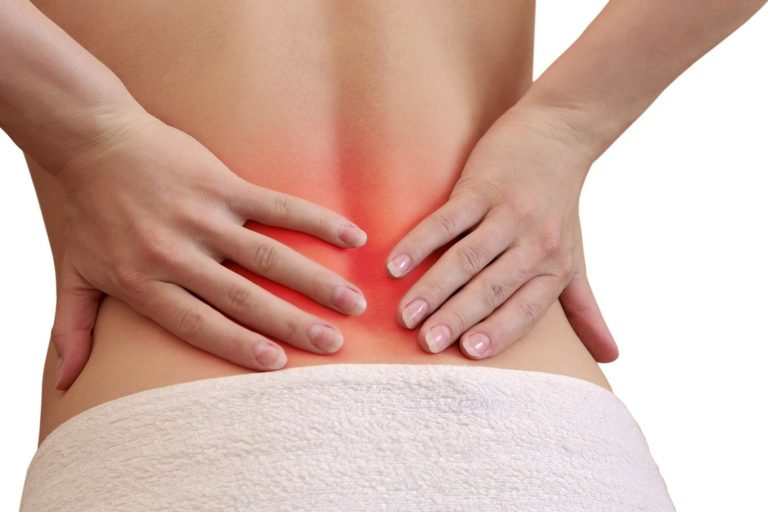
Поясничный отдел позвоночника
Это самая частая локализация грыж. При грыжах поясничного отдела позвоночника максимально проявляется корешковый синдром – боли по ходу ущемленного нервного корешка.о межпозвоночной грыже поясничного отдела
- L1-L2, L2-L3 – встречаются реже остальных поясничных грыж. Симптомы: болевые волны и выпадения чувствительности по внутренней и передней поверхности бедра.
- L3-L4 — корешковый болевой синдром локализуется на передней и внутренней поверхности бедра распространяется на голень и внутреннюю лодыжку. Чувствительность в этой области может, как выпадать, так и быть слегка повышенной.
- L4-L5 — корешковые боли начинаются в области ягодицы, по наружной поверхности бедра и голени передаются на 1 – 3 пальцы ног. Возможно онемение в тех же отделах.
- L5-S1 — болевая точка начинается со средины ягодицы и идет волной по задней и наружной поверхности бедра на голень, переходит на пятку, по наружному краю стопы до 4 — 5 пальцев ног. Часто сопровождается повышенной кожной чувствительностью. При грыже L5-S1 могут появляться симптомы тазовых нарушений – расстройства функции мочеполовых органов. Чтобы избавиться от этих симптомов, иногда приходится делать операцию.
О других симптомах читайте в статье «Межпозвоночная грыжа поясничного отдела позвоночника».
Грыжа поясничного отдела встречается чаще остальных грыж
Грыжа позвоночника грудного отдела: симптомы
Симптоматика болезни во многом обусловлена ее формой и локализацией. Во многих случаях заболевание протекает бессимптомно. Такое образование между позвоночными дисками может длительное время не давать о себе знать, люди даже не подозревают о том, что у них есть межпозвоночная грыжа грудного отдела.
При появлении благоприятных условий заболевание переходит в острую фазу, сопровождаясь соответствующими симптомами. Благоприятными условиями для развития грыжи являются интенсивные физические нагрузки, переохлаждение, подъем тяжестей, неправильный поворот туловища.
Симптомами заболевания являются:
- Дискомфортные ощущения в спине, в грудном отделе. Это признак нарушения микроциркуляции крови в пораженном отделе. У человека возникает также повышенная усталость мышц, он быстро устает даже после непродолжительной нагрузки, после пребывания в одном положении тела. Дискомфорт можно отнести к начальным проявлениям данного заболевания.
- При сдавливании нерва боль носит ноющий характер. Болезненные ощущения становятся выраженными, когда тело испытывает нагрузку. Боли стихают в период покоя, когда мышечные волокна расслаблены.
- В зависимости от локализации грыжи, болевые ощущения будут располагаться по центру, справа или слева. В большинстве случаев боль иррадиирует в брюшную полость, грудную клетку, лопатку, верхние конечности.
- Если нерв сильно защемлен, боль носит колющий, сковывающий характер, движения становятся ограниченными. Когда нарушается иннервация в позвоночнике, грудном отделе и внутренних органах, человек ощущает давление в груди, распирание. Это признак того, что нервные волокна пережаты растущей грыжей.
- Во многих случаях параллельно возникает межреберная невралгия. Она характеризуется болезненными ощущениями в участке между ребрами, в груди. При вдохе боль усиливается, ощущается сдавливание. Боль обычно опоясывающая, она затрагивает плечевой пояс, лопатки, может иррадиировать во всю конечность, шею.
- Когда сдавливаются нервные корешки, возникает чувство жжения. Это свидетельствует о развитии воспалительного процесса в окружающих тканях и в самых нервных волокнах. Причиной такого состояния является нарушение микроциркуляции крови. Позвонки плохо снабжаются кровью и кислородом.
- Когда заболевание переходит в запущенную стадию, клиническая картина дополняется защемлением нервных стволов, развивается деформация позвоночника. У человека есть все признаки нарушенной осанки, возникает сутулость. В результате таких негативных процессов нарушается вентиляция тканей легких, возникает сбой в сердечном ритме. За счет компрессии со стороны диафрагмы страдают органы пищеварительной системы, почки хуже снабжаются кровью и кислородом.
Если развивается смещение диска внутрь позвоночного канала, симптоматика особо тяжелая. Возникает выраженная мучительная боль в позвоночнике, во время вдоха она становится интенсивнее. Невозможно совершать повороты туловища или другие движения. В тяжелых ситуациях, когда заболевание находится в запущенной стадии, есть опасность развития паралича конечностей, нарушения работы внутренних органов – возникают проблемы в мочеполовой сфере, в кишечнике.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
- Потерю эластичности мышц в результате быстрого похудения.
- Чрезмерные физические нагрузки.
- Дисплазию — неправильное развитие тканей и органов. Помимо диастаза сопровождается многими дополнительными проявлениями: грыжей, варикозом, геморроем и др.
- Беременность. В результате смены гормонального фона сокращается выработка коллагена, ткани теряют упругость, становятся рыхлыми. Одновременно с этим увеличенная в размерах матка существенно повышает давление на ослабленные мышечные структуры и белую линию.
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
- зрелый возраст роженицы;
- лишний вес до и во время беременности;
- слишком крупный плод;
- количество предыдущих беременностей и родов;
- тип беременности (один плод или несколько);
- осложнения во время вынашивания плода;
- слишком быстрый возврат к активным физическим нагрузкам после родов.
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
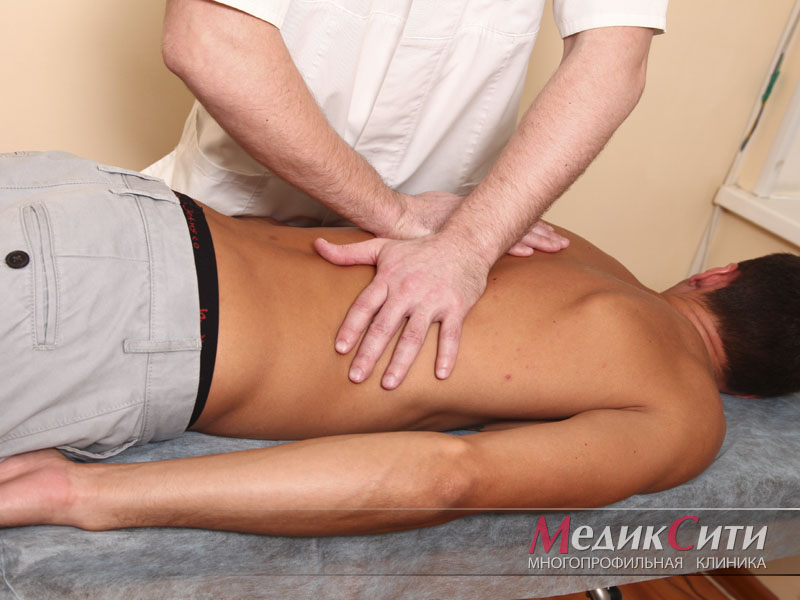
Лечение грыжи поясничного отдела
Лечение требует грамотного сочетания медикаментозной терапии, физиопроцедур, массажа и других вспомогательных методов. Оно направлено на устранение болевого синдрома и неврологических расстройств, восстановление хрящевой ткани и нервных волокон.
Медикаментозное лечение может включать препараты из следующих групп:
- нестероидные противовоспалительные средства (индометацин, диклофенак, ибупрофен): блокируют воспаление и снимают болевой синдром;
- глюкокортикостероиды (преднизолон, дексаметазон, гидрокортизон): снимают воспалительный процесс и отечность, используются при неэффективности НПВС;
- миорелаксанты (мидокалм и т.п.): снимают мышечные спазмы, возникшие на фоне защемления корешков;
- хондропротекторы (глюкозамин, хондроитин): способствуют частичному восстановлению хрящевой ткани, останавливают процесс ее истощения;
- витамины группы В (мильгамма): улучшают процесс проведения нервного импульса, назначаются при корешковых расстройствах.
При выраженном болевом синдроме могут использоваться лекарственные блокады (обкалывание поясничной области раствором анальгетиков) или наркотические анальгетики. Для достижения стойкого обезболивающего эффекта назначаются инъекции глюкокортикостероидов пролонгированного действия (дипроспан).
Физиопроцедуры активно используются и в период обострения, и во время ремиссии. Они помогают снять боль и мышечный спазм, улучшить кровообращение и обмен веществ, ускорить процессы восстановления и усилить действие лекарств. В зависимости от симптоматики могут назначаться:
- электрофорез;
- фонофорез;
- электростимуляция;
- магнитотерапия;
- лазерная терапия.
В качестве дополнительных методов лечения выступают:
- лечебная физкультура: позволяет укрепить мышечный корсет спины;
- массаж: расслабляет мускулатуру, усиливает кровообращение и обмен веществ;
- мануальная терапия;
- иглорефлексотерапия;
- санаторно-курортное лечение.
При значительных размерах грыжи и неэффективности консервативного лечения приходится прибегать к хирургическим вмешательствам. Современные методы удаления грыж позволяют обойтись небольшими разрезами и сократить период восстановления.
Причины грыжи позвоночника – кто в зоне риска?
Определение причины заболевания очень важно. Основные причины развития грыжи:
- Наследственная предрасположенность. Если у ближайших родственников в молодом и среднем возрасте была грыжа диска, то вы в зоне риска. Предрасполагающие факторы:
- тяжелые физические нагрузки; в группе риска грузчики и спортсмены;
- малоподвижный образ жизни, приводящий к нарушению питания дисков позвоночника и атрофии (уменьшению в объеме) мышц, поддерживающих позвоночник;
- лишний вес – повышенная нагрузка на позвоночник;
- вредные привычки (курение, злоупотребление алкоголем) – нарушается кровообращение в области позвоночного столба;
- длительное нахождение за рулем – тряска отрицательно сказывается на состоянии позвоночника; в зоне риска водители;
- длительное нахождение в положении стоя или сидя с наклоненной головой; к этой группе относятся люди определенных профессий: офисные работники, повара, парикмахеры.
- Последствия перенесенных травм позвоночника, давших толчок процессу разрушения диска.
- Любые заболевания позвоночника, приводящие к постепенному разрушению дисков; в основном это остеохондроз.
Опасна ли грыжа?
Определенно, да! Грыжа – это непредсказуемая болезнь, в любой момент может произойти ее ущемление. Это чревато такими серьезными последствиями, как некроз и перитонит. В некоторых случаях осложнения не поддаются лечению и человек умирает. Все врачи настоятельно советуют в случае грыжи не заниматься самолечением и тем более тогда, когда произошло ущемление. Если человек в течение 24 часов успеет обратиться к врачу, то шанс спасти ему жизнь путем хирургического вмешательства существенно возрастает. Поэтому, если у Вас есть подозрение, что произошло ущемление – не затягивайте, вызывайте скорую помощь и настаивайте на диагностике.