Рвотный рефлекс после запоя
Содержание:
Прием пищи
Навыки жевания с только что установленным протезом нужно вырабатывать постепенно. Это не значит, что нужно перейти на бульоны, пюре и каши. Напротив, нужны тренировки с постепенным увеличением нагрузки. Твердость продуктов увеличивают постепенно. Овощи, фрукты лучше начинать есть небольшими кусочками, тщательно их пережевывая. К откусыванию пищи привыкают так же — постепенно, начиная с более мягких продуктов и переходя к твердой еде
Жевать и откусывать нужно осторожно: важно не повредить и не травмировать десну, контролировать нагрузку на нее
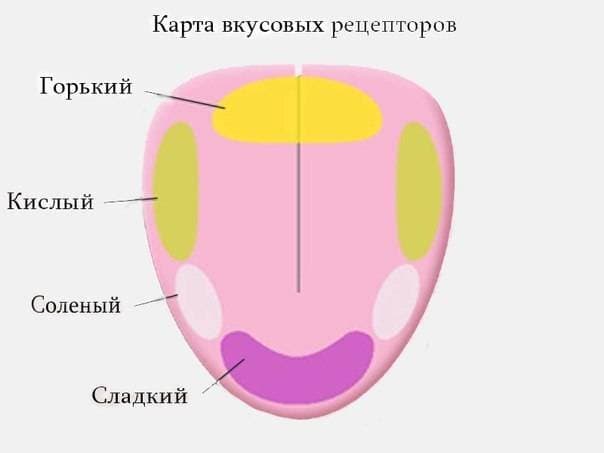
После установки съемного протеза пациенту может казаться, что еда лишена привычного вкуса, он стал не таким выраженным. Это происходит из-за того, что основание конструкции закрывает небо, где расположены тактильные рецепторы. На восприятие вкуса это никак не влияет — вкусовые рецепторы находятся на языке. Ощущение, что вкус еды поменялся, связано с инородным телом во рту и быстро проходит по мере привыкания.
Патогенез
Возбуждение рвотного центра может быть при повышении внутричерепного давления (опухоли, абсцессы вблизи четвертого желудочка), под влиянием психических стимулов, при воздействии импульсов со стороны перепончатого лабиринта внутреннего уха, реф-лекторно при раздражении различных участков тела. Пусковая хеморе-цептивная зона реагирует непосредственно на воздействие хим. веществ (лекарства, яды, токсины), попадающих в кровь.
Источником рвотного рефлекса могут стать раздражения различных участков тела, однако имеются зоны, раздражение к-рых наиболее часто вызывает рвотный рефлекс («рвотные зоны»). К ним относятся глотка, венечные (коронарные) сосуды, брюшина, брыжеечные сосуды, желчные протоки, кора большого мозга. У большинства людей Р. возникает при тактильном раздражении слизистой оболочки задней стенки глотки (глоточный рефлекс). Повышение давления в желудке и в различных отделах тонкой и толстой кишок может вызвать рвотный рефлекс, при условии если давление в желудке и двенадцатиперстной кишке превысит 20 мм рт. ст. Рвотные импульсы иногда сочетаются с болевыми. Очень сильная боль (см.) любого генеза может вызвать Р.
Афферентные импульсы достигают рвотного центра через блуждающий и симпатический нервы. Р., возникающая в эксперименте при растяжении кишки, исчезает после сим-патикотомии, но сохраняется после ваготомии. Р., вызываемая перо-ральным введением сульфата меди, стафилококкового токсина, равно как и Р. при экспериментальном перитоните, сохраняется после каждой из этих операций, но исчезает у животных, к-рым были проведены обе эти операции. Эфферентные импульсы из рвотного центра идут по черепномозговым нервам (V, IX, X) к небу, глотке, гортани, пищеводу, желудку, диафрагме и через спинной мозг по спинномозговым нервам — к поперечнополосатым мышцам грудной клетки и брюшной стенки. Разрушение пусковой хеморецептивной зоны не предотвращает Р., возникав ющей при приеме сульфата меди внутрь, но устраняет Р. при внутривенном его введении. Эти наблюдения свидетельствуют о том, что нек-рые хим. вещества вызывают Р. как с помощью импульсов, поступающих в рвотный центр, минуя хе-морецептивную зону, так и при непосредственном раздражении этой зоны. Ряд фармакол. средств (апоморфин), а также эндогенных ядов (напр., при уремии) действуют только с помощью центральных механизмов через пусковую хеморецептивную зону (см. Рвотные средства). Описанные механизмы возникновения Р. позволяют разделить ее на три основных патогенетических варианта: 1) центральная Р. (нервная, мозговая); 2) гематогенно-токсическая Р.; 3) висцеральная, или собственно рефлекторная, Р. Каждый вариант присущ определенному виду патологии и имеет свои клин, особенности.
При каком раке возможно кровотечение
Самый частый вариант карциномы желудка — инфильтрация с изъязвлением или язвенно-инфильтративный тип, размер поражения и язвенного дефекта может быть любым вплоть до тотального поражения органа. Раковая язва имеет грубые выступающие и неровные границы, стенки её вместе с дном формируют подобие складчатой воронки. Выделяют блюдцеобразную карциному, когда язва имеет очень четкие и равномерные границы.
Кроме того, раковая инфильтрация может проходить желудочную стенку насквозь и внедряться в поджелудочную железу и подтягивать в конгломерат брюшную сальниковую сумку. Даже при крошечном раннем раке с минимальным язвенным дефектом исключается органосохраняющая операция — резекция слизистой, потому что истинные границы опухоли находятся в глубоких слоях желудочной стенки.
Язвенная форма рака по внешнему виду почти не отличается от банальной хронической язвы желудка и именно поэтому во время каждой гастроскопии у всех абсолютно язвенников берут биопсию с краешков дефекта слизистой оболочки.
Прорастающей наружу желудка карциноме практически невозможно миновать сосуд, потому что в толще стенки артериальные сосуды формируют четыре соединяющихся между собой сосудистых сети: внутри и под слизистым слоем, между мышечным и под серозным слоями. Оттого и кровотечение — самое частое осложнение заболевания.
Способ коррекции рвотного рефлекса при протезировании
Владельцы патента RU 2257212:
Изобретение относится к медицине, к стоматологии и может быть использовано для коррекции рвотного рефлекса при протезировании. Пациент полощет ротовую полость 10-12% раствором поваренной соли при температуре 25-40°С в течение 20-25 мин, после чего через 10-15 мин в ротовую полость помещают протез. Данное изобретение способствует пролонгированному снижению активности рвотного рефлекса.
Изобретение относится к области медицины, а именно к протезированию и имплатологии, и может быть применено для коррекции рвотного рефлекса.
Известен способ коррекции рвотного рефлекса, принятый за аналог (1). Согласно способу коррекцию рвотного рефлекса проводят большими дозами пиридоксина (витамина B-6), который назначают внутрь или внутривенно, по 50-100 мг до 6 раз в сутки.
Известен способ коррекции рвотного рефлекса, принятый за прототип. Согласно способу-прототипу уменьшение выраженности рвотного рефлекса достигается с помощью лекарственного средства — пипольфена (2).
Однако применение способа-прототипа обеспечивает только кратковременную блокаду рвотного рефлекса.
Целью настоящего изобретения является повышение эффективности коррекции рвотного рефлекса за счет пролонгированного снижения его выраженности.
Технический результат достигается тем, что в качестве действующего вещества применяют 10-12% раствор поваренной соли при температуре 25-40°С в течение 20-25 мин, после чего через 10-15 мин в ротовую полость помещают протез.
Способ осуществляется следующим образом.
Протезирование больного с высоким рвотным рефлексом представляет значительные трудности, поскольку надевание (примеривание) съемного протеза, захватывающего малые и большие коренные зубы, при наличии высокого рвотного рефлекса в некоторых случаях не удается.
Больному проводят частичное или полное протезирование полным съемным протезом, доходящим до линии “А”, или имплантацию моляров и премоляров. При введении изготовленного протеза в рот больного появляется рвотный рефлекс.
Изготовленный съемный протез, попадание которого в ротовую полость вызывает рвотный рефлекс, помещают в стеклянный сосуд с водой объемом 250-350 мл воды при температуре 25-40°С. В аналогичный сосуд наливают 250-350 мл воды при температуре 25-40°С. Растворяют в ней 25-42 г поваренной соли, затем больной полощет ротовую полость насыщенным раствором поваренной соли в течение 20-25 мин. Спустя 10-15 мин в ротовую полость помещают извлеченный из первого сосуда съемный протез и в ротовую полость; при этом рвотный рефлекс не возникает.
Способы улучшить состояние
Рвота желчью после алкоголя по утрам сводит активность и работоспособность человека к минимуму. В такие дни лучше взять на работе выходной, так как опасное состояние требует строгого соблюдения постельного режима и отказа от любой физической деятельности.
После желудочного промывания необходимо прилечь, при болезненных резях в животе – на бок и поспать. Это поможет восстановить силы для выведения оставшихся токсических веществ.
Через несколько часов, когда состояние человека немного улучшится, нужно попробовать выпить слабый чай или съесть что-нибудь – например, легкий бульон без жира. Обязательно нужно помнить об обильном питье – сладком некрепком чае, щелочной негазированной минеральной воде. Они помогут нормализовать водно-солевой баланс и предотвратить обезвоживание.
Причины диареи у младенцев
Чтобы понять, что делать при поносе у грудничка, необходимо определить его причины. Сделать это может педиатр. К наиболее частым причинам поноса у грудничка при грудном вскармливании относятся:
- Изменения диеты кормящей женщины: употребление жирной пищи, большого количества свежих овощей и фруктов, кисломолочных продуктов.
- Непереносимость новорожденным лактозы или глютена. При недостатке пищеварительных ферментов в желудке у младенца возможна диарея. Это происходит, если в меню мамы попадают продукты, на которые у малыша аллергия: молоко или изделия из злаковых.
- Реакция на новый продукт, который ввела в свое меню кормящая женщина.
Желтый понос у грудничка, вызванный изменениями в диете мамы, быстро проходит, не требует специального лечения. После восстановления режима питания процесс пищеварения нормализуется. Среди основных причин поноса у грудничка при искусственном вскармливании, как правило, выделяют добавление новой смеси для питания, а также преждевременный переход на натуральное молоко.
При введении прикорма пищеварительная система ребенка приспосабливается к новой, более сложной пище. Изменяется цвет и консистенция стула, он становится более оформленным, приобретает характерный запах. Понос у ребенка при смешанном вскармливании может стать ответной реакцией организма на введение прикорма – пищеварительная система только адаптируется к такой пище, поэтому для нормального функционирования ЖКТ малыша потребуется время.
Пищеварительная система грудного ребенка в первые месяцы жизни продолжает формироваться. В этот период она особенно уязвима перед вирусами и микробами, которые могут вызвать серьезные заболевания, сопровождающиеся диареей.
Инфекционные причины диареи
Зеленый понос у грудничка свидетельствует о дисбактериозе кишечника, наличии патогенной микрофлоры.
Причиной диареи могут быть:
- бактериальные кишечные инфекции, например, сальмонеллёз, ишерихиоз;
- вирусные инфекции, например, ротавирус.
Несмотря на то, что родители тщательно поддерживают чистоту в доме, стерилизуют пустышки и посуду, ребенок все равно остается уязвимым перед кишечными инфекциями. Заражение может произойти в результате контакта с больными людьми и их вещами, при употреблении не достаточно хорошо вымытых фруктов и овощей.
Признаком кишечной инфекции, помимо поноса со слизью, у грудничка является общая интоксикация организма. Она сопровождается повышением температуры, рвотой, ознобом, головной болью. Проявления могут варьироваться в зависимости от тяжести заболевания. Иногда у грудничка происходит рвота без температуры и поноса.
Ротавирус
Ротавирус – вирусное заболевание, особенно опасное для детей до года. Проявления болезни схожи с пищевым отравлением и кишечной инфекцией. Главная опасность связана с обезвоживанием организма, которое может угрожать жизни младенца.
Как не допустить тошноты с похмелья?
Для того чтобы на следующий день после распития спиртных напитков чувствовать себя лучше, есть несколько действенных советов. Совсем избавить от похмельного синдрома они не смогут, но чувствовать себя вы будете намного лучше.
Если принять за сутки до застолья таблетку анальгина, на утро после выпитого алкоголя, похмельное состояние будет менее угнетающим. Употреблять спиртные напитки лучше в малых дозах. А за 2 часа до употребления следует маленький бокал алкогольной продукции, тогда интоксикация организма будет в более щадящей форме. Также поможет лучше себя чувствовать две ложки энтеросгеля перед застольем. После распития на ночь следует выпить 2 таблетки анальгина и запить стаканом апельсинового сока. При этом утром вам проще будет проснуться.
Рвота желчью — лечение
Лечение рвоты зависит от причины. В случаях чрезмерного употребления алкоголя или пищевого отравления внутривенные вливания могут быть достаточными для лечения симптомов и предотвращения дальнейших осложнений.
При желчном рефлюксе врач может назначить препараты для контроля рефлюкса.
- Секвестранты желчной кислоты;
- Урсодезоксихолевая кислота.
Если препараты не помогают, врач может порекомендовать хирургическое лечение, такое как операция на ЖКТ для предотвращения накопления желчи в желудке.
Другие хирургические методы могут помочь при непроходимости. Хирург может удалить часть кишечника или источник закупорки. Также может потребоваться стент, чтобы открыть блокировку и предотвратить дальнейшую непроходимость.
В случаях рака врач должен будет оценить, как далеко распространилась болезнь, чтобы назначить лечение. Типичные методы лечения рака включают:
- химиотерапию;
- хирургию;
- лучевую терапию;
- другие целевые методы лечения.
Профилактика
Чтобы предотвратить рвоту желчью, необходимо:
- ограничить потребление алкогольных напитков;
- не поднимать тяжелых предметов, чтобы избежать риска грыжи;
- проводить колоноскопию, если это рекомендовано врачом;
- отказаться от курения;
- употреблять разнообразные фрукты и овощи;
- протреблять продукты с высоким содержанием клетчатки, чтобы предотвратить дивертикулит;
- избегать сырых или загрязненных продуктов.
Человек, испытывающий необъяснимую или стойкую рвоту, должен обратиться к врачу для правильного диагноза и во избежание осложнений.
Желчь — это зеленовато-желтая жидкость, продуцируемая печенью, которая собирается в желчном пузыре. Она помогает перевариванию пищи, расщеплению жиров и превращению их в жирные кислоты.
Ведущие критерии расстройства
Главный признак нервной анорексии – худоба, бросающейся в глаза. Это вовсе не стройное тело, а истощенное, с дисбалансом пропорций. В то же время, худой человек – не значит анорексик. Причиной дефицита массы могут быть конституциональные особенности или соматическое заболевание, а также другие психические отклонения от нормы.
Получается, что одной худобы для постановки диагноза нервной анорексии недостаточно. Существуют определенные критерии симптомов и признаков, позволяющие установить наличие расстройства:
- слабительные;
- диуретики;
- чрезмерные физические упражнения;
- очистительная клизма;
- провоцирование рвоты;
- прием препаратов, подавляющих аппетит.
страх
Первые упоминания об анорексии относят к XVII веку. Тогда врач Ричард Мортон описал 18-летнюю пациентку, страдающую плохим аппетитом с расстройством пищеварения. Девушка находилась в подавленном состоянии, выглядела бледной. Врач отмечал, что больная была похожа на скелет, покрытый кожей, «плоть ее стала рыхлой и вялой». Девушка страдала недугом уже на протяжении двух лет. За помощью обратилась по причине частых обмороков. Мортон назвал это состояние нервной чахоткой.
Россия узнала о заболевании в 1894 году, когда известный педиатр А.А. Кисель описал случай истерической анорексии у девочки 11 лет.
Острый понос у ребенка
Жидкий, водянистый стул чаще всего бывает признаком острых кишечных инфекций. Особенно актуально это для летних месяцев
и поездок в отпуск. Возбудителями кишечных инфекций являются бактерии – шигеллы, сальмонеллы, иерсинии и другие.
Иногда заболевание развивается в течение нескольких часов или дней. Причиной острого поноса могут быть и вирусы. Например,
ротавирус вызывает сильный понос у грудных детей. (См. Ротовирусная
инфекция, Острые кишечные инфекции у детей ).
Тяжесть и течение болезни зависят от вида микроба и от состояния иммунной
системы организма ребенка. Нередко бывает, что все члены семьи ели одно и то же, а понос развился только у одного из них.
Это значит, что при одинаковой способности микроба вызывать болезнь она скорее разовьется у того, у кого снижены защитные
силы организма. Дети, у которых функция кишечника хронически расстроена, более склонны к поносу.
Воспалительная реакция со стороны кишечной стенки может привести к сильному поносу.
При воспалительных заболеваниях, протекающих с поносом, необходимо бактериологическое исследование кала для выделения возбудителей
и назначения соответствующего лечения.
Причины першения в горле
Появление неприятного симптома чаще всего связано с инфекцией верхних дыхательных путей. Но это не единственная причина, по которой начинает першить в горле.
Неприятное чувство появляется тогда, когда у человека накапливается моральное напряжение. Оно выходит телесно через постоянное желание откашляться. Это особенно заметно перед выступлениями: люди сначала будто «прочищают» горло или делают глоток воды. Это позволяет остановить першение и начать речь.
Дискомфорт в горле может быть связан с заболеваниями щитовидной железы. Также симптом встречается у людей, длительно вдыхающих химические вещества с обжигающим действием на слизистую. Чаще всего это профессиональная вредность. Либо слизистую раздражает желудочный сок, забрасываемый через пищевод при некоторых патологиях ЖКТ. Также возникает сухой приступообразный кашель и першит в горле из-за сигаретного дыма. Особенно если его вдыхает человек, не привыкший к нему, или он попадает через нос.
Причиной першения может стать пересыхание слизистой ротоглотки. Оно появляется при затруднённом носовом дыхании или чрезмерно сухом воздухе (из-за отопления или работы с сильно нагретыми предметами). Першение часто возникает при повышенной голосовой нагрузке — у певцов, артистов, общественных деятелей.
Записаться на прием к врачу терапевту можно по телефону
или с помощью системы онлайн-записи на сайте
Признаки патологии
Першение в горле — довольно субъективный симптом. Его характеризуют несколькими признаками:
- ощущение жжения в горле;
- чувство инородного предмета;
- постоянное желание откашляться;
- царапанье в горле.
Всё это разные характеристики одного состояния. Если появился хотя бы один признак, стоит посетить врача для установления диагноза.
Возможные заболевания
Появляется приступообразный кашель и першит в горле при многих заболеваниях. Основные патологии:
- невроз — навязчивое желание откашляться без признаков заболеваний дыхательной системы;
- фарингит, ларингит — патологии дыхательной системы, возникающие при вирусном или бактериальном инфицировании;
- аллергическая реакция — сопровождается слезотечением, наличием выделений из носа, покраснением глаз;
- патология щитовидной железы — разрастание органа создаёт дискомфорт в горле, вызывая першение;
- гастроэзофагиальный рефлюкс — несостоятельность сфинктера желудка с забросом его содержимого в пищевод и раздражением тканей;
- полипы в носу, аденоидит, искривление носовой перегородки — человеку приходится чаще дышать ртом, из-за чего пересыхает слизистая, появляется першение.
Точную причину першения устанавливает врач по результатам обследования. Для этого нужно обратиться к терапевту.
Диагностика патологии
Постановка диагноза начинается с осмотра терапевтом и сбора жалоб, составления анамнеза. После этого назначается общий анализ крови.
Если причину установить не удалось, пациента направляют к оториноларингологу, эндокринологу и аллергологу, а также на консультацию к неврологу. Потребуется дополнительно сдать анализ крови на иммуноглобулин Е, мазок из зева, сделать УЗИ щитовидной железы.
При отсутствии обнаружения причины состояния назначается консультация гастроэнтеролога и эзофагогастродуоденоскопия. По полученным результатам и назначается лечение.
Принципы лечения
Залог успешного лечения — обнаружение причины. Есть несколько направлений в терапии:
- седативные препараты — помогают при неврозе;
- противовоспалительные средства — применяются при инфекционных заболеваниях;
- антигистаминные лекарства — эффективны при аллергии;
- противокашлевые препараты — блокируют кашлевые рецепторы;
- антибиотики — помогают от бактериальных инфекций, если другие средства неэффективны;
- леденцы от кашля — снимают неприятные ощущения, увлажняют слизистую за счёт усиленного выделения слюны.
Если причина першения в хроническом отравлении парами летучих веществ или табачного дыма, стоит минимизировать контакт с раздражителем. Это поможет избавиться от неприятного симптома.
Психологический аспект
Часто использование протеза провоцирует психологический дискомфорт у пациента: оно пугает его, ему кажется, что осложнения уже возникли, а адаптация идет неправильно. Чтобы такой проблемы не возникло, нужен правильный настрой: человек должен быть готов к трудностям, которые могут возникнуть в первые дни
Важно не торопиться, понимать, что организму нужно привыкнуть к новым условиям. Период полного привыкания в среднем занимает до полутора месяцев, но наиболее заметные неприятные ощущения проходят уже через 1-2 недели, если носить протез постоянно
Чтобы привыкнуть к съемному протезу быстрее, ортодонты клиники «Дентоспас» рекомендуют выполнять массаж десен. Его можно делать самостоятельно, он улучшит циркуляцию крови и питание тканей, улучшит состояние десен. Массаж делают при условии, что поверхность слизистой не травмирована, на ней нет открытых ран. В первое время для ускорения адаптации можно не снимать протез на ночь (устанавливать его снова после чистки). Это безопасно (десны и язык во сне почти не двигаются) и позволяет увеличить время контакта слизистой с основанием конструкции.
Причины возникновения рвотного рефлекса
Как ни удивительно, но повышенным рвотным рефлексом обладает практически половина людей на планете. Причины возникновения рвотного рефлекса различны, но ощущения, возникающие у людей подверженных ему идентичны. Люди отмечают, что приступы тошноты и рвоты возникают чаще всего в одни и те же промежутки времени, при выполнении аналогичных действий или использовании определённых предметов. Такое состояние не быстропроходящее. В осложнённых случаях человеку может понадобиться длительный постельный режим, так как даже обычный подъём с кровати приводит к возникновению рвотного рефлекса. И если изначальной первопричиной было одно, то в дальнейшем провоцировать усугубление состояния может совершенно другое. Даже обычный нестандартный запах может спровоцировать сильный приступ тошноты.
Следует выделить основные причины возникновения рвотного рефлекса:
- Сильная возбудимость и нестабильное психологическое состояние.
- Инфекционные заболевания.
- Непереносимость запахов.
- Заболевания, протекающие в пазухах носа.
- Мигрени.
- Грипп и простуда.
- Аллергические реакции.
Несмотря на вышеперечисленные причины возникновения рвотного рефлекса чаще всего состояние проявляется само по себе без каких-либо дополнительных возбудителей. Никто не спорит, что спровоцировать тошноту может и стандартное отравление или интоксикация организма произошедшие накануне, но в таком случае приступы тошноты не продолжаются длительное время и после устранения симптомов интоксикации организма практически полностью исчезают.