Жидкость в легких при онкологии
Содержание:
Лаеннек
Состав: Одна ампула препарата Laennec содержит 112 мг гидролизата плаценты человека (клеточные факторы роста HGF, EGF, FGF, IGF-1, TGF-β, NGF, 18 аминокислот, интерлейкины, низкомолекулярные пептиды, витамины E, C, D, B2, B1, PP, около 100 ферментов и свыше 40 минералов).
Фармакодинамика и фармакокинетика: Препарат обладает иммуномодулирующим эффектом из-за способности активировать гуморальный иммунитет и увеличивать активность фагоцитов и натуральных киллеров. Повышает бактерицидную активность лейкоцитов, проявляющуюся в их способности ликвидировать захваченный возбудитель. Входящие в препарат цитокины стимулируют метаболическую и барьерную функции кожи.
Вещества, присутствующие в гидролизате, стимулируют восстановление клеток печени, проявляют антитоксические свойства, снижают накопление липидов и холестерина в гепатоцитах, активируют тканевое дыхание и обмен веществ, тормозят развитие соединительной ткани в паренхиме печени.
Клинические эффекты Лаеннек:
- иммуномодулирующий и иммуностимулирующий эффекты;
- антитоксическое и мощное гепатопротекторное действие;
- стимуляция регенеративной активности тканей;
- противовоспалительный эффект;
- улучшение обмена веществ;
- антифибротическое действие;
- повышение адаптационных возможностей центральной нервной системы;
- снижение активности процессов, провоцируемых свободными радикалами;
- смягчение радиационного воздействия на человека ;
- эффект гармонизации структур и систем организма.
Лаеннек регулирует деятельность физиологических систем человека, стимулируя на клеточном уровне вялые, застойные, угасающие из-за различных болезней или возрастных изменений жизненные процессы, и, наоборот, корректирует и обращает вспять патологические состояния.
Почему появляются отеки
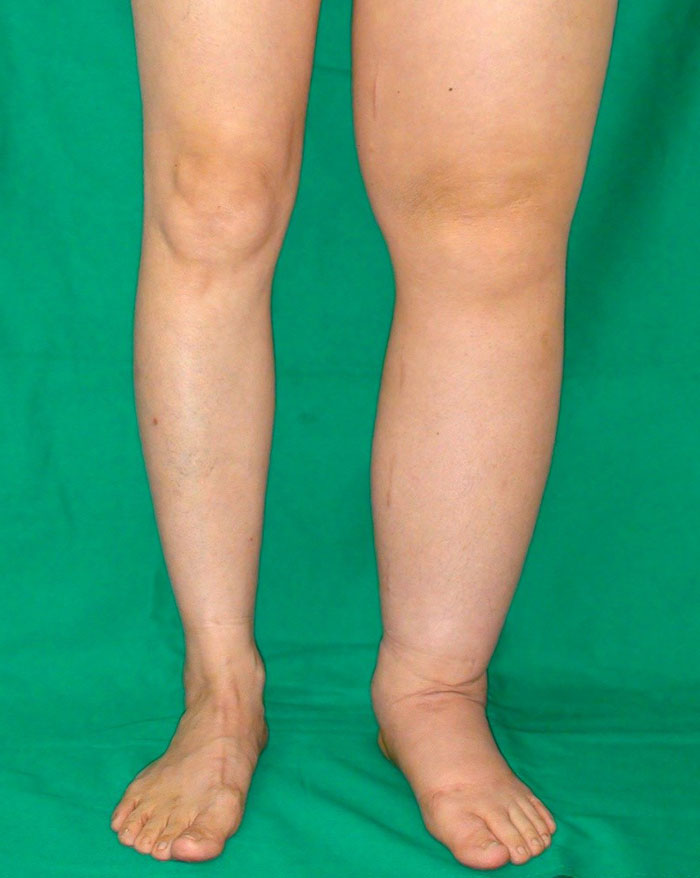
Начнем с механизма движения лимфы по сосудам. В этой системе нет природного «насоса». Движение жидкости по сосудам осуществляется за счет сокращения прилегающей мускулатуры. Так же как в кровеносной системе внутри лимфатических сосудов есть запорные клапаны, препятствующие обратному оттоку.
На объем лимфы напрямую влияет количество употребляемой жидкости: если человек пьет недостаточно, объем лимфы сокращается. При чрезмерном употреблении – на лимфоток ложится дополнительная нагрузка. Лимфатическая система осуществляет, помимо прочих, дренажную функцию – выводит из организма избыток воды. Если организм не справляется с выведением избытков жидкости или нарушается механизм тока, жидкость скапливается и часть тела отекает (разбухает от переизбытка лимфы). Водительская комиссия один из примеров, когда врач может указать человеку на проблемы с лимфатической системой.
Диагностика плеврита
Наличие жидкости в плевральной полости определяется по рентгену грудной полости. Это исследование способно “увидеть” жидкость, если ее образовалось 200 мл или более. Поэтому при наличии симптомов плеврита целесообразнее выполнять компьютерную томографию (КТ).
Компьютерная томография — более точный метод. К тому же она позволяет:
● увидеть опухолевые массы в плевре;
● оценить состояние ткани легких;
● определить, не поражены ли лимфатические узлы возле бронхов или в средостении;
● узнать, не распространился ли опухолевый процесс с плевры на ребра или на межреберные мышцы.
Для диагностики плеврита, имеющего неясную причину, нужно исследовать жидкость, имеющуюся в плевральной полости. Для этого жидкость забирается с помощью шприца, и исследуется:
● на наличие опухолевых клеток;
● на содержание фермента лактатдегидрогеназы (ЛДГ) — в сравнении с ЛДГ крови;
● на предмет исследования уровня гиалуронидазы. Повышение концентрации этого фермента говорит о мезотелиоме.
Если в плевральном выпоте обнаруживают опухолевые клетки, из исследуют иммуногистохимическим способом. Это позволяет отличить рак другой локализации от мезотелиомы плевры.
Если в плевральном выпоте опухолевых клеток не обнаружено, или их мало для проведения иммуногистохимического исследования, выполняется торакоскопия. В этом случае через прокол в грудной стенке в плевральную полость вводится гибкая “трубка” с оптикой. С ее помощью плевральная полость осматривается под увеличением, из отдельных участков плевры берут биопсию.
Торакоскопия в сочетании с иммуногистохимическим исследованием позволяет диагностировать опухолевое поражение плевры почти в 100% случаев.
Клиническая картина
Воспалительный плеврит отличается внезапным началом, опухолевый или застойный – постепенным прогрессированием клинической симптоматики.
В клинической симптоматике плевритов выделяют следующие основные синдромы:
• синдром сухого (фибринозного) плеврита;
• синдром плеврита с выпотом (с редким, негнойным экссудатом);
• синдром гнойного плеврита (эмпиема плевры).
Перечисленные синдромы могут развиваться и протекать изолированно или прогрессировать от сухого плеврита до эмпиемы плевры.
Клиническая симптоматика сухого плеврита может наслаиваться на симптоматику основного заболевания, которое протекает с поражением легочной ткани – к примеру, пневмонии – или выступать на первый план. Пациенты нередко жалуются на выраженную колюще-саднящую боль, которая преимущественно сосредоточена в боковом отделе грудной клетки на стороне поражения; боль значительно усиливается при дыхании, кашле, наклоне туловища в противоположную здоровую сторону. Раздражение задних и периферических отделов диафрагмальной плевры может сопровождаться возникновением боли, которая распространяется на нижнюю область грудной клетки или область живота, что имитирует острую патологию органов брюшной полости. Поражение центральной части диафрагмальной плевры вызывает боль, иррадиирующую в плечо или шею на стороне поражения. Возникает сухой кашель, нарастает частота дыхания. В отдельных эпизодах наблюдается икота и болезненное глотание. Возникновение заболевания зачастую имеет взаимосвязь с простудным заболеванием верхних дыхательных путей.
При осмотре пациента выявляется отставание грудной клетки в акте дыхания на стороне поражения. Аускультативно определяется ослабленное везикулярное дыхание и шум трения плевры на стороне поражения. Шум трения плевры может имитировать крепитацию, быть громким, скрипящим, хрустящим. В случае возникновения плеврита в околосердечной области развивается плевроперикардиальное трение, которое взаимосвязано с сердечными сокращениями, дыхательными движениями.
Экссудативный (выпотной) плеврит характеризуется общим недомоганием, чувством тяжести, распирания с одновременным чувством сдавления в области пораженной части грудной клетки. В отдельных эпизодах возникает сухой кашель. Скопление большого количества экссудата в плевральной полости приводит к учащению сердцебиения и возникновению одышки с затрудненным выдохом. Тяжелое течение экссудативного плеврита может стать причиной развития острого легочного сердца. Появление выпота в плевральной полости сопровождается уменьшением болевого синдрома.
При экссудативном плеврите больной старается принять вынужденное положение, лежит на пораженном боку
При общей бледности кожных покровов обращает на себя внимание цианотичность лица, могут выбухать шейные вены, межреберные промежутки на стороне поражения грудной клетки с ее ассиметричным увеличением над пораженной областью. Голосовое дрожание на стороне поражения ослаблено или полностью отсутствует, уменьшаются или практически исчезают дыхательные шумы
Чем больше жидкости в плевральной полости, тем более интенсивно выражена эта симптоматика. При значительном скоплении экссудата усиливается одышка. Из-за смещения органов средостения в здоровую сторону возможны сердечно-сосудистые нарушения и утяжеление общего состояния пациента.
В области скопления жидкости определяется притупление перкуторного звука. Границы притупления формируют два прямоугольных треугольника: Гарлянда и Грокко – Раухфуса. Катетами треугольника Гарлянда являются ось позвоночника и перпендикуляр, проведенный от вершины уровня жидкости на ось позвоночника, а гипотенузой является линия Соколова – Дамуазо. Притуплено-тимпанический звук является проявлением компрессионного ателектаза. Треугольники Гарлянда и Грокко определяются при более значительном количестве жидкости, их катетами являются ось позвоночника, нижний край легкого на здоровой стороне, а гипотенузой считается продолжение линии Дамуазо на здоровой стороне. Притупление перкуторного звука происходит потому, что органы средостения смещаются в здоровую сторону.
В области скопления экссудата прослушивается ослабленное везикулярное дыхание или дыхание может вовсе не прослушиваться. В треугольнике Гарлянда прослушивается везикулярное дыхание с бронхиальным оттенком, в треугольнике Гарлянда и Грокко – ослабленное везикулярное.
Причины асцита при циррозе и раке печени
При портальной гипертензии в организме больного происходит ряд патологических изменений:
- Увеличивается нагрузка на венозные и лимфатические сосуды. В них повышается давление, в итоге жидкость начинает пропотевать через их стенки в брюшную полость.
- Снижается концентрация белка в плазме крови. Белки создают онкотическое давление, которое помогает удерживать жидкость внутри сосудов.
- Уменьшается объем циркулирующей крови, так как она скапливается в расширенных венах брюшной полости. Снижается артериальное давление, ухудшается кровоток во всех остальных органах. Организм пытается устранить эти нарушения, включаются механизмы, способствующие сужению сосудов и задержке натрия, а вслед за ним и воды. Из-за этого в животе накапливается еще больше жидкости.
Лечение
Полусидячее положение пациента, ингаляции кислорода с добавлением пенообразователей (этиловый спирт, антифамцилат);
- для снятия боли и снижения возбудимости респираторного центра вводим внутривенно морфин, смесь дроперидола и фентанила;
- гидрокортизон для снижения проницаемости капилляров;
- внутривенные мочегонные средства для удаления излишков жидкости;
- для улучшения функции сердечной мышцы — сердечные гликозиды.
- Сосудорасширяющие и мочегонные средства назначают для уменьшения притока крови к легким. На конечности накладываются прижимные ленты. При необходимости пациента переводят на искусственную вентиляцию легких.
Лечение гидроторакса предполагает удаление жидкости из плевральной полости и введение в нее препаратов.
Как откачивают жидкость
Эвакуация жидкости из легких в онкологии производится в следующих случаях:
в диагностических целях для определения характера экссудата;
- для облегчения симптомов и восстановления дыхания.
- Порядок проведения процедуры:
Пациент сидит, наклонившись вперед, опираясь на стул. Место укола выбирается на основании результатов перкуссии и рентгенологического исследования. Обычно это 7-8 межреберье от задней подмышечной линии до лопатки.
- На кожу наносится антисептик. Врач проводит местную анестезию новокаином или лидокаином.
- Прокол делают по верхнему краю 8-го ребра пункционной иглой, вводя ее до ощущения поражения. При нажатии на поршень шприца в шприце появляется жидкость.
- Шприц заменен на гибкую систему прокалывания.
- По окончании процедуры игла удаляется, кожа обрабатывается.обработать антисептиком и накрыть стерильной салфеткой.
Возможные побочные эффекты и осложнения оттока легочной жидкости при раке:
Последствия и противопоказания
скопление крови (гемоторакс) или воздуха (пневмоторакс) в плевральной полости;
- легочное кровотечение;
- коллапс — резкое падение артериального давления;
- повреждение селезенки или печени.
- Плевральная пункция имеет относительные противопоказания.
К ним относятся:
нарушения свертывания крови;
- небольшой объем жидкости в плевральной полости;
- тяжелое состояние больного;
- сильный неконтролируемый кашель.
- Фармакологическое лечение предполагает введение противораковых препаратов (в плевральную полость или через внутривенные капельницы).
Для предотвращения вторичной инфекции можно использовать антибиотики. Пациенту назначают диуретики для уменьшения потребления жидкости.
Профилактика развития отека легких при онкологических заболеваниях включает:
Профилактика
своевременное выявление и лечение причин, вызывающих появление отеков;
- Сбалансированная диета, богатая белком и микроэлементами;
- Разрешены физические нагрузки, физиотерапия;
- Избегание вредных привычек — курения, злоупотребления алкоголем.
- Продолжительность жизни больных раком легкого асцита неблагоприятна. Пятилетняя выживаемость не превышает 20% при соответствующем и эффективном лечении.
Классификация отека легких
Существует несколько форм заболевания по скорости развития:
- Молниеносная — процесс нарастает стремительно, и в течение нескольких минут пациент умирает.
- Острая — клиническая картина развивается на протяжении 4 часов. Вероятность летального исхода довольно высока и возникает на фоне инфаркта или мозговой травмы.
- Подострая — характеризуется чередованием активных и спокойных стадий. Причиной является печеночная недостаточность.
- Затяжная — симптомы нарастают в течение 12 часов без ярких признаков. Основой являются сердечная недостаточность или заболевания дыхательной системы.
Профилактика гриппа и пневмококковой пневмонии
Поскольку легочная инфекция у больных ХОБЛ встречается часто и грозит ухудшением функции легких и дыхательной недостаточностью, больным, не страдающим аллергией на яичный белок, рекомендуется ежегодная вакцинация против гриппа. Эффективность ее достигает 60—80%. Невакцинированным больным с высоким риском гриппа A и на ранней его стадии назначают амантадин. Больным старше 50 лет, кроме того, рекомендуется однократная иммунизация пневмококковой вакциной. Ревакцинацию сейчас проводят по прошествии пяти и более лет, если на момент вакцинации возраст больного не превышал 65 лет.
2.Причины рака легких
Около 85% всех случаев рака легких вызваны курением и, как при любом типе рака, генетикой конкретного человека. Предрасположенность к заболеванию может передаваться по наследству. Кроме того, некоторые генетические особенности усиливают восприимчивость к канцерогенным веществам, в том числе тем, что содержатся в табачном дыме. И это тоже может повышать вероятность развития болезни.
В целом же тот, кто выкуривает одну пачку сигарет в день, в 20 раз больше рискует заболеть раком легких, чем некурящий. Для тех, кто курит две и более пачки сигарет в день, риск болезни увеличивается более чем в три раза. Отказ от курения значительно снижает риски, но все равно бывшие курильщики всегда немного более предрасположены к появлению опухоли, чем некурящие.
Пассивное курение тоже может стать причиной рака легких. Риск заболеть увеличивается примерно на 30% по сравнению с теми, кто не окружен в повседневной жизни курящими людьми. Не только табачный дым может вызвать рак легких при вдыхании в течение длительного времени. Есть и другие не менее опасные вещества. Например, асбестовая пыль, ежедневное вдыхание которой работниками профильных предприятий в 90 раз увеличивает риск появления рака легких. Свойством провоцировать рак легких, особенно в сочетании с курением, обладают пыль урана или радиоактивный газ радон.
Ткани легких, которые были травмированы из-за болезней или инфекций, к примеру, туберкулез или склеродермия, более восприимчивы к росту опухоли в зоне рубцовой ткани. Также из-за высокой частоты рака легких у людей, употребляющих в пищу большое количество жира и холестерина, есть мнение, что диета также может влиять на риск развития рака легких.
Лечение асцита при циррозе и раке печени
По статистике, 90% пациентам, у которых асцит возник из-за цирроза, предлагают консервативные методы лечения: применение мочегонных препаратов, диета с ограничением воды и соли.
У онкологических пациентов, напротив, консервативные мероприятия зачастую не приносят эффектов, особенно при раке на поздних стадиях и скоплении в животе большого количества жидкости. У них часто приходится прибегать к лапароцентезу – проколу брюшной стенки и эвакуации жидкости. У некоторых больных во время процедуры устанавливают перитонеальную порт-систему, с помощью которой в дальнейшем выкачивают жидкость из брюшной полости.
Также в Европейской онкологической клинике проводится внутриполостная химиотерапия – она помогает уничтожить раковые клетки на поверхности брюшины. Химиопрепарат вводят непосредственно в брюшную полость. Это позволяет улучшить состояние пациента и проводить лапароцентез намного реже.
Также для борьбы с асцитом при онкологических заболеваниях прибегают к некоторым хирургическим вмешательствам на органах брюшной полости.
Почему возникает плевральный выпот?
Наиболее распространенное показание к плевродезу — рецидивирующий плевральный выпот, вызванный злокачественными опухолями. Почти в 75% случаев к нему приводят три онкологических заболевания: рак легкого, рак молочной железы и лимфома (опухоль из лимфоидной ткани). Также к накоплению жидкости в плевральной полости нередко приводят: рак яичников, тела и шейки матки, желудка, меланома, мезотелиома плевры, саркомы (злокачественные опухоли из соединительной ткани). Иногда врачи обнаруживают только выпот и отдаленные метастазы, а локализация первичной опухоли остается неизвестной.
По статистике, плевральный выпот развивается у 30% пациентов с раком легкого, у 7–11% пациентов с раком молочной железы. При злокачественных опухолях с отдаленными метастазами распространенность этого осложнения достигает 50%.
Обычно онкологические пациенты с плевральным выпотом — это люди, страдающие запущенным раком. У многих из них невозможно достичь ремиссии. Из-за накопления жидкости в плевральной полости ухудшается состояние больного, становится более неблагоприятным прогноз. Плевродез в онкологии является методом паллиативного лечения. Вообще, лечение онкобольных с плевральным выпотом и другими осложнениями — сложная задача, она требует мультидисциплинарного подхода. Врачи в клинике Медицина 24/7 имеют большой опыт работы с такими пациентами.
Почему злокачественные опухоли приводят к плевральному выпоту? Основные причины этого осложнения — непосредственное поражение плевры раковыми клетками и опухолевые очаги в лимфатических узлах, из-за которых нарушается отток лимфы.
Плевральный выпот проявляется такими симптомами, как одышка, сухой упорный кашель, боль, чувство тяжести, стеснения в грудной клетке, ухудшение общего самочувствия, особенно во время физических нагрузок.
Помимо злокачественных опухолей, к скоплению жидкости в плевральной полости, при котором может потребоваться плевродез, способны приводить и другие заболевания:
- сердечная недостаточность;
- пневмония;
- туберкулез;
- заболевания печени и почек, приводящие к выраженному нарушению их функции;
- панкреатит (воспаление поджелудочной железы);
- ревматоидный артрит.
Почему развивается отек легких
Отеком называют синдром, обусловленный скоплением жидкости. При гидростатическом отеке (бывает еще мембранный) количество жидкости возрастает в результате нарастания сосудистого давления.
Причины отека легких у пожилых людей бывают разными и самые распространенные среди них:
- Заболевания сердца и сосудов. При сильно выраженной патологии в легких неизбежно повышается давление.
- Наличие сосудистых тромбов. Тромбозу подвержены люди, страдающие от гипертонических кризисов и варикозного расширения вен. При прогрессирующем заболевании возможен отрыв старого тромба и появлении на его месте другого. В легочную артерию и ее протоки тромб способен принести кровоток. При совпадении размера закупорки и сосудистого канала формируется непроходимость.
- Наличие токсинов.
- Болезни, уменьшающие количество протеина.
- Высокое давление.
- Синдром длительного сдавливания.
Отек легких может случиться и по другим причинам. Но эти факторы наиболее распространенные.
Причины появления жидкости в брюшной полости
Брюшная полость — щелевидное пространство внутри живота, которое находится между двумя листками брюшины, тонкой серозной оболочки из соединительной ткани:
- висцеральный листок покрывает снаружи кишечник и другие внутренние органы;
- париетальный листок выстилает изнутри стенки брюшной полости.
В норме в брюшной полости содержится минимальное количество жидкости. У мужчин свободной жидкости зачастую нет вообще, а у женщин ее объем может достигать 20 мл, в зависимости от фазы менструального цикла.
Накопление жидкости в брюшной полости может происходить при разных заболеваниях, но механизмы всегда примерно одни и те же:
- Повышение давления крови в воротной вене, по которой кровь от кишечника оттекает к печени.
- Задержка жидкости и натрия в почках.
- Снижение в крови уровня альбумина — белка, который обеспечивает онкотическое давление и удерживает жидкость. Он производится в печени.
- Поражение брюшины опухолевым или инфекционным процессом. При этом нарушается всасывание жидкости.
- Нарушение оттока лимфы.
Примерно в 80% случаев причиной скопления жидкости в животе становится цирроз — поражение печени, при котором нормальная ткань органа погибает и замещается фиброзной. В 10% случаев встречается злокачественный асцит, вызванный онкологическими заболеваниями.
Другие возможные причины: сердечная недостаточность, болезни поджелудочной железы, поражения лимфатического протока — крупного лимфатического сосуда, который несет лимфу в венозное русло, туберкулез, заболевания почек, системная красная волчанка, патологии кишечника, при которых нарушается усвоение белка, тромбоз воротной вены, гипотиреоз (недостаточная функция щитовидной железы), перитонит, вызванный хламидиями, синдром Бадда-Киари (нарушение оттока венозной крови от печени), синдром Мейгса (доброкачественные опухоли матки и яичника, при которых скапливается жидкость в серозных полостях), филяриоз — редкое паразитарное заболевание, при котором нарушается работа лимфатической системы и развивается слоновость.
У некоторых пациентов, которые находятся на гемодиализе, развивается идиопатический асцит.