Грыжи дисков позвоночника
Содержание:
Компрессионный перелом позвоночника: причины, механизм развития, основные симптомы и признаки
Причины компрессионных переломов позвоночника
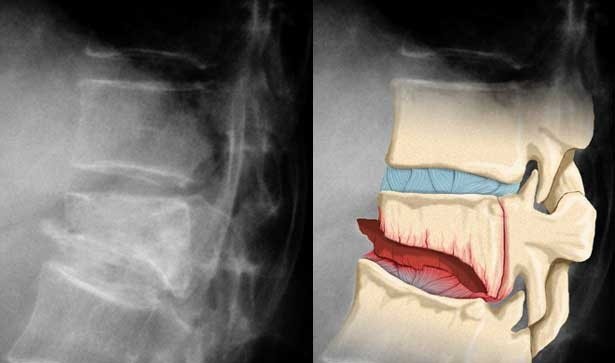
Компрессионный перелом позвоночника представляет собой повреждение тел одного или нескольких позвонков вследствие сильной компрессии (вертикального сдавления).
Причиной компрессионного перелома позвоночника у молодых людей чаще всего становятся сильные механические воздействия (дорожно-транспортная катастрофа, падение со значительной высоты и т.п.).
В зрелом и пожилом возрасте компрессионные переломы позвоночника нередко возникают даже при незначительной нагрузке, такой, к примеру, как падение с высоты собственного роста или резкий наклон.
В таких случаях причиной характерного повреждения, по сути, являются патологические состояния костной ткани позвоночного столба, обусловливающие его повышенную хрупкость, такие как:
·возрастной (климактерический или старческий) остеопороз;
·врожденные нарушения строения позвоночника;
·онкологические заболевания.
Факторы, повышающие риск развития компрессионного перелома позвоночника
Основным фактором, повышающим риск компрессионного перелома позвоночника, является возраст старше 50 лет и женский пол. Статистически установлено, что каждая третья женщина в возрасте старше 77 лет переносит компрессионный перелом позвоночника.
Кроме того, к факторам, ослабляющим костную основу позвонков, следует отнести:
·гормональные нарушения (патологический климакс, повышенная функция щитовидной железы);
·генетическую предрасположенность к остеопорозу (компрессионные переломы позвоночника или шейки бедра в пожилом возрасте у ближайших родственников);
·длительный прием некоторых лекарственных средств (транквилизаторы, антидеперессанты, противосудорожные и антипсихотические препараты);
·перенесенные серьезные травмы позвоночника;
·слабость мышц спины;
·курение (ускоряет развитие возрастного остеопороза);
·патология позвоночного столба (сколиоз, кифоз, остеохондроз, артриты мелких суставов позвонков и др.).
Любую патологию легче предотвратить, чем лечить. Если у вас имеется один или более предрасполагающих факторов, повышающих риск возникновения компрессионного перелома позвоночника, обращайтесь к нам на бесплатную консультацию.
Для того чтобы записаться на первичную консультацию специалиста бесплатно, звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Call
Send SMS
Call from mobile
Add to Skype
You’ll need Skype CreditFree via Skype
Симптомы компрессионного перелома позвоночника
При компрессионном переломе расположенное внутри позвонка губчатое вещество разрушается и тело позвонка принимает характерную клиновидную форму, поэтому такие повреждения называют еще клиновидной деформацией.
Опасность компрессионного перелома позвоночника, прежде всего, состоит в том, что при значительной деформации верхний здоровый позвонок соскальзывает с поврежденного, создавая реальную угрозу повреждения спинного мозга.
Иногда компрессионные переломы позвоночника возникают в бытовых ситуациях (падение со стула), поэтому следует немедленно обратиться за медицинской помощью, в тех случаях, когда имеются следующие симптомы:
·острая боль в спине, возникшая сразу же после травмы;
·усиление боли при надавливании на макушку головы, а также при кашле, чихании, натуживании, смехе, движениях позвоночника.
В тех случаях, когда ущемляются корешки спинномозговых нервов, появляются симптомы радикулита (при поражении поясничных позвонков боль иррадиирует вдоль нижней конечности, а при повреждении грудного отдела позвоночника принимает опоясывающий характер).
Такие признаки как похолодание и ослабление конечностей свидетельствуют о поражении спинного мозга (сотрясение, ушиб, ущемление, разрыв), при этом степень выраженности симптомов соответствует значительности повреждения (от незначительной слабости при сотрясении до полного паралича при разрыве спинного мозга).
Без должного лечения даже относительно легкие случаи компрессионных переломов позвонков приводят к посттравматическому искривлению позвоночного столба с образованием горба, хроническому болевому синдрому и постепенной утрате способности передвигаться самостоятельно.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Call
Send SMS
Call from mobile
Add to Skype
You’ll need Skype CreditFree via Skype
Причины и механизм развития остеохондроза
Чтобы понять, почему болит спина, нужно разобраться, как устроен наш позвоночник, как он работает, какие функции выполняет и какие факторы могут приводить к его повреждению.
Позвоночник человека составляют 32-34 позвонка (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 3-5 копчиковых), между которыми находится межпозвоночный диск, состоящий из хрящевой ткани. В середине межпозвоночного диска находится пульпозное ядро – полужидкое образование в виде «шарика», выполняющее функцию амортизации и окруженное плотной хрящевой тканью (фиброзным кольцом). Через весь позвоночник проходит спинномозговой канал, в котором расположен спинной мозг, с отходящими от него нервами. Вся эта конструкция окружена мышцами и связками. Основные функции позвоночника — опорно-двигательная, амортизационная, защитная.
Представьте себе останкинскую телебашню, которая удерживается в вертикальном положении благодаря целой системе тросов, натянутых от основания к верхушке. Так и наш позвоночник удерживает в нужном положение группа мышц–стабилизаторов, которые в норме равномерно распределяют нагрузку на позвоночник и суставы. В отличие от останкинской телебашни, наш позвоночник устроен сложнее, он может сгибаться в различных направлениях и даже скручиваться, все это возможно благодаря наличию межпозвоночного диска, мышц и связок.
Каждый день человек совершает какие-то однообразные, повторяющиеся движения, связанные с работой или проведением досуга. Если на протяжении длительного времени работают одни и те же мышцы, то они перенапрягаются и спазмируются, а другие мышцы в это время совсем не испытывают нагрузку и атрофируются. Это приводит к изменению «геометрии» тела, нагрузка на межпозвоночный диск перераспределяется, спазмированные мышцы стягивают позвонки, ухудшается питание. При однообразном тяжелом физическом труде происходят те же самые процессы. Кроме этого, межпозвоночный диск не имеет кровеносных сосудов, а его питание осуществляется благодаря окружающим мышцам, и во время движения в межпозвоночном суставе в него поступает питательная синовиальная жидкость.
Хрящевая ткань на 80-85% состоит из воды, соответственно питьевой режим играет огромное значение. В течение суток человек должен выпивать минимум 2 литра чистой воды. Если воды в организм поступает недостаточно, то происходит дегидратация (высыхание) межпозвоночного диска, хрящ трескается и разрушается.
В своей практике я давно отметил, что стрессы, тревоги, переживания часто способствуют возникновению болей в спине. Любую стрессовую ситуацию наш организм воспринимает как опасность. При этом активируется симпатическая часть нервной системы, надпочечники «впрыскивают» в кровь гормоны стресса, повышается артериальное давление, учащается сердцебиение, напрягаются мышцы. В природе животное, если чего-то испугалось, бежит или защищает себя, соответственно сгорают гормоны стресса и мышцы, поработав, расслабляются. Человек — существо социальное, тревожиться стал чаще, а двигаться меньше, соответственно разрядки не происходит. Как результат возникает боль в позвоночнике, головная боль, моторные тики и другое.
В литературе можно встретить разные формулировки остеохондроза, но суть их одна. Остеохондроз – это «поломка» двигательного сегмента, разрушение, дегенерация хрящевой ткани. Причина – неправильный двигательный стереотип и, как следствие, нарушение питания хряща.
Прогрессированию остеохондроза способствуют: малоподвижный образ жизни, большие физические нагрузки, подъем тяжестей, ожирение, ношение сумки на одном плече, обувь на высоком каблуке, слишком мягкий матрас для сна, частые переохлаждения, наличие вредных привычек, наследственная предрасположенность, стрессовые ситуации, недостаточный питьевой режим и другое.
Диагностика заболеваний позвоночника
Вертебрология – современное направление медицины, в котором внимание уделяется диагностике и лечению позвоночника. Раньше этим занимался невропатолог, а если случай был тяжелым – то ортопед. В современной медицине этим занимаются подготовленные в сфере патологий позвоночника врачи
В современной медицине этим занимаются подготовленные в сфере патологий позвоночника врачи
Раньше этим занимался невропатолог, а если случай был тяжелым – то ортопед. В современной медицине этим занимаются подготовленные в сфере патологий позвоночника врачи.
Сегодняшняя медицина предоставляет врачам многочисленные возможности для диагностики заболеваний позвоночника и их лечения. Среди них популярными являются малоинвазивные способы, потому что при минимальном вмешательстве в организм достигается больший результат.
В вертебрологии методы диагностики, которые способны выдать результат в виде изображений или других видах визуализации, имеют решающее значение. Раньше врач мог назначить лишь рентгенографию.
Сейчас есть гораздо больше вариантов, которые могут предоставить точные результаты. К ним относятся:
Более того, сегодня в медицинской практике вертебрологами часто используется карта сегментарной иннервации. Она позволяет связать причину и симптомы с тем, какой позвонок поражён и с какими органами он связан.
Таблица № 2. Карта сегментарной иннервации
| Место | Связь | Причина | Симптомы |
|---|---|---|---|
| Шейные позвонки | Органы слуха и зрения, речевой аппарат и головной мозг | Перенапряжение мышц | Головные боли |
| Седьмой шейный позвонок | Щитовидная железа | Горб в нижней части шеи | Резкие изменения артериального давления |
| Седьмой шейный позвонок и первые три грудных | Сердце | Аритмия, стенокардия | Боль в сердце, учащенное сердцебиение |
| Грудные позвонки (с четвёртого по восьмой) | Желудочно-кишечный тракт | Панкреатит, язва, гастрит | Тяжесть в грудном отделе, тошнота, рвота, метеоризм |
| Грудные позвонки (с девятого по двенадцатый) | Мочевыделительная система | Пиелонефрит, цистит, мочекаменная болезнь | Боль в груди, дискомфорт при мочеиспускании, ломота в мышцах |
| Низ поясничного отдела | Толстый кишечник | Дисбактериоз кишечника | Боль в пояснице |
| Верх поясничного отдела | Половые органы | Вагинит, цервицит (у женщин), уретрит, простатит (у мужчин) | Чувство дискомфорта и боли |
Наиболее распространенные заболевания
Грыжи
Позвоночная грыжа — это выдавливание ядра диска с разрывом фиброзного кольца. Достаточно опасное заболевание, так как влечет за собой защемление нервных корешков и сосудов. Приводит к болезненным ощущениям, не дает свободно и легко двигаться, а в тяжелых случаях ведет к нарушению работы внутренних органов или смерти.
Симптомы грыжи зависят от отдела, в котором она расположена:
В шейном отделе — вызывает боль при движении головой, головокружение, онемение в руках или пальцах.
В грудном отделе — неприятные ощущения в районе груди.
В поясничном отделе — онемение пальцев ног, боль в конечностях и в позвоночнике.
Протрузии
Протрузия – это выпячивание межпозвоночного диска за пределы позвонков без разрыва фиброзного кольца. Является начальной стадией грыжи и если во время не заняться лечением протрузии, фиброзное кольцо разорвется.
Травмы
Позвоночник — самый прочный элемент скелета человека, перелом может вызвать только огромная сила из вне: крупное ДТП или падение с большой высоты. Также позвоночник подвержен ушибам, растяжениям и вывихам, их чаще всего вызывает перегрузка упражнениями или тяжестями или падения и удары.
Искривление позвоночника
Искривление — это дегенеративные изменение положения позвоночника. Существует три вида патологических искривлений.
Кифоз и лордоз — это естественные изгибы, но в некоторых случаях они могут углубляться, что ведет к нежелательным последствиям.
Сколиоз — изменение положения позвонков в фронтальной плоскости.
Чем раньше диагностировано искривление, тем проще его устранить. Причины искривления могут быть разнообразными, основные — недостаточное движение, сидячий образ жизни. Причиной сколиоза, особенно у детей, часто становится сумка через одно плечо, также сегодня у большого числа людей мышцы и связки имеют дисплазию соединительных тканей. Это не болезнь, а особенность строения соединительных тканей, при которой риск развития искривлений гораздо выше. Если у вас или ваших детей локти и колени могут сильно выгибаться в обратную сторону, имеется пролапс сердечных клапанов — это может говорить о наличие дисплазии. Не стоит пугаться, это не смертельная болезнь, но за здоровьем опорно-двигательной системы необходимо следить тщательней.
Опухоли
Опухоли самая редкая патология позвоночника. Диагностируется МРТ или рентгеном, чаще всего является метастазом раковых болезней. Труднее всего диагностике поддаются опухоли мягких тканей и спинного мозга. Лечением занимаются нейрохирурги.
Чтобы позвоночник служил многие годы, необходимо заботиться о нём: правильно питаться и вести активный образ жизни.
Грыжа
Доктор медицинских наук, профессор С.М. Бубновский
«В период бурного роста костной ткани, которая растёт сама по себе, без усилий со стороны резко растущего организма, а мышцы развиваются только благодаря упражнениям, надо активно заниматься профилактикой сколиоза, развивая мышцы туловища: рук, ног и спины»
При наличии грыжи в позвоночном канале шейного отдела поступление крови к головному мозгу ограничивается, что становится причиной сильной головной боли, шаткости в походке и головокружения. Грыжа провоцирует развитие ноющих болезненных ощущений от предплечья до кончиков пальцев рук. Опасность данной патологии состоит в невозможности четко и мгновенно определить причину недомогания: симптоматика похожа на первые признаки ослабленного иммунитета и инфекционных болезней.
Помните! Обнаружив первичные симптомы, крайне важно посоветоваться с врачом — только специалист способен после проведения диагностических мероприятий поставить правильный диагноз и вовремя начать лечение
Причины возникновения межпозвоночной грыжи
Позвоночная грыжа появляется вследствие разрушения хрящевой ткани. В этом случае ядро выходит наружу и такие последствия часто приводят к воспаленным процессам в зоне деформации.
Сжатые ядром нервные окончания провоцируют возникновение сильной боли в зоне шеи, рук и плеч. Пациенты мужского пола после 55 подвержены отслаиванию диска от основы — осложнения после развития остеохондроза и спондилеза.
Симптомы межпозвоночной грыжи
В зависимости от размещения грыжи возможны следующие признаки:
- боль в руках и плечах, иногда отдающая в область шеи и лопаток;
- ноющая боль в зоне затылка, усиливающаяся в момент движения головой;
- достаточно часто присутствует онемение верхних конечностей;
- иногда наблюдается рассеянность и невнимательность пациента;
- скачки артериального давления;
- нарушение координации, неустойчивая походка;
- головные боли на грани мигреней, иногда с признаками головокружения.
К перечисленным общим симптомам врачи относят также потерю сознания.
Внимание! Обнаружение симптомов и своевременное обращение ко врачу непременно приведет к выздоровлению без операционного вмешательства!
Лечение грыжи шейного отдела в центре Бубновского
Особый подход к лечению грыжи позвоночника шейного отдела Вам предлагают в Центрах доктора Бубновского на Ходынке и ул. Дмитрия Ульянова. Здесь подобные заболевания лечат безоперационно при помощи методики кинезитерапии, т.е лечения движением.
Для этого профессором Бубновским и разработана специальная система лечебных безопасных движений на авторских реабилитационных тренажерах МТБ (многофункциональный тренажер Бубновского), позволяющих активизировать глубокие мышцы спины без осевой нагрузки на суставы и позвоночник.
Стоимость консультации
| Наименование услуги | Цена услуги |
|---|---|
| Консультация д.м.н, профессора Бубновского С. М. | 13 500 р. |
| Консультация главного врача | 5 000 р. |
| Консультация врача ЛФК | 3 000 р. |
| Консультации врача ЛФК для льготных категорий клиентов * | 2 000 р. |
Симптомы
Компрессионная форма остеохондроза симптоматически напоминает межпозвоночные грыжи: боли, потеря чувствительности, онемение, слабость, проблемы с тазовыми органами. Некомпрессионный остеохондроз отличается широким спектром проявлений. Жалобы и симптомы зависят от расположения очага поражения:
- Шейный отдел. Беспокоят головные боли, головокружения, онемение предплечий и кистей рук. В процесс вовлекается позвоночная артерия: появляются покалывание за грудиной, «сердечное» жжение.
- Грудной отдел. Появляется стойкое ощущение «кола» в груди, висцеральные боли. Остеохондроз грудного сегмента маскируется под стенокардию, обострение гастрита, холецистита.
- Поясничный отдел. Дискомфорт распространяется на нижнюю часть тела. Основные жалобы – стреляющие боли пояснице, слабость в нижних конечностях, нарушение чувствительности.
Анатомия позвоночного столба
Центральная ось нашего организма состоит из 34 соединенных элементов (позвонков), из которых 7 приходится на шейный отдел, 12 – на грудной отдел. По 5 позвоночных элементов распределяется на поясничный, крестцовый и копчиковый отделы.
Позвоночник человека имеет S-образную форму благодаря 4-м физиологическим изгибам: шейный и поясничный лордозы (отделы выгнуты вперед), грудной и крестцовый кифозы (отделы выгнуты назад). Своеобразная форма позволяет удерживать равновесие в вертикальном положении тела. Между собой позвоночные элементы скреплены межпозвоночными дисками – фиброзно-хрящевыми прослойками, обеспечивающими подвижность позвоночному столбу. Пластины имеют гелеобразную консистенцию, покрыты со всех сторон хрящевой оболочкой.
Определенные позвонки с межпозвоночными дисками крепятся между собой капсулами межпозвоночных суставов и связочным аппаратом.
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.