Антибактериальные капли для глаз: как они действуют и когда назначаются?
Содержание:
Симптомы и диагностика
Выраженность и проявление симптомов увеита глаза зависит от его локализации (переднее или заднее), степени патогенности возбудителя и общего состояния организма больного.
Передний увеит в острой форме проявляет себя ярким покраснением, так называемой перикорнеальной инъекцией – венчик гиперемии вокруг роговицы. Возможна смешанная инъекция – тотальное покраснение всего глазного яблока. Нарастает болезненность, затуманивается зрение, глаз слезится, больно смотреть на свет. Врач, осматривая пациента, отмечает сужение зрачка, выпот, клеточную взвесь в переднем отрезке. В большинстве случаев наблюдается офтальмогипертензия.
При подостром течении или обострении хронического увеита глаза симптоматика менее выраженная, сглаженная – отмечается незначительное покраснение глаза, слабая болезненность, плавающие помутнения в поле зрения.
Частые осложнения переднего увеита глаза – спайки зрачкового края радужки с капсулой хрусталика – задние синехии, вторичная глаукома, катаракта, отек макулярной зоны сетчатки.
При локализации преимущественно в задних отделах – заднем увеите глаза – симптоматика включает в себя ухудшение зрения, большое количество плавающих помутнений в поле зрения, меняющих свое расположение при перемене взгляда, искажение формы и размеров предметов.
Осложненния задних форм локализации увеита – отек и недостаток кровоснабжения в центре сетчатки, нарушение кровоснабжения сетчатки, ее отслойка, поражение зрительного нерва.
Исходом тяжелых форм заднего увеита или панувеита нередко становятся слепота или слабовидение, что ведет к инвалидизации пациента.
Диагностика
Диагностические мероприятия обязательно включают в себя не только осмотр офтальмолога, но и консультации смежных специалистов – терапевтов, ревматологов, дерматологов, аллергологов и пр.
В кабинете офтальмолога в обязательном порядке проводят:
-
авторефрактокератометрию и проверку зрения без коррекии/с коррекцией;
-
тонометрию – измерение внутриглазного давления;
-
осмотр переднего отрезка глаза под микроскопом (биомикроскопию). На этом этапе выявляют признаки переднего увеита – клеточную взвесь, экссудат, преципитаты на эндотелии роговицы, изменения в радужной оболочке, наличие спаечного процесса, изменения в секловидном теле;
-
офтальмоскопию –осмотр глазного дна. Наиболее информативна офтальмоскопия, проведенная после расширения зрачка. Кроме того, закапывание мидриатиков при увеите глаза, расширяя зрачок, «рвет» сращения между радужной оболочкой и хрусталиком, улучшая циркуляцию внутриглазной жидкости и служит профилактикой офтальмогипертензии. При осмотре глазного дна уточняют «заинтересованность» заднего отрезка в воспалительном процессе: очаговые изменения в сетчатке, ее отек, ишемию, вовлеченность диска зрительного нерва и т.п.
При непрозрачности оптических сред проводят УЗИ. Из дополнительных диагностических манипуляций при необходимости выполняют гониоскопию (определяют наличие экссудата, спаек, новообразованных сосудов в углу ПК), при прозрачных оптических средах — ОКТ (оптическую когеррентную томографию сетчатки и зрительного нерва).
Гониоскопия – осмотр угла передней камеры — при увеитах позволяет выявить экссудат, сращения, неоваскуляризацию радужки и угла передней камеры глаза.
Для адекватного лечения увеита крайне важна лабораторная диагностика: ИФА (определение антител классов M, G) к возбудителям токсоплазмоза, цитомегаловирусной, герпесной, хламидийной, микоплазменной и др. инфекциям. Выполняют общий и биохимический анализ крови, общий анализ мочи и пр.
При подозрении на туберкулезную этиологию процесса к диагностике и лечению увеита глаза привлекают фтизиатров, назначают рентгенографию легких, пробу Манту.
Симптомы заболевания
Читать еще
- Формы препаратов от кожного клеща на веках
- Можно ли вылечить ресничного клеща в домашних условиях
- Особенности диагностики заболевания лагофтальм
Клещ на ресницах глаз у любого человека персистирует и интенсивно размножается, проникая в эпидермальный слой, распространяясь на слизистые оболочки глазного аппарата, выделяя продукты жизнедеятельности и специфические ферменты, которые вызывают значительный зуд. Симптоматика демодекоза обусловлена высокой активностью клеща, человек заражает сам себя при расчесывании и отсутствии личной гигиены (мытье рук после улицы, привычка тереть глаза).
Заражение у детей происходит чаще, слизистая податлива, местный иммунитет слабый, клиническая картина выражена с образованием корок, присоединением конъюнктивита.
Разделяют две основные формы заболевания, зависимо от тяжести патологии и области поражения, которую охватывает демодекс: кожная и офтальмологическая форма, могут проявляться изолированно или сочетаться.

Кожная форма
Демодекс является составляющим условно-патогенной микрофлоры секрета сальных желез человека, проявляется только при снижении иммунных защитных сил организма, возможно проникновение в эпидермальный слой, дерму при прогрессии заболевания.
Причина развития кожной формы демодекса в местных патологических процессах на поверхности век:
- использование косметических средств, лосьонов с антибактериальным эффектом, устранение защитного слоя, что является воротами для входа инфекции, пусковым триггером для агрессии демодекозного поражения;
- появление микротрещин, ранок на веках, занесения инфекции с грязных рук.
Первичные признаки кожной формы включают такие симптомы:
- расширение капиллярной сетки;
- шелушение кожи;
- выпадение ресниц;
- аллергические высыпания (красные пятна, папулы, точечные петехии) и воспалительные накожные элементы: пузырьки с гнойным содержимым, плотные красные бугорки, розовые угри, себорейные участки;
- сильный зуд в области высыпаний.
Излюбленное место демодекса — на веках, но при кожной форме может распространиться на нос, щеки, волоски бровей, ушную раковину, подбородок, лоб.
При распространении процесса, ослабленном иммунном статусе человека, занесении с грязных рук при расчесывании кожи, появится очаг поражения на животе, межпальцевой области и спине.
Офтальмологическая форма
При вовлечении слизистых оболочек глаза имеет место офтальмологическая форма или демодекозный блефароконъюнктивит. Клиническая картина поражения глаза включает симптоматику кожной формы, дополнительно симптомы поражения слизистых оболочек:
- повышенное слезотечение с изменением слезной жидкости, становится мутной и вязкой. При присоединении вторичной инфекции слезная жидкость становится липкой, вязкой, желтоватого цвета;
- гиперемия сухость конъюнктивы;
- ринорея неинфекционного характера;
- повышенная чувствительность к свету, появляется боль и рези при ярком свете от солнца или искусственного источника.
При отсутствии лечения демодекоз приобретает хроническое течение с периодическими обострениями, рецидивы влияют на психику больных, особенно женщин. Провоцируются неврозы, депрессия, угнетенное состояние и постоянно плохое настроение. Присоединяется прогрессирующее ухудшение зрения, постоянная усталость глаз.
https://youtube.com/watch?v=Fp4IaWiPI1Q
Для восстановления функционирования глазного аппарата необходимо длительное комплексное лечение, соблюдение правил личной гигиены. Домашняя терапия проходит под контролем врача, недопустимо самостоятельное лечение, применение народных средств. Без предварительного согласования с офтальмологом такие действия могут усугубить заболевание.
Конъюнктивит: лечение с помощью физиотерапии
В самых запущенных случаях вылечить быстро конъюнктивит не удается, и специалист назначает комплексное лечение, включая в него физиотерапевтические методики. Цель данных мер — купирование нагноительного процесса и устранение неприятных симптомов в виде зуда и реакции на внешние раздражители.

Одной из самых эффективных методик, позволяющих вылечить запущенный конъюнктивит, является электрофорез с антибактериальными препаратами. Для его проведения чаще всего используют «Пенициллин» и «Цефтриаксон». Они помогают погасить активный воспалительный процесс. Если имеет место сильный зуд, то к препаратам добавляют лидокаин с димексидом. Процедура занимает 15 минут и проводится ежедневно в течение 21 дня.
Для подавления аллергической реакции проводят ультрафонофорез с дексаметазоном. Это помогает избавиться от отеков, снизить проницаемость капилляров. Длительность процедуры — до 8 минут, всего проводится 10 процедур.
Лабораторная диагностика
Если в анамнезе постоянные ячмени, выпадение ресниц, хроническая угревая сыпь и розацеа, то с большой долей вероятности можно предполагать демодекоз. Однако, для точной постановки диагноза необходимо лабораторное исследование.
Подготовка к диагностике
-
За двое суток до процедуры запрещается наносить на лицо декоративную и лечебную косметику.
-
За сутки не закапывать глазные капли.
-
В течение 24 часов не умываться и не мочить лицо.
Методика проведения
Процедура проводится в вечернее время, когда клещи выползают на поверхность кожи и их легче обнаружить. С каждого глаза берут восемь ресничек – четыре с верхнего века и четыре с нижнего, помещают их на предметное стекло в раствор щёлочи и рассматривают под микроскопом при малом увеличении.
Интерпретация результата
-
Отсутствие клещей, яиц, личинок – результат отрицательный.
-
Наличие пустых оболочек от яиц – результат положительный, но требует повторения анализа.
-
Наличие хотя бы одного клеща – диагностируется демодекоз.
-
Обнаружение более десяти клещей – выраженная обсеменённость.
Внимание! Отрицательный результат не всегда гарантирует отсутствие паразитов.
Виды капель
Глазные капли от воспаления глаз с антибиотиком чаще применяются для лечения бактериальных инфекций, реже — для комбинированных вирусно-бактериальных или грибковых. Глазные капли без антибиотиков с противомикробным действием называются антисептиками.
Все многообразие антибактериальных капель делится на:
- Препараты с узким действием (влияют на конкретную группу возбудителей),
- Лекарства широкого спектра действия (универсальны в отношении нескольких инфекционных агентов),
- Комбинированные (сочетания антибиотика и, например, противовоспалительного)
- Универсальные (например, антисептики).
Для детей препаратами выбора являются
- Сульфацил натрия (Альбуцид) — универсальное средство, с малыми побочными действиями, дешевое и эффективное.
- Витабакт и Окомистин — это не антибиотики, а антисептики, более щадящие и не вызывают аллергии.
- Фуциталмик — полициклический антибиотик, достаточно дорогой.
- Тобрекс — антибиотик-аминогликозид, не дорогой, только по назначению врача.
- Что касается капель для глаз с антибиотиками фторхинолонами (Нормакс, Ципролет, Вигомакс и пр.), вопрос о их применении в педиатрии не однозначен. До 12 лет не желательно использовать детям, хотя в некотрых случаях ЛОР может назначить их ребенку даже после года.
Виды антибактериальных капель
Средства для излечения глазных патологий разделяются по принципу действующего компонента в отношении к бактериальным агентам. Основной механизм действия глазных средств:
- подавление в клетках бактерий синтеза нуклеиновых кислот;
- разрушение самих клеток бактериальных микроорганизмов;
- нарушение их целостность;
- уничтожение мембраны.
Вышеупомянутые характеристики влияют на то, будут ли средства оказывать широкое или узкое противомикробное воздействие. Их результативность ограничивается исключительно определенным типом. Терапия начинается с использования антибиотиков, способных бороться с большинством провокаторов патологии. Несмотря на универсальность, эти медикаменты уступают по действенности, следовательно, после осуществления диагностики и точного выявления провокатора, назначается препарат, действующий узконаправленно.
Классификация препаратов
Препараты чаще используются для лечения бактериальных заболеваний, реже — для грибковых и вирусно-бактериальных.
Антибиотики в офтальмологии делятся на:
- аминогликозиды (Гентамицин, Неомицин, Тобрамицин, Нетилмицин);
- левомицетины (Левомицетиновая мазь и капли);
- фторхинолины (Офлоксацин, Офтаквикс, Оксолиновая мазь, Ципромед, Ципролет, Флоксал);
- сульфаниламиды (Альбуцид).
Также существует вторая классификация антибактериальных капель. Они подразделяются на четыре группы:
- к первой относятся препараты, влияющие на конкретную группу возбудителей, то есть с одним видом антибиотика (Фуциталмик, Левомицитиновые капли, Максифлокс);
- ко второй — средства действующие в отношении нескольких патогенных микроорганизмов (Альбуцид);
- к третьей — антибиотики в сочетании с противовоспалительными веществами (Макситрол, Неомицин, Тобрадекс, Софрадекс, Гаразон);
- к четвертой — антисептики (они являются универсальными медикаментами, способными уничтожить вирус, грибок и инфекцию), Окомистин, Витабакт.
Немедикаментозная терапия
В последние годы все большее внимание в лечении блефарита уделяют гигиене век. Это обеспечивает нормальное функционирование желез, способствует восстановлению обменных процессов внутри кожи, обеспечивает формирование слезной пленки
Тщательный подход к терапевтической гигиене век дает возможность защитить воспаленные участки глаз от вредного воздействия внешней среды, а также от инфицирования различными паразитами и микроорганизмами.
Это комплекс немедикаментозных методик, которые в совокупности с медикаментозным лечением дают стопроцентный результат в борьбе с рецидивирующей патологией:
- Теплые влажные компрессы улучшают обменные процессы в тканях глаз и предупреждают дисфункцию мейбомиевых желез. Накладываются при помощи ватных дисков, смоченных горячей водой и предварительно отжатых, которые помещают на закрытые веки на 1–2 минуты.
- Самомассаж века при дисфункции мейбомиевых желез проводится с гелем, очищающим поверхность век от воспалительных агентов, мягкими круговыми движениями на протяжении 1–2 минут.
- Физиотерапия — ультравысокочастотная терапия, магнитотерапия, электрофорез на основе антибиотических и витаминных растворов, дарсонвализация и облучение ультрафиолетовыми лучами.
Вышеперечисленные комплексные способы лечения блефарита глаз являются наиболее применяемыми и эффективными, в совокупности дающими исключительно положительный результат, формируя устойчивость к повторному возникновению заболевания. Стоит помнить, что, как и при большинстве хронических заболеваний, продолжительность курса лечения определяет врач в зависимости от текущего состояния пациента. Поэтому, нарушая рекомендации, можно серьезно навредить собственному здоровью.
«Визин»
Известный и эффективный лекарственный препарат, который устраняет симптомы отека век, это «Визин». Он выпускается во флаконах и ампулах. Ампулу можно использовать только один раз. Если после однократного закапывания в ней осталось лекарственное средство, его не следует использовать повторно. Капли содержат в составе такие компоненты, как:
- тетризолина гидрохлорид;
- натрия тетраборат;
- натрия хлорид;
- борную кислоту;
- воду.
Основной компонент «Визина» — тетризолина гидрохлорид. Это химическое соединение, которое устраняет отек слизистой оболочки и сужает сосуды. Капли для глаз окулисты назначают взрослым и детям. Использование лекарственного средства разрешено с 2 лет. «Визин» отлично справляется с устранением отека, покраснением конъюнктивы. Эффективен этот препарат также при аллергических реакциях.
«Визин» назначают использовать по 1 капле в каждый глаз. Закапывания следует повторять 2-3 раза в сутки. Эффект от применения препарата начинается спустя пару минут и продолжается не менее 4-х часов. Без консультации врача капли «Визин» можно использовать не более четырех дней. Если применение требуется и потом, то необходимо посетить окулиста.
Капли от отека «Визин» относятся к категории универсальных. Но использовать их можно не всем людям. Лекарственный препарат имеет определенные ограничения в применении, среди которых:
- феохромоцитома;
- закрытоугольная глаукома;
- сердечно-сосудистые заболевания;
- дистрофия роговицы;
- порфирия.
Капли глазные «Визин» отпускаются из аптек без рецепта. Стоимость флакона с каплями составляет от 300 до 550 рублей. Она зависит от формы лекарственного средства и компонентов, которые входят в его состав. Например, цена классического «Визина» обычно ниже, чем стоимость «Визин Алерджи». Действующее вещество препаратов также разное. У первых капель — тетризолина гидрохлорид, у вторых — левокабастин. Упаковка из 10 ампул обойдется в среднем в 450 рублей.
Когда для лечения детей применяют антибиотики
Лечение бактериальной инфекции глаз у детей с помощью антибиотиков проводиться очень осторожно, только в случае, если ожидаемый эффект от применения превышает риски от возможных побочных последствий. Наиболее часто применяют антибиотики при лечении инфекционных конъюнктивитов у детей, гнойных мейбонитов. Чаще всего это Левомицитин или же препараты III и IV поколений: Витабакт (для новорожденных), Офтаквикс (применяют для детей старше года)
Чаще всего это Левомицитин или же препараты III и IV поколений: Витабакт (для новорожденных), Офтаквикс (применяют для детей старше года)
Наиболее часто применяют антибиотики при лечении инфекционных конъюнктивитов у детей, гнойных мейбонитов. Чаще всего это Левомицитин или же препараты III и IV поколений: Витабакт (для новорожденных), Офтаквикс (применяют для детей старше года).
Нестероидные противовоспалительные препараты
Дексаметазон
Активное вещество — дексаметазона натрия фосфата. Дексаметазон проникает через эпителий роговицы во влагу передней камеры глаза. Показан при негнойных воспалительных и аллергических заболеваниях, сопровождающихся гиперемией и раздражением. Помогает от воспаления век.
Длительность лечения и кратность применения зависит от тяжести состояния. За 1 раз разрешается закапывать не более 2 кап. Цена — 39–213 р.
Неванак
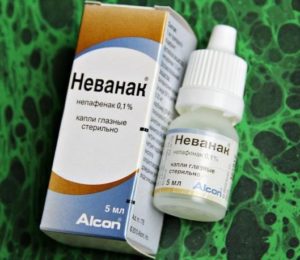 Содержит 1 мг непафенака. Неванак препятствует синтез медиаторов воспаления. Его противовоспалительная активность значительно превосходит другие препараты. Противопоказан при беременности, БА, ХОБЛ и остром рините. Неванак применяется до 3 р/д. Стоимость — от 530 р.
Содержит 1 мг непафенака. Неванак препятствует синтез медиаторов воспаления. Его противовоспалительная активность значительно превосходит другие препараты. Противопоказан при беременности, БА, ХОБЛ и остром рините. Неванак применяется до 3 р/д. Стоимость — от 530 р.
Диклофенак
Быстро уменьшает отек, болезненность. Противопоказан в 3 триместре беременности. После применения может вызвать жжение, покраснение тканей и рези. Стоимость Диклофенака — 70 р.
Индоколлир
Капли на основе индометацина. Показали высокую эффективность в лечении воспалительных процессов различного генеза.
От воспаления глаз применяется до 4 р/д по 1 кап. Длительность лечения Индоколлиром — до 4 недель. Имеет большой список противопоказаний. Цена — 340 р.
Капли для детей
Не все взрослые препараты разрешено назначать детям. Их глаза чувствительны к некоторым компонентам. Поэтому для детей следует использовать капли, предназначенные для них.
При покраснении глаз, воспалении и раздражении принято назначать следующие медикаменты:
- Офтолик;
- Оксиал;
- Альбуцид;
- Аллергодил;
- Лекролин;
- Софрадекс;
- Дексаметазон;
- Левомицетин;
- Унифлокс;
- Тобрекс;
- Визин;
- Ликонтин;
- Офтагель;
- Корнерегель;
- Офтальмоферон.
Выбор средства зависит от диагноза маленького пациента. Лекарства назначаются, исходя из возрастной категории ребенка и состояния зрительного органа.
Как правильно наносить мази и вводить капли?
Правильное введение лекарств имеет большое значение
Важно, чтобы они действовали направленно для достижения более быстрого эффекта. Так, мази удобнее наносить с помощью специальной лопаточки — она продается в аптеках
Следует выдавить из тюбика 5-6 мм средства на лопатку, оттянуть нижнее веко и заложить туда мазь. Затем прикрыть глаза на некоторое время, чтобы она равномерно распределилась внутри. Инстиллировать капли следует в конъюнктивальный мешок, строго соблюдая рекомендованное количество. Лучше делать это лежа, чтобы жидкость не вытекла.
Длительность применения лекарственных средств определяет врач. Однако, если в течение 3-4 суток после начала лечения видимого улучшения не происходит, то нужно обратиться к специалисту — возможно, потребуется сменить препарат. При длительном использовании антибиотиков возникает опасность развития суперинфекции и роста невосприимчивых микроорганизмов, в том числе грибов.
Перед тем, как вводить мази или капли, следует очистить веки от следов гноя и липкого секрета, кровянистых выделений. Для этого можно использовать слабые антисептические растворы или специальные средства, выпускаемые производителями оптики, например, «Блефаролосьон» — гигиеническое средство для ухода за глазами от российской компании «Гельтек-Медика». В его состав входят растительные компоненты: зеленый чай, ромашка, экстракт гамамелиса, которые очищают кожу век от загрязнений, смягчают и успокаивают ее. Нанесите немного средства на ватную палочку и смажьте края век у основания ресничного ряда. После того, как веки очищены от корочек и других следов выделений, можно вводить лекарства.

При аллергическом блефарите сухость, зуд, раздражение помогут снять капли с имитацией естественной слезы человека: «Хило-комод», «Систейн», «Артелак Всплеск» и другие.
Не занимайтесь самостоятельной постановкой диагноза и самолечением. Только специалист должен подбирать антибиотики для устранения воспаления век. Неподходящее лекарство способно усугубить течение болезни и затянуть выздоровление.
Причины возникновения блефарита
Существует большое количество причин, вызывающих воспалительный процесс в области век. К блефариту могут приводить бактериальные и вирусные инфекции, различные глазные заболевания, грибковые патогены, веки могут воспаляться из-за воздействия клещей и аллергенов.
Одной из самых распространенных причин инфекционной формы заболевания является стафилококковая инфекция, которая проникает в волосяные фолликулы ресниц. Довольно частой причиной патологии являются клещи демодекс. Они присутствуют на кожных тканях, в волосяных мешочках, сальных железах многих людей. При определенных условиях клещи становятся более активными и попадают на веки, становясь причиной воспаления.
Гораздо реже заболевание возникает из-за влияния герпеса, контагиозного моллюска, кишечных бактерий или дрожжеподобных грибов. Неинфекционный блефарит может быть обусловлен синдромом «сухого глаза», а также любыми нарушениями рефракции (при отсутствии зрительной коррекции очками или контактными линзами). Причиной возникновения аллергического блефарита могут быть косметические и гигиенические средства, цветочная пыльца, медикаменты. Как правило, воспалением век на подобные раздражители реагируют люди с высокой чувствительностью глаз. Иногда аллергены, вызывающие блефарит, образуются в самом организме. Это происходит при болезнях, которые влияют на содержимое мейбомиевых желез (туберкулез, холецистит, сахарный диабет, гельминтоз, гастрит и т.п.).
Провоцирующими факторами возникновения блефарита могут быть сниженный иммунитет, хроническая интоксикация организма, недостаток витаминов, анемические состояния, большое количество пыли и дыма в воздухе, длительное и частое пребывание на ветру и солнце. Также развитию этого воспаления способствуют хронические инфекционные очаги в разных органах и системах организма (придаточных пазухах, миндалинах, ротовой полости). Поэтому у людей с хроническим тонзиллитом, гайморитом или нелеченным кариесом риск заболеть блефаритом повышен.
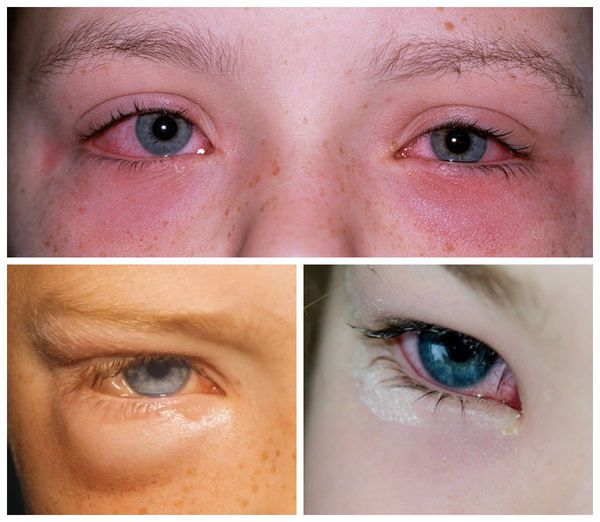
Симптомы бактериального конъюнктивита
Конъюнктивит бывает нескольких видов. При этом заболевания разной этиологии имеют схожие симптомы. Если гнойный тип конъюнктивита выдает себя соответствующими выделениями, то остальные признаки заболевания такие же, как и у других разновидностей патологии.

Воспаление при вирусном, аллергическом и конъюнктивите бактериальном может сопровождаться отеком, болью и жжением в глазах, обильным слезотечением, боязнью яркого света. Конъюнктивит может проявляться и другими симптомами. Например, вирусный конъюнктивит часто возникает как сопутствующая патология при простудных заболеваниях и может проявляться повышением температуры. Фолликулярный конъюнктивит сопровождается образованием небольших пузырьков на внутренней оболочке зрительных органов.
Конъюнктивит гнойный и вирусный также очень схожи по внешним симптомам. Но, если при воспалении глаз появились обильные гнойные выделения, то вирусный конъюнктивит, вероятнее всего исключается. Но при запущенных формах болезни, гнойная слизь может выделяться и в тех случаях, когда причиной болезни стал вирус.
Диагностика
Ввиду значительного сходства симптоматики всех существующих разновидностей блефарита их диагностике офтальмологи уделяют особое внимание. Для этого применяются:
- Сбор анамнеза — этот метод представляет собой выяснение обстоятельств, при которых возникла болезнь;
- Физикальное обследование — при помощи этой методики проводят наружный осмотр, биомикроскопию (оценку слезной жидкости и отделяемого), биомикроскопию роговицы и конъюнктивы с применением красящих веществ, определение остроты зрения;
- Лабораторные исследования — при подозрении на паразитарный блефарит рекомендуется культуральный анализ, при обнаружении асимметрии века и подозрении на карциному — биопсия, а при возможном носительстве демодекоза — микроскопия удаленных ресниц на наличие личинок клещей.

Помимо этого, при необходимости назначают консультации у специалистов иных направлений:
- У дерматолога или аллерголога — при наличии себорейного или демодекозного дерматита, экземы, розацеа;
- У гастроэнтеролога — в условиях сопутствующих патологий желудочно-кишечного тракта (гастрита, энтероколита);
- У эндокринолога — при некомпенсированном сахарном диабете.
Только комплексный подход может гарантировать постановку точного диагноза с назначением соответствующего лечения.