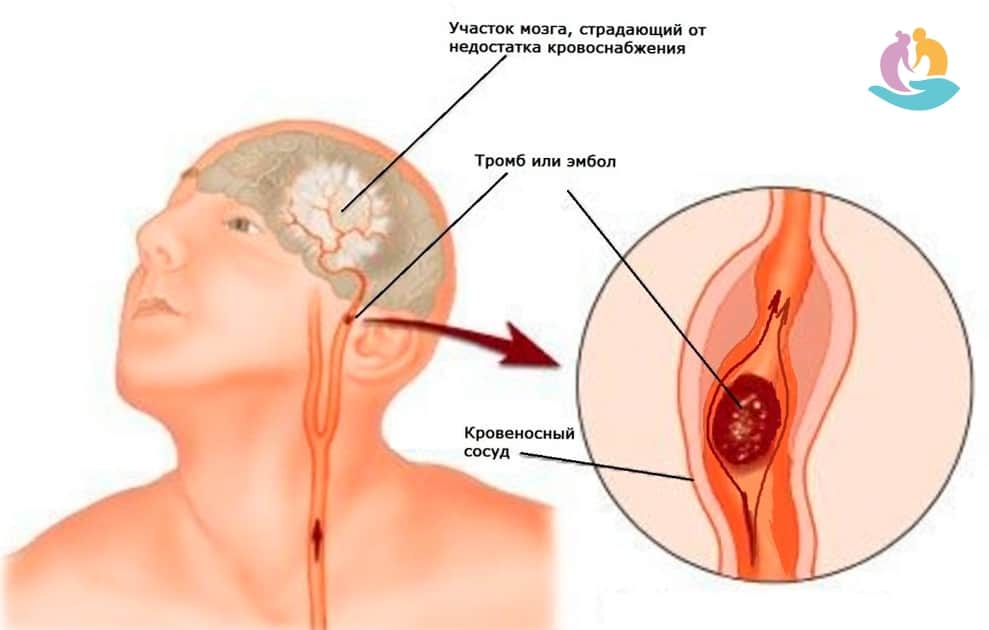
Признаки клинической смерти
Содержание:
- Классификация
- Этиология клинической смерти
- Клиническая смерть во время операции
- Научное объяснение загробных воспоминаний
- Общие сведения
- Диагностика
- Стадия 5 – Возобновление. Длительность: до второй годовщины
- Основные правила проведения закрытого массажа сердца
- Что такое смерть?
- Основные этапы и способы первой помощи
- Продолжительность клинической смерти
- Первичные усилия при СЛР направлены на:
- БИОЛОГИЧЕСКАЯ СМЕРТЬ
- Статистические данные и причины
- Основные правила проведения закрытого массажа сердца
- Пределы разворота
Классификация
По механизму образования судороги относятся к быстрым гиперкинезам, в структуре которых преобладает фазный компонент. Они подразделяются на эпилептические и неэпилептические, первичные (идиопатические) и симптоматические (вторичные). По характеру преимущественного вовлечения скелетной мускулатуры существует несколько видов судорожных сокращений:
- Тонические . Резкое и длительное (до нескольких десятков секунд) напряжение мышц, вызванное поступлением нервного импульса большой продолжительности. Ведет к «застыванию» конечностей или тела в вынужденном положении.
- Клонические . Мышечные спазмы носят кратковременный и нерегулярный характер с быстрым чередованием периодов сокращения и расслабления. Оказывают локомоторный эффект, сопровождаясь двигательными актами.
- Смешанные . Судорожные приступы, характеризующиеся сменой тонического компонента клоническим или наоборот, называются смешанными. В большинстве случаев они носят генерализованный (распространенный) характер.
Тонические спазмы лежат в основе атетоза, разновидностью клонических являются миоклонии – внезапные и резкие (длительностью до секунды) сокращения мышц-сгибателей. Исходя из группы затронутых мышц, судороги бывают сгибательными (флексорными), разгибательными (экстензорными), смешанными. Важным критерием, нашедшим место в клинической классификации, является распространенность судорог, что позволяет выделить два типа пароксизмов:
- Парциальные (фокальные) . Возникают по причине локальной активности, охватывающей группу двигательных нейронов. Сопровождаются сокращениями клонического или тонического характера. Бывают простыми (без утраты сознания), сложными, вторично-генерализованными.
- Генерализованные . Возбуждение сразу охватывает всю кору без наличия изолированного очага, поэтому в припадок вовлечены мышцы всего тела. Пароксизмы бывают клоническими, тоническими, тонико-клоническими. Также выделяют миоклонические, атонические приступы.
Отдельные состояния сочетают в себе признаки фокальных и генерализованных пароксизмов или же имеют неуточненный характер. В педиатрической практике выделяют афебрильные и фебрильные судороги, неонатальные, инфантильные пароксизмы. Международной классификацией для некоторых судорожных приступов учитывается прогноз (доброкачественные, тяжелые).

Этиология клинической смерти
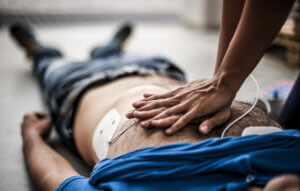 Многие ученые не могут с уверенностью сказать, в каком состоянии находится человек, переживший клиническую смерть. Согласно практике, данное явление у пациентов проявляется отсутствием признаков жизни. Прийти в норму можно только благодаря проведению реанимационных мероприятий.
Многие ученые не могут с уверенностью сказать, в каком состоянии находится человек, переживший клиническую смерть. Согласно практике, данное явление у пациентов проявляется отсутствием признаков жизни. Прийти в норму можно только благодаря проведению реанимационных мероприятий.
Клинической смерти могут предшествовать многие факторы. Среди них выделяют следующие:
- Травмы (механические или электрические).
- Дыхательные нарушения.
- Внезапное ослабление сердечных сокращений.
- Эмоциональное потрясение.
- Шоковое состояние.
- Потеря большого объема крови.
Перечисленные факторы могут наступать неожиданно, а иногда возникают постепенно. Часто клинической смерти предшествуют осложнения, которые появляются после хронических заболеваний
Поэтому важно достаточно уделять времени своему здоровью
Клиническая смерть во время операции

У меня небольшая компания с подругой. Мы занимаемся и пиаром, и телешоу разными.
Моя клиническая смерть произошла в 12 лет. Мне тогда делали операцию на глаза. Она называется склеропластика. Эта операция была необходима для того, чтобы приостановить падение зрения.
Сначала появилась какая-то темнота. Затем увидела себя на операционном столе, когда мне врачи делали какие-то махинации над моим лицом, над глазами.
Я просто поняла, что я поднимаюсь. И мне спокойно и легко. У меня нет сожаления о том, что эта жизнь якобы прошла. Я это все понимаю, но в этот момент как будто в потоке – что это легко и приятно, так и должно быть.
Появляется свет. И ничего больше нет. И ты становишься частью этого света. Как будто бы все объято какими-то вспышками. Там даже эмоций нет, там есть просто разум.
Это было ощущение, что теперь я легкое, прозрачное тюлевое платье.
После вот этих облаков, я уже увидела как будто черную трубу большую, в которую я начала падать. И там действительно был свет. Как говорят – в конце тоннеля. И как будто я падаю, падаю в эту трубу.
Для меня это было, наверное, ну 15 секунд по моим ощущениям. Как будто бы я только легла на операционный стол и вот на меня моя мама уже вся в слезах смотрит. «Ты жива? Ты жива? Мы думали, все уже». Оказывается, я была в клинической смерти более 5 минут и в коме уже 2 дня.
И в этот момент, когда я увидела яркий свет, я проснулась.
Что это было?
Смерть – это как сон. Такая некая перезагрузка на более высоком уровне. Я не знаю, правда это или нет, но говорят, что при клинической смерти ты как будто живешь уже свою вторую жизнь.
Я могу сказать, что после этого события в жизни я стала более уверенной, наверное, более смелой.
Надо бояться смерти, потому что человек, он отвечает на вопросы страшного суда. И страшный суд – это ты и есть. То есть, сам себя будешь судить
Самое важное – ощущение в момент смерти. То есть, какое у тебя будет ощущение в момент смерти, такой у тебя будет и следующая жизнь
Научное объяснение загробных воспоминаний
Сторонники оккультного и религиозного знания воспринимают истории о свете в конце туннеля как неоспоримое доказательство наличия загробной жизни. Но даже самые яркие рассказы пациентов не производят на ученых никакого впечатления.
С точки зрения современной науки, всю совокупность воспоминаний можно объяснить с логической точки зрения:
- Ощущение полета, световых бликов и звуков происходит еще до клинического летального исхода, сразу после прекращений кровообращения. Непосредственно в переходном состоянии человек не может ничего ощущать;
- Ощущение умиротворения и спокойствия, о котором отзываются некоторые люди, говорит о повышении в организме концентрации серотонина;
- Стремительное снижение содержания кислорода в тканях приводит к ухудшению функций зрительной системы. Мозг понимает «картинку» только из центра сетчатки глаза. Появляется галлюцинация в виде туннеля с огоньком в его конце;
- Падение содержания глюкозы сразу после остановки сердца может на несколько секунд подстегнуть активность высших мозговых отделов. Возникают весьма красочные образы и музыка, не имеющие никакого отношения к реальности.
Состояние, длящееся в течение нескольких минут после остановки дыхания и сердцебиения, носит название клиническая смерть. Что это за феномен, стало известно лишь несколько десятков лет назад. За это время удалось спасти сотни тысяч жизней. Истинная суть явления остается предметом ожесточенного спора оккультистов, эзотериков и ученых.
Видео о зафиксированных случаях клинической смерти
В данном репортаже Артем Морозов расскажет о клинической смерти, также будет показано несколько очевидцев, переживших ее:
Организм человека имеет свои особенности и устроен таким образом, что даже после остановки сердца и явных признаков жизни, внутренние органы еще в течение нескольких минут функционируют, этот период называется клинической смертью, которая может быть вызвана электротравмой , обильным кровотечением, остановкой сердца или другими тяжелыми состояниями.
Клиническая смерть наступает после прекращения кровообращения в организме, остановки дыхания, пульса, но до развития необратимых некротических изменений в клетках центральной нервной системы и других внутренних органах. Длительность клинической смерти составляет от 3 до 6 минут, в это время отделы головного мозга способны сохранить свою жизнеспособность до наступления гипоксии. Чем быстрее будут проведены реанимационные процедуры , тем больше шансов появляется у больного на жизнь.
Различаю 2 этапа клинической смерти, вовремя которых больного еще можно вернуть к жизни, если провести необходимые реанимационные процедуры и диагностику, которая сможет показать нарушения в организме и головном мозге.
- В период первого этапа клинической смерти в высших отделах головного мозга происходят нарушения, при которых отсутствует снабжение клеток мозга кислородом, но при этом сохраняется жизнеспособность внутренних органов. Длительность первого этапа составляет 3-5 минут, если процесс затягивается на 1 -2 минуты, вернуть больного к жизни трудно, но возможно. Очень часто при отсутствии своевременно оказанной помощи, наступает гибель клеток головного мозга или целого отдела, что приведет к декортикация или децеребрация, при которых происходит полное или частичное отсутствие функций в головном мозге.
- Второй этап клинической смерти может продолжаться до десяти минут, когда возникает гипоксия или аноксия клеток головного мозга, где возникают замедленные процессы в верхнем отделе головного мозга. В этот период очень важным является эффективно и своевременно проведение реанимационных процедур, без которых через 10 минут наступит биологическая смерть.
Общие сведения
Клиническая смерть, определение которой научно сформулировано, это ничто иное как переходный этап между жизнью и биологической смертью. На данный момент человек физически перестает быть живым, так как появляются физиологические признаки смерти. Понижается температура тела, замедляется и останавливается дыхание, не прощупывается пульс, что обусловлено остановкой сердца.
Подробнее о продолжительности
Продолжительность клинической смерти зависит от ряда факторов и в первую очередь от того, как долго кора головного мозга может сохранять жизнеспособность при гипоксии. Согласно теории В.А. Неговского время клинической смерти может быть двух типов:
- Продолжительностью до 6 минут, в течение которых кора головного мозга жизнеспособна, несмотря на отсутствие притока кислорода с кровью. Мировая практика свидетельствует о том, что превышение этого времени оборачивается гибелью коры головного мозга (декортикацией).
- Продолжительностью до 10 минут – это второй срок, который возможен только при особом стечении обстоятельств, при которых головной мозг по результатам оживления сохраняет свою жизнеспособность.
Признаки
Как уже было сказано, клиническая смерть является промежуточным этапом между жизнью и биологической смертью. Следовательно, признаки клинической смерти во многом сходны с признаками биологической смерти и среди них:
- Не прощупывается пульс – признак наблюдается при электромеханической диссоциации, фибрилляции желудочков и асистолии;
- Отсутствуют визуально определяемые дыхательные движения грудной клетки (апноэ);
- Отсутствует сознание и зрачковый рефлекс – основные признаки комы;
- Зрачки расширяются и перестают реагировать на свет (арефлексия);
- Кожные покровы бледнеют (цианоз).
Помощь и лечение
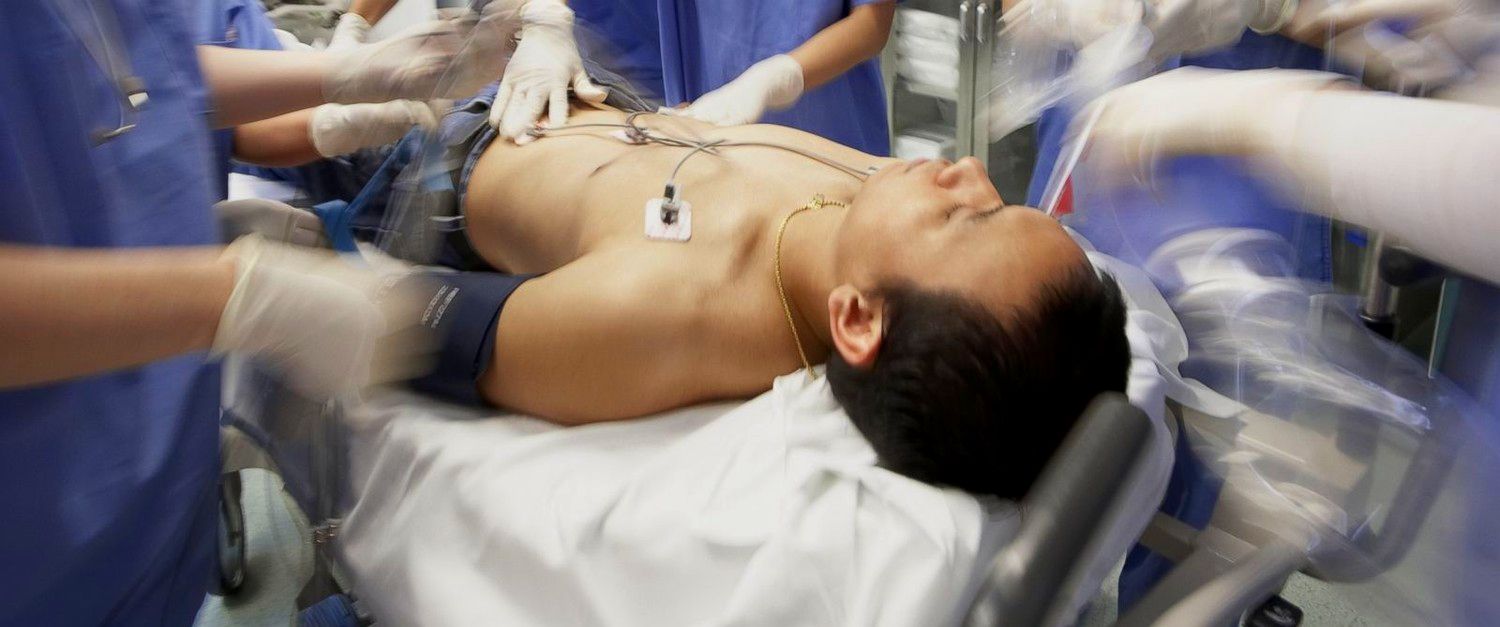
Своевременная помощь при клинической смерти это подчас единственная возможность вернуть человека к жизни. И единственная помощь в данной ситуации — это сердечно-лёгочная реанимация.
Помощь условно подразделяется на 2 типа:
- Базовые действия – помощь оказывается как медицинскими работниками, так и непрофессиональными спасателями – добровольцами, пожарными и прочими людьми, прошедшими специальный инструктаж. Помощь заключается в непрямом массаже сердца и искусственной вентиляции легких. То есть, базовые действия выполняются без применения специального оборудования.
- Расширенная или специализированная помощь – оказывается специалистами, располагающими соответствующим оборудованием и медикаментозными средствами. Из-за применения спецсредств, такая помощь является более эффективной.
Что там

Страх — это маленькая смерть, ведущая к полному уничтожению.
Бернар Вербер «Танатонавты»
Пожалуй, больше всего, широкую общественность интересует, что же там за дверью, открыть которую большинству из нас предстоит в первый и последний раз. Пережившие клиническую смерть, вернувшись к жизни, не спешат рассказывать о том, что пережили в состоянии смерти. Отдельная категория «переживших» рассказывает явные небылицы.
Из рассказов пациентов после клинической смерти можно предположить, что у большинства в памяти остается тоннель со светом в конце и ощущение полета. Есть немало объяснений этого явления, начиная с откровенной мистики и оканчивая вполне рациональными предположениями.
Наиболее правдоподобная версия связана с ярким освещением над операционным или реанимационным столом и с нехваткой кислорода из-за чего периферическое зрения замутняется. Ощущение полета рационально объясняется ишемией и воздействием нехватки кислорода на вестибулярный аппарат. Впрочем, есть люди, которые не помнят тоннеля и сравнивают увиденное с обычным сном без сновидений. Вполне вероятно, что во втором случае клиническая смерть сознание отключила изначально, отсюда невозможность видеть свет и домыслить тоннель.
Последствия
Клиническая и биологическая смерть идут друг с другом рука об руку, так как их разделяет очень тонкая грань – всего в несколько минут. Поэтому можно уверенно сказать, что человек, переживший клиническую смерть, вряд ли останется прежним.
У большинства переживших наблюдаются очевидные перемены в поведении. Кто-то замыкается в себе, кто-то, напротив, старается жить так, как если бы это был последний день в его жизни. Впрочем, лишь в редких случаях клиническая смерть оборачивается тяжелыми расстройствами умственного здоровья и психического состояния.
Вывод
Клиническая смерть страшна своей неожиданностью и непредсказуемым финалом. Тем не менее, врачебная статистика показывает, что своевременно оказанная помощь, в сочетании с последующей реабилитацией, позволяют человеку вернуться к прежней жизни без серьезного ущерба.
Диагностика
Первичное обследование пациента предполагает анализ анамнестической информации (времени начала заболевания, наличия предрасполагающих факторов), выявление объективных признаков. Но с учетом полиморфизма причин судорог лишь по клиническим данным установить верный диагноз не представляется возможным. Поэтому пациенту рекомендуют пройти комплексное обследование:
- Томографию . Для выявления ишемически-геморрагических, воспалительных очагов предпочтительнее делать МРТ мозга. КТ головы хорошо визуализирует опухоли, повреждения и аномалии костей черепа, расширение желудочковой системы. Сосудистые дефекты – мальформации, тромботическую окклюзию, аневризмы – диагностируют при помощи неинвазивной КТ- или МР-ангиографии церебральных артерий.
- Электроэнцефалографию . Исследование биопотенциалов головного мозга дает возможность выявить патологическую активность в виде локальных или генерализованных разрядов (пики, острые волны, комплексы «спайк-волна»). Нарушения оценивают при выполнении провокационных проб – фотостимуляции, гипервентиляции. Для лучшего документирования пароксизмов рекомендуют проводить видео-ЭЭГ-регистрацию с миографией.
- Лабораторные анализы . Причины некоторых судорог устанавливаются на основании анализа крови с определением биохимических показателей (электролитов, глюкозы, почечных, печеночных проб), токсикологического исследования. Подозрение на инфекционную этиологию эпилептиформных пароксизмов требует выполнения серологических тестов (ИФА, РИФ), молекулярно-генетического анализа (ПЦР). Часто проводят клинический и бактериологический анализ ликвора.
Для исключения вероятной кардиальной патологии делают ЭКГ, при токсикозах беременности назначают общий анализ мочи, структурную патологию почек и печени выявляют по результатам УЗИ. Диагностика судорожного синдрома осуществляется врачом-неврологом, но исходя из предполагаемых этиологических факторов, могут привлекаться специалисты смежного профиля. Необходимо дифференцировать первичные и симптоматические эпилептические приступы, отличать их от других пароксизмальных состояний – синкопе, мигрени, тремора и пр.

Первая помощь при судорогах
Стадия 5 – Возобновление. Длительность: до второй годовщины
Год без дорогого человека становится своеобразной вехой в жизни скорбящего. Теперь в своих воспоминаниях он ориентируется на три периода:
- случаи позапрошлого года, когда покойник был во здравии;
- случаи прошлого года, когда скорбящий остро переживал потерю;
- случаи этого года, когда смерть близкого воспринимается как произошедший факт.
На второй год скорбящий может в лёгкой форме переживать те же душевные порывы, что и год назад. Однако теперь ему проще признать, понять и принять случившееся. Он знает, как справиться со своей агрессией и виной, слезами и моментами тихой радости. При необходимости, можно устроить своего рода мини-поминки в одном из кафе Санкт-Петербурга. Мероприятие может быть приурочено к Радонице, Родительским субботам, дню рождения умершего. Скорбящему просто необходимо побыть в кругу тех, кто может добрым словом помянуть ушедшего в мир иной, вместе перелистать фотографии, посмотреть совместные с усопшим видео.
Основные правила проведения закрытого массажа сердца
- Больной должен находиться в горизонтальном положении на твердой основе (пол, функциональная кровать) для предупреждения возможности смещения его тела под усилением рук реаниматора.
- Зона приложения силы рук реанимирующего располагается на нижней трети грудины, по средней линии. Реанимирующий может находиться с любой стороны больного.
- Для проведения массажа кладут одну ладонь на другую и производят давление на грудину; руки массирующего должны быть выпрямленными в локтевых суставах и располагаються так, чтобы давление производило только запястье.
- Компрессия грудной клетки производится за счет тяжести туловища реанимирующего. Глубина прогиба грудной клетки должна составлять 5–6 см.
- Продолжительность одной компрессии грудной клетки – 0,5 с. Темп массажа – 100–120 массажных движений в минуту. В интервалах руки с грудины не снимают, пальцы остаются приподнятыми, руки полностью выпрямлены в локтевых суставах.
При проведении реанимационных мероприятий после двух быстрых нагнетений воздуха в легкие больного производится 30 компрессий грудной клетки, т. е. соотношение «вентиляция:массаж» равняется 2:30. Обязательным условием проведения массажа сердца является постоянный контроль его эффективности.
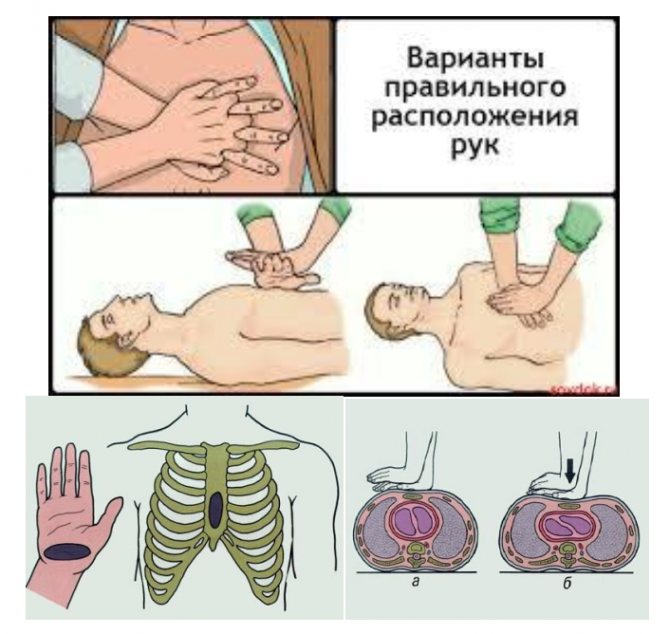
Рисунок 4 — Наружный массаж сердца
Что такое смерть?
Гипотезы о том, что представляет собой смерть, различны в разных культурах и исторических периодах.
В условиях современности она констатируется, когда имеет место остановка сердца, дыхания и кровообращения.
Соображения общества относительно гибели человека представляют не только теоретический интерес. Прогресс в медицине позволяет быстро и правильно установить причину этого процесса и предотвратить его, если возможно.
В настоящее время существует ряд вопросов, обсуждаемых врачами и исследователями касательно смерти:
- Можно ли отключить человека от аппарата искусственного поддержания жизнедеятельности без согласия родственников?
- Может ли человек умереть по собственной воле, если лично просит не принимать никаких мер, направленных на сохранность его жизни?
- Могут ли родственники или законные представители принимать решения касательно смерти, если человек без сознания, а лечение не помогает?
Люди верят, что смерть — это уничтожение сознания, а за ее порогом душа умершего переходит в иной мир. Но то, что происходит на самом деле, по сей день является загадкой для общества. Поэтому сегодня, как уже говорилось, остановимся на следующих вопросах:
- признаки биологической смерти: ранние и поздние;
- психологические аспекты;
- причины.
Когда сердечно-сосудистая система перестает действовать, нарушая транспортировку крови, то прекращает функционировать мозг, сердце, печень, почки и остальные органы. Это не происходит одновременно.
Мозг является первым органом, который теряет свои функции из-за отсутствия кровоснабжения. Через несколько секунд после того, как подача кислорода прекращается, человек теряет сознание. Далее заканчивает свою деятельность механизм обмена веществ. После 10 минут кислородного голодания клетки мозга погибают.
Выживание различных органов и клеток, исчисляемое в минутах:
- Мозг: 8–10.
- Сердце: 15–30.
- Печень: 30–35.
- Мышцы: от 2 до 8 часов.
- Сперма: от 10 до 83 часов.
Основные этапы и способы первой помощи
Перед тем как принять меры по оказанию первой помощи, надо быть уверенным в наступлении состояния временной смерти. Если все нижеперечисленные симптомы присутствуют, необходимо переходить к оказанию экстренной помощи. Следует убедиться в следующем:
- у пострадавшего отсутствует сознание;
- грудная клетка не совершает движений вдоха-выдоха;
- пульса нет, зрачки на свет не реагируют.
При наличии симптоматики клинической смерти, необходимо вызвать реанимационную бригаду скорой помощи. До приезда медиков, надо максимально поддерживать жизненные функции потерпевшего. Для этого следует нанести прекардиальный удар кулаком по груди в область сердца. Процедуру можно повторить 2-3 раза. Если состояние пострадавшего остается неизменным, тогда надо переходить к искусственной вентиляции легких (ИВЛ) и сердечно-легочной реанимации (СЛР).
СЛР делятся на два этапа: базовый и специализированный. Первый выполняется человеком, который находится рядом с пострадавшим. Второй – обученными медицинскими работниками на месте или в стационаре. Алгоритм действий выполнения первого этапа следующий:
- Уложить пострадавшего на ровную, твердую поверхность.
- Положить руку ему на лоб, слегка запрокинув голову. При этом подбородок выдвинется вперед.
- Одной рукой зажать пострадавшему нос, второй – вытянуть язык, попробовать задуть воздух рот в рот. Частота – около 12 вдыханий в минуту.
- Перейти к непрямому массажу сердца.
Для этого выступом ладони одной руки, надо надавить на область нижней трети грудины, а вторую руку положить сверху первой. Вдавливание грудной стенки производится на глубину 3-5 см, при этом частота не должна превышать 100 сокращений за минуту. Надавливание выполняется без сгибания локтей, т.е. прямое положение плеч над ладонями. Нельзя одновременно вдувать и сдавливать грудную клетку. Надо следить за тем, чтобы нос был плотно зажат, иначе легкие не получат необходимого количества кислорода. Если вдувание производится быстро, воздух попадет в желудок, провоцируя рвоту.

Продолжительность клинической смерти
Клиническая смерть – загадочное явление и редко случаются казуистические случаи, когда длительность этого состояния выходит за рамки. Сколько длится клиническая смерть? Средние цифры колеблются от 3 – до 6 минут, но если проводить реанимационные мероприятия, то период увеличивается, пониженная температура, тоже способствует тому, что необратимые явления в мозге наступают медленнее.
Самая долгая клиническая смерть
Максимальная продолжительность клинической смерти 5 – 6 минут, после чего происходит смерть мозга, но иногда возникают случаи, не вписывающиеся в официальные рамки и не поддающиеся логике. Таков случай норвежского рыбака, который упал за борт судна и пробыл в холодной воде несколько часов, его температура тела снизилась до 24°C, а сердце не билось 4 часа, но медики реанимировали горе-рыбака, и его здоровье восстановилось.
Первичные усилия при СЛР направлены на:
- компрессию груди;
- вдувание воздуха в легкие и вентиляцию;
- подготовку и введение лекарственных препаратов;
- установку и поддержание внутривенного доступа.
Протоколы и этапы сердечно-легочной реанимации (СЛР) В настоящее время согласно рекомендациям ERC выделяют алгоритмы базовых реанимационных мероприятий (BLS) для неспециалистов и спасателей и расширенных реанимационных мероприятий (ALS) для медицинских работников. После 8 лет у детей действуют взрослые протоколы.
- Реанимационные мероприятия немедленно начинает тот, кто первым оказался рядом с пострадавшим. Не следует тратить время на попытки поиска помощников, оставив умирающего без внимания. Сразу необходимо начать СЛР. Если реанимирующих двое, один из них начинает СЛР, а второй вызывает помощников и затем подключается к проведению СЛР.
- Реанимационные мероприятия оказывают на месте, где обнаружен пострадавший. Нельзя пытаться куда-либо его переносить.
- Массаж сердца проводят без предварительной дифференциальной диагностики механизмов прекращения кровообращения.
Для проведения СЛР используют реанимационный алфавит Петера Сафара. В этом комплексе выдержана последовательность действий реаниматолога, по их английскому названию обозначается соответствующими буквами.
A – Airway – обеспечение проходимости дыхательных путей.
B – Breathing – искусственная вентиляция легких (ИВЛ)
доступным способом, например при дыхании «рот в рот».
C – Circulation – обеспечение гемоциркуляции – непрямой массаж сердца.
D – Drugs – введение лекарственных средств. E – Electrocardiography – регистрация ЭКГ.
F – Fibrilation – проведение при необходимости
электрической дефибрилляции (кардиоверсия).
G – Gauging – оценка первичных результатов. H – Hypothermy – охлаждение головы.
I – Intensive care – проведение интенсивной терапии постреанимационных синдромов.
Элементарное поддержание жизни BLS (проводится немедицинским и медицинским персоналом).
Этап А (airwey) – обеспечение проходимости дыхательных путей.
Этап В (breathe) – искусственное дыхание. Этап С (circulacion) – наружный массаж сердца.
Согласно рекомендациям Европейского совета по сердечно-легочной реанимации наружный массаж сердца у взрослых предшествует ИВЛ и алгори трансформируется в «CAB».
Базовый комплекс реанимационных мероприятий (BLS)
БИОЛОГИЧЕСКАЯ СМЕРТЬ
Биологическая смерть наступает вслед за клинической и представляет собой необратимое состояние, когда оживление организма как целого уже невозможно.
Биологическая смерть представляет собой некротический процесс во всех тканях, начиная с нейронов коры головного мозга, некроз которых происходит в течение 1 часа после прекращения кровообращения, а затем в течение 2 часов происходит гибель клеток всех внутренних органов (некроз кожи наступает лишь через несколько часов, а иногда и суток).
- ДОСТОВЕРНЫЕ ПРИЗНАКИ БИОЛОГИЧЕСКОЙ СМЕРТИ
Достоверными признаками биологической смерти являются трупные пятна, трупное окоченение и трупное разложение.
Трупные пятна — это своеобразное сине-фиолетовое или багрово-фиолетовое окрашивание кожи за счет стенания и скопления крови в нижерасположенных участках тела. Они начинают формироваться через 2-4 часа после прекращения сердечной деятельности. Начальная стадия (гипостаз) — до 12-14 часов: пятна исчезают при надавливании, затем в течение нескольких секунд появляются вновь. Сформировавшиеся трупные* пятна при надавливании не исчезают.
Трупное окоченение — уплотнение и укорочение скелетных мышц, создающее препятствие для пассивных движений в суставах. Проявляется через 2-4 часа от момента остановки сердца, достигает максимума через сутки, разрешается через 3-4 суток.
Трупное разложение — наступает в поздние сроки, проявляется разложением и гниением тканей. Сроки разложения во многом определяются условиями внешней среды.
- КОНСТАТАЦИЯ БИОЛОГИЧЕСКОЙ СМЕРТИ
Факт наступления биологической смерти может устанавливаться врачом или фельдшером по наличию достоверных признаков, а до их сформирования — по совокупности следующих симптомов:
- отсутствие сердечной деятельности (нет пульса на крупных артериях, тоны сердца не выслушиваются, нет биоэлектрической активности сердца),
- время отсутствия сердечной деятельности достоверно больше 25 минут (в условиях нормотермии),
- отсутствие самостоятельного дыхания,
- максимальное расширение зрачков и отсутствие их реакции на свет,
- отсутствие роговичного рефлекса,
- наличие посмертного гипостаза в отлогих частях тела.
предыдущая
к содержанию
следующая
А так же в разделе «БИОЛОГИЧЕСКАЯ СМЕРТЬ »
- РЕАНИМАТОЛОГИЯ: ОСНОВНЫЕ ПОНЯТИЯ
- ОСНОВНЫЕ ПАРАМЕТРЫ ЖИЗНЕННО ВАЖНЫХ ФУНКЦИЙ
- ШОККЛАССИФИКАЦИЯ, ПАТОГЕНЕЗ
- ГИПОВОЛЕМИЧЕСКИЙ ШОК
- НАРУШЕНИЯ МИКРОЦИРКУЛЯЦИИ
- ШОКОВЫЕ ОРГАНЫ
- ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
- ТЕРМИНАЛЬНЫЕ СОСТОЯНИЯ
- СМЕРТЬ МОЗГА
- РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ
- НЕПРЯМОЙ (ЗАКРЫТЫЙ) МАССАЖ СЕРДЦА
- МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ПРИ БАЗОВОЙ РЕАНИМАЦИИ
- ОСНОВЫ СПЕЦИАЛИЗИРОВАННОЙ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ
- ПРОГНОЗ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ И ПОСТРЕАНИМАЦИОННАЯ БОЛЕЗНЬ
- ПРОБЛЕМЫ ЭВТАНАЗИИ
Статистические данные и причины
Основным фактором гибели человека в развивающихся странах являются инфекционные заболевания, в развитых — атеросклероз (болезнь сердца, инфаркт и инсульт), раковые патологии и другие.
Из 150 тыс. людей, умирающих по всему миру, примерно ⅔ погибают от старения. В развитых странах эта доля гораздо выше и составляет 90 %.
Причины биологической смерти:
- Курение. В 1910 году от него умерло более 100 миллионов человек.
- В развивающихся странах плохие санитарные условия и отсутствие доступа к современным медицинским технологиям повышают процент смертности от инфекционных заболеваний. Чаще всего люди умирают от туберкулеза, малярии, СПИДа.
- Эволюционная причина старения.
- Самоубийство.
- Автокатастрофа.
Как видите, причины смерти могут быть различными. И это далеко не весь перечень причин того, из-за чего умирают люди.
В странах с высоким уровнем дохода большинство населения доживает до 70-летнего возраста, преимущественно умирая из-за хронических заболеваний.
Признаки биологической смерти (ранние и поздние) проявляются после наступления клинической смерти. Они наступают сразу же после момента прекращения мозговой активности.
Основные правила проведения закрытого массажа сердца
- Больной должен находиться в горизонтальном положении на твердой основе (пол, функциональная кровать) для предупреждения возможности смещения его тела под усилением рук реаниматора.
- Зона приложения силы рук реанимирующего располагается на нижней трети грудины, по средней линии. Реанимирующий может находиться с любой стороны больного.
- Для проведения массажа кладут одну ладонь на другую и производят давление на грудину; руки массирующего должны быть выпрямленными в локтевых суставах и располагаються так, чтобы давление производило только запястье.
- Компрессия грудной клетки производится за счет тяжести туловища реанимирующего. Глубина прогиба грудной клетки должна составлять 5–6 см.
- Продолжительность одной компрессии грудной клетки – 0,5 с. Темп массажа – 100–120 массажных движений в минуту. В интервалах руки с грудины не снимают, пальцы остаются приподнятыми, руки полностью выпрямлены в локтевых суставах.
При проведении реанимационных мероприятий после двух быстрых нагнетений воздуха в легкие больного производится 30 компрессий грудной клетки, т. е. соотношение «вентиляция:массаж» равняется 2:30. Обязательным условием проведения массажа сердца является постоянный контроль его эффективности.
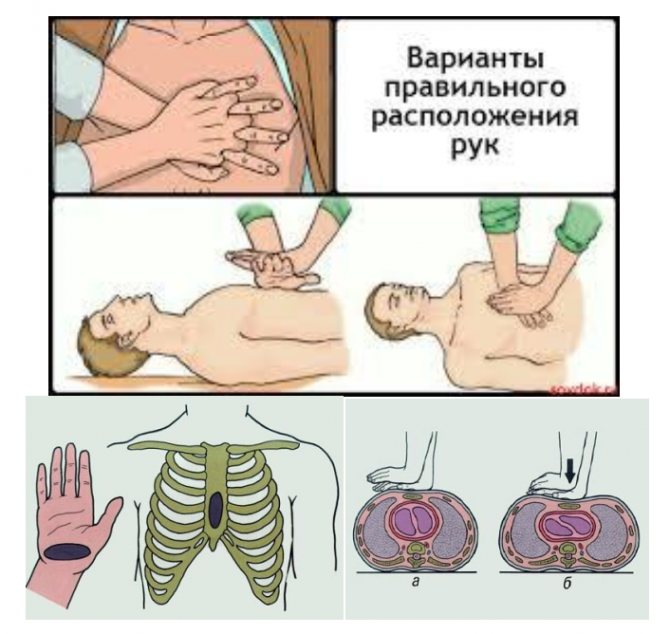
Рисунок 4 — Наружный массаж сердца
Пределы разворота
Большинство тканей и органов тела могут пережить клиническую смерть в течение значительных периодов времени. Кровообращение во всем теле ниже сердца может быть остановлено не менее чем на 30 минут, при этом ограничивающим фактором является повреждение спинного мозга. Отсоединенные конечности можно успешно восстановить после 6 часов отсутствия кровообращения при высоких температурах. Кости, сухожилия и кожа могут выжить от 8 до 12 часов.
Однако мозг накапливает ишемические повреждения быстрее, чем любой другой орган. Без специального лечения после возобновления кровообращения полное восстановление мозга после более чем 3-х минутной клинической смерти при нормальной температуре тела бывает редко. Обычно повреждение мозга или более поздняя смерть мозга наступает после более длительных периодов клинической смерти, даже если сердце перезапускается и кровообращение успешно восстанавливается. Таким образом, повреждение головного мозга является главным ограничивающим фактором для выздоровления после клинической смерти.
Хотя потеря функции происходит почти сразу, не существует определенной продолжительности клинической смерти, при которой нефункционирующий мозг явно умирает. Наиболее уязвимые клетки головного мозга, нейроны CA1 гиппокампа , получают смертельные повреждения всего за 10 минут без кислорода. Однако поврежденные клетки фактически умирают только через несколько часов после реанимации. Эту отсроченную смерть можно предотвратить in vitro простым медикаментозным лечением даже после 20 минут отсутствия кислорода. В других областях мозга жизнеспособные нейроны человека были восстановлены и выращены в культуре через несколько часов после клинической смерти. В настоящее время известно, что отказ мозга после клинической смерти происходит из-за сложной серии процессов, называемых реперфузионным повреждением, которые возникают после восстановления кровообращения, особенно процессов, которые мешают кровообращению в период восстановления. Контроль над этими процессами является предметом постоянных исследований.
В 1990 году пионер лаборатории реанимации Питер Сафар обнаружил, что снижение температуры тела на три градуса Цельсия после возобновления кровообращения может удвоить временное окно восстановления после клинической смерти без повреждения мозга с 5 минут до 10 минут. Этот метод индуцированной гипотермии начинает использоваться в медицине неотложной помощи. Сочетание умеренного снижения температуры тела, снижения концентрации клеток крови и повышения артериального давления после реанимации было признано особенно эффективным, позволяя восстанавливать собак после 12 минут клинической смерти при нормальной температуре тела и практически без травм головного мозга. Сообщается, что добавление протокола медикаментозного лечения позволяет выздоравливать собакам после 16 минут клинической смерти при нормальной температуре тела без длительного повреждения головного мозга. Одно лишь охлаждающее лечение позволило выздороветь после 17 минут клинической смерти при нормальной температуре, но с травмой головного мозга.
В лабораторных условиях при нормальной температуре тела самый длительный период клинической смерти кошки (после полной остановки кровообращения), выжившей с возможным восстановлением функции мозга, составляет один час.