Корь
Содержание:
Осложнения
Наиболее серьёзным осложнением является коревой энцефалит. Чаще всего возникает на 5-10 день заболевания. Острый энцефалит при кори, в отличии от других инфекций (грипп, ветряная оспа, краснуха), характеризуется большей распространенностью процесса, часто с вовлечением спинного мозга, корешков и нервных стволов, с развитием энцефаломиелита или энцефаломиелополирадикулоневрита.
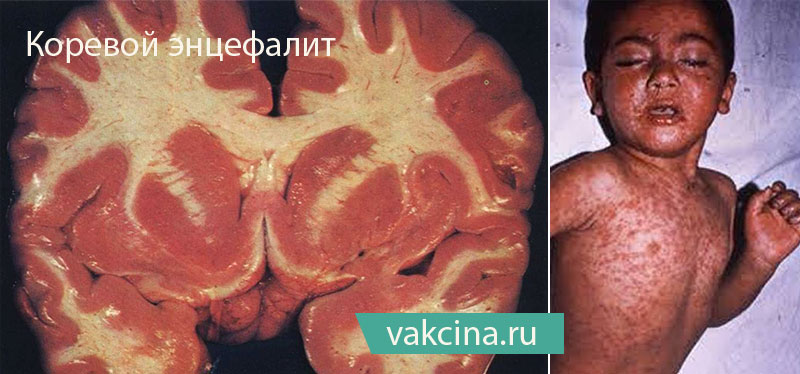
Начало энцефалита острое, часто внезапное, с повышения температуры тела и нарастания мозговой симптоматики (головная боль, рвота, нарушение сознания, появление клонико-тонических судорог). У части больных может возникнуть очаговая симптоматика (парезы, поражения зрительного или слухового нервов и др.). Также при кори возможно развитие серозного менингита.
По мнению некоторых исследователей при кори может возникнуть хроническая персистирующая инфекция центральной нервной системы – подострый склерозирующий панэнцефалит, который чаще всего развивается у подростков и людей молодого возраста. Для него характерны расстройства в виде эпилептического синдрома, нарушения походки, парезы, слепота, снижение интеллекта. Течение болезни 1-3 года, последствия неблагоприятные.
Диета при кори
Во время лечения кори нужно есть много фруктов и овощей. Разрешены мясные бульоны, овощные супы с крупами
Важно, чтобы еда была теплой, а не горячей или холодной – в противном случае будет усиливаться боль в горле. По этой же причине рекомендуется отдавать предпочтение жидким, полужидким и перетертым блюдам.
Чтобы укрепить иммунитет, нельзя забывать о продуктах, богатых белком. Из мяса можно готовить паровые котлеты, тефтели, паштеты. Творог следует есть в натуральном виде или делать из него запеканки с ягодными и фруктовыми начинками. Домашние йогурты, кефир, гречневую, пшенную и рисовую каши также желательно включить в рацион.
В список запрещенных при кори продуктов медики вносят:
- всю жирную и острую еду;
- жесткое и жилистое мясо;
- специи (горчица, хрен, черный и красный перец).
Раньше корью болели легче, чем в наше время?
Раньше корью болели также, как и сейчас, только чаще. Это была обычная детская инфекция, которую знали в каждом доме. Педиатры того времени считали саму корь не опасной болезнью, но очень боялись осложнений — прежде всего: пневмонии, туберкулеза и сифилиса, которые в те времена не умели лечить. Особенно тяжело болели малыши до 2–3 лет и дети, ослабленные хроническими болезнями и плохим питанием, что и сегодня подтверждается сводками ВОЗ.
После введения всеобщей вакцинации, корь перестала быть поголовной детской болезнью, соответственно и число умирающих ежегодно от кори многократно снизилось. Теперь корью болеют очень редко, но люди всех возрастов. Плюс — появились антибиотики для борьбы с осложнениями. Сам по себе вирус не стал страшнее или, наоборот, безобиднее. Просто теперь появилась вакцина, которая сильно облегчает жизнь.
Причины кори
 Касательно того, как передается вирус, заражение происходит воздушно-капельным путем, при этом важен непосредственный контакт здорового человека с больным. Передача вируса через предметы личной гигиены или третьих лиц практически исключена.
Касательно того, как передается вирус, заражение происходит воздушно-капельным путем, при этом важен непосредственный контакт здорового человека с больным. Передача вируса через предметы личной гигиены или третьих лиц практически исключена.
Это значит, что основной причиной заражения является именно контакт с больным, при котором вирус попадает в организм здорового человека. Иных причин нет, но существует ряд предрасполагающих факторов:
- Основным фактором является снижение защитных сил организма, пусть даже незначительное;
- Заражение в разы чаще происходит в зимний период, пору переохлаждений;
- Авитаминоз, особенно сказывается дефицит витамина А.
Самым светлым моментом является тот факт, что перенеся корь единожды, в организме человека на всю жизнь развивается стойкий иммунитет в болезни, то есть повторное заражение невозможно.
Эпидемиология
Корь — антропонозная убиквитарная инфекция. Единственным источником является больной человек (известны казуистические случаи заражения корью обезьяны при тесном контакте с больным человеком и наоборот). Вирус кори у заболевшего можно выделить из отделяемого со слизистых оболочек, из крови, ликвора, кала, мочи (с мочой он выделяется более длительно, чем из дыхательных путей).
Пациент заразен с последних дней инкубационного периода (2 дня), весь катаральный период (3-4 дня), период высыпания (3-4 дня). С 5 дня появления сыпи больной корью незаразен. Наиболее контагиозен больной в начальном (катаральном) периоде и в первый день появления сыпи.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. В окружающую среду вирус кори попадает при разговоре, кашле, чиханье и может распространяться с потоком воздуха на большие расстояния, в том числе по вентиляционной системе, коридорам и лестничным клеткам. Передача вируса через третье лицо, предметы обихода, игрушки, пищевые продукты практически невозможна, так как он малоустойчив во внешней среде.
У женщин, заболевших корью в конце беременности, возможно внутриутробное заражение плода. Восприимчивость человека к вирусу кори очень велика. Индекс контагиозности около 95-100%. Лица, ранее не болевшие корью и не привитые против нее, остаются восприимчивыми к кори в течение всей жизни. Чаще корью болеют неиммунные дети, реже — подростки 15-17 лет и лица старшего возраста. Кроме того, не исключены случаи заболевания корью у вакцинированных лиц. Корь у детей первых месяцев жизни наблюдается редко, что связано с трансплацентарным иммунитетом. Лица, переболевшие корью, приобретают стойкий пожизненный иммунитет.
Вирусоносительство при кори у здоровых лиц не установлено. При естественно протекающем эпидемическом процессе заболеваемость корью подвержена периодичности. Подъём заболеваемости наблюдался каждые 2-3 года, длительность межэпидемического периода не превышала 3 лет, что связано с накоплением неиммунных лиц. Максимальная заболеваемость корью приходится на зимне-весенний период, что в большей степени связано с концентрацией населения в помещениях, функционированием детских учреждений.
В последнее время заболеваемость корью стабилизировалась на спорадическом уровне благодаря эффективности вакцинации с использованием отечественной живой противокоревой вакцины. Это создает благоприятные перспективы для реализации национальной программы элиминации кори, что входит в общеевропейскую программу борьбы с корью.
Типичное и атипичное течение кори у детей и взрослых
Течение кори можно подразделить на два варианта: типичный и атипичный.
При типичном течении, особенно в период разгара болезни, диагностика кори у детей не представляет особых трудностей. В начальном периоде (катаральном периоде) до появления коревой экзантемы диагноз может быть поставлен по совокупности таких признаков как выраженный конъюнктивит с отеком нижнего века, катар верхних дыхательных путей, энантема. Надежным основанием для диагностики кори у детей служит выявление пятен Бельского—Филатова—Коплика.
Значительно сложнее диагностировать корь при атипичном течении болезни. Среди атипичных вариантов кори в первую очередь выделяют митигированную и абортивную корь.
Митигированная корь развивается у людей, иммунизированных против кори (активная или пассивная иммунизация) или ранее переболевших ею. Впрочем, последнее встречается чрезвычайно редко – у лиц, переболевших корью, как правило, остается стойкий пожизненный иммунитет.
От «классической» кори митигированную корь отличают:
Кроме того, экзантема при митигированной кори может иметь не нисходящую, а восходящую последовательность или возникнуть одновременно на голове, туловище и конечностях, а такой патогномонический признак как пятна Бельского-Филатова-Коплика вообще могут отсутствовать. Фактически, типичной остается только пятнисто-папулезная сыпь.
Абортивная корь начинается как типичная форма кори, но очень быстро прерывается (иногда 1-2 дня от начала болезни). Повышение температуры проходит буквально сразу после начала высыпаний, при этом сыпь на конечностях может не появиться.
К атипичному течению кори также относятся субклинические варианты развития заболевания, не имеющие типичных для кори внешних признаков и выявляющиеся только при серологическом исследовании парных сывороток крови. В этих случаях корь дифференциируют с краснухой, энтеровирусной экзантемой, инфекционной эритемой Розенберга, аллергической сыпью, инфекционным мононуклеозом.
В отдельный ряд можно выделить корь у взрослых, выявляемую у ранее не болевших и не привитых против кори лиц. Корь у взрослых обычно проходит несравненно тяжелее, чем корь у детей, и нередко имеет осложненное течение, в том числе бактериальной природы.
Осложнениями кори у детей и/или взрослых могут быть:
Наиболее тяжелыми осложнениями кори являются подострый склерозирующий панэнцефалит (ПСПЕ) – летальное заболевание, которое, к счастью, встречается крайне редко – и коревой энцефалит (вероятность его развития оценивается приблизительно как 0, 001%, или 1 случай на 1000 заболевших), оставляющий стойкие остаточные явления.
В сложных случаях для диагностики кори используются лабораторные методы. Например, в начальном периоде и в первые 2 дня после появления сыпи проводят определение многоядерных гигантских клеток в окрашенных мазках мокроты, носовой слизи или моче и/или выделение вируса кори на культуре клеток. Используют также серологические методы (РСК, РТГА, РИФ и др.), при которых диагностическим признаком заболевания считается нарастание титра в 4 раза и более, или выявление методом иммунофлюоресценции коревого антигена в эпителии дыхательных путей.
Лечение кори у детей и взрослых, в основном, является симптоматическим и осуществляется в домашних условиях. Госпитализации подлежат больные с тяжелыми формами кори и при наличии осложнений, поскольку в подавляющем большинстве случаев летальность при кори связана не с самим заболеванием, а с его осложнениями. Так, согласно статистическим данным, в Украине за период с 1992 по 2006 год от кори умерло 52 человека.
При неосложненных формах кори у детей и взрослых, основное внимание должно быть направлено на создание для больного соответствующих условий, которые обязательно включают постельный режим в течении всего периода лихорадки, частое проветривание и соответствующую диету (стол №13). Необходимо также учитывать, что после выздоровления у переболевших корью некоторое время сохраняется астеничность, поэтому они нуждаются в дополнительном поступлении витаминов, рациональном питании, увеличенном времени сна и регулярном пребывании на воздухе
В отсутствие специфического лечения кори у детей и/или взрослых, единственным рациональным подходом к борьбе с заболеванием является вакцинация.
Лечение кори
Не существует никакого специфического лечения против кори, противовирусные и антибактериальные препараты неэффективны при этом заболевании. Заболевание проходит самостоятельно, лечение состоит лишь в уменьшении симптомов и своевременном выявлении осложнений. Тем не менее, некоторые меры все же могут быть предприняты у лиц, имеющих высокий риск тяжелого и осложненного течения инфекции:
- Постконтактная иммунизация. Непривитые пациенты, включая младенцев, могут получить прививку от кори в течение 72 часов после контакта с больным человеком. В большинстве случаев это позволяет значительно смягчить тяжесть болезни и улучшить прогноз.
- Внутривенный иммуноглобулин. Беременные женщины, младенцы и люди с ослабленной иммунной системой (например, ВИЧ-инфицированные люди), которые были в контакте с инфицированным пациентом, но не могут получить живую вакцину – обычно получают инъекции иммуноглобулина. Этот препарат должен быть введен в течение шести дней после контакта с вирусом. Донорские антитела, содержащиеся в препарате, могут предотвратить корь или сделать симптомы болезни менее серьезными.
Лекарственные препараты
- Жаропонижающие. Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет!
- Антибиотики. Если во время кори развивается вторичное бактериальное осложнение, такое как пневмония или средний отит, Ваш врач может назначить антибактериальный препарат.
- Витамин А. Люди с низким уровнем витамина А, чаще всего, имеют более тяжелое течение кори. Назначение витамина A может уменьшить тяжесть кори. Обычно он вводится в большое дозе (200 000 международных единиц) в течение двух дней.
Изменение образа жизни и домашние средства
Если у Вас или у Вашего ребенка диагностирована корь, Вам следует быть в контакте с врачом, чтобы он мог наблюдать за течением болезни и следить за развитием осложнений. Кроме того, следующие советы помогут вам облегчить симптомы болезни:
- Отдыхайте. Соблюдайте постельный или полупостельный режим
- Пейте много воды, фруктовых соков и травяного чая, чтобы восполнить жидкость, потерянную при лихорадке и активном потоотделении
- Увлажняйте воздух в доме. Используйте для этого увлажнитель воздуха, или мокрые ткани.
- Дайте отдых глазам. Сохраняйте приглушенный свет в комнате или носите солнцезащитные очки. Как можно меньше читайте и смотрите на мониторы (компьютер, телефон и тд). Чтобы заполнить досуг, вы можете, например, слушать аудиокниги.
Возбудитель кори
Вирус кори представляет собой одну нитку РНК, свернутую в спираль. Ее окружает оболочка (капсид) из белков и липидов. А сверху этот организм покрыт еще одной защитной оболочкой с выростами, похожими на шипы. Вирус имеет правильную круглую форму и небольшие размеры 120-230 нм.
Свойства вируса кори:
- Поражает в основном клетки эпителия верхних дыхательных путей, что проявляется в воспалении конъюнктивы, горла, гортани, трахеи. Также корью поражаются клетки нервной системы. С этим связывают сильную интоксикацию, иногда судороги и потерю сознания, воспаление оболочек мозга (менингит). Страдает и слизистая оболочка кишечника, что вызывает расстройство пищеварения.
- Белковые частички оболочки вируса вызывают аллергическую реакцию, которая лежит в основе большинства симптомов болезни: пятна Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, сыпь на коже и слизистой неба.
- Снижение иммунитета, связывают с тем, что вирус поражает лимфоидную ткань и структуры мозга, которые отвечают за иммунные реакции.
- Вирус снижает активность макрофагов, которые считаются пожирателями бактерий и обеспечивают защиту от инфекций. В связи с этим 30% случаев заканчиваются бактериальными осложнениями (пневмониями, отитами, энцефалитами)
- Гемагглютинирующая активность вируса (склеивает эритроциты в хлопья) помогает лаборантам определить вирус кори в крови.
- Гемолитическая активность вируса (вызывает разрушение эритроцитов в крови и сопровождается выделением в кровь гемоглобина) также используется в лабораторной диагностике.
- Вирус вызывает образование многоядерных гигантских клеток. Они появляются в результате слияния соседних клеток в небных миндалинах, лимфатических узлах, слизистой оболочке дыхательных путей. Их функция – производить новые вирусы.
- Возбудитель кори повышает проницаемость капилляров. Через их стенку выходит жидкая составляющая крови, что вызывает насморк, влажный кашель, конъюнктивит, отек на поверхностных участках кожи.
- Полнокровие сосудов и повреждение вирусом их стенок, вызывает кровоизлияния на коже и в глазах.
- Проникая в клетку, вирус кори перестраивает ее таким образом, что она превращается в фабрику по производству новых вирусов. В клетке производятся спирали РНК и белковые оболочки для капсидов.
- Когда вирус попадает в окружающую среду, то гибнет довольно быстро. Он плохо переносит солнечный свет, УФ-облучение, высокие температуры, и любые кислоты и дезрастворы. Самостоятельно погибает через 2-3 часа, поэтому дезинфекцию при кори можно не проводить.
Источником заражения является больной человек. Он становится заразен уже в последние 2 дня инкубационного периода, когда еще нет признаков болезни. Вирус выделяется из организма до 4 дня высыпаний. То есть человек остается опасным для окружающих 7-10 дней. Вирус кори передается по воздуху воздушно-капельным путем, с каплями слюны и слизи, при кашле и разговоре.
Как вирус кори ведет себя в организме
Вирус попадает в организм здорового человека через слизистую оболочку дыхательных путей. А оттуда выходит в кровь, которая заносит его в лимфатические узлы и селезенку, где он активно размножается. Это происходит во время инкубационного периода, который длится 7-17 дней. Поле этого новое поколение вирусов второй раз выходит в кровь и рассеивается по организму. Они поражают кожу, конъюнктиву, слизистую оболочку полости рта, дыхательных путей, кишечника и ЦНС. Вирус кори размножается на отдельных островках, образуя воспалительные инфильтраты. На этих участках происходит разрастание клеток, при этом их оболочки растворяются, и образуются многоядерные клетки.
В России небывалая вспышка кори: так ли это?
Нет, пока все штатно. Официально заболеваемость корью равна 17,3 случая на 1 млн человек. Это в 50 раз меньше, чем на Украине, в 15 раз меньше, чем в Греции и в 2,5 раза меньше, чем во Франции. По ситуация с корью в нашей стране стабильная.
В 2016 году число заболевших корью в России было рекордно низким, а в последние два года постепенно растет, но это вполне нормально. Раньше вспышки кори наблюдались каждые 2–3 года. После поголовной вакцинации благополучные периоды удлинились до 8–10 лет, но за каждым из них закономерно следует пик заболеваемости. Почему так происходит, и что с этим делать — пока не известно!
Правила вакцинации по национальному календарю
Принимая решение о вакцинации, важно иметь в виду юридические нормы, принятые на территории Российской Федерации:
- прививка — добровольный выбор родителей. Наказания за отказ от нее не предусмотрено, однако стоит обдумать, чем чревато такое решение для благополучия как вашего ребенка, так и других малышей, которые могут однажды заразиться от него инфекционной болезнью;
- любая вакцинация проводится в медицинских организациях, имеющих допуск к этому типу процедур (речь идет не только о государственных поликлиниках, но и о частных центрах);
- прививку должен ставить медик, имеющий допуск к проведению вакцинации (врач, фельдшер или медицинская сестра);
- проведение вакцинации допустимо лишь препаратами, официально зарегистрированными в нашей стране;
- перед началом процедуры врач или медсестра обязаны разъяснить родителям ребенка положительные и отрицательные свойства прививки, возможные побочные эффекты и последствия отказа от вакцинопрофилактики;
- перед введением вакцины ребенка обязан осмотреть врач или фельдшер;
- если в один день ведется вакцинация сразу по нескольким направлениям, то прививки ставятся в разные участки тела, каждый раз — новым шприцем;
- за исключением ситуации, описанной выше, период между двумя вакцинациями от разных инфекций должен быть не менее 30-ти дней.
- При первой вакцинации на ребенка заводится Прививочный паспорт. Там указана информация о том, когда и какие вакцины вводились человеку.
- Вакцинация детям проводится только после письменного согласия родителей и законных представителей.
- Любой житель России может отказаться от прививки согласно ст. 5 Федерального закона № 157 и подтверждающий ее приказ Минздрава № 229. Вопреки распространенному мнению, детей без прививки примут в детский сад и в школу, это не обязательное условие приема в образовательное учреждение
- Все прививки, входящие в состав национального календаря, делают бесплатно в государственных муниципальных учреждениях. В детском саду и в школе вакцинация проходит бесплатно.
- Вакцинироваться можно также в частных медицинских клиниках, имеющих лицензию, но платно.
- Национальный календарь прививок — не точный документ. Участковый педиатр назначает вакцинацию согласно индивидуальному календарю прививок, который подстраивается под каждого ребенка.
Профилактика кори
Если кто-то в Вашей семье болеет корью, соблюдайте следующие меры предосторожности:
Изоляция. Поскольку корь является очень заразной за 4 дня до начала сыпи, и 4 дня после ее начала – больной человек должен находиться в максимальной изоляции в этот период времени
Никаких посещений, визитов и встреч.
Особенно важно изолировать непривитых людей от зараженного человека
Вакцинация и введение иммуноглобулина. Задайте своему семейному врачу вопросы о необходимости специфической экстренной защиты каждого члена семьи.
Предотвращение новых инфекций
Если Вы уже переболели корью ранее, то Ваш организм имеет пожизненный иммунитет, и Вы не можете заболеть во второй раз.
Для всех остальных людей введение вакцины имеет крайне важное профилактическое значение. Вакцинация формирует и сохраняет так называемый «коллективный иммунитет» против кори.
Как только коллективный иммунитет против кори ослабевает, начинает увеличиваться частота заболеваемости.
Как заражаются корью?
Источником инфекции является только больной человек, который выделяет вирус кори во внешнюю среду с последних 2 дней инкубационного периода до 4-го дня после высыпания. Передача инфекции происходит воздушно-капельным путем. Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. До введения в практику противокоревой вакцинации 95% детей переболевало корью в возрасте до 16 лет. После широкого применения противокоревых прививок заболеваемость корью значительно снизилась, однако заболеваемость корью сохранилась и в последние годы отмечается тенденция к росту. Для полной защиты от кори необходима иммунизация 94-97% детей до 15-месячного возраста. Это трудно осуществить даже в развитых странах. Наблюдаются вспышки кори и среди вакцинированных (67-70% всех вспышек). Большое число заболевших отмечается среди более старших возрастных групп (дети школьного возраста, подростки, военнослужащие, студенты и пр.). Это связано со значительным снижением иммунитета через 10-15 лет после иммунизации. Высока заболеваемость в странах Африки, корь здесь протекает особенно тяжело.
Воротами инфекции служит слизистая оболочка верхних дыхательных путей. Вирус размножается в эпителии респираторного тракта, а также в других эпителиальных клетках. При электронной микроскопии материала, взятого из пятен Филатова-Коплика и кожных высыпаний, обнаруживаются скопления вируса кори. С последних дней инкубации в течение 1-2 дней после появления сыпи вирус можно выделить из крови. Возбудитель гематогенно разносится по всему организму, фиксируется в органах ретикулоэндотелиальной системы, где размножается и накапливается. В конце инкубационного периода наблюдается вторая, более напряженная волна вирусемии. Возбудитель обладает выраженной эпителиотропностью и поражает кожные покровы, коньюктивы, слизистые оболочки респираторного тракта и ротовой полости (пятна Бельского-Филатова-Коплика). Вирус можно обнаружить также в слизистой оболочке трахеи, бронхов, иногда в моче. В отдельных случаях вирус может заноситься в головной мозг, обусловливая развитие специфического коревого энцефалита. В гиперплазированных лимфоидных тканях, в частности в лимфатических узлах, миндалинах, селезенке, вилочковой железе, можно обнаружить гигантские ретикулоэндотелиоциты (клетки Уортина-Финкельдея). Во многих лейкоцитах выявляются разрушенные хромосомы. Эпителий дыхательных путей может некротизироваться, что способствует наслоению вторичной бактериальной инфекции. С 3-го дня высыпания вирусемия резко снижается, а с 4-го дня вирус обычно не обнаруживается. С этого времени в крови начинают обнаруживаться вируснейтрализующие антитела.
При кори развивается специфическая аллергическая перестройка организма, сохраняющаяся длительное время. У привитых со временем резко снижаются титры антител к вирусу кори, тогда как аллергизация сохраняется длительно. Это обусловливает атипичное течение кори у привитых, заболевших спустя 5-7 лет после прививки. Имеются данные о связи вируса кори с так называемыми медленными инфекциями, протекающими с дегенеративными процессами в центральной нервной системе (хронические энцефалиты). В частности, у больных подострым склерозирующим панэнцефалитом находили высокие титры противокоревых антител. Однако в настоящее время из мозга умерших от подострого склерозирующего панэнцефалита выделено несколько штаммов вируса, которые по свойствам несколько отличались от вируса кори, а по антигенной структуре были ближе к вирусу чумы собак. Корь приводит к состоянию анергии, что проявляется в исчезновении аллергических реакций (на туберкулин, токсоплазмин и др.) у инфицированных лиц, а также в обострении хронических заболеваний (дизентерия, туберкулез и др.). Иммунодепрессия сохраняется несколько месяцев. Как установлено в странах Африки, в течение нескольких месяцев после вспышки кори заболеваемость и смертность среди детей, перенесших корь, в 10 раз больше по сравнению с детьми, которые не болели корью. С другой стороны, преморбидное состояние иммунной системы сказывается на клинической симптоматике и течении кори. Все более актуальной становится проблема кори у ВИЧ-инфицированных лиц.
Иммунитет после перенесенной естественной коревой инфекции стойкий. Повторные заболевания корью встречаются редко. Иммунитет после прививок более кратковременный (через 10 лет после прививки лишь у 36% вакцинированных сохраняются защитные титры антител).
Деятельность ВОЗ
В 2010 году Всемирная ассамблея здравоохранения установила три промежуточных цели в направлении будущей ликвидации кори, которые должны быть достигнуты в 2015 году:
- увеличить регулярный охват первой дозой корьсодержащей вакцины (КСВ1) до >90% на национальном уровне и до >80% в каждом районе;
- сократить и поддерживать ежегодную заболеваемость корью на уровне <5 случаев на миллион; и
- сократить оценочную смертность от кори на >95% по сравнению с оценкой 2000 года.
В 2012 году Ассамблея здравоохранения одобрила Глобальный план действий по вакцинации с целью ликвидации кори в четырех регионах ВОЗ к 2015 году и в пяти регионах к 2020 году.
В 2017 г. глобальные усилия по улучшению охвата вакцинацией привели к снижению смертности на 80%. За период 2000-2017 гг
при поддержке Инициативы по борьбе против кори и краснухи и ГАВИ, альянса по вакцинам, противокоревая вакцинация позволила предотвратить, по оценкам, 21,1 миллиона случаев смерти; большинство из них было предотвращено в Африканском регионе при поддержке Альянса ГАВИ.
Но если ослабить внимание, уделяемое этой проблеме, успехи, достигнутые ценой таких усилий, могут быть сведены на нет. Там, где дети не вакцинированы, возникают вспышки болезни
Из-за низкого уровня охвата на национальном уровне или в очагах болезни в 2017 г. во многих районах вспыхивали крупные вспышки кори с высокой смертностью. Принимая во внимание нынешние тенденции в области охвата противокоревой вакцинацией и заболеваемости, Стратегическая консультативная группа экспертов ВОЗ по иммунизации (СКГЭ) пришла к заключению, что элиминация кори подвергается большой угрозе и что болезнь вновь появилась в ряде стран, уже достигших элиминации или приблизившихся к ней.
ВОЗ продолжает укреплять глобальную лабораторную сеть для обеспечения своевременной диагностики кори и следить за международным распространением вирусов кори в целях применения более скоординированного странового подхода к проведению мероприятий по вакцинации и снижения смертности от этой предотвратимой с помощью вакцин болезни.
Профилактика кори
В России для создания активного иммунитета осуществляется плановая вакцинация против кори по графику Национального календаря прививок. Начальная вакцинация производится в возрасте один год, а последующая ревакцинация – в шесть лет.
| Детские болезни и методы их лечения | |
|---|---|
| Аллергология | Аллергический ринит • Крапивница • Непереносимость молочного белка • Отек Квинке • Поллиноз • Экссудативный диатез |
| Гастроэнтерология | Болезнь Крона • Диарея • Запор • Копрограмма • Римские Критерии III • Энкопрез • Язвенный колит |
| Дерматология | Атопический дерматит • Витилиго • Дерматит • Дисгидроз • Крапивница • Нейродермит • Пеленочный дерматит • Псориаз • Розовый лишай • Себорейный детский дерматит • Экзема • Эритема |
| Детские инфекции | Аутогенные инфекции • Ветряная оспа • Дифтерия • Иммунизация • Коклюш • Контагиозный моллюск • Корь • Краснуха • Паротит • Полиомиелит • Скарлатина |
| Детская хирургия | Вывих бедра • Грыжа • Столбняк |
| Неврология | Аутизм • Внутричерепная гипертензия • ДЦП • Энурез • ЭЭГ |
| Ортопедия | Косолапость • Кривошея |
| Оториноларингология | Аденоидит • Болезнь Меньера • Вазомоторный ринит • Гайморит • Лабиринтит • Ларингит • Ларингоскопия • Отит • Отоскопия • Мастоидит • Ринит • Риносинусит • Риноскопия • Снижение слуха у детей • Тонзиллит • Тонзиллор • Фарингит • Фарингоскопия |
| Офтальмология | Амблиопия • Конъюнктивит • Кератит • Косоглазие • Склерит • Увеит • Эписклерит |
| Педиатрия | Бактериологическое исследование кала • Бронхиальная астма • Глистная инвазия • Лактозная недостаточность • Недостаток витамина Д • Потница • Рахит • Синдром двигательных нарушений |
| Физиотерапия | Биоптрон • Дарсонвализация • Детский массаж • Камертон • Лазер Милта • Магнитная терапия • Парафинотерапия • УФО • Электрофорез |
Симптомы, клиническая картина кори
ВОЗ предложено стандартное определение заболевшего корью: «любой человек с температурой 38 °С и выше, пятнисто-папулёзной (не везикулярной) сыпью и хотя бы одним из следующих симптомов: кашель, насморк, конъюнктивит или любой другой человек, у которого медицинские работники подозревают корь».
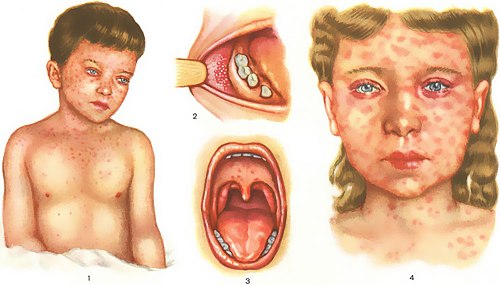
Периоды заболевания:
• инкубационный; • продромальный (катаральный); • период экзантемы (высыпания); • период пигментации.
Инкубационный период длится 9–11 дней. При профилактическом введении иммуноглобулина он может удлиниться до 15–21 дня, реже — дольше. Отдельные проявления болезни отмечаются со второй половины инкубационного периода (снижение массы тела заболевшего, отёчность нижнего века, гиперемия конъюнктив, субфебрилитет по вечерам, кашель, небольшой насморк).

Классификация кори
1. Реактивная корь. По тяжести: • Лёгкая. • Среднетяжёлая. • Тяжёлая. По типу: • Типичная. • Атипичная: — геморрагическая; — стёртая; — рудиментарная.
2. Митигированная корь (ослабленная, у детей, подвергавшихся серопрофилактике).
3. Корь у вакцинированных детей.
В продромальный период (продолжительность 2–4 сут у детей и 5–8 сут у взрослых) отчётливы симптомы респираторной инфекции: недомогание, кашель, насморк с обильными выделениями из носа, конъюнктивит со слёзотечением, лихорадка (до 40 °С), связанная со второй волной вирусемии. Незадолго до сыпи появляются пятна Филатова–Бельского–Коплика (голубовато-белые, диаметром 1–2 мм, с ярко-красной каймой), располагающиеся на слизистой оболочке щёк напротив вторых моляров. С появлением сыпи пятна тускнеют и вскоре пропадают. Слизистая щёк и поверхности губ воспалены, губы иногда краснеют. Иногда на лице, туловище и конечностях больного на 2–3-й день появляется сыпь в виде мелких пятнышек, сопровождающаяся зудом (так называемая продромальная сыпь).
В период высыпаний характерная красная незудящая пятнисто-папулёзная сыпь, она появляется на голове вдоль линии роста волос и за ушами, распространяется на лицо, туловище и конечности, в том числе на ладони и стопы, часто становясь сливной: В 1-е сутки элементы сыпи появляются на лице, шее; на 2-е сутки — на туловище, руках и бёдрах; на 3-и сутки сыпь захватывает голени и стопы, а на лице начинает бледнеть. Наиболее густо элементы сыпи расположены на лице, шее и верхней части туловища. Высыпания состоят из небольших папул (около 2 мм), окружены неправильной формы пятном диаметром более 10 мм. Элементы сыпи сливаются, обра- зуя сложные фигуры с фестончатыми краями, однако даже при самой густой сыпи можно обнаружить участки совершенно нормальной окраски кожи. В некоторых случаях на фоне коревой экзантемы можно заметить кровоизлияния (петехии).
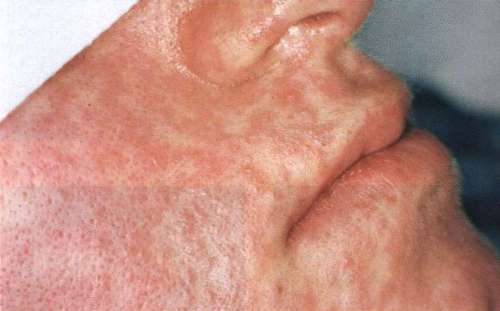
В период высыпания состояние больных наиболее тяжёлое. На 4-е сутки сыпь начинает бледнеть в том же порядке, в каком она появилась. Пигментация сохраняется 1–2 нед, отрубевидное шелушение на лице и туловище — 5–7 дней.
Температура нормализуется на 4–5-е сутки от начала высыпания. Более длительная лихорадка указывает на развитие осложнений.
Геморрагическая форма кори характеризуется выраженными симптомами интоксикации, поражением нервной системы с расстройством сознания и острой сердечно-сосудистой недостаточностью. Характерны множественные кровоизлияния в кожу и слизистые оболочки, гематурия; возможно развитие гемоколита.
Рудиментарная корь характеризуется тем, что все основные симптомы заболевания выражены слабо, а иногда отсутствуют.
Митигированная корь развивается у детей после введения в инкубационном периоде иммуноглобулина или других препаратов, содержащих антитела, а также у грудных детей, не утративших полностью антитела, полученные от матери трансплацентарно. Заболевание протекает при слабо выраженных симптомах интоксикации; укорачивается и нарушается этапность высыпаний.