Судороги
Содержание:
Причины, по которым немеет левая рука, и симптомы
Желание знать, почему немеет левая рука — естественное для любого человека, столкнувшегося с подобным явлением. Ни для кого не секрет, что оно нередко является клиническим проявлением серьёзных патологий ССС и нервной системы. Прежде всего его связывают с таким серьёзным патологическим состоянием, как инсульт правого полушария головного мозга, которое несёт в себе угрозу для жизни, но это далеко не единственная причина.
| Причина | Чем проявлена? |
|---|---|
|
Прединсультное состояние |
Левая рука болит и немеет в таком состоянии из-за временного нарушения кровообеспечения головного мозга. В этом случае наблюдается целый комплекс клинических проявлений — а именно:
|
|
Инфаркт миокарда |
Является одной из клинических форм ишемического заболевания сердца, характеризующегося ишемическим отмиранием участка миокарда вследствие дефицита его кровоснабжения. Онемение левой руки сопровождается ярко выраженной болевой симптоматикой, иррадиирущей в лопаточную область. Устранить его не удаётся даже за счёт приёма «Нитроглицерина». |
|
Приступ стенокардии |
|
|
Атеросклеротическое поражение |
Является хроническим патологическим состоянием артерий, сопровождающимся отложением холестерина в сосудах, приводящим к их деформациям и сужениям вплоть до закупорки. При поражении сосудов левой верхней конечности при нагрузке на неё, попытке поднять руку наблюдается слабость онемение и покалывание. |
|
Остеохондроз шейного или грудного отдела позвоночника |
Хроническое дегенеративно-дистрофическое заболевание, склонное к частым рецидивам, характеризующееся нарушениями кровоснабжения и иннервации руки. Болевая симптоматика охватывает область от плеча до кисти, сопровождается слабостью. |
|
Новообразование злокачественной этиологии |
Опухоль, локализующаяся в области спинного мозга по мере роста, давит на находящиеся поблизости сосуды и нервные окончания. В результате пациент ощущает боль и онемение в левой руке. |
|
Другие причины |
Бывает так, что левая рука немеет от локтя из-за воспалительных процессов, поразивших локтевой нерв, или:
|
Нарушения зрения, слуха, обоняния
Страдание нервной системы часто сопровождается нарушениями зрения (в т.ч. атрофией зрительного нерва), слуха и обоняния. Наша основная задача – диагностика и лечение причины, вызвавшей нарушение зрения, слуха и обоняния. Для лечения мы предложим вам, кроме лечения основного заболевания, еще и различного рода восстановительное лечение: препараты, способствующие регенерации и ремиелинизации, магнитная стимуляция, гимнастика и массаж.
Подробнее об исследовании зрительного нервного тракта.
Подробнее об исследовании слуховых нервов.
Нарушение работы органов чувств связано обычно с:
- Повреждением нервных проводящих путей, соединяющих органы чувств с соответствующими участками коры головного мозга, возможной атрофией зрительного нерва;
- Повреждением воспринимающих рецепторов (сетчатки глаза, обонятельных или слуховых рецепторов);
- Страданием участка коры головного мозга, ответственного за восприятие слуховых, зрительных или обонятельных ощущений.
Уточнить место повреждения связи органов чувств с мозгом нам помогает исследование вызванных потенциалов.
Особенности нарушения зрения (Атрофия зрительного нерва):
- Скотомы – видимые пятна, перемещающиеся вместе с взором. Обычно их появление связано с наличием каких-либо дефектов глазного яблока. Невидимое выпадение восприятия зрения в форме пятна характерно для заболевания зрительного нерва или сетчатки глаза. Типичны для ретробульбарного неврита (ретробульбарный неврит часто является дебютом рассеянного склероза). Атрофия зрительного нерва может привести к тяжелым последствиям.
- Гемианопсия – исчезновение половины поля зрения. Гемианопсия – симптом поражения перекреста зрительных нервов или зрительной коры головного мозга. Причиной такого нарушения зрения может быть рассеянный склероз, энцефаломиелит, нейроинфекции, опухолях головного мозга.
- Фотопсии – вспышки, искры или мерцание цветных пятен в поле зрения. Характерны для поражения коры головного мозга. Могут являться предвестником или атак мигрени.
- Преходящая слепота характерна для нарушения кровообращения в затылочных отделах головного мозга, где расположена зрительная кора головного мозга.
Особенности нарушения слуха:
- Нейросенсорная тугоухость – это снижение слуха, обусловленное недостаточной передачей нервных импульсов от воспринимающего аппарата уха к слуховой коре головного мозга. Причина – заболевание слухового нерва, проводящих путей или слуховой коры головного мозга. Это возможно при полинейропатии, нарушении кровообращения, рассеянном склерозе, энцефаломиелите, нейроинфекциях, опухолях головного мозга.
- Шум, звон, свист в ушах могут быть симптомом нарушения мозгового кровообращения, поражения слухового нерва, патологии височно-нижнечелюстного сустава, напряжения мышц в области основания черепа при заболевании шейного отдела позвоночника.
- Преходящая глухота – возможный признак нарушения кровообращения головного мозга или слухового нерва.
Особенности нарушения обоняния:
- Аносмия – снижение или отсутствие обоняния из-за поражения обонятельных рецепторов носа, проводящих путей или коры височной доли головного мозга.
- Ложное ощущение запаха, извращение запахов – вероятный признак страдания коры височной доли головного мозга, может быть одним из предвестников .
Мышечная спастичность. Напряжение мышц
Спастичность – это непроизвольное напряжение мышц конечностей из-за нарушения влияния нейронов головного мозга на нейроны спинного мозга. По этой причине клетки спинного мозга работают более автономно и повышают тонус мышц, которыми они управляют.
Причины и последствия спастичности
Причина спастичности – разрушение двигательных клеток головного мозга или их проводящих путей (аксонов), ведущих от головного мозга в спинной мозг.
Такое возможно при различных заболеваниях, например:
- рассеянный склероз,
- энцефаломиелит,
- Нейроинфекции,
- нарушение кровообращения,
- травмы и др.
Спастика в ногах при хождении без специальной обуви (стелек) может приводить к деформации и ущемлению нервов стоп.
Контрактуры, т.е. укорочение и дегенерация мышц, когда спастичность присутствует длительное время, приводят к фиксации суставов в нефизиологичномположении, препятствующем ходьбе и другим нормальным движениям. Подробнее о лечении контрактур…
Признаки спастичности
Признаки спастичности мышц ног:
- ощущение натянутости,
- быстрая утомляемость мышц ног,
- мышцы легко «забиваются» при физической нагрузке
- при спастичности мышц ног ходить легче на каблуках.
Признаки спастичности мышц рук. В легких случаях ощущается затруднение при разгибании пальцев и локтевого сустава. В тяжелых случаях одна или обе руки фиксируются в положении сгибания пальцев и суставов.
В восстановительном лечении хорошо зарекомендовали себя:
- инъекции препаратов ботулотоксина,
- транскраниальная магнитная стимуляция,
- гимнастика и массаж.
Симптомы синдрома беспокойных ног
У «болезни усталых ног» выделяют два основных симптома, тесно связанных между собой.
Первый и главный симптом – неприятные ощущения в поражённой области. Они проявляются в виде зуда, покалывания, сдавливания, распирания, мурашек или болезненного жара. Иногда также может возникать боль – тупая или интенсивная. Дискомфорт особенно сильно проявляется при сидении и лежании, а во время движения либо уменьшается, либо пропадает полностью.
С этим связан второй симптом: избыточная двигательная активность. Чтобы избавиться от неприятных ощущений, человек начинает ходить, поднимать руки, сгибать пальцы. Это может происходить осознанно или непроизвольно – последнее особенно распространено во время сна.
Почему сводит ноги?
Типичный совет, который дают тем, у кого сводит ноги, это «кушайте побольше бананов, вам просто не хватает калия». На самом деле причин этого явления может быть очень много.
- Недостаток витаминов группы B или магния. Такое часто случается во время беременности или при неправильно составленном рационе. Авитоминоз исправить легче всего — сдайте анализы и, если причина действительно в этом, пропейте курс витаминов. Или просто попробуйте скорректировать питание.
- Обезвоживание. Причина судорог может быть еще проще — вы просто недостаточно пьете. Попробуйте увеличить количество потребляемой жидкости и последите за реакцией организма.
- Сильные физические нагрузки. Спазмы для спортсменов — не редкость. Интенсивные и частые тренировки приводят к возникновению мышечной усталости, которая может привести к судорогам.
- Обувь на высоком каблуке. Если вы постоянно носите каблуки, то создаете дополнительную нагрузку на стопы и игры, что, соответственно, приводит к мышечной усталости.
- Варикоз и другие заболевания вен. Хроническая венозная недостаточность, тромбозы, варикоз, трофические язвы — все это может быть причиной судорог. Помощь могут специальные мази или операция.
- Неполадки в работе щитовидной железы. Если у вас генетическая предрасположенность, то стоит провериться у врача.
- Сахарный диабет. Если у вас резко сводит обе ноги, то это свидетельствует о падении уровня глюкозы в крови. Такое явление часто наблюдается при нелеченом сахарном диабете или неправильно терапии.
- Болезни сердечно-сосудистой системы. Дело в том, что кровообращение в таких случаях нарушается, сосуды становятся хрупкими, а значит и ноги начинает чаще сводить.
- Гормональный сбой. Еще судороги могут быть связаны с повышенной выработкой эстрогена. Другие симптомы — это сбитый менструальный цикл и проблемы с зачатием.
Куда обращаться, если немеет левая рука?
Если Вы столкнулись с подобной проблемой в Москве, обращайтесь в ЦЭЛТ. Наша клиника является многопрофильной, а это значит, что у нас работают врачи разных специальностей. Вы сможете получить профессиональную консультацию у терапевта, кардиолога или и по результатам исследований обратиться к ортопеду, хирургу или реабилитологу.
Диагностическое отделение нашей клиники оборудовано по последнему слову техники. Наши специалисты располагают широчайшими возможностями в плане точной постановки диагноза и выявления заболеваний на ранних стадиях их развития. У нас работают ведущие отечественные специалисты, врачи высшей категории, кандидаты и доктора наук, ведущие научную деятельность и имеющие многолетний опыт практической работы.
Узнать стоимость наших услуг можно перейдя на вкладку «Услуги и цены» данного раздела. Мы рекомендуем Вам уточнять цифры у наших операторов, связавшись с ними по телефону: +7 (495) 266 91 14. Так можно избежать любых недоразумений.
Что еще надо знать о спазмах в ногах?
Если спазмы у вас регулярно, то обязательно пройдите обследование! Вероятно, это сигнал серьезного заболевания, которое можно начать лечить на самом раннем этапе.
Старайтесь правильно и полноценно питаться, избавляйтесь от вредных привычек. Как правило, образ жизни напрямую влияет на наше состояние здоровья, что, в свою очередь, косвенно проявляется в мышечных спазмах.
Также людям, у которых наблюдается склонность к спазмам, не рекомендуется купаться в открытых водоемах. Особенно если вода очень холодная. Если на большой глубине ногу неожиданно сведет, это может привести к беде. Так что обязательно разминайтесь перед купанием.
Причины синдрома беспокойных ног
В зависимости от причины возникновения синдром беспокойных ног подразделяют на две крупные группы: идиопатический (первичный) и симптоматический (вторичный). Первичный тип СБН, встречающийся в большей половине случаев, возникает при генетической предрасположенности и обычно развивается до 30 лет.
К вторичному типу болезни Виллиса чаще всего приводят следующие состояния:
- Дефицит полезных веществ: железа, магния, витамина B12, тиамина, фолиевой кислоты;
- Эндокринные болезни: сахарный диабет, гипотиреоз, тиреотоксикоз, амилоидоз, порфирия;
- Патологии опорно-двигательного аппарата: ревматоидный артрит, поражения спинного мозга, миелит, шейная миелопатия, опухоли спины;
- Инфекции: гепатиты В и С, вирус герпеса, ВИЧ, цитомегаловирус, сифилис, эндокардит;
- Заболевания артерий и вен, поражающие нижние конечности.
Лечение и купирование боли
Первичная симптоматика каждого описанного заболевания идентичная, но это не означает, что лечение также будет одинаковым. После выявления первопричины аномалии назначается специфическая терапия, направленная на устранение источника заболевания.
Общими в восстановлении функциональности после МРТ тазобедренного сустава служат следующие рекомендации:
- снижение физической нагрузки с пораженной конечности, увеличение продолжительности отдыха;
- применение медикаментозной терапии, направленной на снятие воспаления, болевого синдрома, спазмов и регенерации хрящевых тканей, общее укрепление организма;
- воздействие на таз физиотерапевтическими способами (в ремиссионный период), посещение массажного кабинета и проведение курса лечебной гимнастики;
- решение вопроса о хирургическом вмешательстве, если в суставных полостях обнаружены гнойные или кровяные вкрапления, жидкости, злокачественные образования.
Во время основного лечения важно избавиться от изнуряющей боли, что поможет улучшить качество жизни и общее самочувствие. Стандартные анальгетики имеют место к применению, но приносят только временное облегчение
Для усиления эффекта рекомендуется ограничить физические нагрузки, помассировать больной участок приложить прохладный компресс, если причиной болезненности послужила травма. По рекомендации медика можно обратиться к нестероидным противовоспалительным препаратам.
Причины
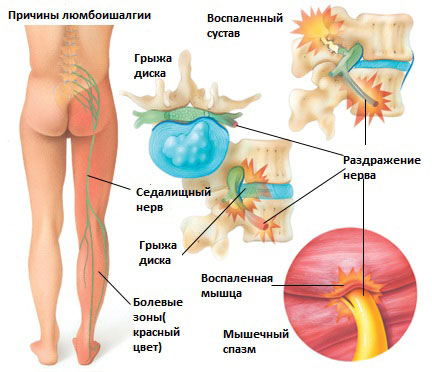
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Причины болезненности в тазобедренном суставе
Высокие нагрузки, оказываемые на естественные «шарниры» человеческого тела, приводят к развитию различных заболеваний. Последующим нарушениям способствуют как застарелые, так и недавно перенесенные травмы. Одной из распространенных аномалий выступает перелом или разрушение шейки бедра, сопредельного лобкового сочленения или крестцовой кости, которые можно распознать не только на рентгене, но и на МРТ. Тазобедренный сустав страдает при сильных ушибах, мышечных и связочных растяжениях.
В некоторых случаях происходит механическое стирание хрящевых волокон. Данной патологии подвержены лица, вынужденные заниматься тяжелым физическим трудом на профессиональном уровне, или занимающиеся спортом с высоким уровнем физического напряжения. Проблемы могут возникнуть и у лиц, обладающих врожденными аномалиями развития данного участка тела. Воспалительные процессы также приводят к поражению тканей и нервов.
Таз и его сопредельные сочленения страдают от системных и дегенеративных заболеваний. Костные волокна подвержены некрозу, если нарушается кровеносное питание отдела. Эндокринные сбои ведут к развитию суставных патологий, проявляющихся в следующих болезнях:
- Артриты, артрозы и коксартрозы – стирание и воспаление хрящевых прослоек и внешних поверхностей костей.
- Бурсит – воспаление в результате механического повреждения или внутреннего инфицирования суставной сумки, сопровождающееся сильным отеком и резкими болями.
- Тендинит – воспалительное раздражение связочного аппарата, охватывающего как суставные области таза, так и остальные участки ноги, вплоть до пальцев.
- Аномалии роста костей при врожденной предрасположенности и влиянии иных патологий.
- Иррадиация от близлежащих органов мочеполовой системы или ЖКТ.
- Опухолевые образования, оказывающие давление на нервные окончания.
При подозрениях на любое из указанных заболеваний назначается прицельное обследование, призвано дифференцировать патологии и выявить первопричину болезненного состояния.
Как лечить синдром беспокойных ног
При вторичном типе СБН нужно лечить заболевание, приводящее к неприятным симптомам. Если же у пациента первичный синдром Экбома, могут назначаться лекарственные препараты:
- Дофаминергические средства, стимулирующие выработку дофамина или поставляющие его в организм напрямую, что помогает снять дискомфорт;
- Седативные и снотворные лекарства, ускоряющие засыпание и повышающие крепкость сна;
- Антиконвульсанты, расслабляющие мышцы, снимающие мышечные судороги и уменьшающие выраженность неприятных ощущений;
- Опиоидные препараты, снижающие дискомфорт в состоянии покоя.
Медикаментозное лечение при синдроме беспокойных ног назначается только в случае, если симптомы сильно мешают пациенту и другие методы не работают.
Массаж при синдроме беспокойных ног
Ещё в 1945 году шведский невролог Карл-Аксель Экбом отметил, что тягостные ощущения при СБН сильнее выражены у больных с холодными стопами. Когда температура тела растёт, дискомфорт уменьшается. Возможно, именно с этим свойством связано навязчивое желание двигаться, возникающее у пациентов. При движении стимулируется кровообращение, тело согревается, и в результате состояние заметно улучшается.
При синдроме беспокойных ног рекомендованы многие прогревающие процедуры, но особенно хорошо зарекомендовал себя лёгкий массаж. Массажная процедура помогает размять и расслабить мышцы, нормализует кровообращение в прорабатываемой области, улучшает насыщение ткани кислородом и питательными веществами – в том числе калием, магнием и железом, недостаток которых может стать причиной судорог и спонтанных движений.
Массаж разогревает мышцы куда эффективнее, чем упражнения, ходьба или движение конечностями. К тому же, он способствует снятию стресса и расслаблению нервной системы, что помогает быстрее и крепче заснуть.
Массажные процедуры при болезни Виллиса могут быть ручными или аппаратными. Последний вариант значительно удобнее, ведь его можно применять непосредственно перед сном, лёжа в постели.
Что такое судороги ?
Судороги могут возникнуть в любой части тела, где есть мышцы. Но в этой статье мы обсудим почему сводит судорогой икроножные мышц ночью или днем, а также причины, лечение и профилактику этого состояния.
Сначала немного теории, чтобы каждый понимал, как и почему развиваются болезненные спазмы мышц. Мышцы имеют два состояния: расслабленное и сокращенное. Судорога это переход мышцы в сокращенное состояние. Мышцы расслаблены, когда все их волокна вытянуты. При выполнении мышцей работы, кальций поступает в мышечные клетки, а натрий выходит из клетки, что вызывает сокращение волокон, мышца натягивается и выполняет свою работу. Это не является проблемой в краткосрочной перспективе , когда мышца делает то, что должна делать. Но когда мышца остается сокращенной без выполнения работы возникает резкая и интенсивная боль.
Патологические причины
Причиной дискомфорта в икрах может стать и какое-либо заболевание или беременность. Например, спазмы мышц могут быть симптомом атеросклероза сосудов нижних конечностей, варикозного расширения вен, сахарного диабета, гормонального расстройства, цирроза печени, почечной недостаточности или дефицита витаминов В и D.
Кроме того, судороги могут возникать при приеме некоторых лекарств — диуретиков, статинов, стероидов, иммунодепрессантов и других. И в любом из этих случаев стоит проконсультироваться с лечащим врачом.
Ранее ИА «В городе N» рассказывало, как избавиться от тошноты.
По материалам дзен-канала «Все о спорте и медицине».
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Почему сводит судорогой икроножные мышцы ночью?
Прежде чем узнать о лечении судорог икроножных мышц ночью, поговорим об их причинах. Основным механизмом судорожного синдрома является уменьшение поступления кислорода в ткани. Когда работа мышц опережает приток крови и кислородное снабжение, мышцы сокращаются. Это не происходит при нормальном состоянии ног, даже при значительном напряжении. Но если кровоснабжение мышц ног скомпрометировано, а именно, наращиванием холестериновых бляшек в артериях, мышцы будет сводить спазмами .
Судороги икр во время упражнений или ходьбы называются хромотой, что свидетельствует о наличии заболеваний периферических артерий. Но такое состояние обычно характерно в активное время суток. Иногда во время зевания или потягивания могут развиться спазмы мышц живота! Во время же сна мышцы не выполняют никакой работы.
Почему же сводит судорогой икроножные мышцы ног ночью? В основном, причиной судорог в икроножных мышцах ночью является дисбаланс в организме.
Дисбаланс может проявляться за счёт нарушения водно-электролитного равновесия при сильном потоотделении при перегревании, высокой температуре тела, бесконтрольном употреблении мочегонных средств.
Отчего сводит ноги судорогой ночью? Последствия
- Представьте, что вы проснулись посреди ночи с внезапными, очень сильными судорогами в икроножных мышцах. Эта боль настолько интенсивная, что вы кричите и плачете.
- Ваши крики будят близкого человека, который находится поблизости.
- Судороги в стопах и голенях ночью способны полностью прогнать Ваш сон и вызвать бессонницу.
- Наутро Вы проснетесь с тянущими болями в ногах, которые нарушат Вашу трудоспособность и настроение, возможно, на весь день.
Так пациенты описывают свои симптомы при обращении за медицинской помощью. 50% взрослого населения испытывали такие неприятные ощущения. Давайте обсудим судороги икроножных мышц ночью, причины и лечение этого состояния более подробно.
Явные причины ночных судорог в икроножных мышцах часто отсутствуют. Болезненные сокращения в голенях, стопах и пальцах ног могут появляться и исчезать внезапно при незначительном напряжении мышцы. Вот основные жалобы, которые предъявляют пациенты страдающие судорогами ног по ночам: непроизвольные спазмы в мышцах голеней, возникающие на протяжении всей голени, включая стопу, внезапные, острые, длящиеся иногда по несколько минут, часто возникают во время ночного сна.
Медицине до сих пор не вполне ясно почему судорога сводит икры ног по ночам. Поэтому такие мышечные спазмы часто называют идиопатическими. Это означает, что у больного нет никакой видимой причины для возникновения подобного состояния. Тем не менее, наиболее частыми известными причинами для хронических судорог в ногах являются следующие:
- Диабет
- Обезвоживание
- Электролитный дисбаланс (например, недостаток фосфора , калия, натрия, магния )
- Проблемы с нервами ( у больных с болезнью Паркинсона или периферической нейропатией )
- Мышечная усталость ( вследствие высокой интенсивности тренировок , или изменения режима тренировки )
- Заболевания периферических сосудов
- Гемодиализ ( при почечной недостаточности )
- Стеноз в нижнем отделе позвоночника
- Венозная недостаточность (когда вены не могут полноценно качать кровь обратно к сердцу , в случае врожденного дефекта венозных клапанов )
- Беременность
- Лекарства с их побочными эффектами (противовоспалительные средства, ингаляторы, остеопороз, некоторые антидепрессанты, клоназепам , другие средства от бессонницы, химиотерапия и диуретики )
- Гипопаратиреоз.
Важно знать, страдаете ли вы от какого-либо из этих факторов риска, провоцирующих спазмы в икрах ног. Тогда вылечить заболевание будет намного проще
Если у вас отсутствуют причины для развития судорожного синдрома в ногах, то нужно идти несколько по другому пути. К сожалению, в настоящее время нет радикального лечения мышечных спазмов в ногах. В прошлом больным предлагали различные витаминные комплексы, употребление в пищу бананов и пр., но все эти рекомендации оказались неэффективными. Используемый ранее хинин сейчас запрещен в связи с его высокой токсичностью по сравнению с приносимой пользой.
Почему в возрасте за 50 судороги икроножных мышц учащаются?
В пожилом возрасте начинается перестройка обмена веществ из-за снижения гормонального фона. Это приводит к тому, что кальций “вымывается” из костных структур и мышечных клеток. Кальций – элемент , ответственный за сократительную стабильность мышц. Естественно, что при его внутриклеточном недостатке резко увеличивается риск появления судорожных спазмов. Поэтому ночные судороги ног у пожилого, причины, лечение преследуют одну цель восстановление кальциевого баланса. Как это сделать, читайте дальше.








