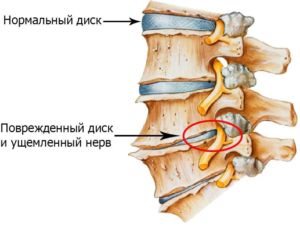
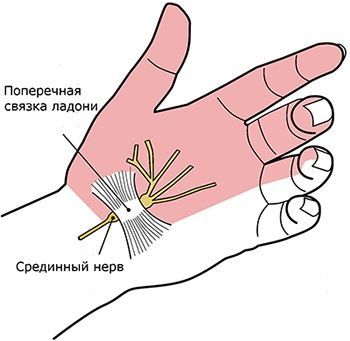
Синдром беспокойных ног (синдром витмака-экбома, синдром неутомимых ног, синдром беспокойных голеней)
Содержание:
1.Общие сведения
В современной истории не раз возникали панические настроения, – дополнительно раздуваемые и подпитываемые СМИ, – относительно «внезапно появившихся» смертельных инфекций, как правило, экзотических и нездорово-сенсационных. В действительности же ничего нового в этом плане не появляется: быстро прогрессирующие биомедицинские науки лишь вскрывают глубинные взаимосвязи между болезнями и их причинами, идентифицируют неизвестные ранее типы возбудителей и находят достоверное объяснение феноменам, которые еще вчера трактовались сугубо гипотетически. Типичным примером является болезнь Крейтцфельдта-Якоба, – тяжелое дегенеративное заболевание центральной нервной системы, давно известное и клинически описанное еще в начале ХХ века. Однако лишь к концу столетия удалось доказательно описать его этиопатогенез, который оказался в непосредственной связи с такими заболеваниями, как овечья почесуха, коровье бешенство и «загадочная» болезнь куру.
Многие помнят тот резонанс, который в 1980-е годы вызвало открытие прионных инфекций, увенчанное затем Нобелевской премией. Прионы – это особый, деформированный вид белка, способный в живой ткани превращать близкие по структуре белки в себе подобные, идентично деформированные. По сути, речь идет о самовоспроизводящемся биохимическом соединении, и это открытие действительно носит фундаментальный характер, если рассматривать его в контексте вопроса о возникновении жизни как таковой. Как и в отношении вирусов, до сих пор продолжаются дискуссии о том, считать ли прионы формой жизни или просто молекулярным феноменом. Так или иначе, доказано, что прионные заболевания могут передаваться и вызывать настоящие эпидемии (например, среди крупного рогатого скота). Установлено также, что прионы поражают преимущественно головной мозг, придавая его нейронным тканям нежизнеспособную губчатую структуру (отсюда один из синонимов – «спонгиоформная», т.е. подобная губке энцефалопатия), постепенно разрушая высшие мозговые функции и в итоге приводя к летальному исходу.
Что касается болезни куру, то это четко эндемичное, т.е. «привязанное» к конкретному региону прионное заболевание, одна из форм спонгиоформной энцефалопатии. Встречается оно (вернее, встречалось) в племенах языковой группы форе, населяющих высокогорные области Папуа – Новая Гвинея и веками практиковавших сложный ритуальный каннибализм, – центральной частью которого было поедание мозга умершего от куру соплеменника. Учитывая, что именно в мозгу к моменту смерти накапливается наивысшая концентрация прионных белков, вероятность распространения инфекции была практически стопроцентной, а заболеваемость, соответственно, весьма высокой. Самими племенами болезнь куру трактовалась, разумеется, в сугубо мистическом ключе, и только в середине ХХ века К.Гайдузек (в ином написании «Гайдушек», учитывая славянское происхождение) доказал инфекционный характер куру, за что был отмечен Нобелевским Комитетом. Интересно, что сам ученый до конца своих дней (он умер в 2008 году) так и не признал справедливость столь же высоко отмеченной белково-прионной теории, считая возбудителем куру некую «медленную» разновидность вирусов.
Заболеваемость куру с искоренением каннибализма устремилась к нулю, хотя отдельные спорадические случаи отмечались даже в последнее десятилетие – в связи с чрезвычайно продолжительным инкубационным периодом, который, по разным источникам, может достигать 30-50 лет. Что касается опасных для человека прионных инфекций вообще, то из-за сложностей прижизненной диагностики статистика крайне противоречива, недостоверна и, по мнению ряда ученых, существенно занижена.
Народные средства при борьбе с СБН
Средства народной медицины при СБН способны облегчить состояние. Но заниматься избыточным самолечением не нужно. Лучше индивидуально согласовать со специалистом.
Для улучшения сна применяются:
- Успокоительные травяные чаи. В их состав включают, к примеру, мяту, ромашку, мелиссу.
- Применяются настойки различных средств для растирания ног – настойки сабельника, золотого уса.
- Применение яблочного уксуса для растирания голени.
- Используются контрастные ванночки для нижних конечностей.
- Травяные ванны.
Рекомендаций в народной медицине множество. Например, если человек спит на боку, предлагается положить между ног подушку.
Также некоторым помогают упражнения:
Диагностика и лечение диссомнии
Диагностические исследования при диссомнии играют важную роль, поскольку позволяют установить причину расстройства сна. Комплексное обследование предусматривает проведения полисомнографии. Во время его проведения пациент спит, а специальные датчики, подключенные к его телу, позволяют оценить работу организма в этот период и выявить любые имеющиеся отклонения. Методика очень эффективна и позволяет точно определить причину диссомнии, отличить первичные нарушения, развивающиеся на фоне изменения активности головного мозга от вторичных, появляющихся вследствие заболевания и нарушений работы внутренних органов.
Ещё одна методика называется «исследование средней латентности сна». Её используются для того, чтобы выяснить причины сонливости и применяют при нарколепсии. В процессе задействовано 5 попыток засыпания в дневные часы, каждая из которых длится двадцать минут с интервалом в два часа.
Тактика лечения диссомнии напрямую зависит от причины, которая её вызвала. В случае, если это соматическая болезнь, усилия направляют на её излечение. В обязательном порядке проводится беседа с пациентами, им разъясняют правила здорового сна. Так, не рекомендуется:
- Ложится спать в возбуждённом состоянии;
- Спать днём;
- Делать перед сном физические упражнения;
- Кушать перед сном, пить кофе и крепкий чай;
- Спать в душном непроветриваемом помещении.
Наши врачи
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием

Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием

Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием

Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием

Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Пациентам с диссмонией рекомендуется ложится спать и просыпаться в одно и то же время. В случае, если не удаётся погрузиться в сон в течение получаса, лучше всего встать и заняться делами до тех пор, пока не появится сонливость. Хорошие результаты дают психотерапевтические и релаксирующие методики. Помимо этого, применяют медикаментозную терапию, однако, пациенту стоит помнить, что многие препараты имеют побочные эффекты и могут стать причиной нарушений утреннего сна, а также вызвать дневную сонливость.
В ЦЭЛТ работают ведущие отечественные специалисты, которые помогут Вам справиться с диссомнией и вернут Вас крепкий, здоровый сон!
- Эпилепсия
- Как распознать миастению? Все о диагностике и лечении
Неправильная диета
Помимо простых углеводов, сонливость могут вызывать и другие продукты, которые ухудшают качество сна и таким образом приводят к дневной сонливости. По словам невролога Екатерины Туровской, к ним относятся:
- алкоголь — крепкие алкогольные напитки нарушают структуру сна и являются одной из частых причин расстройств сна;
- много кофе и чая, как черного, так и зеленого. Эти напитки приводят к перевозбуждению нервной системы. В результате этого сначала возникают затруднения с засыпанием, а вскоре развивается и дневная сонливость;
- специи, острые продукты. Их употребление стоит ограничить в вечерний прием пищи, так как они тоже могут перевозбудить нервную систему.
- тяжелая пища на ужин. Она может привести к перегрузке желудочно-кишечного тракта. В ночное время желудок переваривает продукты очень медленно. Для осуществления качественного процесса работы ЖКТ, организму приходится прилагать много усилий.
- жирные продукты, тяжелые сорта мяса, к ним относятся баранина и свинина, которые были съедены перед работой. «Эти продукты находятся в ЖКТ от 3 до 4 часов. В течение всего этого времени основной приток крови приходится на органы пищеварения. Сконцентрироваться на выполнении важных задач в этот период практически невозможно».
«Влияние приема пищи на организм происходит на тонком уровне, — заключает Туровская. — Необязательно вникать и понимать эти процессы досконально. Главное — запомнить, что питание должно быть сбалансированным по составу, качеству и калорийности. И не забывать питаться в соответствии с биоритмами организма, сформировавшимися многие тысячелетия назад».
Комментарии врачей
Ольга Бейо, сомнолог клиники «Семейная»
Какая самая частая причина хронической сонливости, с которой вы сталкиваетесь?
Самая частая причина хронической сонливости недостаточный сон. На втором месте в моем опыте — синдром обструктивного апноэ сна средней и тяжелой степени.
Лаврищев Александр, врач-терапевт, ведущий специалист сети клиник «Семейная»
Может ли стресс стать причиной дневной сонливости?
Разумеется, может.
Стресс — это универсальный механизм развития многих болезней. При нем тело вырабатывает много кортизола — гормона надпочечников, который обладает стимулирующим действием на организм. В начальные стадии здорового стресса (эустресс) кортизол помогает мобилизоваться, придает сил, однако если воздействие провоцирующего фактора продолжается — это приводит к нездоровому стрессу (дистресс), при котором кортизол приводит к истощению иммунитета, воспалительным заболеваниям желудочно-кишечного тракта и нарушению работы надпочечников. Также кортизол влияет на активность центральной нервной системы, приводя к тому, что она труднее затормаживается — следовательно, человек хуже засыпает или поддерживает сон.
Екатерина Туровская, кандидат медицинских наук, невролог, врач-куратор медицинской компании BestDoctor
Какая самая частая причина хронической сонливости, с которой вы сталкиваетесь?
Чрезмерная дневная сонливость — это основная жалоба пациентов, наблюдаемых в клиниках сна. Она затрагивает до 12% населения.
К основным причинам дневной сонливости относятся: качественные или количественные нарушения сна, недостаточный ночной сон и заболевания нервной системы. Чаще всего в практике невролога встречаются случаи, когда сонливость вызывают тревожно-депрессивные состояния, хронические боли, последствия мигренозного приступа, сотрясения головного мозга, эпилептические припадки, острые и хронические нарушения мозгового кровоснабжения, дегенеративные заболевания, например, болезнь Альцгеймера и болезнь Паркинсона.
В современном мире негативное влияние на состояние дневного бодрствования оказывают интернет-зависимость, злоупотребление гаджетами.
Все чаще врачи сталкиваются с эмоциональным выгоранием на работе как с одной из причин сонливости. Наиболее подвержены эмоциональному выгоранию врачи (особенно реаниматологи, анестезиологи, хирурги, врачи скорой помощи), сотрудники МЧС, военные и работники в сфере IT. В ближайшее время эмоциональное выгорание ВОЗ планирует объявить отдельным диагнозом.
Утомляемость нервной системы напрямую зависит от информационного перегруза. Сильно влияют информационный шум, качество и количество информации. Многие знают, что информация негативного содержания быстрее истощает нервную систему. И, наоборот, позитивная информация может привести к ее наполнению.
Информационный шум – это поток ненужной информации, с которой мы сталкиваемся каждый день. Это кричащие баннеры, реклама по телевизору, яркие этикетки на баночках с кремом, шампунях и т. д, а также пестрые упаковки на продуктах.
Хроническая усталость и хроническая сонливость — это одно и то же или это разные симптомы?
Дневная сонливость и хроническая усталость — это два разных симптома. Они могут встречаться вместе, а могут возникать отдельно друг от друга. В основе дневной сонливости лежит нарушение работы такой структуры головного мозга, как ретикулярная формация. Именно она отвечает за восходящую активацию коры головного мозга. При недостаточном ее влиянии фаза бодрствования работает не в полной мере.
В основе хронической усталости лежит истощение ресурса нервной системы. Нервные клетки испытывают энергетический голод. Также имеет место дефицит активных медиаторов — серотонина, норадреналина, дофамина, ацетилхолина. Обмен веществ в клетках замедляется. Это проявляется общей слабостью и утомляемостью.
ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека
Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
IX. Лечение при СБН
Введение
Систематический обзор проведен в ответ на запрос общественности с целью обобщить доказательные данные в отношении эффективности и безопасности различных терапевтических вмешательств при СБН (restless legs syndrome — RLS). В обзоре не рассматриваются вопросы лечения других расстройств сна, таких как синдром периодических движений конечностей (periodic limb movement disorder). В обзор включены результаты 53 рандомизированных контролируемых испытаний (РКИ)3 и обсервационных исследований, опубликованные до июня 2012 г. Ссылки на все включенные исследования приведены в полной версии обзора (Wilt T.J. et al., 2012a; b).
Это резюме для клиницистов призвано предоставить информацию, необходимую для обсуждения с пациентом различных подходов к лечению и способствующую принятию обоснованных решений, учитывающих также ценности и предпочтения пациента. Вместе с тем представленные доказательства не следует рассматривать как клинические рекомендации или руководства.
Актуальность
СБН, или болезнь Уиллиса — Экбома (Willis — Ekbom disease) — неврологическое расстройство, характеризующееся неприятными ощущениями в ногах и непреодолимым побуждением двигать ими. Международной группой по изучению СБН (International RLS (IRLS) Study Group) установлены 4 эссенциальных диагностических критерия расстройства. Диагноз СБН устанавливается только при наличии всех 4 нижеперечисленных признаков:
1) непреодолимое побуждение к движению ногами, которое обычно сопровождается неприятными ощущениями в ногах;
2) неприятные ощущения в ногах или непреодолимое побуждение двигать ими возникают или усиливаются в состоянии покоя, например в положении лежа или сидя;
3) неприятные ощущения в ногах или непреодолимое побуждение двигать ими частично уменьшаются или полностью проходят при движениях, например при ходьбе, наклонах туловища, потягивании; облегчение длится по меньшей мере столько же, сколько и движение;
4) неприятные ощущения в ногах или непреодолимое побуждение двигать ими усиливаются вечером или ночью или могут наблюдаться только в вечернее или ночное время суток.
Картина расстройства варьирует в зависимости от частоты и тяжести симптомов. При оценке по шкале IRLS Rating Scale (включает 10 пунктов, суммарное количество баллов находится в диапазоне от 0 (отсутствие симптомов) до 40; прим. авт. — см. www.medicine.ox.ac.uk/bandolier/booth/RLS/RLSratingscale.pdf) различают СБН легкой степени тяжести (≤10 баллов), средней степени тяжести (11–20 баллов), тяжелый (21–30 баллов) и очень тяжелый (>30 баллов). При легкой степени тяжести неудобства небольшие, но тяжелый СБН негативно сказывается на работе, социальной активности и жизнедеятельности в целом. Обусловленные СБН депривация сна и усталость в дневное время — частые причины обращения пациентов за медицинской помощью. Тяжелый СБН — хроническое прогрессирующее расстройство, требующее продолжительного лечения.
В США распространенность СБН составляет 1,5–7,4% среди взрослых. Вариабельность показателя отражает различные подходы к диагностике расстройства, а также определению его частоты и тяжести. Этиология первичного СБН неизвестна; в качестве вторичного расстройство возможно при таких состояниях, как дефицит железа, терминальная стадия почечной недостаточности и беременность. Недостаток сна и его расстройства, такие как синдром ночного апноэ, могут усиливать проявления СБН.
Терапевтические опции при СБН включают нефармакологические и фармакологические подходы. К первым относят применение устройств для пневматической компрессии, светолечение с использованием излучения ближнего инфракрасного диапазона, выполнение физических упражнений с сопротивлением для нижней части тела и применение препаратов растительного происхождения. Основные классы фармакологических средств, применяемых при лечении СБН, представлены в табл. 2. Выбор препарата зависит от частоты и тяжести симптомов.
Таблица 2 Фармакологические вмешательства, рассматриваемые в систематическом обзоре*
| Лекарственные средства | INN | Одобрен FDA для применения при СБН |
| Допаминергические препараты | Леводопа | Нет |
| Ропинирол | Да | |
| Прамипексол | Да | |
| Ротиготин пластырь | Да | |
| Антиконвульсанты (лиганды альфа2-дельта (α2δ)-субъединицы потенциалзависимых кальциевых каналов в центральной нервной системе) | Габапентина энакарбил | Да |
| Габапентин | Нет | |
| Прегабалин | Нет | |
| Препараты железа | Большое количество наименований | Нет |
2.Причины хронической боли и факторы риска
Хроническая боль не является следствием самовнушения или симуляцией. Она так же реальна, как любая сигнальная боль. Нередко даже сложно выявить определённую цикличность или связь развития приступа хронической боли с какими-либо факторами или событиями. Изначально боль в той или иной части тела может быть сопряжена с определённым заболеванием. В норме она должна быть ограничена во времени периодом выздоровления. Если же она продолжает проявляться и после излечения, то стоит говорить о развитии хронической боли психогенного характера. В группе риска по этому явлению находятся пациенты, страдающие следующими заболеваниями:
- депрессия;
- астения;
- психозы, бредовые состояния, шизофрения;
- наркомания и алкоголизм;
- истерический тип личности.
Хотя в этом списке мы видим достаточно тяжёлые диагнозы, риск столкнуться с хронической болью имеет каждый. Например, хроническая головная боль весьма распространена как обособленное явление, не связанное с какими-либо органическими нарушениями. Склонность к развитию синдрома хронической боли показывают люди, находящиеся в рамках определённых условий, таких как:
- тяжёлый непроходящий стресс (например, потеря близкого человека);
- высокая степень ответственности;
- тяжёлые условия труда или неинтересная работа;
- затянувшийся конфликт;
- подсознательное желание избегать участия в чём-либо;
- социальная или психологическая зависимость от другого человека.
Кроме того, частой причиной хронификации боли является само ожидание нового болевого приступа при наличии какого-либо заболевания, особенно опасного или несущего риск инвалидизации.
3.Симптоматика, диагностика
Куру является одной из форм, – или, по крайней мере, ближайшим аналогом, – болезни Крейтцфельдта-Якоба, т.н. «новый тип» которой, в свою очередь, развивается при потреблении пораженной коровьим бешенством говядины. Симптоматика куру (в переводе с языка форе это слово означает нечто вроде «дрожь от испуга») многообразна и, на начальном этапе, представлена преимущественно двигательными нарушениями в виде мозжечкового синдрома: тремором, нарушениями координации, атаксией, судорогами, непроизвольной мимикой и моторикой глазных яблок (нистагм, косоглазие). Затем на первый план выходит симптоматика грубого тотального органического поражения ЦНС: тяжелые когнитивные расстройства, выпадение высших психических функций, деменция, личностная, аффективная и поведенческая деградация. В терминальной стадии больные утрачивают двигательную активность, – вплоть до полной неподвижности, – а также сфинктерный контроль и базисные рефлексы (жевательный, глотательный и т.д.), приходят к вегетативному статусу и погибают.
До настоящего времени губчатая энцефалопатия, в т.ч. куру, могла быть диагностирована только посмертно – патоморфологическим анализом вещества головного мозга. Даже самые совершенные инструментальные методы в данном случае не являются эффективными и информативными, что крайне затрудняет исследовательский процесс и, в частности, эпидемиологический мониторинг. Лишь в последние несколько лет в серьезных специализированных источниках стали появляться сообщения об успешных экспериментах по контрастному окрашиванию пораженной ткани, выявлению специфических антител к прионам и пр., что дает обоснованную надежду на скорое решение проблемы прижизненной диагностики.
Недосып
Постоянную сонливость могут вызывать разные заболевания, однако, по данным американских исследователей, самая частая ее причина — обычный недосып .
Здоровым людям нужно спать 7–9 часов каждую ночь, иначе им будет очень сложно оставаться бодрыми и энергичными весь день. Часто недосыпание и дневная сонливость возникают, когда человек не может выделить достаточно времени для сна — ложится слишком поздно или встает слишком рано.
Если такое происходит постоянно, у человека может развиться синдром недостаточного сна — тяжелое расстройство, которое приводит к нарушению мышления и внимательности, ухудшает работу мозга, иммунной и репродуктивной систем, повышает риск развития диабета и сердечно-сосудистых заболеваний .
«Недостаток сна является наиболее частой и легко игнорируемой причиной чрезмерной дневной сонливости», — рассказывает Ольга Бейо. По ее словам, к группам повышенного риска относятся:
- сменные рабочие, у которых со временем постепенно накапливается дефицит сна;
- лица с недостаточностью сна из-за работы в нескольких местах, плохой гигиены сна и семейных обязательств, таких как уход за детьми и старшими членами семьи;
- пациенты с хроническим болевым синдромом;
- госпитализированные пациенты (плохой сон в стационаре).
Помимо продолжительности сна, важно его качество. Нередко от недосыпа страдают люди, которые спят достаточное количество времени, однако хорошо выспаться им мешает шум, свет, неподходящая температура или неудобная кровать
«Цикл сна поддерживает гормон мелатонин, — рассказывает Александр Лаврищев
— Он вырабатывается в полной темноте, поэтому для здорового сна важно, чтобы вы спали в как можно более затемненном помещении. Поэтому сон в спальне с плохими шторами или включенным телевизором не может быть нормальным»
Диагностика
Специфических тестов на RLS не существует, но используются неспецифические лабораторные тесты, чтобы исключить другие причины, такие как дефицит витаминов. Для подтверждения диагноза используются пять симптомов:
- Сильное желание пошевелить конечностями, обычно связанное с неприятными или дискомфортными ощущениями.
- Оно начинается или ухудшается во время бездействия или отдыха.
- Он улучшается или исчезает (по крайней мере, временно) по мере активности.
- Ухудшается вечером или ночью.
- Эти симптомы не вызваны каким-либо заболеванием или поведением.
Эти симптомы не являются существенными, как перечисленные выше, но часто возникают у пациентов с СБН:
- генетический компонент или семейный анамнез с СБН
- хороший ответ на дофаминергическую терапию
- периодические движения ног в течение дня или сна
- наиболее сильно страдают люди среднего и старшего возраста
- наблюдаются другие нарушения сна
- снижение запасов железа может быть фактором риска и должно быть оценено
Согласно Международной классификации нарушений сна (ICSD-3), основные симптомы должны быть связаны с нарушением или нарушением сна, чтобы подтвердить диагноз RLS. Согласно этой классификации, симптомы СБН должны начинаться или усиливаться при бездействии, уменьшаться при движении, должны происходить исключительно или в основном вечером и ночью, не быть вызваны другими медицинскими или поведенческими условиями и должны ухудшать качество жизни. . Обычно поражаются обе ноги, но в некоторых случаях наблюдается асимметрия.
Дифференциальная диагностика
Наиболее распространенные состояния, которые следует дифференцировать с помощью RLS, включают судороги ног, позиционный дискомфорт, локальную травму ноги, артрит, отек ног, венозный застой, периферическую невропатию, радикулопатию, привычное постукивание ногой / раскачивание ног, беспокойство, миалгию и лекарственную акатизию. .
Болезнь периферических артерий и артрит также могут вызывать боль в ногах, но обычно она усиливается при движении.
Менее распространены состояния дифференциальной диагностики, включающие миелопатию, миопатию, сосудистую или нейрогенную хромоту, гипотензивную акатизию, ортостатический тремор, болезненные ощущения в ногах и подвижные пальцы ног.
Как долго длится синдром беспокойных ног?
Симптомы первичного или идиопатического СБН обычно ухудшаются с течением времени, но для некоторых людей недели или месяцы могут проходить без каких-либо симптомов. Если синдром беспокойных ног проистекает из состояния, болезни, беременности или употребления препаратов, он может исчезнуть, как только причина была устранена.
Беременность и синдром беспокойных ног
Синдром беспокойных ног может создавать проблемы для женщин во время беременности.
Женщины, у которых уже есть СБН, могут обнаружить, что симптомы ухудшаются во время беременности. Однако, беременность сама по себе может привести к СБН. Симптомы, как правило, ухудшаются по мере течения беременности и особенно часто встречаются в третьем триместре.
Причина увеличения частоты синдрома беспокойных ног во время беременности неизвестна, но считается, что это связано со следующими факторами:
- низкий уровень минералов или витаминов, таких как железо и фолиевая кислота
- лишение сна в результате изменений в теле и дискомфорта
- гормональные изменения
- повышенная чувствительность
Это состояние не было широко исследовано во время беременности. Однако некоторые лекарственные препараты, используемые вне беременности, такие как ротиготин и габапентин, не были должным образом протестированны для безопасного использования у беременных женщин.
Поведенческое лечение, такое как мягкие физические упражнения и здоровый образ жизни, часто рекомендуются как лечение первой линии для женщин во время беременности.
Если уровень железа низкий и считается причиной синдрома беспокойных ног, пероральные добавки железа безопасны и назначаются во время беременности. В тяжелых случаях более высокие концентрации могут вводиться внутривенно через капельницу.
Если подозревается другая причина, которая может потребовать медикаментозного лечения, и вышеуказанные методы лечения не имеют желаемого эффекта, препараты должны назначаться при минимально возможной дозировке для снижения риска.
Лечение синдрома беспокойных ног
Теплые ванны — это простое домашнее средство, которое может помочь облегчить симптомы.
Если человек не может справиться с симптомами СБН, ему могут назначаться лекарства.
Медикаментозное лечение
Лекарство будет зависеть от человека, но может включать:
- Железо. Добавки железа могут помочь людям с низким уровнем железа. Это, в свою очередь, может помочь улучшить симптомы.
- Агонисты Альфа 2: они могут помочь в случаях первичного синдрома беспокойных ног, но они не будут влиять на периодические движения конечностей во время сна.
- Обезболивающие: Ибупрофен, нестероидный противовоспалительный препарат, может помочь с легкими симптомами.
- Противосудорожные средства: они лечат боль, мышечные спазмы, нейропатию и дневные симптомы. Нейронтин, или габапентин, являются популярными противосудорожными средствами.
- Бензодиазепины: это успокоительные лекарства, которые помогают людям с постоянными и мягкими симптомами спать, несмотря на симптомы СБН. Примерами являются темазепам, альпразолам, клоназепам.
- Допаминергические средства: эти препараты повышают уровень дофамина, нейротрансмиттера, в мозге. Они могут лечить неприятные ощущения в ногах, связанные с синдромом беспокойных ног. Леводопа и карбидопа являются распространенными дофаминергическими препаратами.
- Агонисты дофамина: они также повышают уровень дофамина в головном мозге и лечат неприятные ощущения в ногах. Они могут вызывать побочные эффекты у пожилых пациентов, хотя некоторые сообщают о больше побочных эффектов от леводопы.
- Опиаты: Лечат боль и могут уменьшить симптомы СБН. Врачи могут предписывать их, когда другие лекарства оказались неэффективными. Кодеин и пропоксифен являются опиатами с низкими дозировками, тогда как оксикодона гидрохлорид, метадона гидрохлорид и леврафанола тартрат являются обычными опиатами с высокой дозировкой.
Препараты для лечения болезни Паркинсона и эпилепсии иногда используются для СБН, так как они могут уменьшить непроизвольные движения.
Если определенные заболевания являются причиной синдрома беспокойных ног и они лечатся, СБН может проходить или улучшаться. Это часто случается с дефицитом железа и периферической нейропатией.
Существует два основных типа синдрома беспокойных ног:
Прогноз
Симптомы RLS могут постепенно ухудшаться с возрастом, хотя и медленнее у людей с идиопатической формой RLS, чем у людей, которые также имеют сопутствующее заболевание. Современные методы лечения могут контролировать заболевание, сводя к минимуму симптомы и увеличивая периоды спокойного сна. Кроме того, у некоторых людей бывают ремиссии — периоды, когда симптомы уменьшаются или исчезают на несколько дней, недель или месяцев, хотя симптомы обычно в конечном итоге появляются снова. Диагноз RLS не указывает и не предвещает другого неврологического заболевания, такого как болезнь Паркинсона . Симптомы RLS могут со временем ухудшаться, когда для лечения используются препараты, связанные с дофамином , эффект, называемый «усилением», который может отражать симптомы, возникающие в течение дня, и влиять на движения всех конечностей. Лекарства от RLS нет.