Кожная красная волчанка
Содержание:
Наиболее распространенные урологические патологии
Патологии мочеполовой системы диагностируют у каждого третьего ребенка в мире. Детские урологи чаще всего занимаются лечением врожденных патологий мочевыделительной системы и наружных половых органов. Большинство врожденных заболеваний поддается хирургической коррекции, и чем раньше была проведена операция, тем более успешной она будет.
 Причиной развития различных осложнений урологических патологий у детей чаще всего является несвоевременное обращение к специалисту, поэтому родители должны внимательно следить за состоянием ребенка и при малейших нарушениях обращаться за квалифицированной помощью.
Причиной развития различных осложнений урологических патологий у детей чаще всего является несвоевременное обращение к специалисту, поэтому родители должны внимательно следить за состоянием ребенка и при малейших нарушениях обращаться за квалифицированной помощью.
Неправильная гигиена полового члена мальчика может привести к баланопоститу – воспалению крайней плоти, которая возникает при скоплении под крайней плотью остатков мочи и смегмы. Симптомы болезни – покраснение, припухлость, возможны гнойные выделения из полового члена.
Другой распространенной патологией является водянка яичка или гидроцеле (скопление жидкости в оболочке органа). Она может возникнуть вследствие сдавливания яичек в процессе родов (водянка новорожденных) и пройти самостоятельно в течение месяца. Если этого не происходит, и мошонка продолжает периодически увеличивается в размерах, то необходима хирургическая операция.
Варикоцеле – это варикозное расширение вен яичка и семенного канатика. Возникает данная патология у мальчиков в возрасте 12–14 лет и бывает следствием гормональной перестройки организма.
У здорового доношенного мальчика яички опускаются в мошонку сразу после рождения, если этого не происходит, то речь идет о патологии и довольно распространенном заболевании среди младенцев мужского пола – крипторхизме (неопущении яичек в мошонку). Если спустя первый год жизни яички не опустились в мошонку, их возвращают на место хирургическим путем.
Воспалительное заболевание головки полового члена или баланит возникает при нарушении правил гигиены, ношении тесного и неудобного белья, которое сдавливает и натирает головку полового члена, иногда причиной становится инфекция.
Патологическое сужение крайней плоти, при котором головка полностью не открывается или ее открытие сопровождается сильной болью, называется фимозом. Осложнением заболевания является парафимоз, при котором крайняя плоть ущемляет головку. Заболевание сопровождается режущей болью, посинением и отеком головки. В этом случае показана срочная операция.
Любая урологическая патология при ранней диагностике хорошо поддается лечению и не вызывает серьезных нарушений в состоянии здоровья мальчика. Не менее важна профилактика заболеваний мочеполовой системы – правильная гигиена, регулярная двигательная активность, качественное лечение инфекционных и воспалительных заболеваний, ношение свободной одежды.
С любыми патологиями урологического профиля у детей обращайтесь к специалистам медицинских центров «Гайде». Наши врачи урологи проведут прием максимально тактично и аккуратно, чтобы у ребенка не осталось неприятный впечатлений.
Для качественного обследования детей используется новейшее лабораторное, эндоскопическое, уродинамическое, ультразвуковое, функциональное и рентгеновское оборудование. Специалисты клиники имеют огромный опыт лечения пороков развития и заболеваний мочевыводящей системы, с использованием современных консервативных и хирургических методов. Записаться на консультацию можно по телефонам на сайте.
Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
Уважаемая Наталья! Для хорошего лечения венозной экземы нижних конечностей в Москве необходимо обратиться к грамотному специалисту, флебологу. Доктор проведёт подробную диагностику, включающую ультразвуковое исследование. Только после этого можно говорить о современном лечении. Лучшим решением будет найти хороший городской флебологический центр, где ультразвук выполнит сам флеболог.
Уважаемая Екатерина! В Москве хорошее современное, отвечающее европейским стандартам, лечение венозной экземы включает инновационные технологии, как диагностики, так и лечения. Ведущие городские флебологические центры, в том числе наш Московский Инновационный Флебологический Центр, успешно занимаются лечением венозной экземы. Сначала выполняется подробное дуплексное ангиосканирование венозной системы нижних конечностей. Только потом назначается лечение, включающее борьбу с локальным воспалением и современное лечение истинной причины экземы, варикозной болезни.
Уважаемая Елена! Специалисты Московского городского флебологического центра имеют хороший опыт в работе с различными трофическими нарушениями при венозных заболеваниях, в том числе и венозной экземой. Ведущие флебологи нашего центра не рекомендуют лечение венозной экземы народными средствами. Заболевание хорошо поддаётся лечению при помощи современных технологий, но мы нередко встречали и серьёзные осложнения после лечения народными средствами.
Уважаемый Николай! Если вы подозреваете, что в Вашей мамы венозная экзема, лучше сначала обратиться к хорошему флебологу, доктору, специализирующемуся на диагностике и лечении патологии вен. Для начала необходимо понять причину воспаления на нижних конечностях. Возможно, потребуется помощь дерматолога. Если экзема имеет венозное происхождение, то сейчас существуют современные европейские технологии, с помощью которых вылечить Вашу маму не представит особых проблем.
Уважаемая Ольга! С позиций современной науки и медицины причина венозной экземы – это нарушение оттока крови нижних конечностей, формирование на фоне застойных явлений аутоиммунного воспаления. К имеющемуся отёку, вследствие венозной недостаточности прибавляется воспалительный отёк, зуд, покраснение, боль.
Способы лечения меланомы века
Стандартом лечения меланомы является ее хирургическое удаление в пределах здоровых тканей. Однако при такой сложной локализации, провести полноценное хирургическое вмешательство не всегда представляется возможным, поскольку образуется обширный дефект, обезображивающий внешний вид человека. К тому же нарушается анатомия века, что приводит к различным последствиям для глаза — постоянное слезотечение, воспалительные процессы, травмирование глаз и др. Поэтому при локализации меланомы на веках, применяются другие методы лечения, включающие лучевую терапию и малоинвазивную хирургию.
Близкофокусная рентгенотерапия при лечении меланомы века
Суть методики заключается в облучении опухоли с небольшого расстояния малыми величинами напряжения. Благодаря этому, излучение в основном поглощается опухолевыми клетками и минимально затрагивает другие ткани. Такой метод лечения эффективен только при поверхностно расположенных опухолях малых размеров. Облучение проводится ежедневно до суммарной очаговой дозы 60-80 Гр.
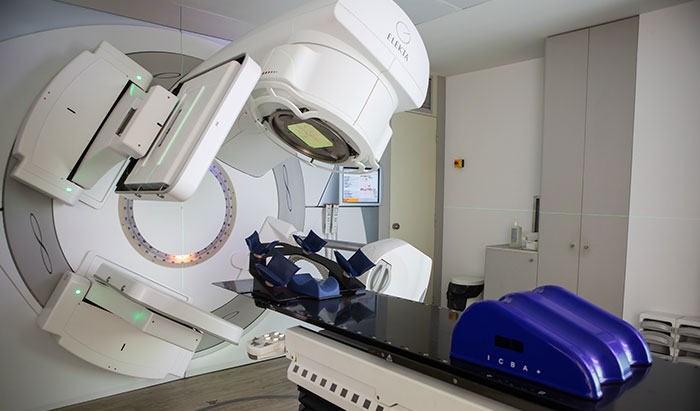
Лучевая терапия при меланоме века
Лучевая терапия — воздействие на опухоль концентрированным потоком ионизирующего излучения. При лечении меланомы века большое распространение получила контактная лучевая терапия. С этой целью используется специальная пластина, содержащая радиоактивный материал. По внешнему виду она напоминает крышечку от бутылки. Ее крепят к глазу и оставляют на 4-5 дней, после чего удаляют. В рамках лучевой терапии меланомы века, может использоваться и внешнее облучение, при котором ионизирующее излучение генерируется специальными аппаратами.
Иссечение меланомы лазерным скальпелем
Лазерный скальпель предполагает рассечение биологических тканей за счет резкого повышения температуры на их небольшом участке. Это приводит к тому, что облучаемый участок мгновенно сгорает, коагулируя белки и «запаивая» рану. Возникает разрез глубиной 2-3 мм. Чтобы полностью удалить опухоль, ткани рассекают послойно. Преимуществом лазерного скальпеля является:
- Малая травматичность.
- Одномоментное запаивание сосудов. Это не только устраняет кровотечение, но и препятствует распространению меланомных клеток.
- Рассечение клеток производится бесконтактным путем, а нагревание ткани приводит к гибели в ране возможных микроорганизмов. Благодаря этому, снижаются риски инфекционных осложнений.
Применение электроножа при лечении меланомы
При использовании электроножа, к ткани подводится переменный ток высокого напряжения. Из-за этого происходит ее локальное нагревание и обугливание, что приводит к образованию разреза. Одновременно с этим, происходит коагуляция кровеносных сосудов, что снижает риски кровоточивости и распространение меланомных клеток гематогенным путем. Преимущества такого метода удаления аналогичны лазерному скальпелю, однако здесь есть ряд недостатков:
- Травмирование ткани в процессе удаления. Это не только приводит к развитию воспалительного ответа в зоне рассечения, но и повреждению удаляемой опухоли, что затрудняет ее морфологическое и молекулярно-генетическое тестирование.
- Высокий риск образования келоидных рубцов, что само по себе не желательно, тем более если это область век.
- Риск образования нестойкого рубца.
В этой связи применение электроножа при удалении меланомы ограничено.
Белые пятна при аллергии на члене
К сожалению, многие представители сильного пола не уделяют должное внимание выбору нижнего белья. Оно должно быть только из натуральных тканей
В противном случае может возникнуть аллергическая реакция, которая сопровождается появлением пятен. Этот симптом нельзя оставлять без внимания, в таком случае белье нужно заменить на более качественное.
Белые пятна на члене: неопасные причины
Если мужчина игнорирует гигиену половых органов, то белые пятна на головке члена — это не что иное, как засохшая смегма. Такое явление само по себе не опасно, но если процесс оставить без внимания, может начаться воспалительный процесс.
При появлении таких признаков и неприятного запаха нужно как можно быстрее приступить к регулярным гигиеническим процедурам.
Белые точки, которые не вызывают неприятных ощущений, могут появляться в период полового созревания. Это сальные железы, работающие слишком активно. Явление пройдет самостоятельно, когда нормализуется гормональный фон. Нужно следить, чтобы сальные железы не воспалялись.
Анемичные белые пятна на члене, не вызывающие беспокойства, обычно являются признаком нарушения обмена меланина в коже. В некоторых местах пигмент образуется в недостаточном количестве.
Белые пятна при витилиго на члене не требуют лечения.
Пятна могут быть также следствием повреждений полового члена. Обычно такой симптом отмечается у мужчин, имеющих короткую уздечку.
Вследствие этого происходит постоянная микротравматизация, особенно при половом акте. Образуются белые пятна при рубцах на половом члене. Если резко сузились сосуды, на члене могут появиться белые пятна. Единичные случаи не являются причиной для беспокойства. Если это происходит постоянно, нужно комплексное обследование.
Белые пятна при невусах на члене обычно появляются в период полового созревания. Со временем они исчезают самостоятельно. Если появляется болезненность, невус активно растет или воспалился, нужно срочно обратиться к врачу. Это может быть признаком злокачественного процесса.
Пятна на члене при венерических заболеваниях
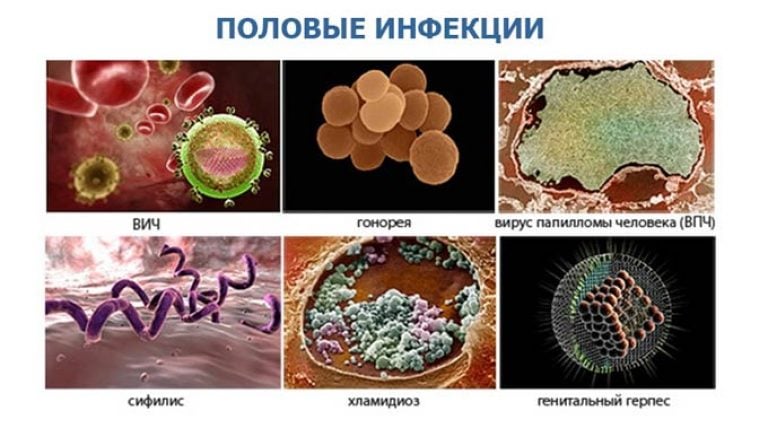
Белые пятна на половом члене могут появляться при заболеваниях, которые передаются при интимной близости. Обычно это не единственный симптом.
Белые пятна на половом члене при сифилисе, гонорее, хламидиозе, герпетической инфекции являются довольно частым симптомом. В этом случае нужно немедленно обратиться к врачу для проведения диагностики и назначения соответствующей терапии.
При урогенитальных инфекциях могут возникать также красно-белые пятна по члене. Это говорит о наличии воспалительного процесса. Даже если симптом исчезает самостоятельно, это не говорит о выздоровлении. Скорее всего, инфекция просто перешла в следующую стадию.
Многие мужчины сталкиваются с таким явлением, как белые пятна на головке полового члена при кандидозе.
Белые точки сопровождаются выделениями из уретры и неприятным запахом. Налет имеет творожистый характер. При отсутствии лечения образуются язвочки, присоединяется вторичная инфекция и начинается воспалительный процесс.
Белые пятна при шелушении кожи на члене являются обычно являются признаком такого заболевания, как псориаз.
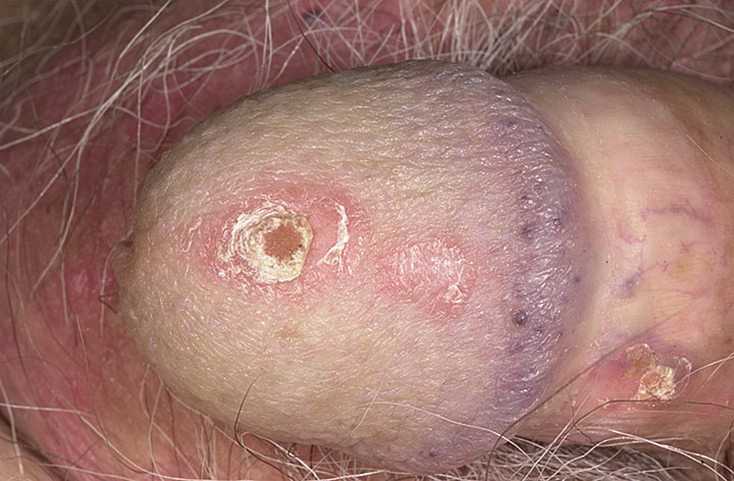
Обычно у таких пациентов имеются такие же очаги другой локализации. Заболевание нуждается в длительном комплексном лечении, но не является заразным.
Белые пятна при лихенификации на члене свидетельствуют о снижении защитных свойств кожи, падении местного иммунитета. При отсутствии лечения процесс распространяется, усиливается жжение, зуд.
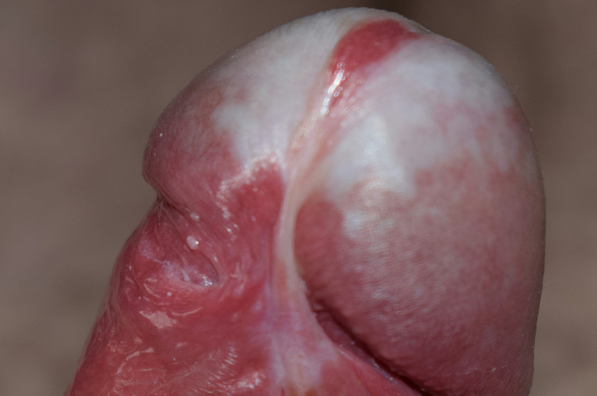
Что делать, если появилось белое пятно на члене
Этот симптом нельзя оставлять без внимания. Если количество и размер пятен увеличивается, они болят, присутствует зуд, жжение или сопутствующие симптомы в виде выделений из уретры или сыпи другой локализации, нужно немедленно обратиться к врачу.
Какие сдавать анализы при белых пятнах на члене, скажет специалист после сбора анамнеза и осмотра. В обязательный комплекс входит исследование на урогенитальные инфекции.
Лечение белых пятен на члене может быть разным в зависимости от причины их появления. При инфекциях это антибактериальные препараты, при кандидозе — противогрибковые, при аллергии — глюкокортикостероиды. Если заболевание системное, то местного лечения недостаточно. Терапия должна быть комплексной и направленной на устранение основной причины заболевания.
Если вас беспокоят белый пятна на члене, обращайтесь к грамотным дерматовенерологам в наш медицинский центр.
Поставьте оценку статье:
Клиническая картина
Болезнь может развиваться стадийно:
– Острая стадия, при которой образуются везикулярные элементы на эритематозной и отечной коже, мокнущие точечные эрозии («серозные колодцы»), серозные корочки, экскориации, иногда – папулы и пустулы (со стерильным содержимым).
На фоне обратного развития элементов сыпи появляются вновь образованные высыпания, что считается одним из распространенных проявлений истинной экземы (образование полиморфных элементов сыпи).
– Подострая стадия отличается возникновением эритемы, лихенификаций чешуек и экскориаций.
– Хроническая стадия отличается отечностью и более выраженным кожным рисунком на воспаленном участке, поле угасания воспаления на коже остается гипо- или гиперпигментация.
Стабильным проявлением экземы является зуд, нарастающий при активизации болезни, жжение и болезненность.
Истинная экзема (идиопатическая)
В острой стадии появляются везикулы, активное покраснение вовлеченного участка кожи с мокнущими мелкоточечными эрозиями, серозными корками, экскориациями, иногда возникают папулы и пустулы со стерильным содержимым.
Очертания экзематических очагов нечеткие, участки поражения располагаются симметрично и чаще возникают на коже лица и конечностей, сочетаются с участками здоровой кожи («архипелаг островов»).
Экзематические очаги могут распространяться на иные участки кожи с образованием эритродермии.
Формирование хронического течения сопровождается нарастающей инфильтрацией, застойной гиперемией и возникновением лихенификаций и трещин.
Нередко процесс осложняется присоединением гноеродной инфекции (импетигинозная экзема).
Дисгидротическая экзема (разновидность истинной экземы)
На коже ладоней и стоп, латеральных поверхностях пальцев кистей и стоп вначале появляются зудящие пузырьки (в некоторых случаях – многокамерные) с уплотненной покрышкой, размером не более 5 мм.
Пузырьки внешне имеют сходство с зернами отваренного риса и локализуются в глубине эпидермиса, через который просвечиваются.
После деструкции покрышки пузырька остаются мокнущие эрозии и серозные корочки, далее – трещины и шелушение.
Пруригинозная экзема
На пораженном участке кожи образуются мелкие и зудящие папуловезикулы на уплотненном основании, которые не подвергаются деструкции и без образования корочек.
Наиболее частое расположение – лицо, разгибательные поверхности верхних конечностей.
Патологический процесс отличается хроническим течением с образованием расчесов, сухих инфильтратов и лихенификаций.
Микробная экзема
Очаги поражения возникают асимметрично, в центральной части формируются гнойные и серозные корочки, после их удаления остается мокнущая эрозивная поверхность, имеющая вид «колодцев».
Экзематозные очаги имеют четкие границы и ограничены возвышением из отслаивающегося эпидермиса, сопровождаются нестерпимым зудом. Экзематозые очаги формируются вокруг трофических язв голеней, вокруг свищевых ходов, на культе, сформированной после ампутации, над варикозно измененными венами (посттравматическая экзема).
Монетовидная экзема (нумулярная)
Относится к разновидности микробной экземы. Экзематозные очаги имеют четкую границу и округлую форму, чаще формируются на верхних и нижних конечностях, в исключительных случаях – на туловище.
Экзематозные очаги состоят из скопления мелких пузырьков и папул, серозно-гнойных корок и шелушения на фоне эритемы.
Себорейная экзема
Развитие процесса, как правило, начинается на волосистой части головы. Экзематозные очаги возникают на коже заушных областей и шее. Границы очагов неопределенные, на их поверхности формируются себорейные корочки с желтоватым или грязно-серым оттенком, сопровождаемые нестерпимым зудом.
Экзема у детей
Характеризуется клинической симптоматикой истинной, себорейной и микробной экземы. Экзематозные проявления наиболее часто развиваются в 3–6-месячном возрасте.
В клинической симптоматике превалируют явления экссудации: ярко выраженная гиперемия, отечность, мокнутие, скопление серозных корочек, образуется так называемый «молочный» струп или «молочные» корочки.
Эритематозные очаги отличаются блестящей поверхностью и теплые на ощупь. Дети плохо спят из-за выраженного зуда.
Болезнь отличается хронически-рецидивирующим течением, зачастую с преобразованием в нейродермит.
Откуда возникает микоз полового члена?
Генитальные микозы, как правило, развиваются в половых путях женщин. У мужчин заражение чаще всего происходит в результате полового контакта. Вы также можете заразиться дрожжевым грибком Candida albicans через полотенце, в туалете, бассейне или сауне. В мужском организме микоз полового члена реже развивается автономно, хотя встречаются и такие ситуации.
Факторы, способствующие этому, включают:
- прием некоторых лекарств, особенно антибиотиков и стероидов;
- пренебрежение гигиеной интимных мест – слишком редкое или неаккуратное мытье;
- анатомические проблемы, особенно фимоз, препятствующие свободному доступу к головке полового члена;
- неаккуратная сушка полового члена после купания, перед тем, как одеться;
- использование влажных полотенцев;
- ношение плотной ветрозащитной одежды и нижнего белья из синтетических материалов.
Следует помнить, что идеальные условия для развития дрожжей – это сочетание тепла и влаги. Также легче развиться инфекции у людей с пониженным иммунитетом (например, ВИЧ-инфицированных) и диабетиков.
Что делать?
Установив точную причину возникновения красных пятен на пенисе, специалист назначает лечение.
В каждом конкретном случае оно будет иметь ряд специфических особенностей:
- Инфекционные болезни – в зависимости от того, какие возбудители спровоцировали их возникновение – лечат медикаментозно, используя противовирусные, антибактериальные или противогрибковые препараты. При наличии дополнительной сопутствующей симптоматики применяют лекарства, обладающие противовоспалительным, противозудным и жаропонижающим действием.
- Лечение инфекций, передающихся половым путем, должно одновременно проводиться обоими партнерами.
- Болезни вирусной этиологии (например, генитальный герпес) чаще всего лечат противовирусными средствами в виде мазей и кремов («Панавир», «Ацикловир»).
- Против грибковых инфекций (таких, как кандидоз) применяют мази («Пимафуцин», «Клотримазол», «Экодакс») и таблетки («Флуконазол», «Миконазол»).
- Для лечения заболеваний, передающихся половым путем, применяют антибиотики («Бициллин», «Эритромицин», «Цефтриаксон» и др.).
- Для подавления аллергической реакции применяют антигистаминные препараты («Супрастин», «Кларитин») и кортикостероидные мази («Тридерм», «Адвантан»).
- Если виновником появления пятен является механическое повреждение головки пениса, врач посоветует исключить травмирующий фактор.
- При патологии, вызванной недостаточной гигиеной, назначают мази «Метилурацил» и «Левомеколь».
- Кожную реакцию, обусловленную снижением иммунитета, лечат с помощью иммуностимулирующих препаратов, витаминов и путем корректировки диеты.
Повреждение головки полового члена
На головке полового члена сосредоточенно множество кровеносных сосудов и мелких капилляров. Если на головке полового члена появились красные пятна, которые не сопровождаются зудом, можно предполагать переполнение сосудов кровью, а также мелкие капиллярные разрывы и кровоизлияния. К этому могут привести интенсивные воздействия на головку, например, при бурном сексе, в том числе оральном. Такие пятна в норме проходят самостоятельно в течение 8-24 часов, иногда сопровождаются незначительным дискомфортом и не влекут за собой негативных последствий.
Также микротравмы могут быть вызваны таким заболеванием, как фимоз. Следует отметить, что данная патология редко встречается у мужчин старшего возраста, однако случаи фимоза известны и у этой группы пациентов. Фимоз развивается из-за физиологического строения полового члена, когда крайняя плоть сужена настолько, что мужчина не способен обнажить головку.
Кроме того, травмирование головки может произойти из-за воздействия на нее жестких материалов. Так, при длительной езде на велосипеде или в седле, происходит трение головки о материал. Еще одним примером служит ношение джинсов и брюк из плотной ткани без нижнего белья.
Термическое или химическое повреждение головки происходит при попадании на нее химикатов, слишком горячей воды, расплавленного воска и пр.
Симптомами повреждения головки полового члена являются:
- красные пятна на головке и крайней плоти;
- незначительное воспаление пятнышек;
- дискомфорт при касании.
Важно: если красные точки на половом члене не проходят спустя сутки после повреждения или же сопровождаются зудом, повышением температуры и общим недомоганием, то визит к специалисту обязателен!
Причины
Чтобы подойти к вопросу лечения заболевания, требуется сначала выяснить, что его вызывает. Если врач сможет установить причину заед на губах, как лечить это заболевание станет понятно.
Заеды
Основные причины ангулярного хейлита:
- Использование грязной или чужой посуды;
- Употребление овощей и фруктов, предварительно не вымытых;
- Регулярное облизывание губ;
- Неправильный уход за полость рта;
- Выдавливание прыщей у рта;
- Переохлаждение;
- Механическое повреждение тканей;
- Кариес;
- Передозировка некоторых лекарств;
- Серьезные заболевания – анемия, патологии печени, сахарный диабет;
- Иммунные нарушения, в том числе ВИЧ.
Давайте рассмотрим, как лечить заеды в разных случаях и разными методами.











