Перелом крестца: лечение, как долго заживает, последствия
Содержание:
Анатомия
Различают 5 отделов позвоночника:
- Шейный отдел (7 позвонков, C1—C7);
- Грудной отдел (12 позвонков, Th1—Th12);
- Поясничный отдел (5 позвонков, L1—L5);
- Крестцовый отдел (5 позвонков, S1—S5);
- Копчиковый отдел (4-5 позвонков, Co1—Co5).
Есть 2 вида изгиба позвоночника: лордоз и кифоз. Лордоз — это те части позвоночника, которые выгнуты вентрально (вперед) — шейный и поясничный. Кифоз — это те части позвоночника, которые выгнуты дорсально (назад) — грудной и крестцовый.
Изгибы позвоночника способствуют сохранению человеком равновесия. Во время быстрых, резких движений изгибы пружинят и смягчают толчки, испытываемые телом.
Шейный отдел
В шейном отделе позвоночника человека располагаются 7 позвонков. Этот отдел является самым подвижным. Первые два позвонка шейного отдела, атлант (лат. Atlas) и эпистрофей (лат. Axis), имеют атипичное строение. У атланта отсутствует тело позвонка — он состоит из передней и задней дуг, соединённых между собой боковыми костными утолщениями (латеральными массами). Атлант прикрепляется к затылочному отверстию в черепе с помощью . В передней части Эпистрофей имеет костный вырост — зубовидный отросток или зуб. Он фиксируется связками в невральном кольце атланта, представляя собой ось вращения позвонка. Благодаря строению этих позвонков, человек может совершать разнообразные движения головой.
Из-за минимальной нагрузки тела шейных позвонков невелики. Поперечные отростки имеют собственные отверстия (образуются при сращении с рудиментами рёбер), в которых проходят позвоночные артерия и вена. В месте сращения поперечного отростка с рудиментом ребра образуются бугорки (передний и задний). Передний бугорок сильно развит у VI шейного позвонка («сонный бугорок») — к нему можно прижать сонную артерию в случае кровотечения. Остистые отростки шейных позвонков раздвоены (кроме I, у которого остистый отросток отсутствует, и VII). Остистый отросток VII позвонка называется «выступающим». Он является точкой отсчёта позвонков при осмотре пациента.
Грудной отдел
Грудной отдел позвоночника состоит из 12 позвонков. К телам этих позвонков полуподвижно прикреплены рёбра. Грудные позвонки и рёбра, впереди соединённые грудиной, образуют грудную клетку. Только 10 пар рёбер прикрепляются к грудине, остальные свободны.
Тела увеличиваются из-за увеличения нагрузки и имеют рёберные ямки для сочленения с головками рёбер. Обычно один позвонок имеет 2 полуямки — верхнюю и нижнюю. Однако I-й грудной позвонок имеет полную верхнюю ямку и нижнюю полуямку, X-й — только верхнюю полуямку, XI-й и XII-й — имеют полные ямки для соответствующих рёбер. Остистые отростки грудных позвонков длинные, наклонены вниз, черепицеобразно накладываясь друг на друга. Суставные отростки направлены фронтально. На передней поверхности поперечных отростков — рёберные ямки для сочленения с бугорками рёбер (у XI, XII их нет).
Человеческий позвоночник
Поясничный отдел
В поясничном отделе располагается 5 позвонков. На поясничный отдел приходится очень большая масса, поэтому тела поясничных позвонков самые крупные. Остистые отростки направлены прямо назад. Суставные отростки обращены сагиттально. Есть рёберные отростки (рудименты рёбер), добавочные отростки (остатки поперечных отростков, не слившиеся с ребром), сосцевидные отростки — след прикрепления мышц.
Крестцовый отдел
5 крестцовых позвонков у взрослого человека образуют крестец (os sacrum). У ребёнка состоит из отдельных позвонков, которые срастаются в юношеском возрасте.
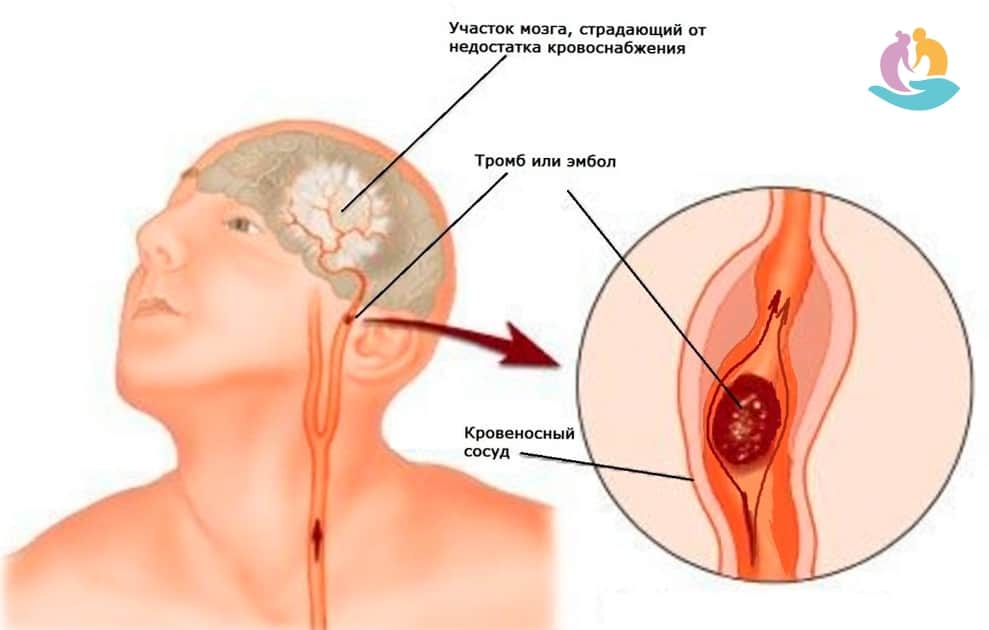
Тромбофлебит
В крестце резкая боль может свидетельствовать о тромбофлебите. Зачастую данный недуг ассоциируется с болезнью нижних конечностей, но в медицине также существует тромбофлебит подвздошных и тазовых вен.
shutterstock
Это заболевание протекает намного тяжелее, охватывая тазовые, подвздошные вены, и вены разветвления. В процессе развития возникает отек, который может охватить пояс и мягкие ткани таза, мочевой пузырь и прямую кишку. Опасный недуг не терпит промедления, и продолжает стремительно развиваться без надлежащего лечения.
Специалисты установили основные факторы, провоцирующие зарождение заболевания:
- Запущенная стадия тромбофлебита нижних конечностей;
- Осложнения после родов;
- Обострения после хирургических вмешательств;
- Воспалительные процессы в организме.
Признаки недуга
Начальная стадия развития недуга проявляется несильными болями в крестце, которые отдают в поясницу и нижнюю часть живота. Когда причиной возникновения становится тромбофлебит нижних конечностей, может возникнуть в крестце справа боль или слева, в зависимости от места зарождения воспаления.
Когда просвет подвздошной вены перекрыт полностью и воспаление значительно увеличилось, пациент страдает от сильной отечности, резких болей в крестце и паху.
Мягкий отек со временем уплотняется, и может поглощать не только крестец, но и половые органы. А также меняется цвет кожи, она становится бледной с ярко выраженным венозным рисунком.
К проявлениям сильного воспаления относится:
- Усталость;
- Озноб;
- Тошнота;
- Диарея;
- Высокая температура.
При тромбофлебите подвздошных и тазовых вен, женщина всегда испытывает боли в момент гинекологического осмотра.
Первое проявление симптоматики означает, что нужно незамедлительно посетить доктора, чтобы избежать возможных осложнений.
Способы лечения
Избавиться от болей крестца при тромбофлебите подвздошных и тазовых вен поможет комплексный подход к лечению. Недуг устраняется:
- Противовоспалительными препаратами;
- Обезболивающими средствами;
- Реканализацией пораженных вен;
- Медикаментами, снимающими спазмы;
- Препаратами, нормализующими венозную динамику.
После окончания лечения требуется проведение профилактических мер, которые назначаются врачом.
Анатомия шейного отдела
Шеный сегмент – это начальный отдел позвоночного столба. Как уже упоминалось, число позвонков, из которых он состоит, равняется семи. Они имеют следующее медицинское обозначение – от С1 до С7. На этом участке находится изгиб, который направлен вперед. Подвижность этого отдела самая высокая, благодаря чему люди могут двигать шеей в разные стороны, наклонять ее, поворачивать.
Внутри поперечных отростков позвонков шеи есть отверстия, в которых находятся позвоночные артерии. Они транспортируют кровь к головному мозгу. При смещении позвонков, образовании протрузий или грыж на этом участке нарушается кровоснабжение мозга из-за сжатия позвоночной артерии. Тогда возникают следующие симптомы: головная боль, вертиго (кружится голова), расстройства зрения, нарушение координации движений, речи. Так проявляется вертебро-базилярный синдром.
Начинается шейный отдел из атланта и аксиса. Строение верхних позвонков отличается. Первый состоит из передней и задней дужки, которые по бокам соединены костными утолщениями, при этом тело позвонка отсутствует. Второй имеет спереди зуб (отросток), который крепится связками к позвонковому каналу атланта. Благодаря такому строению, человек может вращать головой в разные стороны.
Шейный сегмент считается наиболее уязвимым к травматическому воздействию в отличие от других структур позвоночника. Это связано со слабостью шейных мышц, небольшими размерами костей, невысокой их прочностью.
Чаще всего шейный сегмент повреждается при прямом ударе тупым предметом, чрезмерном сгибании или разгибании шеи (при ДТП или нырянии на мели). При таких травмах может повредиться спинной мозг, а это грозит опасными осложнениями, вплоть до смерти.
Сколько позвонков у человека
Что такое копчик
Копчик или копчик является рудиментарной структурой скелета человека. Это остаток выпячивания, похожего на зародышевый хвост. Позже он превратился в маленькую треугольную кость, образованную слиянием от 3 до 5 копчиковых позвонков. Примечательно, что эти позвонки недостаточно развиты по сравнению с другими позвонками в позвоночнике. Однако копчик формирует последний сегмент позвоночника. Он только соединяется с крестцом сверху, образуя крестцово-копчиковый сустав.
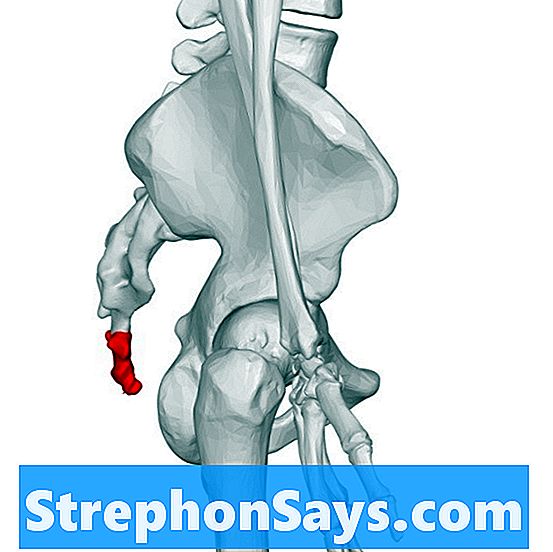
Рисунок 2: Копчик
Более того, копчик не играет уникальной функции в скелете. Тем не менее, он слегка двигается во время движения ног. Кроме того, копчик является одной из трех частей, участвующих в сидении. Это означает; две нижние части костей бедра и копчик отвечают за обеспечение равновесия и стабильности сидя.
Online-консультации врачей
| Консультация маммолога |
| Консультация андролога-уролога |
| Консультация онколога |
| Консультация специалиста по лечению за рубежом |
| Консультация пластического хирурга |
| Консультация эндоскописта |
| Консультация нейрохирурга |
| Консультация сурдолога (аудиолога) |
| Консультация оториноларинголога |
| Консультация педиатра |
| Консультация массажиста |
| Консультация невролога |
| Консультация гинеколога |
| Консультация уролога |
| Консультация нефролога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Смещение позвонков
Причины смещенных позвонков:
1. Смещение поясничных позвонков может быть результатом врожденного дефекта позвонка, обычно пятого поясничного, который смещается относительно крестца.
2. Износ позвонков встречается в основном у пожилых людей, особенно у женщин климактерического возраста.
3. Травмы позвоночника. Усталостные переломы, которые характерны для отдельных видов спорта, а также компрессионные, вызванные остеопорозом. Сильное смещение позвонка чревато ущемлением спинномозговых нервов, проявляется онемением, покалыванием и стреляющей болью и слабостью в ногах. Для смещения характерны боль и снижение подвижности в пояснице.
У детей
Патология крестцово-подвздошного сустава встречается у взрослых, а у детей это недостаточно изученная патология. Из-за сложного анатомического строения сустава дети редко локализуют боль именно в этой области, а это затрудняет диагностику. Воспалительному процессу в сочленении предшествуют травмы, переохлаждение и ОРВИ.
При ренгенологическом исследовании при первичном сакроилеите процесс локализуется в средней и нижней трети сустава (что соответствует синовиальной части сустава), а при вторичном — в верхней трети (это фиброзная часть). Чаще всего у детей отмечается гнойный сакроилеит, в клинике которого преобладают абдоминальный, инфекционно-токсический и ишиорадикулярный синдром.
Инфекционно-токсический синдром включает лихорадку и интоксикацию (слабость, головная боль, тошнота, нарушение аппетита и сна, расстройство сознания, заторможенность). При абдоминальном синдроме появляются боли в животе, жидкий стул, парез кишечника, напряжение мышц передней брюшной стенки и ее болезненность.
Ишиорадикулярный синдром проявляется вынужденным положением (лежа на спине с прямыми ногами). Незначительные движения ттела и ног вызывают сильную боль. Из-за перекоса таза отмечается укорочение ноги на 1-1,5 см на стороне поражения, а также выявляется искривление позвоночника в сторону воспаленного сустава. Поднять ногу дети не могут — только небольшое сгибание ноги в коленном и тазобедренном суставе.
У новорожденных и грудных воспаление илеосакрального сочленения протекает с тяжелым общим состоянием и преобладанием инфекционно-токсического синдрома с высокой температурой.
У детей 1-3 лет при данной патологии состояние средней тяжести или тоже тяжелое. Имеется инфекционно-токсический синдром, а абдоминальный протекает с периодическими болями в животе, мышечным напряжением живота на стороне поражения. Если первые двое суток дети еще ходят, опираясь на переднюю часть стопы, а потом отказываются от ходьбы. У них появляется незначительный парез стопы. У детей старшего возраста преобладает ишиорадикулярный синдром, и они четко могут локализовать боль.
При наличии гнойного очага (флегмона) проводится хирургическое лечение и назначаются антибиотики (с учетом чувствительности к антибиотикам). Длительность лечения антибиотиками составляет 4-6 недель. Иногда после операции проводится специальная иммобилизация или клеевое вытяжение ноги на стороне поражения. Постельный режим соблюдается 1-3 недели (в зависимости от тяжести и объема операции). После этого дети начинают вставать и ходить с костылями, оберегая ногу на стороны поражения. Нагрузка на ногу разрешается через 3-4 недели, но она должна быть дозированной.
Если рассматривать болезнь Бехтерева, то 20% всех случаев заболевания приходится возраст до 15-16 лет. У 25% заболевших детей отягощена наследственность по серонегативным спондилоартритам. Обычно начинается заболевание в 10 лет, а обследоваться пациенты начинают 15 лет, когда и устанавливается диагноз анкилозирующего спондилита.
Он правомочен при наличии трех синдромов:
- артрит периферических суставов;
- энтезопатии;
- поражение позвоночника.
Энтезопатия — патологический процесс в местах прикрепления сухожилий, связок или суставных капсул к кости. Также могут поражаться концевые участки сухожилий (тендинит) и прилегающие сумки суставов. У подростков большей частью встречается периферическая форма болезни Бехтерева — первоначальное поражение крестцово-подвздошных сочленений, а потом присоединение поражений коленных и голеностопных суставов, в которых развивается деформирующий артроз.
Таким образом, первым симптомом является боль в крестце. Боли в пояснично-крестцовой части позвоночника сопровождаются изменением осанки и даже припухлостью в сакроилеальной области. Вовлечение сакроилеальных сочленений наблюдается в возрасте 11-14 лет, а потом поражаются крупные и средние суставы ног. Особенно характерно для юношеской формы болезни Бехтерева поражение тазобедренных (на первом месте), коленных, голеностопных и суставов предплюсны
Очень важно заподозрить и выявить заболевание в раннем возрасте для проведения своевременного лечения и предупреждения прогрессирования заболевания
Эпидемиология / этиология
По оценкам, 15-20 % травматического
перенапряжения – стрессовые переломы. Эти
типы переломов связаны с физической активностью, предполагающей непрерывные
нагрузки (например, бег или марширование). Около 50 % стрессовых
переломов приходятся на большеберцовую кость; однако, стрессовый перелом может случиться
в любом месте. Стопа (особенно вторая плюсневая кость) – другое распространенное
место стрессовых переломов. Сообщается, что для женщин риск получения
стрессового перелома выше в 1,5 – 12 раз, по сравнению с мужчинами.
Стрессовые переломы могут
возникать из-за множества факторов, включая уровень активности, прочность
костей, прием противовоспалительных препаратов, радиацию, пищевой статус,
остеопороз, гормональный дисбаланс, депривацию сна и коллагеновые аномалии. Повторное
возникновение стрессовых переломов зависит от химического состава кости, прилежащих
мест прикрепления мышц, сосудистой сети, системных факторов и режима спортивной
активности. Другие возможные факторы риска включают в себя возраст, пол, обувь
и режим тренировок. Среди спортсменок высокий уровень склонности к спортивной «триаде»
(аменорея, пищевые расстройства и остеопороз), но выносливые спортсмены мужчины
с нехарактерно низким уровнем сексуальных гормонов также имеют риск получения
стрессового перелома.
С биомеханической точки зрения, стрессовые переломы могут быть следствием утомления мышц, из-за которого кость получает избыточную нагрузку. К тому же положение элементов нижних конечностей предположительно влияет на риск получения стрессовых переломов. Более того, ранние исследования показывали, что малая толщина большеберцовой кости, высокая степень внешнего вращения бедра, варусное положение голеностопа и плюсны, гиперпронация голеностопа, полая стопа и разница в длине ног могут увеличить риск стрессовых переломов среди спортсменов (данные для некоторых факторов неоднозначны).
Строение скелета
Череп
Череп — скелет головы, защищающий головной мозг, органы чувств, начальные отделы пищеварительной и дыхательной систем. Череп состоит из мозгового и лицевого отделов. Мозговой череп образован 7 костями. Верхняя его часть образует крышу, нижняя — основание. Лицевой череп состоит из 22 костей.
Позвоночник
Позвоночник состоит из позвонков: 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, сросшихся в одну кость (крестец) и копчика. Эластичность позвоночника обеспечивают межпозвоночные диски (всего их 23).
Плечевой пояс
Его образуют обе лопатки и ключица, а со скелетом туловища соединяют разные мышцы и связки. В верхних углах лопаток треугольной формы находятся суставные впадины.
Верхние конечности и кисти
Плечевая кость соединяется в локтевом суставе с обеими костями предплечья — локтевой и лучевой. Сустав запястья образуют множество маленьких косточек. Затем следуют пястные кости и фаланги пальцев.
Грудная клетка
Ее составляют 12 грудных позвонков, 12 пар ребер и грудина. 7 верхних пар ребер соединяются непосредственно с грудиной.
Тазовый пояс
Скелет нижних конечностей включает тазовый пояс, и является составной частью скелета туловища. С обеих сторон имеются сформировавшиеся вертлужные впадины суставов бедра.
Нижние конечности и стопы
В бедре одна большая кость — бедренная, в голени две — большая берцовая и малая берцовая кости. Коленный сустав защищает надколенник. Стопы имеют форму свода, поэтому, несмотря на то, что кости стоп малы и легки, они способны выдерживать вес тела.
Самая большая и прочная кость человека — бедренная. Длина бедренной кости взрослого мужчины достигает 50 см, а наибольшая нагрузка на нее — 750 кг. Если не брать в расчет самые маленькие косточки человека — слуховые, которые не относятся к пассивному опорно-двигательному аппарату, то гороховидная косточка является самой маленькой.
В книгах по анатомии приводятся данные о наличии в скелете человека около 245 костей. Указать точное количество не представляется возможным в связи с отсутствием точного определения кости. Например, следует ли прибавлять к общему количеству костей 32 зуба взрослого человека? Как считать сросшиеся вместе кости черепа, как одну или как несколько костей?
источник
Остеохондроз?
Синонимы – радикулит, отложение солей.
Между телами двух смежных позвонков располагается межпозвонковый диск, выполняющий 3 функции: амортизация, удержание смежных позвонков, обеспечение подвижности тел позвонков. При остеохондрозе межпозвонковый диск теряет свою эластичность, становится менее прочным, следовательно, не может выполнять свои функции. В местах соединения позвонков откладываются соли, возникают костные разрастания, которые вместе с дисками могут смещаться и сдавливать нервные корешки. Это вызывает боли.
Проявлениями остеохондроза являются грыжи межпозвонковых дисков. Грыжа поясничного отдела вызывает боли в спине, ягодицах, крестце, могут распространяться в ноги. Если у вас есть какой-либо из этих симптомов, необходимо произвести обследование, включающее в себя не только рентгенографию, но и магнитно-резонансную томографию (МРТ). В определении тактики лечения мы основываемся на данных МРТ. Если на МРТ выявлена грыжа диска, пациент чаще всего пугается этого «страшного» диагноза – только не операция! Необходимо сказать, что для операции при грыже диска на поясничном уровне нужны веские основания. Окончательное решение пациент принимает после консультации с нейрохирургом — вертебрологом.
Грыжа диска причиняет сильные боли, даже при незначительной нагрузке, которые мешают жить и работать. Если пациент хочет значительно улучшить качество своей жизни, он выберет оперативное лечение, которое навсегда избавит его от этого недуга.
Возникает другой вопрос: Где оперироваться?На что ориентироваться при выборе лечебного учреждения?
Для успешного выполнения операции, кроме знания и умений хирурга, необходимо соответствующее оборудование операционной (Электоронно-оптический преобразователь (ЭОП) — специальная рентген-установка, мощный операционный микроскоп, специальный набор микрохирургических инструментов). Операционные в нашей клинике соответствуют всем этим требованиям и полностью оснащены всем необходимым для операций на позвоночнике.
Вопрос, который задают люди, ведущие активный образ жизни: Сколько дней займёт пребывание в стационаре в случае операции? До операции – от 2 до 5 дней. После операции – до двух недель. Пациент встаёт на вторые сутки и выписывается после снятия швов. Ему предлагается специальная программа реабилитации, которая позволит ему восстановиться в кратчайшие сроки и вернуться к активному образу жизни.
Лечение
Так же как и диагностика, лечение позвоночника тоже должно быть комплексным. Благодаря этому можно добиться отличных результатов и предотвратить необратимые изменения. Терапия, ее интенсивность и продолжительность напрямую зависит от локализации патологии, стадии заболевания и степени повреждения нервной системы.
Медикаментозная терапия
Она, в первую очередь, направлена на купирование болевого синдрома с целью обеспечить пациенту нормальный уровень жизни
Кроме того, и это тоже немаловажно, надо одновременно принимать препараты, снимающие воспалительный процесс с поврежденных окончаний нервных волокон
Для этого назначаются противовоспалительные средства. Их цель снять воспаление, боль и отечность. Среди подобных препаратов отлично зарекомендовали себя Нимесулид и Диклофенак.
Для того чтобы заболевание перестало прогрессировать и процессы повреждения хрящей остановились, нужно принимать хондропротекторы. Благодаря ним так же запускаются процессы регенерации хрящевой ткани и улучшения кровообращения.
Физиотерапия
Отдельные ее процедуры — это великолепное средство предотвращения возникновения остеофитов на позвонках. В частности, широкое распространение получила специальная гимнастика, которая подбирается индивидуально для каждого пациента. Особенно эффективна она при чередовании с сеансами массажа. После таких манипуляций не только снимаются болевые ощущения, но и нормализуется двигательная активность позвоночника.
Гимнастика эффективна так же тем, что специальные упражнения позволяют усилить мышечный корсет, который будет поддерживать позвоночник в нужном положении. А уже при правильном положении позвоночника отдельные позвонки будут сохранять правильную подвижность.
Очень важно, чтобы комплекс упражнений при спондилезе спондилез пояснично-крестцового отдела позвоночника не включал в себя движений с запрокидыванием головы назад и чрезмерными перегибами поясницы
Иглоукалывание
Иглоукалывание, проведенное грамотным специалистом, позволяет быстро избавиться от боли и дискомфорта в пораженной области позвоночника. Даже самый острый приступ боли легко снимается при проведении сеанса такой процедуры. Эффективен этот метод так же при защемлении нервов и в период острого воспалительного процесса.
Только совокупность всех этих методов позволяет поддерживать самочувствие пациента на должном уровне, а так же свести к минимуму появления деформационных процессов в позвоночнике.
Прогноз для жизни пациента, как правило, благоприятный, особенно если заболевание удалось диагностировать на ранней стадии, когда еще не произошло необратимых процессов. Спондилез пояснично-крестцового отдела позвоночника развивается очень медленно, поэтому медикаментозно его можно очень долго удерживать на одном уровне, исключая прогресс. Здесь самое главное — точное соблюдение врачебных рекомендаций и профилактика.
Отделы позвоночника:
В медицинской терминологии, для краткости, для обозначения шейных позвонков используется латинская буква «С» — С1 — С7, для обозначения грудных позвонков – «Th» — Th1 — Th12, поясничные позвонки обозначаются буквой «L» — L1 — L5.
- Шейный отдел (7 позвонков) Это самый верхний отдел позвоночного столба. Он отличается особой подвижностью, что обеспечивает такое разнообразие и свободу движения головы. Два верхних шейных позвонка с красивыми названиями атлант и аксис, имеют анатомическое строение, отличное от строения всех остальных позвонков. Благодаря наличию этих позвонков, человек может совершать повороты и наклоны головы. Кстати, у всех млекопитающих 7 шейных позвонков, даже у жирафа.
- Грудной отдел (12 позвонков) К этому отделу прикрепляются 12 пар рёбер. Грудной отдел позвоночника участвует в формировании задней стенки грудной клетки, которая является вместилищем жизненно важных органов. В связи с этим грудной отдел позвоночника малоподвижен.
- Поясничный отдел (5 позвонков) Этот отдел состоит из самых массивных позвонков, так как на них лежит самая большая нагрузка. У некоторых людей встречается шестой поясничный позвонок. Это явление врачи называют люмбализацией. Но в большинстве случаев такая аномалия не имеет клинического значения. 8-10 позвонков срастаются, образуя крестец и копчик.
- Крестец (5 позвонков)
- Копчик (4-5 позвонков)
Обследование шейного отдела
Компьютерная томография шейного отдела – это одно из самых современных исследований, которое позволяет выявить любые патологии проблемного отдела позвоночника. По характеру жалоб пациента практически невозможно поставить диагноз – многие заболевания, локализованные в области шеи, проявляются одинаково. В анамнезе – типичные жалобы на нарушение кровообращения, , конечностях.
КТ шейного отдела позволяет построить трехмерную модель позвонков. При этом за 10 секунд сканирования организм получает минимальную лучевую нагрузку.
Это исследование назначают в таких случаях:
- Травмы шеи – очень часто пациент не в состоянии адекватно оценить тяжесть повреждений. Поэтому при подозрении на переломы и смещения, посетителей травмпунктов направляют на КТ.
- Контроль выздоровления после травм.
- Заболевания, связанные с повреждением межпозвонковых дисков. По статистике именно эта группа болезней чаще всего становится причиной , отдающих в руку.
- Опухоли и другие новообразования.
Компьютерная томография позволяет изучить аномалии строения позвонков и межпозвонковых дисков, показывает состояние тел и отростков позвонков, связок и мягких тканей, а также спинного мозга. КТ активно используется для выявления переломов, гематом, воспаления и опухолей, изменения костных структур. Исследования позволяет точно сказать, где локализовано заболевание и какие ткани затрагивает.
Что такое сакрализация и люмбализация?
Существует ряд аномалий в развитии основания позвоночного столба и крестца, влияющих на функционирование позвоночника. К числу таких аномалий относятся сакрализация и люмбализация.
Крестец – цельная кость в человеческом скелете, состоящая из 5 срощенных позвонков и расположенная между костями таза. Верхняя часть крестца соединена с последним поясничным позвонком, а нижняя – с копчиком. Как раз здесь, вверху в крестце или в последнем поясничном позвонке, возникают врожденные патологические процессы сакрализации, люмбализации.
Самый верхний позвонок крестца при люмбализации не срастается, а свободно перемещается, участвуя вместе с соседними поясничными позвонками в спинной деятельности. Зачастую добавочный подвижный позвонок называется «дополнительным», что может вызывать путаницу в сознании больного.
Но на самом деле никакого «дополнительного позвонка» при люмбализации не наблюдается. Просто на один фиксированный позвонок становится меньше и на один подвижный – больше.
Что касается сакрализации, то тут нижний позвонок поясницы срастается с подвздошной костью или крестцом. Иногда патология сопровождается увеличением поперечных отростков позвонка и изменением его формы.
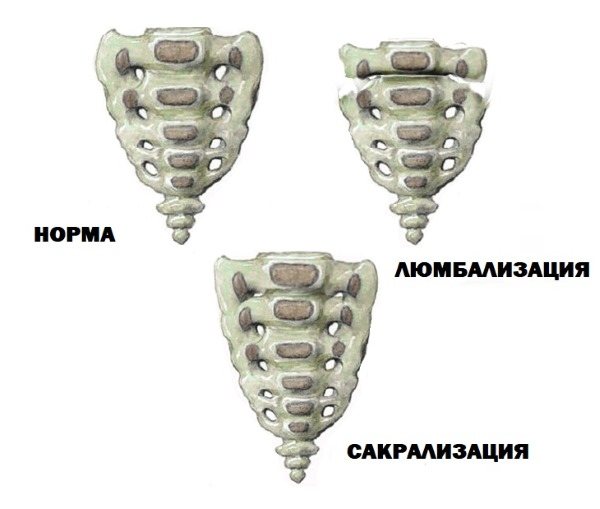
При люмбализации и сакрализации сочленение переходного позвонка или отделение его от крестца происходит полностью либо частично.
Функции
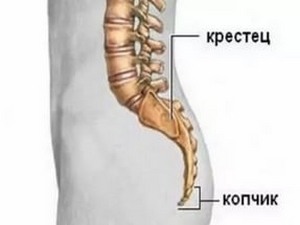
Строение крестца позволяет ему выполнять структурную, защитную роль для органов тазовой полости. Позвонки, сросшиеся в крестец, образуют треугольную по форме кость, широкая часть которой обращена вверх – она называется основанием крестца. Основание прикрепляется к поясничным позвонкам. Далее наблюдается сужение крестца книзу, постепенно переходя в верхушку, к которой подвижно крепятся кости копчика.
Форма крестца изогнута. Внутренняя вогнутая часть обращена внутрь тазовой полости, внешняя полукруглая часть является наружной поверхностью тазовой образования. Внутренняя поверхность крестца достаточно гладкая, это анатомически целесообразно, поскольку именно внутренняя часть крестцовой кости соприкасается с органами малого таза: кишечником, внутренними половыми органами, мочевым пузырем, мочеточниками.
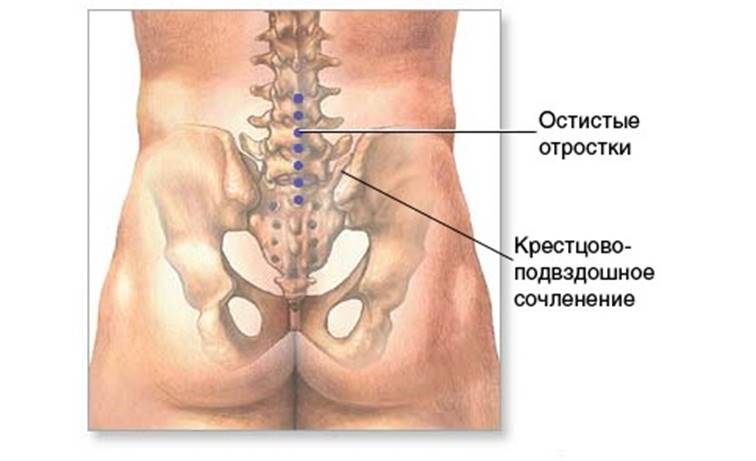
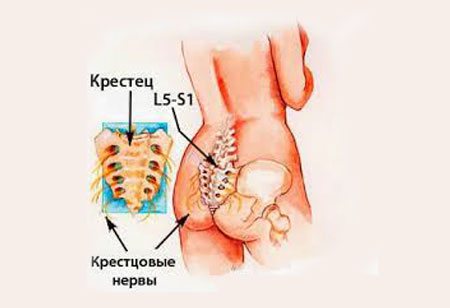
От сращения боковых отростков позвонков по бокам от центральной части крестца образовались отверстия. Они являются вместилищем передних ветвей крестцовых спинномозговых нервных окончаний, которые идут параллельно с кровеносными сосудами. Такие же отверстия есть на задней поверхности крестца, образование гребнями, оставшимися от остистых отростков сросшихся позвонков. Эти отверстия служат естественным каналом для задних вервей спинномозговых нервных окончаний и кровеносных сосудов. Место скрепления заключительного поясничного позвонка с основанием крестца имеет овальную форму.
Верхушка крестца слегка закруглена, что подходит для соединения с копчиковой костью. Здесь образован сустав с небольшой подвижностью вперед и назад. Эластичность связочного аппарата этого сочленения особенно большое значение имеет для женщин. Наличие травм или заболеваний сустава приводит к затруднениям во время родового процесса.
Боковые поверхности крестца с обеих сторон соединены с костями таза. Таким образом, крестец, тазовые кости, тазовое сочленение образуют замкнутый круг – тазовую полость, ограниченный костными структурами, внутри которого расположены органы тазовой полости:
- матка, яичники – у женщин;
- кишечник;
- мочевой пузырь;
- мочеточники;
- предстательная железа – у мужчин.
 Кости таза спереди соединены неподвижно, хрящевым образованием, образуя надежный щит для внутренних органов.
Кости таза спереди соединены неподвижно, хрящевым образованием, образуя надежный щит для внутренних органов.
Мужской крестец по сравнению с женским крестцом более вытянут, имеет более выпуклую кнаружи форму. Форма крестца у женщин отличается от мужской не только этим: женский крестец шире и короче.
Копчик — это отросток, который в процессе эволюции утратил свое первоначальное предназначение хвоста. От него осталось несколько видоизмененных позвоночных костей. Функциональной нагрузки на него нет практически никакой, однако, заболевания или травмы копчика или копчикового соединения могут создать массу неприятных проблем, привести к серьезным заболеваниям.
Крестец насквозь пронизан каналом, который является продолжением спинномозгового канала. Благодаря своему строению, крепкому соединению с костями таза, крестцу удается как бы распределять и уравновешивать нагрузку, которая оказывается на позвоночный столб и позволяет человеку удерживать тело в вертикальном положении.
Лечение боли в крестце
Лечить следует недуг, из-за которого образуется боль в крестце. С сильным дискомфортом назначаются анальгетики, блокады.
Улучшить состояние можно с помощью физиотерапии, мануальной терапии, рефлексотерапии, ЛФК.
Есть несколько пояснично-крестцовых полужестких корсетов. Их выбирают на основе размера. Они используются много раз при появлении болей.
Ношение изделия позволяет ограничить движения, что нужно для уменьшения боли, снятия напряжения.
Корсет можно носить везде, поскольку он не вызывает неудобств. Снимать его следует при отступлении болей.
О том что такое спондилоартроз пояснично-крестцового отдела, лечение читайте здесь.
Лечение должно быть комплексным, поэтому оно включает следующие процедуры:
- Обезболивание;
- Иглоукалывание;
- Массаж.
Процедуры позволяют снять боль, улучшить состояние тазовых органов, устранить мышечное напряжение. Физиотерапия позволяет быстрее выздороветь благодаря устранению воспаления и отека.
Эффективно действует лечебная физкультура. Необходимо выполнять упражнения на растяжку. Занятия должны быть спокойными и ритмичными.
Упражнения повторяются по 10 раз, а потом надо увеличивать их количество:
- Необходимо лечь на пол, согнуть ноги, которые надо притягивать к груди. Поясница должна полностью лежать на полу;
- Надо лечь на пол, согнуть одну ногу, и потянуть ее к груди. Вторая нога остается прямой, а затем такие же манипуляции нужно выполнить и с ней;
- Нужно встать на колени, согнуть спину, опустить голову. Потом следует поднять голову, а спину нужно прогибать в другую сторону.
Нагрузки должны быть умеренными, не следует выполнять резких движений. Укрепить кости поможет правильное питание. Продукты должны состоять из витаминов и минералов.
Эффективно действует массаж, который включает выполнение следующих процедур:
- Поглаживание области крестца;
- Растирания;
- Надавливания;
- Надавливания на гребни;
- Вытягивания туловища.
Вместе с областью крестца массируются ягодицы, что позволит улучшить эффект. Выполняются движения ладонью, сложенной в кулак. При постукиваниях обязательно задействуются пальцы. Лучше всего массаж делает профессионал.
В правила выполнения процедуры выходит:
- Массирование больных мест;
- Разминание ягодиц совмещается с поглаживанием области крестца;
- Благоприятно точечное надавливание;
- Болезненный участок надо обрабатывать в конце;
- Перед процедурой обязательно разогревание мышц.
Мышцы надо разогревать поглаживанием, благодаря чему восстанавливается кровоснабжение.
Необходимы круговые движения. Также их делают в виде зигзага, прямых линий.
Мастера выполняют процедуры лицевой стороной руки, чтобы изгибы ощущались лучше. После разогрева надо определить болезненные участки.
Массаж имеет следующие преимущества:
- Полностью устраняется боль;
- Восстанавливается работа позвоночника.
Регулярные процедуры позволят забыть о различных участках в области позвоночника. Поэтому выполнять их можно в качестве профилактики. Эффективно действует иглорефлексотерапия – китайская система.
Благодаря ей происходит воздействие на активные точки. Процедуры позволяют лечить недуги, которые вызывают боли. Также происходит восстановление энергетического баланса и улучшение самочувствия человека.
Любые из процедур можно выполнять в профессиональных салонах, что намного эффективнее. Выполнять их следует регулярно, и тогда любые боли исчезнут навсегда
Важно лишь соблюдать комплексный подход, и тогда никакой дискомфортнее страшен
О строении человека сзади читайте здесь.